- Желудочковая фибрилляция первая помощь
- Неотложная помощь при фибрилляции желудочков
- Желудочковые нарушения ритма сердца и профилактика внезапной сердечной смерти
- Общая информация
- Краткое описание
- Автоматизация клиники: быстро и недорого!
- Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран 1 место — 800 RUB / 4500 KZT / 27 BYN в месяц
- Классификация
- Диагностика
- Дифференциальный диагноз
- Лечение
- Фибрилляция предсердий: причины, симптомы, лечение
- Фибрилляция предсердий
- Причины развития и факторы риска
- Классификация фибрилляции предсердий
- Типы мерцательной аритмии (МА)
- Осложнения мерцательной аритмии
- Медикаментозная терапия
- Симптомы ФП
- Патогенез и общая клиническая картина
- Причины ФП и факторы риска
- Методы диагностики
- Стратегии лечения ФП
- Применение препарата Пропанорм при ФП
Желудочковая фибрилляция первая помощь
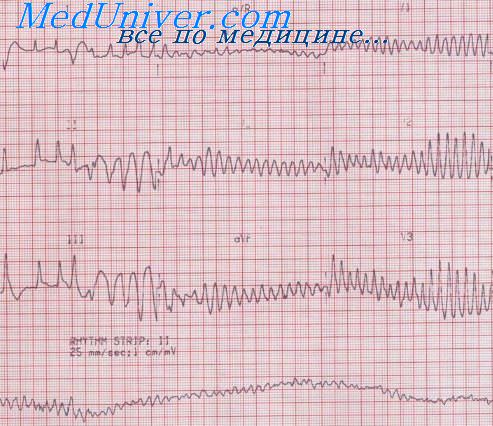
Фибрилляция или трепетание желудочков является основной причиной внезапной сердечной смерти (до 90%). Представляет собой очень частую, более 250 в мин. регулярную или беспорядочную, гемодинамически неэффективную деятельность желудочков. Клиника сходна с таковой при асистолии (клиническая смерть). На ЭКГ — хаотичные волны мерцания, или регулярные, похожие на синусоиду — трепетания. Фибрилляция желудочков — состояние, сопровождающееся высоким потреблением кислорода миокардом, так как кардиомиоциты сокращаются, хотя и неритмично (по описанию кардиохирургов сердце при фибрилляции желудочков похоже на «копошащийся моллюск»).
Диагностические ориентиры фибрилляции желудочков:
1. Состояние клинической смерти
2. Электрокардиографические
а) при фибрилляции желудочков:
— регулярные, ритмичные волны, напоминающие синусоидную кривую;
— частота волн 190-250 в мин.;
— между волнами нет изоэлектрической линии;
— зубцы Р и Т не определяются;
б) при мерцании желудочков:
— непрерывно меняющиеся по форме, длительности, высоте и направлению волны;
— между ними нет изоэлектрической линии:
— частота их 150 — 300 в мин. Причины фибрилляции желудочков:
— органические заболевания сердца (прежде всего, острый инфаркт миокарда);
— нарушение гомеостаза (гипо- или гиперкапния, гипокалиемия, диабетический кетоацидоз);
— травмы грудной клетки;
— лекарственные вещества (сердечные гликозиды, хинидин, лидокаин и др.);
— воздействие электрическим током (особенно переменным или удар молнией);
— гипотермия (ниже 28° С).
Неотложная помощь при фибрилляции желудочков
1. Прекордиальный удар — резкий удар по нижней трети грудины кулаком, занесенным примерно на 20 см над грудной клеткой (если дефибриллятор наготове, лучше воздержаться).
2. Тревога (вызов реанимационной бригады).
3. Непрямой массаж сердца, ИВЛ, подготовка к дефибрилляции.
4. Проведение дефибрилляции разрядом 200 Дж. Если фибрилляция желудочков сохраняется — немедленно выполняется второй 300 Дж, при необходимости третий с максимальной энергией 360-400Дж. (Применение сразу высоких значений энергии увеличивает риск постконверсионных осложнений).
5. При неэффективности — внутрисердечно или в/в лидокаин 100-200мг (укорачивает Q-T, чем снижает порог дефибрилляции), или обзидан до 5 мг (уменьшает различия в рефрактерности в различных участках миокарда).
6. Повторная дефибрилляция.
7. Если фибрилляция желудочков сохраняется — бикарбонат натрия в/в, инфузия лидокаина — 2 мг/мин. (или 100 мг в/в струйно каждые 10 мин.), поляризующая смесь, сульфат магния в составе поляризующей смеси, или отдельно, в/в струйно 1-2г за 1-2мин. (если эффекта нет, повторно через 5-10мин.).
8. Повторная дефибрилляция.
9. Если фибрилляция желудочков сохраняется — продолжить с этапа №7. Может помочь также введение адреналина 1 мг в/в (в западной литературе часто рекомендуется на этапе соответствующем №5 по 1 мг каждые 3-5мин.), хлористого кальция 10%-10,0 в/в. Применяя бикарбонат и препараты калия, важно не допустить развития алкалоза и гиперкалиемии.
10. Если ритм восстановлен — симптоматическая терапия (сосудистые средства); коррекция кислотно-щелочного равновесия; профилактика фибрилляции желудочков и желудочковой тахикардии — лидокаин, сульфат магния, препараты калия.
Источник
Желудочковые нарушения ритма сердца и профилактика внезапной сердечной смерти
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2013
Общая информация
Краткое описание
Фибрилляция и трепетание желудочков – это разрозненные и разнонаправленные сокращения отдельных пучков волокон миокарда, которые приводят к полной дезорганизации работы сердца и вызывают практически немедленное прекращение эффективной гемодинамики — остановку кровообращения.
Внезапная сердечная смерть — это остановка сердца в течение 1 ч, в присутствии постороннего лица, наиболее вероятно обусловленная фибрилляцией желудочков и не связанная с наличием признаков, позволяющих поставить другой (кроме ИБС) диагноз.
Дата разработки протокола: 01.05.2013 г.
Категория пациентов: детский возраст от 20 кг (протокол для детей и взрослых).
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
— 800 RUB / 4500 KZT / 27 BYN — 1 рабочее место в месяц
Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Если ЖТ продолжается более 30 сек, то она называется устойчивой.
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
— Проба с физической нагрузкой
Дифференциальный диагноз
Лечение
Немедикаментозное лечение: При острой левожелудочковой недостаточности. При аритмическом шоке. Острая ишемия. Необходимо немедленно сделать наружную электроимпульсную терапию, плюс необходим наружный массаж сердца.
| Препарат | Дозы | Класс рекомендаций | Уровень доказательности | Примечание |
| Лидокаин | 100 мг за 1 мин (до 200мг в течение 5 -20 мин) в/в струйно. | IIb | C | Предпочтителен при острой ишемии или инфаркте миокарда |
| Амиодарон | 150-450 мг в/в медленно (за 10 — 30 мин.) | IIa (при мономорфной ЖТ) | C | особенно полезен при неэффективности других препаратов. |
| I (при полиморфной ЖТ) | С |
| Препарат | Суточные дозы | Основные побочные эффекты |
| Бисопролол | От 5 до 15 мг/сут перорально | гипотония, СН, блокада сердца, брадикардия, бронхоспазм. |
| Амиодарон | насыщающая доза 600мг в течение 1 месяца или 1000мг в течение 1 недели, затем по 100-400 мг | гипотония, блокада сердца, токсическое влияние на легкие, кожу, изменение окраски кожи, гипотиреоз, гипертиреоз, отложения в роговице, нейропатия зрительного нерва, взаимодействие с варфарином, брадикардия, ЖТ типа «пируэт» (редко). |
| Пропафенона гидрохлорид | доза 150 мг перорально | |
| Карбэтоксиамино-диэтиламинопропионил-фенотиазин | Доза от 50 мг до до 50 мг, суточная 200 мг/сут или или до 100 мг 3 раза в сутки (300 мг/сут) | гиперчувствительность, синоатриальная блокада II степени, AV блокада II-III степени, блокада внутрижелудочковой проводимости, желудочковые нарушения ритма сердца в сочетании с блокадами проведения по системе Гиса – волокнам Пуркинье, артериальная гипотензия, выраженная сердечная недостаточность, кардиогенный шок, нарушение функции печени и почек, возраст до 18 лет. С особой осторожностью — синдром слабости синусного узла, АV блокада I степени, неполная блокада ножек пучка Гиса, тяжелые нарушения кровообращения, нарушение внутрижелудочковой проводимости. Противопоказан при структурной патологии сердца – ФВ ≤ 35%. |
| Верапамил | 5 — 10 мг в/в со скоростью 1 мг в мин. | При идиопатической ЖТ (комплексы QRS типа блокады правой ножки п. Гиса с отклонением ЭОС влево) |
| Метопролол | От 25 до 100 мг 2 раза в сутки перорально | гипотония, СН, блокада сердца, брадикардия, бронхоспазм. |
Катетерная радиочастотная аблация (РЧА) аритмогенных очагов миокарда у больных с ЖЭ и ЖТ — выполняется у больных с желудочковыми аритмиями, рефрактерными к антиаритмической терапии, а также в тех случаях, когда пациент предпочитает это вмешательство фармакотерапии.
Класс III
Пациенты с ЖТ или наджелудочковыми тахикардиями с аберрантным проведением или синдромом предвозбуждения, диагностирующимися на основании четких критериев ЭКГ и в отношении которых данные электрофизиологического исследования не повлияют на выбор терапии. Тем не менее, данные, полученные при исходном электрофизиологическом исследовании у этих пациентов могут рассматриваться как руководство к последующей терапии.
D – удовлетворительные доказательства пользы рекомендаций (20-30%); Е – убедительные доказательства бесполезности рекомендаций ( Основными показаниями для имплантации кардиовертера-дефибриллятора являются:
Имплантация кардиовертера-дефибриллятора не рекомендуется:
1. Больным, у которых пусковой механизм аритмии может быть идентифицирован и устранен (электролитные нарушения, передозировка катехоламинов и др.).
2. Больным с синдромом Вольфа–Паркинсона–Уайта и фибрилляцией предсердий, осложненной фибрилляцией желудочков (им должна быть проведена катетерная или хирургическая деструкция добавочного пути).
3. Больным с желудочковыми тахиаритмиями, которые могут провоцироваться электрической кардиоверсией.
4. Больным с синкопальными состояниями неизвестной причины, у которых желудочковые тахиаритмии не индуцируются при электрофизиологическом исследовании
5. При непрерывно рецидивирующей ЖТ или ФЖ.
6. При ЖТ или ФЖ, которые поддаются лечению катетерной аблацией (идиопатические ЖТ, фасцикулярная ЖТ).
Проверка КВД через 3 месяца после операции, в последующем 1 раз в год и при необходимости (при срабатывании разряда КВД).
Источник
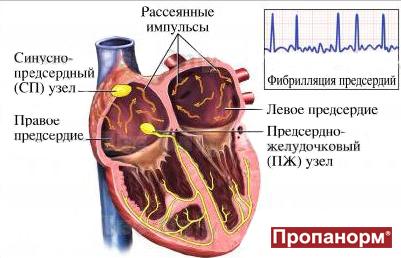
Фибрилляция предсердий: причины, симптомы, лечение
Фибрилляция предсердий (ФП) – синоним более применимого в странах СНГ термина «Мерцательная аритмия».
Фибрилляция предсердий является наиболее распространенным нарушением сердечного ритма. ФП не связана с высоким риском внезапной смерти, поэтому ее не относят к фатальным нарушениям ритма, как, например, желудочковые аритмии.
Фибрилляция предсердий
Один из самых распространенных видов наджелудочковых тахиаритмий – фибрилляция предсердий (ФП). Фибрилляцией называют быстрое нерегулярное сокращение предсердий, при этом частота их сокращений превышает 350 в минуту. Появление ФП характеризуется нерегулярным сокращением желудочков. На долю ФП приходится более 80 % всех пароксизмальных суправентрикулярных тахиаритмий. Фибрилляция предсердий возможна у пациентов всех возрастных категорий, однако у больных пожилого возраста распространенность синдрома увеличивается, что связано с учащением органической патологии сердца.
Причины развития и факторы риска
- ОИМ (нарушение проводимости и возбудимости миокарда).
- Артериальная гипертензия (перегрузка ЛП и ЛЖ).
- Хроническая сердечная недостаточность (нарушение структуры миокарда, сократительной функции и проводимости).
- Кардиосклероз (замещение клеток миокарда соединительной тканью).
- Миокардиты (нарушение структуры при воспалении миокарда).
- Ревматические пороки с поражением клапанов.
- Дисфункция СУ (синдром тахи-бради).
- Заболевания щитовидной железы с проявлениями тиреотоксикоза.
- Наркотическая или иная интоксикация.
- Передозировка препаратов наперстянки (сердечных гликозидов) при лечении сердечной недостаточности.
- Острая алкогольная интоксикация или хронический алкоголизм.
- Неконтролируемое лечение диуретиками.
- Передозировка симпатомиметиков.
- Гипокалиемия любого происхождения.
- Стресс и психоэмоциональное перенапряжение.
Возрастные органические изменения. С возрастом структура миокарда предсердий претерпевает изменения. Развитие мелкоочагового кардиосклероза предсердий может стать причиной фибрилляции в пожилом возрасте.
Классификация фибрилляции предсердий
По продолжительности клинических проявлений. Различают следующие формы ФП:
- Пароксизмальная (приступообразная). Одиночные эпизоды ФП, длящиеся не более 48 часов в случае применения кардиоверсии, либо до 7 суток в случае спонтанного восстановления ритма.
- Персистирующая форма. Эпизоды фибрилляции предсердий, длящиеся более 7 суток без спонтанного восстановления, либо фибрилляция, поддающаяся кардиоверсии (медикаментозной или электрической) через 48 часов и более.
- Постоянная форма(хроническая). Непрерывная ФП, не поддающаяся кардиоверсии, в случае если врачом и пациентом принято решение оставить попытки восстановить синусовый ритм.
По величине ЧСС
- Тахисистолическая. Фибрилляция предсердий с частотой желудочковых сокращений более 90–100 уд. в мин.
- Нормосистолическая. AV-узел позволяет желудочкам сокращаться с частотой 60–100 уд/мин.
- Брадисистолическая. ЧСС при этой форме фибрилляции не достигает 60 уд./мин.
Типы мерцательной аритмии (МА)
Термин «мерцательная аритмия» может обозначать два следующих вида суправентрикулярной тахиаритмии.
Фибрилляция (мерцание предсердий). В норме электрический импульс возникает в синусовом узле (в стенке правого предсердия), распространяется по миокарду предсердий и желудочков, вызывая их последовательное сокращение и выброс крови. При ФП электрический импульс распространяется хаотично, заставляя предсердия «мерцать», когда волокна миокарда сокращаются несогласованно и очень быстро. В результате хаотичной передачи возбуждения на желудочки, они сокращаются неритмично и, как правило, недостаточно эффективно.
Трепетание предсердий. В этом случае сокращение волокон миокарда происходит в более медленном темпе (200–400 уд./мин.). В отличие от ФП, при трепетании предсердия все-таки сокращаются. Как правило, за счет периода рефрактерности атриовентрикулярного узла на желудочки передается не каждый электрический импульс, поэтому они сокращаются не в столь быстром темпе. Однако, как и при фибрилляции, при трепетании насосная функция сердца нарушается, а миокард испытывает дополнительную нагрузку.
Осложнения мерцательной аритмии
По последним данным, пациенты с мерцательной аритмией попадают в группу риска не только по развитию тромбоэмболического инсульта, но и инфаркта миокарда. Механизмы поражения таковы: при фибрилляции предсердий невозможно полноценное сокращение предсердий, поэтому кровь в них застаивается и в пристеночном пространстве предсердий образуются тромбы. Если такой тромб с током крови попадает в аорту и в менее крупные артерии, то возникает тромбоэмболия артерии, питающей какой-либо орган: головной мозг, сердце, почки, кишечник, нижние конечности. Прекращение кровоснабжения вызывает инфаркт (некроз) участка этого органа. Инфаркт мозга называется ишемическим инсультом. Наиболее часто встречаются осложнения:
- Тромбоэмболия и инсульт. Чаще всего мишенью оказывается головной мозг (по прямым каротидным артериям тромб достаточно легко «выстреливает» в этом направлении). По статистике, каждый пятый пациент с инсультом имеет в анамнезе фибрилляцию предсердий.
- Хроническая сердечная недостаточность. Фибрилляция и трепетание предсердий могут вызвать усиление симптомов недостаточности кровообращения, вплоть до приступов сердечной астмы (острой левожелудочковой недостаточности) и отека легких.
- Дилатационная кардиомиопатия. Тахисистолическая форма МА, когда частота сокращений желудочков постоянно превышает 90 ударов, быстро приводит к патологическому расширению всех сердечных полостей.
- Кардиогенный шок и остановка сердца. В редких случаях приступ мерцания или трепетания предсердий с выраженными гемодинамическими нарушениями может привести к аритмогенному шоку – жизнеугрожающему состоянию.
Медикаментозная терапия
Выделяют следующие направления лекарственной терапии фибрилляции предсердий: кардиоверсия (восстановление нормального синусового ритма), профилактика повторных пароксизмов (эпизодов) наджелудочковых аритмий, контроль нормальной частоты сокращений желудочков сердца. Также важная цель медикаментозного лечения при МА – предотвращение осложнений – различных тромбоэмболий. Лекарственная терапия ведется по четырем направлениям.
Лечение антиаритмиками. Применяется, если принято решение о попытке медикаментозной кардиоверсии (восстановления ритма с помощью лекарств). Препараты выбора – пропафенон, амиодарон.
Пропафенон – один из наиболее эффективных и безопасных лекарственных препаратов, который используется для лечения наджелудочковых и желудочковых нарушений сердечного ритма. Действие пропафенона начинается через 1 ч после приема внутрь, максимальная концентрация в плазме крови достигается через 2–3 ч и длится 8–12 ч.
Контроль ЧСС. В случае невозможности восстановить нормальный ритм необходимо привести мерцательную аритмию в нормоформу. Для этой цели применяют бета-адреноблокаторы, антагонисты кальция недигидропиридинового ряда (группы верапамила), сердечные гликозиды и др.
Бета-адреноблокаторы. Препараты выбора для контроля работы сердца (частоты и силы сокращений) и артериального давления. Группа блокирует бета-адренергические рецепторы в миокарде, вызывая выраженный антиаритмический (урежение ЧСС), а также гипотензивный (снижение АД) эффект. Доказано, что бета-блокаторы статистически увеличивают продолжительность жизни при сердечной недостаточности. Среди противопоказаний к приему – бронхиальная астма (так как блокировка бета 2-рецепторов в бронхах вызывает бронхоспазм).
Антикоагулянтная терапия. Для снижения риска тромбообразования при персистирующей и хронической формах ФП обязательно назначают препараты, разжижающие кровь. Назначают антикоагулянты прямого (гепарин, фраксипарин, фондапаринукс и пр.) и непрямого (варфарин) действия. Существуют схемы приема непрямых (варфарин) и так называемых новых антикоагулянтов – антагонистов факторов свертывания крови (прадакса, ксарелто). Лечение варфарином сопровождается обязательным контролем показателей свертываемости и, при необходимости, тщательной коррекцией дозировки препарата.
Метаболическая терапия. К метаболическим препаратам относятся лекарственные средства, улучшающие питание и обменные процессы в сердечной мышце. Эти препараты якобы оказывают кардиопротективное действие, защищая миокард от воздействия ишемии. Метаболическая терапия при МА считается дополнительным и необязательным лечением. По последним данным, эффективность многих препаратов сравнима с плацебо. К таким лекарственным средствам относятся:
- АТФ (аденозинтрифосфат);
- ионы К и Mg;
- кокарбоксилаза;
- рибоксин;
- милдронат;
- предуктал;
- мексикор.
Диагностика и лечение любого вида аритмии требует немалого клинического опыта, а во многих случаях – высокотехнологичного аппаратного оснащения. При фибрилляции и трепетании предсердий главная задача врача – по возможности устранить причину, приведшую к развитию патологии, сохранить функцию сердца и предотвратить осложнения.
Симптомы ФП
В зависимости от формы аритмии (постоянная или приступообразная) и восприимчивости больного клиническая картина ФП варьирует от отсутствия симптомов до наличия признаков сердечной недостаточности. Больные могут жаловаться на:
- перебои в работе сердца;
- «клокотания» и/или боль в груди;
- резкое увеличение ЧСС;
- потемнение в глазах;
- общую слабость, головокружение (на фоне гипотензии);
- предобморочные состояния или обмороки;
- ощущение нехватки воздуха, одышку и чувство страха.
Фибрилляция предсердий и трепетание предсердий может сопровождаться учащенным мочеиспусканием, вызванным повышенной выработкой натрийуретического пептида. Приступы, длящиеся несколько часов или суток и не проходящие самостоятельно, требуют медицинского вмешательства.
Патогенез и общая клиническая картина
Основное проявление фибрилляции предсердий – аритмичный пульс. При высокой частоте сердечных сокращений в момент приступа ФП может возникнуть дефицит пульса, когда число сердечных сокращений превышает частоту пульса.
Причины ФП и факторы риска
Заболевания различного генеза
Наиболее часто ФП возникает у пациентов с заболеваниями сердечно-сосудистой системы – артериальной гипертензией, ИБС, хронической сердечной недостаточностью, пороками сердца – врожденными и приобретенными, воспалительными процессами (перикардит, миокардит), опухоли сердца. Среди острых и хронических заболеваний, не связанных с патологией сердца, но влияющих на возникновение фибрилляции предсердий, выделяют нарушения функций щитовидной железы, сахарный диабет, хроническую обструктивную болезнь легких, синдром сонного апноэ, болезни почек и др.
Возрастные изменения
Фибрилляцию предсердий называют «аритмией дедушек», так как заболеваемость этой аритмией резко увеличивается с возрастом. Развитию данного нарушения сердечного ритма могут способствовать электрические и структурные изменения предсердий,. Однако специалисты отмечают, что мерцательная аритмия может возникнуть у молодых людей, не имеющих патологии сердца: до 45 % случаев пароксизмальной и до 25 % случаев персистирующей фибрилляции.
Другие факторы риска
Фибрилляция предсердий может развиваться на фоне употребления алкоголя, после удара электрического тока и операций на открытом сердце. Пароксизмы могут спровоцировать такие факторы, как физическая нагрузка, стрессовые состояния, жаркая погода, обильное питье. В редких случаях имеется наследственная предрасположенность возникновения ФП.
Методы диагностики
Сначала требуется определить индивидуальный риск инсульта:
Определение риска инсульта при первичной * (если инсультов ранее не было) профилактике (J Am Coll Cardiol 2001;38:1266i-1xx).