- Холецистит, или воспаление желчного пузыря. Симптомы и лечение.
- Группа риска по холециститу
- Симптомы холецистита
- Диагностика
- Лечение холецистита
- Холестаз: симптомы и лечение холестатического синдрома
- Распространенность и особенности холестаза
- Причины и виды холестатического синдрома
- Проявления застоя желчи
- Холестаз у беременных женщин и детей
- Диагностика патологии
- Лечение холестаза
- Холецистит
- Что такое холецистит
- Зачем нужен желчный пузырь
- Причины
- Факторы риска
- Виды и формы холецистита
- Острый холецистит
- Острый холецистит при беременности
- Виды острого холецистита
- Катаральный
- Флегмонозный
- Гангренозный
- Хронический холецистит
- Калькулезный и некалькулезный холецистит
- Чем опасен холецистит: осложнения
- Симптомы холецистита
- Как снять приступ холецистита дома: первая помощь
- Диагностика холецистита
- К какому врачу обратиться
- Какие анализы сдать
- Лечение холецистита
- Промывание желчного пузыря и желчевыводящих путей (тюбаж)
- Лекарства при холецистите
- Хирургическое лечение холецистита
- Как жить без желчного пузыря?
- Диета
- Фитотерапия
- Лечение холецистита народными средствами
- Лечение холецистита готовыми травяными сборами
- Другие народные средства против холецистита
- Прогноз выздоровления
- Профилактика
- Заключение
Холецистит, или воспаление желчного пузыря. Симптомы и лечение.
Идеально выстроенный рацион может не спасти вас от холецистита. Это тяжелое заболевание, которое может закончиться удалением желчного пузыря, поэтому игнорировать его первые симптомы — большая ошибка. В статье врачи клиники «Здоровье» расскажут, как выявить холецистит на ранних стадиях и кто в группе риска.
У здорового человека в течение суток образуется до полутора литров желчи, которая используется для переваривания пищи, после чего утилизируется. Если этот процесс не происходит отлажено, то желчном пузыре происходит застой компонентов желчи, которые кристаллизуются и превращаются в осадок. Этот осадок впоследствии формирует знаменитые желчные камни.
Группа риска по холециститу
Не у каждого развивается холецистит и, даже если питание человека далеко от идеала, он может прожить со здоровым желчным пузырем всю жизнь. Существуют факторы риска, которые повышают возможности развития заболевания.
- Гены. Если родственники страдали от холецистита, вы тоже в группе риска.
- Скачки веса. Как набор, так и потеря веса для организма — стресс. Нередко этот процесс связан с изменениями в питании — строгими диетами или перееданием, голоданием или употреблением в пищу большего количества жирных продуктов.
- Злоупотребление алкоголем.
- Диабет 1 и 2 типов.
- Нарушения в обмене веществ.
- Прием КОК, особенно в возрасте от 30 до 45 лет.
- Беременность и другие гормональные изменения.
- Другие болезни ЖКТ — болезнь Крона, цирроз и жировой гепатоз печени, врожденные патологии желчного пузыря.
- Глистные инвазии.
Симптомы холецистита
Существует две основные формы холецистита — острый и хронический.
Острый. Если в желчные протоки попали камни, то происходит закупорка, ткани органа повреждаются желчью и развивается воспаление. Все происходит быстро. Нередко человека с желчной коликой доставляют сразу в реанимацию для удаления желчного пузыря.
Симптомы: сильная резкая боль области расположения органа (справа, в районе печени), тошнота и рвота, запор, повышение температуры тела, лихорадка, желтизна глаз.
Хронический холецистит. Развивается медленно и часто незаметно для пациента. Боль может быть ненавязчивой и усилиться только в случае употребления большого количества тяжелой пищи или серьезной стрессовой ситуации.
Симптомы: тупая боль в области органа, тяжесть и плохое пищеварение, привкус горечи во рту, тошнота, вздутие кишечника, запоры, субфебрильная температура тела (37*С).
Если вы заметили у себя перечисленные выше симптомы, поторопитесь обратиться к врачу, пока дело не дошло до сильного приступа.
!Никогда не используйте для лечения или профилактики заболевания метод тюбажа (прогревание печени с приемом лимонного сока и масла). Это может закончиться удалением желчного пузыря.
Диагностика
Для выявления заболевания используют стандартные процедуры:
- Очный прием гастроэнтеролога с пальпацией живота
- УЗИ органов ЖКТ
- Клинический анализ крови и биохимию крови
Лечение холецистита
В случае желчной колики и сильного затора желчных протоков человеку требуются хирургическая помощь. При острой боли в правом боку сверху, повышении температуры в сочетании с тошнотой и рвотой срочно вызовите скорую.
Для лечения хронического холецистита используют консервативные, но эффективные методы лечения:
- Диетотерапию. Это важный пункт в лечении заболевания. Из рациона больного исключаются все копченые, жирные, жареные и соленые продукты — жирное мясо, рыба, молочка. Необходимо исключить алкогольные напитки и консервированные продукты. Основой питания становится диетическое белое мясо и рыба, бульоны и овощные супы, яйца, каши, запеченные овощи и фрукты.
- Антибактериальную терапию. Лечение антибиотиками является обязательной частью лечения воспаления желчного пузыря, так как чаще всего в компонентах желчи обнаруживают патогены.
- Обезболивающие. Чтобы пациент не страдал от боли и мог жить нормальной жизнью, врач назначает спазмолитики.
- Желчегонные и противовоспалительные препараты. На первых этапах важно восстановить отток желчи и снять воспаление с тканей органа.
Важно проходить лечение строго в соответствие с назначениями врача. Не бросайте принимать препараты сразу после того, как вам стало чуть легче. Это может говорить только о снятии поверхностных симптомов, но не об излечении от заболевания. Не назначайте себе лечение самостоятельно — такой подход может усугубить течение заболевания и привести к тяжелым последствиям.
Записаться к вы можете в любой клинике сети «Здоровье» в Москве. Медицинскую помощь вам окажут профессионалы своего дела. У нас вы можете сдать анализы и быстро получить результаты, чтобы лечение было назначено в ближайшее время.
Не ждите осложнений! Записывайтесь на прием в медицинском центре «Здоровье»!
Источник
Холестаз: симптомы и лечение холестатического синдрома
Холестаз – клинико-лабораторный синдром, при котором нарушена выработка желчи или полностью либо частично блокирован ее отток в двенадцатиперстную кишку.
Состояние может быть вызвано различными заболеваниями. Оно характеризуется накоплением в крови выводимых с желчью веществ, что сопровождается кожным зудом, слабостью, желтухой и другими проявлениями.
Диагностика патологии основана преимущественно на данных анализов, а также инструментальных методов исследования.
Лечение холестатического синдрома включает прием медикаментов, диету и в ряде случаев хирургическое вмешательство на органах печени и желчевыводящих путей.
Распространенность и особенности холестаза
По данным статистики, этой патологией страдает 1 человек на 10 тысяч населения планеты в год. При этом около 50-70% людей с заболеваниями печени и желчных путей (даже пролеченных ранее) может столкнуться в той или иной степени с холестазом в разные периоды жизни.
Большая часть заболевших мужского пола, в возрасте старше 40 лет. Среди беременных женщин состояние выявляется от 0,2 до 27% среди обследованных, в зависимости от региона и дополнительных заболеваний и состояний.
Проявления синдрома холестаза имеют следующие механизмы:
- попадание компонентов желчи в кровоток;
- отсутствие или недостаточное количество секрета в кишечнике, что нарушает пищеварение (желчь участвует в переваривании пищи);
- застой и обратный ток жидкости по желчевыводящим путям.
Причины и виды холестатического синдрома
Существует две основные формы патологии – внепеченочная и внутрипеченочная. Первая развивается в случае полной или частичной закупорки желчных протоков, чаще всего камнями при желчнокаменной болезни и холедохолитиазе, а также при опухоли органов гепатобилиарной системы, дисфункции сфинктера Одди, описторхоза, врожденных аномалий желчевыводящих путей.
Внутрипеченочный холестаз – следствие заболеваний гепатоцеллюлярной системы, таких как гепатиты вирусного, алкогольного и медикаментозного происхождения, жировая болезнь печени (довольно частая патология современного человека, поражающая до 20% людей и более, в зависимости от возраста и массы тела) и ее аутоиммунные поражения, дефекты внутрипеченочных протоков.
Среди частых причин патологии также врожденные метаболические нарушения (галактоземия, муковисцидоз и другие), саркоидоз, изменения гормонального фона, например, при беременности.
Клинически холестатический синдром может проявляться в безжелтушной и желтушной формах, а также иметь острое или хроническое течение. Существуют три типа нарушений:
- Парциальный холестаз – уменьшена секреция желчи.
- Диссоцианный холестаз – задержка отдельных компонентов желчи.
- Тотальный холестаз – характерны выраженные нарушения поступления желчи в кишечник.
Проявления застоя желчи
Холестаз у беременных женщин и детей
Отдельного внимания заслуживают такие формы патологии, как холестаз во время вынашивания плода и в детском возрасте. В этих случаях механизм развития нарушений и симптомы имеют свои особенности.
Проявления холестаза у беременных наблюдаются в третьем триместре. Кожный зуд может быть ярко выраженным или практически не доставлять дискомфорта. Расчесы чаще отмечаются на руках, голенях, предплечьях. Желтуха встречается лишь у одной из десяти женщин и, как правило, проходит самостоятельно через две недели после родов. Однако при выраженной желтухе и раннем начале (до 25-27-й недели беременности) может повышать риск осложнений в родах.
Детский холестаз может наблюдаться как с первых месяцев жизни, так и появиться в более старшем возрасте. В младенчестве чаще встречаются внутрипеченочный холестатический синдром, вызванный врожденными метаболическими нарушениями, идиопатический неонатальный гепатит и пороки развития желчных протоков. Причинами холестаза могут быть также инфекции, токсические поражения органов, цирроз печени, сердечно-сосудистая недостаточность, опухоли поджелудочной железы, паразитарные поражения, склерозирующий холангит.
Опасность холестаза в том, что он развивается у детей в скрытой форме. Симптоматика зависит от возраста, в котором проявилось заболевание, и особенностей организма.
Диагностика патологии
Диагностику и лечение синдрома холестаза проводит врач-гастроэнтеролог. Некоторые пациенты ошибочно консультируются с дерматологом, акцентируя внимание только на кожном зуде и не принимая во внимание прочие симптомы.
Заподозрить патологию врачу позволяют беседа с больным, внешний осмотр кожи и слизистых пациента. Пальпация и перкуссия часто позволяют выявить увеличение печени в размерах, болезненные области. Нередко холестатический синдром протекает почти бессимптомно, и на его наличие указывают только лабораторные анализы. Они заключаются в определении уровня билирубина, холестерина, щелочной фосфатазы, ферментов и желчных кислот в крови, желчных пигментов в моче.
Для общего анализа крови при холестазе характерны анемия, лейкоцитоз, завышенные значения СОЭ. В биохимическом анализе крови выявляются гипербилирубинемия (за счет прямого (конъюгированного) билирубина), гиперлипидемия, повышение активности ферментов, таких как аланинаминотрансфераза (АЛТ), аспартатаминотрансфераза (АСТ), щелочная фосфатаза (ЩФ), гаммаглутамилтранспептидаза (ГГТП). Обнаружение антимитохондриальных, антинуклеарных антител и антител к гладкомышечным клеткам позволяет заподозрить аутоиммунное поражение печени как возможную причину холестаза.
Инструментальная диагностика холестаза предполагает ультразвуковое и рентгеновское исследования органов брюшной полости, гастро- и дуоденоскопию, магнитно-резонансную или эндоскопическую ретроградную холангиопанкреатографию, чрескожную чреспеченочную холангиографию. Диагноз может быть установлен на любом этапе, даже просто после выполнения лабораторных анализов и УЗИ, не все вышеперечисленные исследования обязательно потребуются для диагностики.
Если результаты проведенных обследований сомнительны, то прибегают к биопсии печени (которая также может быть назначена на любом этапе диагностического поиска).
Лечение холестаза
Первая мера при выявлении холестаза или подозрении на него – коррекция питания. Особенностью такой диеты является замена животных жиров на растительные. Рекомендуется употреблять больше овощей и фруктов, выбирать нежирные сорта мяса и виды молочных продуктов. Полезны также каши на основе злаковых культур. Нужно ограничить жареные, копченые и острые продукты. Следует полностью отказаться от спиртного, крепкого кофе и чая.
Для лечения холестаза могут быть назначены лекарственные препараты разных групп:
- гепатопротекторы;
- антибиотики;
- цитостатики;
- препараты урсодезоксихолевой кислоты.
При признаках гиповитаминоза рекомендованы также поливитаминные комплексы. В борьбе с кожным зудом препаратами первой линии являются производные желчных кислот, связывающие в просвете желчные кислоты из желчи и препятствующие их транспорту в кровтоток. Доказана эффективность блокаторов опиатных рецепторов ЦНС. В реабилитационном периоде применяют немедикаментозные методы для повышения защитных сил организма – физиопроцедуры, массаж, лечебная физкультура.
Лечение беременных осложняется рисками для плода при применении лекарств, потому для уменьшения симптоматики прибегают в первую очередь к простым и безопасным средствам – маски из овсяных хлопьев, отвар ромашки, использованию детского крема.
Холодная вода и сон в прохладном помещении облегчают кожный зуд. Однако при его усилении врачом могут быть назначены препараты желчных кислот, разрешенные к применению у беременных (в частности – урсодезоксихолевая кислота). Эти препараты определены американской Food and Drug Administration (FDA) на основании проведенных клинических исследований. Препараты, по которым накоплено достаточно данных о применении их у беременных, отнесены данной организацией к соответствующей группе (категории действия на плод).
Для успешного лечения холестаза у детей важно своевременно установить причину данного синдрома. Часто одними лекарствами патологию у этой группы больных не вылечить, тогда проводят хирургическую операцию.
У взрослых также нередко требуется оперативное вмешательство, купирующее причины развития холестаза. Возможно несколько способов хирургического лечения:
- пластика желчевыводящих путей и наложение анастомозов;
- внешнее дренирование желчных протоков;
- удаление камней из полости желчного пузыря или самого органа.
Источник
Холецистит
Риск воспаления желчного пузыря возрастает при наличии камней в пузыре и желчных протоках. В группу риска по холециститу входят женщины от 40 лет и старше, они болеют в 5 раз чаще мужчин. Холецистит грозит серьезными осложнениями — перитонитом и сепсисом. Знание симптомов холецистита позволит сразу обратиться к врачу при первых тревожных признаках.
Что такое холецистит
Холецистит — это собирательный медицинский термин, которым обозначаются различные по этиологии, характеру течения и симптомам воспалительные процессы в желчном пузыре.
Зачем нужен желчный пузырь
По размеру желчный пузырь схож с небольшим куриным яйцом. Это полый внутри орган, который при заполнении его желчью приобретает разную форму. Он состоит из тела, шейки и дна.
Основная задача желчного пузыря — накопление и выведение желчи при поступлении пищи в систему пищеварения. Любое нарушение в его работе моментально сказывается на общем самочувствии человека.
Желчь вырабатывается клетками печени — гепатоцитами, этот процесс идет непрерывно (рис. 1). Желчь имеет жидкую консистенцию, специфический желто-зеленый цвет, узнаваемый запах и горький вкус. Этот печеночный секрет играет важную роль в пищеварении: расщепляет жиры и регулирует метаболизм. Желчь активирует ферменты поджелудочной железы и нейтрализует кислоты желудочного сока.
Воспаление желчного пузыря — актуальная проблема для жителей развитых стран. Несмотря на безусловные успехи современной медицины в диагностике и лечении холецистита, уровень заболеваемости неуклонно растет год от года. Если еще несколько десятилетий назад болезнь считалась характерной для людей старшего возраста, то сейчас имеется тенденция к ее постепенному «омоложению».
По количеству поставленных диагнозов в группе заболеваний органов пищеварения холецистит уступает только острому аппендициту. Наряду с общим ростом заболеваемости во всем мире отмечается увеличение количества больных с осложненной формой патологии. Поскольку болезнь существенно снижает качество жизни людей, ВОЗ говорит о ней и в социальном контексте.
У большинства заболевших воспаление сопряжено с наличием желчных конкрементов, иными словами, с желчнокаменной болезнью. Среди пациентов преобладают женщины старше 40 лет, они болеют холециститом в 3-5 раз чаще мужчин. Заболевание характерно для жителей развитых стран, что связано с особенностями питания и образа жизни.
Причины
Ученые до сих продолжают спорить о причинах возникновения холецистита. Наиболее популярная теория связывает патологию с инфекционным поражением, поскольку бактерии в желчном пузыре при исследовании обнаруживаются примерно у половины заболевших.
По этой теории воспаление желчного пузыря начинается при попадании в него патогенной микрофлоры — стафилококка, стрептококка, кишечной палочки и некоторых других бактерий. Иногда причиной холецистита становятся глисты, грибки, анаэробные бактерии, вирусы гепатита. В более редких случаях холецистит развивается на фоне аллергии или отравления.
Инфекция проникает в желчный пузырь разными путями:
- энтерогенным — с пищей и питьем при переваривании загрязненных продуктов;
- гематогенным — при стоматологических или других операциях с использованием нестерильных инструментов, при переливании крови или инъекциях загрязненной иглой;
- лимфогенным — через лимфатические капилляры и другие структурные элементы лимфатической системы.
Есть и другие мнения о природе холецистита, например, о возникновении воспалительного процесса в желчных путях и желчном пузыре вследствие нарушения кровообращения в стенках из-за тромбоза сосудов. Деструктивный процесс начинается на фоне ишемии пузырной артерии.
Еще одна теория связывает холецистит с нарушениями функции печени, которые ведут к патологическим изменениям в структуре желчи. В результате система пищеварения перестает выполнять антиоксидантную защитную роль, и в желчном пузыре начинается воспаление.
Холецистит обычно развивается при застое желчи в желчном пузыре. Нарушение утилизации желчи может быть обусловлено различными факторами:
- Наличие камней, закупоривающих желчные протоки и препятствующие оттоку желчи. Конкременты часто имеют острые края, травмирующие слизистую. Места царапин и язв — входные ворота для патогенной микрофлоры.
- Нарушение сократительной функции желчного пузыря и снижение его тонуса. В результате дискинезии желчь не полностью выходит из органа, и ее застой провоцирует воспалительный процесс и образование твердых частиц.
- Врожденные патологии строения желчного пузыря — искривление, перетяжка, рубцы, сужение протоков, затрудняющие отток желчи.
- Наличие других заболеваний желчного пузыря и протоков — опухоли, кисты и другие патологии. Любая опухоль может сдавливать протоки и затруднять отток желчи.
Камни в желчном пузыре и желчных протоках обнаруживаются у 90% больных холециститом. Камни бывают двух видов: холестериновые, на 90% состоящие из чистого холестерина, и пигментные, в состав которых в основном входит кальций.
Факторы риска
К началу воспалительного процесса могут привести факторы, не связанные напрямую с патологией желчевыводящей системы:
- неправильное пищевое поведение — острая и жирная пища, переедание, редкие приемы пищи;
- постоянное нервное перенапряжение, эмоциональные перегрузки;
- эндокринные нарушения, в частности, сахарный диабет, гормональный дисбаланс во время беременности или климакса;
- злоупотребление спиртными напитками;
- очаг воспаления в организме — ангина, аднексит, легочные инфекции и т. д.;
- малоподвижный образ жизни;
- нарушения в работе поджелудочной железы, например, рефлюкс ее ферментов в желчный пузырь;
- прием некоторых лекарственных препаратов;
- наследственная предрасположенность.
В группу риска входят люди, страдающие ожирением, заболеваниями тонкой кишки, женщины в период беременности.
Виды и формы холецистита
В современной гастроэнтерологии используются различные классификации холецистита. Правильное определение вида и формы патологии определяет тактику лечения и успех проводимых терапевтических мероприятий.
Деление заболевания на острый и хронический холецистит основано на выраженности симптомов и степени деструктивных изменений в желчном пузыре.
Острый холецистит
Отличительный признак острого холецистита — внезапное начало болезни и яркая симптоматика. Абсолютное большинство наблюдений (до 95%) связано с желчнокаменной болезнью: приступ начинается при блокировании камнем оттока желчи. При этом более чем у половины больных результаты анализа желчи показывают наличие в ней патогенной микрофлоры.
Приступ острого холецистита чаще всего начинается после обильного приема жирной и острой пищи. Спровоцировать болезнь может также прием желчегонных препаратов, сильное нервное потрясение.
Острый холецистит при беременности
У некоторых женщин острый холецистит развивается при беременности, чаще всего в третьем триместре. В основном это связано с изменением гормонального фона или имеющимися до зачатия патологиями ЖКТ. Заболевание повышает риск поздних гестозов и других осложнений во время родов.
Об остром холецистите говорят при однократном приступе, который удалось своевременно купировать и остановить развитие патологического процесса. Повторяющиеся приступы свидетельствуют о переходе болезни в хроническую форму.
Виды острого холецистита
Разновидности острого холецистита определяются на основе выраженности симптомов, характера течения и прогноза выздоровления. Форма острого холецистита определяется по результатам всестороннего обследования. Схему лечения подбирает врач на основании общего состояния организма пациента и его возраста, характера течения заболевания и ряда других факторов.
Катаральный
Катаральный холецистит — самая легкая форма патологии. Воспаление не затрагивает мышечную стенку желчного пузыря. При обследовании наблюдается отек органа и покраснение слизистой оболочки. Причиной воспаления может стать как сдвинувшийся небольшой камень, так и, например, эпизод злоупотребления алкоголем. При своевременном обращении к врачу и адекватной медикаментозной терапии улучшение состояния пациента наблюдается в течение недели. При соблюдении всех врачебных рекомендаций приступ может больше не повториться.
Флегмонозный
Флегмонозная форма характеризуется гнойным воспалением всех слоев желчного пузыря. Заболевание носит деструктивный характер: желчный пузырь сильно увеличивается в размерах, на его утолщенных стенках образуются язвы и очаги омертвевшей ткани. Просвет заполняется гнойным экссудатом. Если гнойное содержимое пузыря не может выйти наружу, то возможна перфорация стенки и развитие перитонита. Эта форма острого холецистита опасна многими серьезными осложнениями.
Гангренозный
Гангренозная форма чаще всего развивается после катарального, а затем и флегмозного острого холецистита. Из-за нарушенного кровообращения стенки желчного пузыря быстро отмирают, и орган теряет свои функции. Некроз тканей грозит разрывом стенок пузыря и летальным исходом, поэтому больные с гангреной нуждаются в срочной хирургической операции.
Хронический холецистит
Хронический холецистит может быть следствием острой формы, но может развиваться и самостоятельно на фоне других патологий органов пищеварительной системы и лишнего веса. Часто диагнозу «хронический холецистит» сопутствуют гастрит, панкреатит.
Важно! Хронический холецистит диагностируется и у детей, причем заболеть может и ребенок первого года жизни. Обычно патология развивается на фоне других воспалительных заболеваний инфекционной природы.
Заболевание протекает с периодическими обострениями, за которыми следует ремиссия. Длительность ремиссии и частота приступов обусловлены характером болезни. Хронический холецистит подразделяется на легкую, среднюю и тяжелую формы.
Калькулезный и некалькулезный холецистит
Калькулезный холецистит связан с наличием камней в самом пузыре или в протоках, по которым отводится желчь. Женщины репродуктивного возраста страдают от заболевания в несколько раз чаще мужчин, так как женские гормоны (эстрогены) усиливают выработку холестерина — основы большинства конкрементов (камней).
Эстрогены захватывают холестерин из крови, и печень выводит его в желчь. В результате холестерин не оседает на стенках сосудов, и женщины до наступления климакса гораздо реже страдают от атеросклероза. Но наличие большого количества холестерина в желчи увеличивает риск образования камней в желчном пузыре.
Процесс образования камней усиливается с возрастом, поэтому после 40 лет увеличивается число диагностируемых случаев именно этой разновидности патологии.
Камни могут долгое время никак не проявлять себя. Воспаление начинается, когда один или несколько конкрементов сдвинулись и перекрыли путь желчи (рис. 2). К движению камней может привести резкое изменение веса, как похудение, так и быстрый набор. При избыточном весе лишний холестерин выводится организмом через желчь, а при строгом ограничении калорий и резкой потери веса холестерин извлекается из жировой ткани.
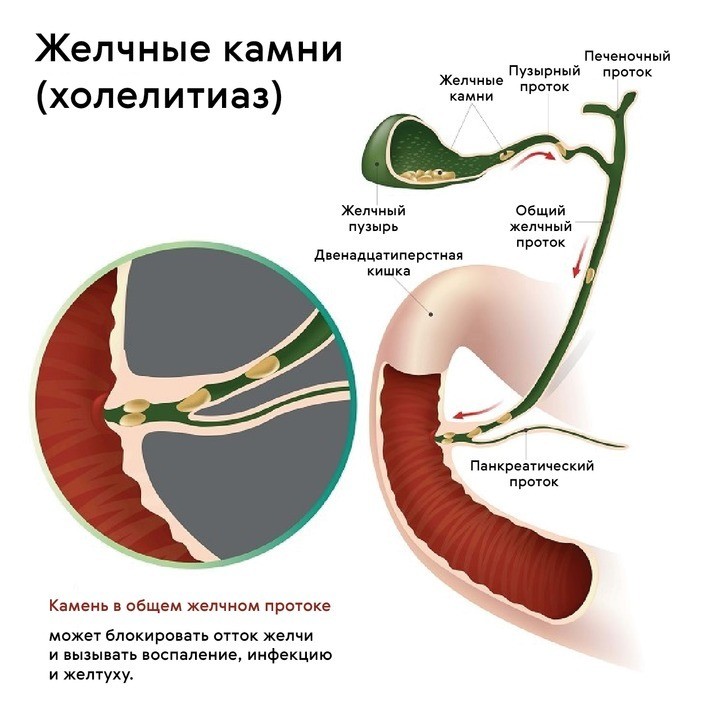
Калькулезный холецистит может протекать как в острой, так и в хронической форме с периодическими рецидивами. Эта разновидность заболевания чаще других требует незамедлительного хирургического вмешательства. Кроме того, длительный процесс образования камней — фактор риска развития онкологии.
Чем опасен холецистит: осложнения
Несвоевременное обращение к врачу при первых признаках холецистита и надежда на то, что все «пройдет само», грозит многими серьезными осложнениями. Длительный воспалительный процесс может постепенно перейти на соседние органы и ткани, спровоцировав развитие панкреатита, плеврита, пневмонии и других опасных заболеваний.
Флегмозная форма патологии может вызвать перфорацию воспаленных и изъязвленных стенок острыми краями желчных камней и излитие желчи с гнойными примесями в брюшную полость. В этом случае диагностируется разлитой перитонит, требующий незамедлительного хирургического вмешательства.
Самое опасное осложнение холецистита — сепсис. Заражение крови может начаться при попадании бактерий в общий кровоток.
Отсутствие лечения может обернуться водянкой желчного пузыря — непроходимостью желчных протоков с накоплением в полости органа слизи и экссудата. У людей старшего возраста холецистит может вызвать серьезные проблемы со стороны сердечно-сосудистой системы, вплоть до инфаркта и стенокардии.
Симптомы холецистита
Проявления болезни зависят от ее формы и наличия или отсутствия камней в пузыре или желчных протоках.
Общий симптом для острого и хронического холецистита — характерная приступообразная тупая ноющая боль в правой части живота прямо под ребрами. Болевые ощущения появляются через 1-3 часа после еды, особенно после приема жирной жареной пищи. Боль может быть различной интенсивности и отдавать в правое плечо и ключицу.

Помимо боли, для воспаления желчного пузыря характерны следующие симптомы:
- общая слабость;
- повышенное потоотделение;
- головокружение и тошнота;
- рвота с примесью желчи;
- металлический привкус и горечь во рту;
- метеоризм, проблемы со стулом;
- небольшое повышение температуры;
- нервозность и проблемы со сном.
При развитии заболевания появляются симптомы отравления организма, учащенный пульс, снижение артериального давления, одышка.
Симптомы острого холецистита зависят от его формы. При катаральной они схожи с приступами при хроническом течении болезни. Флегмонозный холецистит характеризуется сильными болями, особенно при пальпации. Боли становятся интенсивнее при кашле или попытке изменить положение тела. Человек страдает от частых приступов рвоты и сильной тахикардии.
При гангренозной форме на первый план выходят симптомы острой интоксикации организма и гнойного перитонита, при этом боль несколько стихает. У больного появляется заторможенность, спутанность сознания, сильное вздутие живота. Такое состояние требует немедленного обращения за медицинской помощью.
Как снять приступ холецистита дома: первая помощь
Самая распространенная ошибка при приступе холецистита — пить обезболивающие или ферментные препараты в надежде унять боль и улучшить состояние. Ни в коем случае нельзя слушать советы знакомых и родственников, например, о том, что нужно приложить к больному боку грелку. Грелка ускорит воспалительный процесс и приведет к образованию гноя в его очаге.
Если вы чувствуете сильную боль в правом подреберье и другие неприятные признаки воспаления желчного пузыря — как можно скорее обращайтесь за медицинской помощью. Ярко выраженные симптомы со значительным ухудшением общего состояния требуют вызова Скорой помощи, обострение хронического холецистита — визита к врачу-гастроэнтерологу.
Важно! Номер для вызова скорой медицинской помощи в России: 103.
Единый номер экстренных служб (в т. ч. МЧС, полиции, ГИБДД): 112 (работает при заблокированном счете телефона, при отсутствии SIM-карты).
До приезда Скорой помощи нужно спокойно полежать в удобной позе, выпив предварительно хлоридно-натриевой минеральной воды без газа.
Диагностика холецистита
Для точной постановки диагноза требуется проведение всестороннего обследования, включающего лабораторные и инструментальные методы.
К какому врачу обратиться
Первый этап диагностики — осмотр врачом-гастроэнтерологом. В его задачу входит сбор подробного анамнеза и первичного осмотра. Опрос проводится с целью определения симптомов, давности первого приступа болезни, образа жизни пациента, его пищевого поведения, наличия сопутствующих заболеваний.
Врач-гастроэнтеролог осматривает ротовую полость и определяет наличие налета на языке — признака воспалительного процесса в организме. Болевые ощущения при пальпации правой части живота позволяют диагностировать холецистит с высокой долей достоверности, но для уточнения формы заболевания необходим ряд исследований.
Какие анализы сдать
Задача дальнейшего обследования — определить причины воспаления желчного пузыря, застоя желчи и нарушения моторики. Для этого назначаются:
- Общий и биохимический анализ крови. Повышение концентрации лейкоцитов в крови и высокий показатель СОЭ свидетельствуют о воспалительном процессе в организме. Высокая активность печеночных ферментов (АСТ, АЛТ) в результатах биохимии — признак проблем с печенью или желчным пузырем.
- Ультразвуковое исследование желчного пузыря позволяет оценить его размер и толщину стенки. УЗИ помогает увидеть камни в пузыре и желчных протоках и определить их размер, форму и точное расположение. Кроме того, на УЗИ врач оценивает степень воспаления протоков и наличие проблем с выводом желчи.
- Дуоденальное зондирование проводится для взятия желчи для лабораторного исследования и оценки моторики желчного пузыря. Желчь отправляется на бакпосев для выявления инфекционного агента. После выделения возбудителя проводится тестирование на чувствительность штамма к различным антибиотикам. Анализ желчи помогает дополнительно подтвердить наличие камней и мелких твердых частиц в пузыре по концентрации желчных кислот.
- Холецистография — рентген с введением контрастного вещества — назначается для выявления анатомических особенностей желчного пузыря, его формы и контуров, рельефа внутренней стенки.
Если после всех обследований остается сомнение в наличии холецистита, врач может назначить лапороскопию для визуальной оценки характера морфологических изменений органов.
Важно! У лиц пожилого возраста диагностика холецистита может вызвать определенные затруднения из-за большого количества сопутствующих патологий и снижения общей реактивности организма. Такие пациенты требуют особого внимания при выборе диагностических методов.
Лечение холецистита
Лечение заболевания проводится комплексно. Цель терапии — не только снять симптомы и облегчить общее состояние человека, но также справиться с причиной застоя желчи и предотвратить возможные рецидивы.
Промывание желчного пузыря и желчевыводящих путей (тюбаж)
Тюбаж — простая и популярная процедура промывания желчного пузыря, которую легко проводить в домашних условиях. Она помогает снять болевой синдром и устранить застой желчи. Это альтернативная оздоровительная методика, которую можно применять только после всестороннего обследования и получения рекомендаций лечащего врача-гастроэнтеролога.
Для очищения желчного пузыря и протоков используется минеральная вода, растительные сборы с желчегонным эффектом, магнезия, ксилит. Любая жидкость должна быть подогрета до 40-450С, а из минеральной воды необходимо предварительно выпустить газ.
Во время процедуры человек должен лечь на правый бок, немного согнув колени, и положить грелку под правый бок. 2 стакана подготовленной для тюбажа жидкости нужно выпить небольшими глотками за 30-40 минут и спокойно полежать еще полчаса до появления желания сходить в туалет (видео 1).
Видео 1.Как правильно делать тюбаж. Наталья Миринцова
Курс лечения длится 2-3 месяца с проведением процедуры 1-2 раза в неделю.
Для лучшего эффекта во время лечения следует соблюдать строгую диету, отказавшись от жаренных и жирных продуктов, острых приправ, маринадов, сдобы.
Тюбаж улучшает моторику желчного пузыря и применяется в целях профилактики образования камней. Процедура показана не только при хроническом холецистите, но и при панкреатите и проблемах с печенью.
Важно! Тюбаж можно проводить только при отсутствии камней в желчном пузыре, подтвержденном результатами УЗИ. В противном случае процедура может спровоцировать движение конкрементов и значительно ухудшить состояние.
Процедура противопоказана при следующих состояниях:
- наличие камней в желчном пузыре;
- язвенная болезнь;
- период обострения холецистита и любых других хронических патологий внутренних органов;
- воспалительный процесс в организме любой локализации;
- беременность;
- менструация;
- гепатит и ряд других заболеваний.
Лекарства при холецистите
Медикаментозная терапия — основа комплексного лечения холецистита. При хронической некалькулезной форме консервативных методов бывает достаточно. Во время обострения главная задача назначаемых препаратов — уменьшить боль и ликвидировать очаг воспаления.
Лекарственная терапия включает:
- антибактериальные препараты широкого спектра действия;
- средства для снятия симптомов интоксикации организма;
- нестероидные противовоспалительные препараты;
- спазмолитики;
- ферментные препараты для улучшения пищеварения;
- желчегонные средства.
Выбор препаратов, их дозировка и длительность приема — компетенция врача-гастроэнтеролога. Никакое самолечение при холецистите недопустимо.
Хирургическое лечение холецистита
Хирургическое лечение холецистита заключается в удалении желчного пузыря. Операция назначается в случае, если консервативная терапия не дала нужного эффекта, и размер и количество камней в органе повышают риск закупорки желчных протоков. Оперативное лечение проводится в период ремиссии.
Также резекция желчного пузыря показана в экстренных случаях при остром калькулезном холецистите при высокой вероятности развития осложнений.
Современные операции холецистэктомии проводятся с помощью лапароскопических методик, позволяющих удалить желчный пузырь через маленькие проколы на передней брюшной стенке. Такие операции практически не оставляют рубцов, а восстановление занимает всего несколько дней.
Как жить без желчного пузыря?
Если желчный пузырь удален, желчь, не скапливаясь в нем, из печени поступает сразу в кишечник. При этом организму первое время будет сложнее переваривать жирную пищу. Затем постепенно ЖКТ приспособиться работать без желчного пузыря, печень будет вырабатывать желчь порционно.
Сразу после операции могут потребоваться лекарства — гепатопротекторы. В период реабилитации важно укреплять переднюю брюшную стенку специальными упражнениями и соблюдать диету — ограничивать потребление жира.
Диета
Правильное питание — обязательный компонент комплексного лечения. При холецистите показан диетический стол № 5, разработанный в целях нормализации процесса пищеварения и предотвращения рецидивов.
Основные принципы питания при холецистите:
- рацион должен быть сбалансированным по белкам, жирам и углеводам;
- питание дробное, порциями не больше 200 грамм через каждые 2-3 часа;
- количество жиров ограничивается 70 г в день;
- способ приготовления — только на пару, тушение и варка, жареные блюда под полным запретом;
- обязательно включать в меню белок в виде постного мяса и нежирного творога;
- количество быстрых углеводов — под строгим контролем.
Из рациона полностью исключаются копчености и колбаса, субпродукты, сдоба, жирное мясо, спиртные напитки, овощи и зелень с раздражающими веществами (рис. 3).

В ежедневное меню включаются супы на нежирном курином или овощном бульоне, каши на молоке минимальной жирности, вареная и запеченная нежирная рыба, чай, кисель. Рекомендуется пить минеральную воду, особенно «Ессентуки 4», предварительно выпустив из нее газ.
Подробное меню вам поможет составить врач-гастроэнтеролог совместно с диетологом.
Фитотерапия
Лекарственные травы входят в состав многих препаратов для лечения холецистита, но самостоятельно принимать отвары и настои можно только после согласования лечения с врачом и отсутствии противопоказаний.
Травяные отвары применяются для улучшения оттока желчи и уменьшения ее вязкости. Лучшие природные холекинетики это кукурузные рыльца и пижма. Их заваривают из расчета 1 столовая ложка сухого сырья на стакан кипятка, настаивают в течение часа и принимают по полстакана перед едой.
При холецистите рекомендуется пить отвар шиповника: он не только способствует снятию воспаления, но и укрепляет иммунитет. Хорошо зарекомендовали себя настойки хрена, петрушки, расторопши, цикория.
Важно! Фитотерапия не является самостоятельным методом лечения, она применяется только в комплексе с лекарственными препаратами. Применение отваров трав без контроля со стороны врача может привести к закупорке желчных протоков.
Лечение холецистита народными средствами
Лечение холецистита готовыми травяными сборами
Для минимизации риска осложнений при лечении лекарственными растениями лучше покупать в аптеке готовые травяные сборы с проверенной рецептурой.
Для лечения холецистита применяются сборы с желчегонным эффектом:
- Желчегонный сбор № 1 с мятой, кориандром, вахтой трилистной и бессмертником. Подготовленный по рекомендациям на упаковке отвар обладает спазмолитическим и желчегонным действием, улучшает пищеварение.
- В состав желчегонного сбора № 2 вместо вахты трилистной входит тысячелистник. Готовится и принимается отвар так же, как и первый сбор.
- Желчегонный сбор № 3 выпускается в пакетиках, что облегчает приготовление напитка. Входящая в состав сбора ромашка обладает выраженным успокаивающим действием.
Употребление аптечных сборов нужно согласовывать с лечащим врачом.
Другие народные средства против холецистита
Из других народных средств лечения холецистита можно выделить:
- настойку овса;
- сок, выжатый из листьев свежей капусты;
- смесь из сока грейпфрута с оливковым маслом;
- свекольный отвар.
Эти средства улучшают пищеварение и обладают общеукрепляющим действием.
Прогноз выздоровления
Прогноз выздоровления зависит от степени поражения желчного пузыря, качества диагностики и адекватности назначенного лечения. При обращении к врачу при первых симптомах патологии и строгом соблюдении всех рекомендаций полное выздоровление наступает достаточно быстро.
Гораздо более пессимистичный прогноз при осложненных формах патологии, развитии осложнений в виде перитонита и сепсиса.
Профилактика
Главные методы профилактики холецистита и других болезней органов пищеварения — здоровый образ жизни и правильное рациональное питание.
Необходимо обращаться к врачу при любом воспалительном процессе в организме и не заниматься самолечением.
Отказ от алкоголя и сигарет существенно снижает риск возникновения патологии и улучшает общее состояние организма.
Заключение
Заболевания органов пищеварения — серьезная проблема цивилизации. Холецистит существенно снижает качество жизни и грозит серьезными осложнениями. Несмотря на несомненные успехи медицины в лечении этой патологии, лучше не допустить болезни, ведя активный и здоровый образ жизни и уделяя внимание принципам правильного питания.
Источник