- Шелушение и зуд кожи
- Каким бывает кожный зуд
- Почему шелушится кожа
- Когда необходимо обратиться к врачу
- При каких заболеваниях возникают зуд и шелушение кожи
- Популярные вопросы
- Статьи
- О каких проблемах говорит сухая кожа?
- Почему пересыхает кожа?
- Что говорит о сухости кожи?
- Сухость кожи и недостаток витаминов
- Витамин А (ретинол).
- Витамин Е (токоферол)
- Витамин В2 (рибофлавин)
- Витамин РР (никотиновая кислота)
- Когда сухость кожи может быть опасна?
- О чем говорит сухость кожи?
- На локтях
- На стопах
- На ягодицах
- Как справиться с сухостью кожи
- Себорея (себорейный дерматит) — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы cебореи
- Патогенез cебореи
- Классификация и стадии развития cебореи
- Осложнения cебореи
- Диагностика cебореи
- Лечение cебореи
- Прогноз. Профилактика
Шелушение и зуд кожи
Зуд и шелушение кожных покровов – распространенные симптомы, с которыми пациенты обращаются к врачу-дерматовенерологу нашей клиники. Причин подобных явлений может быть множество. Если симптомы наблюдаются длительное время, доставляют существенный дискомфорт, необходимы грамотная консультация специалиста и определение точной причины зуда и шелушения. Только после этого может быть назначено лечение, направленное на устранение основного провоцирующего фактора.
Каким бывает кожный зуд
Зуд кожных покровов может иметь различный характер:
- Физиологический и патологический зуд. В первом случае кожа может зудеть из-за каких-то механических или химических раздражителей, а также укусов насекомых. Патологический кожный зуд – признак заболевания кожи или иного патологического состояния, например, неврологических расстройств или гормонального дисбаланса;
- Локализованный и генерализованный зуд. Зуд может локализоваться в каком-то определенном месте, например, под волосами на голове, в области гениталий или заднего прохода и т.д. Как правило, симптом имеет приступообразный характер, часто он сочетается с иными патологическими проявлениями конкретного заболевания. О генерализованном зуде идет речь, когда зудит буквально все тело. Часто симптом связан с аллергической реакцией или сухостью кожных покровов, обусловленной нарушением функции сальных желез;
- Постоянный и приступообразный зуд. При постоянном зуде симптом сохраняется в течение всего дня, интенсивность его может увеличиваться в конкретное время суток, чаще вечером. Приступообразный зуд появляется самостоятельно или под воздействием неких раздражающих факторов.
Почему шелушится кожа
Само по себе шелушение кожных покровов не всегда указывает на болезнь и может обуславливаться сухостью кожи из-за недостатка витаминов или увлажнения. Однако существует ряд патологий, при которых возникает шелушение, сопровождающееся зудом и чувством жжения:
- кожные заболевания – экзема, псориаз, себорея и другие;
- аллергическая реакция;
- ожог или воздействие химических веществ;
- механические травмы кожных покровов.
Когда необходимо обратиться к врачу
Обратиться к врачу-дерматовенерологу следует, если кожный зуд и шелушение не проходят в течение длительного времени (более двух недель), способствуют нарушению сна и снижению работоспособности в дневное время, распространяются по телу, сочетаются с другими патологическими симптомами. Срочного обращения к специалисту требуют эти симптомы в сочетании с воспалительным или инфекционным процессом.
При каких заболеваниях возникают зуд и шелушение кожи
Существует довольно много заболеваний, сопровождающихся зудом и шелушением кожных покровов различной степени интенсивности и распространенности:
- аллергия на продукты питания, лекарства;
- контактный дерматит;
- себорея;
- псориаз;
- экзема;
- грибковые кожные заболевания;
- нарушение работы сальных желез;
- инфекционные заболевания;
- сахарный диабет;
- гормональные нарушения;
- заболевания щитовидной железы;
- заболевания крови;
- паразитарные заболевания (чесотка, демодекоз и т.д.).
Популярные вопросы
Как отличить аллергический кожный зуд от инфекционного?
Ответ: На начальном этапе легко спутать зуд кожи, возникающий при аллергии и инфекции. При инфекционных болезнях помимо характерного зуда обычно наблюдаются другие симптомы: повышение температуры тела, слабость, увеличение лимфатических узлов и т.д. Аллергический зуд обычно носит постоянный характер, тогда как при инфекциях его интенсивность нередко завит от определенного времени суток.
Если кожа зудит и шелушится, можно ли помазать ее кремом?
Ответ: Если вы не уверены в точных причинах возникновения подобных симптомов, рекомендуем не применять никаких лекарственных и косметических средств до консультации с врачом.
Недостаток каких витаминов может вызвать зуд и шелушение кожи?
Ответ: За состояние кожи отвечает целый ряд витаминов: витамин А, витамины группы В, С и Е. Нехватка любого из них нередко вызывает сухость, шелушение и зуд кожных покровов.
Почему зудит кожа головы под волосами?
Ответ: Самые часты причины зуда волосистой части головы – себорея, себорейный дерматит, паразитарные заболевания (вши, клещи), аллергическая реакция на шампунь или краску для волос, грибковые заболевания кожи.
Источник
Статьи
О каких проблемах говорит сухая кожа?
Почему пересыхает кожа?
Коже вода жизненно необходима. Именно она делает нашу кожу эластичной и упругой. За счет влаги кожа получает питание.
На насыщение кожи влагой влияют самый верхний роговой слой кожи и подкожный жир. Они формируют на поверхности кожи пленку, которая защищает лежащие глубже слои от негативного влияния окружающей среды и удерживает воду.
Когда этот слой истончается, кожа пересыхает, обезвоживается и возникают все сопутствующие этому состоянию проблемы.
Косметологи различают понятия «сухая кожа» и «обезвоженная кожа». Под первой понимают тип кожи, обусловленный генетически. Сухая кожа – это норма. Просто за ней нужен более тщательный уход и она легче поддается действию вредных факторов.
Обезвоженная кожа – это уже косметологическая, а иногда и медицинская проблема.
В качестве причины сухости кожи рассматривают воздействие внешних факторов и следствие внутренних изменений в организме.
Внешние факторы, негативно влияющие на кожу:
- слишком низкие и слишком высокие температуры;
- частое мытье горячей водой, особенно с мылом;
- повышенная сухость воздуха;
- солнечное облучение;
- действие химических препаратов (бытовая химия, сушащие косметические средства, хлорированная вода в бассейне).
Причины сухости кожи внутреннего характера включают:
- обезвоживание организма;
- нехватку витаминов и макро- и микроэлементов, в частности витаминов А, С и Е, никотиновой кислоты;
- старение кожи;
- гормональные сбои при менопаузе, беременности;
- курение, злоупотребление алкоголем;
- болезни внутренних органов;
- инфекции;
- кожные болезни.
Что говорит о сухости кожи?
- После умывания возникает неприятное ощущение, будто кожа стягивается.
- Кожа начинает шелушиться.
- Покрывается красными пятнами.
- Возникает зуд, иногда очень сильный.
- На ощупь кожа шершавая.
- Кожа трескается, эти трещинки болят, кровоточат
Сухость кожи и недостаток витаминов
Нередко сухость кожи вызвана тем, что организму не хватает тех или иных витаминов. Какие витамины в первую очередь отвечают за состояние кожи?
Витамин А (ретинол).
Причины сухости и шелушения кожи очень часто кроются в дефиците именно этого витамина. Кроме того, при его нехватке вокруг глаз появляются «гусиные лапки». Витамин А способствует увлажнению кожи, защищает ее от неблагоприятных воздействий окружающей среды, снимает шелушение.
Витамин Е (токоферол)
Прекрасный антиоксидант. Его нехватка проявляется сухостью и дряблостью кожи, ее преждевременным старением. Токоферол убирает шелушение, восстанавливает и тонизирует кожу, а кроме того, помогает усваиваться витамину А.
Витамин В2 (рибофлавин)
Кожа стала очень сухой, на ней появились трещинки, сыпь – возможно, это дефицит витамина В2.
Витамин РР (никотиновая кислота)
Этот витамин предохранит от сухости и шелушения кожи, образования ранних морщин.
При сухости кожи эти витамины принимают внутрь и используют как наружное средство в составе различных кремов по уходу за кожей.
Когда сухость кожи может быть опасна?
Чрезмерная сухость кожи, сопровождающаяся и другими симптомами, может свидетельствовать о серьезных болезнях. Вот некоторые из них.
Сахарный диабет. При этом нарушении углеводного обмена страдают многие органы. Одним из симптомов диабета является кожный зуд и сухость кожи в складках. На коже образуются гнойнички и язвы. Другие симптомы – жажда и учащенное мочеиспускание, слабость.
Гипотиреоз. При недостаточной функции щитовидной железы кожа начинает шелушиться, на шее и груди появляются красные пятна. К другим проявлениям заболевания относятся зябкость, одутловатость, бледность, холодные руки и ноги.
Псориаз. Это кожное неинфекционное заболевание проявляется возникновением бляшек с сухой и шелушащейся кожей с образованием чешуек. Бляшки могут зудеть, болеть. Чаще всего поражаются локти, колени, голова (волосистая часть), поясница.
Экзема. Проявляется сухостью кожи, появлением сыпи и зуда.
Аллергия. Основные признаки аллергии – сыпь и покраснения. Но наряду с ними или после них возникают сухость кожи, зуд, отеки.
Ихтиоз. Генетически обусловленное заболевание, проявляющееся очень сухой и утолщенной кожей с образованием чешуек. Чаще всего затрагивает сгибы локтей, коленей, голеностопный сустав, поясницу.
Грибковые поражения кожи. Как правило, грибок поражает стопы, реже – ладони. Первый симптом – сухость, зуд и шелушение кожи между пальцами.
О чем говорит сухость кожи?
Иногда сухость кожи проявляется лишь на определенных участках. Что это означает? Во-первых, недостаточный или неверный уход за кожей, несоблюдение правил гигиены. Но бывает, что причины лежат глубже. Итак, сухость кожи.
На локтях
Сухие, нередко потрескавшиеся локти появляются:
- при постоянном механическом раздражении (когда опираются локтями о стол);
- при атопическом дерматите;
- при гормональных нарушениях и сбоях (особенно, если кожа темнеет).
На стопах
Сухая кожа стоп, сухие пятки, трещины могут появиться:
- при грибковых инфекциях;
- сахарном диабете;
- проблемах со щитовидкой железой;
- плоскостопии.
На ягодицах
В этой зоне сухость кожи, сыпь, шершавость может быть связана с такими причинами:
- постоянное трение;
- недостаток кислорода;
- застой крови;
- гормональные сбои;
- аллергические реакции.
Как справиться с сухостью кожи
Сухость кожи – это результат действия каких-либо причин. Поэтому бороться с ней надо начинать с выяснения причины и ее устранения.
Если проблема в болезни, то нужны обследование и лечение.
Когда сухость кожи сопровождается:
- сильным зудом
- возникновением гнойников;
- значительным шелушением;
- другими некожными патологическими проявлениями.
Следует не откладывая обратиться за медицинской помощью.
Выявить нехватку витаминов поможет анализ на витамины и микроэлементы.
Если же причиной чрезмерной сухости кожи послужил неправильный уход за ней, то стоит посетить косметолога и с помощью специалиста подобрать подходящие средства.
Вот несколько общих правил, которые помогут предупредить повышенную сухость кожи.
- Наладьте полноценное и здоровое питание. В рационе должны быть все необходимые питательные элементы в нужных пропорциях. Очень полезны продукты, содержащие омега-жирные кислоты.
- Пейте в достаточном количестве воду, зеленый чай, травяные настои и т.д. А вот с кофе лучше не перебарщивать.
- Откажитесь от курения, не увлекайтесь спиртными напитками.
- Не принимайте горячий душ и не лежите долго в горячей ванне. Мойтесь теплой водой. Если вы страдаете от сухости кожи, принимайте душ не более одного раза в день.
- Не пользуйтесь жесткими мочалками. Лучше просто нанести на тело гель для душа.
- Выбирайте щадящие моющие средства, содержащие увлажняющие компоненты.
- В отопительный сезон увлажняйте воздух в квартире.
Источник
Себорея (себорейный дерматит) — симптомы и лечение
Что такое себорея (себорейный дерматит)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кулик А. В., дерматолога со стажем в 13 лет.
Определение болезни. Причины заболевания
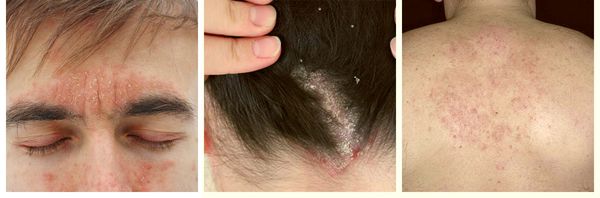
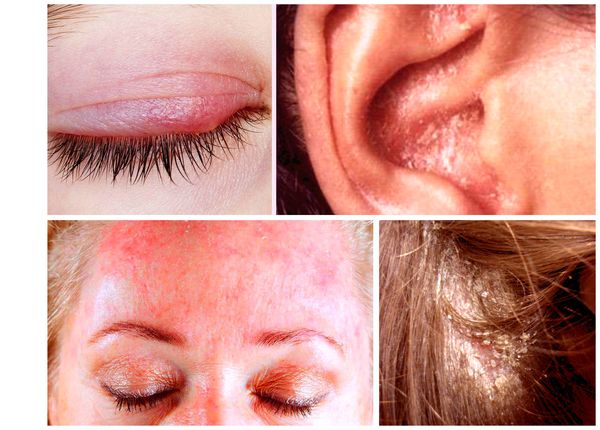
Себорейный дерматит (себорейная экзема, дерматит себорейных мест) — распространённый хронический дерматоз, который проявляется покраснением, высыпаниями с бело-жёлтыми чешуйками и незначительным зудом. Заболевание поражает кожу лица, верхнюю треть груди, спину и волосистую часть головы [6] . Впервые оно было описано в 1887 г. немецким врачом Полем Унна и получило название «себорейная экзема».
Себорейный дерматит очень распространён как среди взрослых, так и среди детей. Заболеванием страдают от 1 до 3 % населения. Заболеваемость имеет три пика: в период новорождённости, полового созревания и в возрасте 40-60 лет. Мужчины болеют себореей чаще, чем женщины [15] .
Причины себорейного дерматита:
- снижение иммунитета;
- стрессы;
- наследственная предрасположенность;
- изменение гормонального фона.
Себорейный дерматит — одно из самых частых осложнений ВИЧ-инфекции и СПИДа, наблюдается у 40 – 80 % пациентов и может быть первым проявлением иммунодефицита [16] .
Симптомы cебореи
Симптомы себорейного дерматита:
- высыпания различного размера, неправильной округлой формы;
- покраснения от насыщенно-красного до бледно-розового;
- сухость или шелушение;
- умеренно выраженный зуд [13] .
При локализации дерматита на коже волосистой части головы возможно поредение волос, которое носит вторичный характер. При дерматите кожи лица поражение развивается в медиальной области бровей (ближе к центру лица), переносице, носощёчных и носогубных складках. Высыпания на лице сопровождаются поражением волосистой части головы. Поражение представлено покраснениями с шелушением или бляшками, образованными в результате слияния мелких папул желтовато-розового цвета, покрытых серо-белыми или жёлтыми жирными чешуйками [5] .
Патогенез cебореи
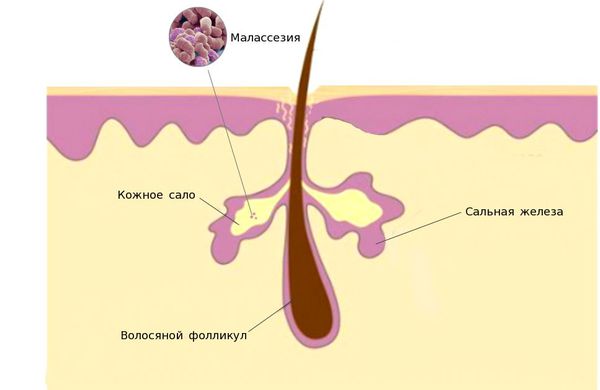
Единого мнения относительно патогенеза себорейного дерматита нет. Распространённость заболевания среди новорождённых связывают с увеличением размеров и секреционной активности сальных желёз. Известно, что у новорождённых относительно крупные сальные железы с высокой, аналогичной взрослым, секреторной активностью. В детском возрасте активность сальных желёз и частота появления себорейного дерматита взаимосвязаны. При выраженной активности сальные железы выделяют чрезмерное количество кожного сала, что создаёт благоприятные условия для размножения грибов рода Malassezia.
У взрослых такая взаимосвязь не наблюдается. Дерматит локализуется в местах с большим скоплением сальных желёз — на лице, на волосистой части головы, в области ушных раковин и в верхней трети туловища. У пациентов с себореей при гистологическом исследовании кожи выявляют значительное увеличение размеров сальных желёз.
Также для больных характерно наличие следующих факторов, которые определяют развитие заболевания:
1. Дрожжеподобные липофильные грибы малассезия (лат. Malassezia). Липофильность является особенностью грибов этого рода, выражается в их потребности в жирной питательной среде. По этой причине микроорганизмы паразитируют в верхних слоях кожи человека, где наиболее представлены сальные железы. Анализ геномов M. globosa и M. restricta привёл к открытию генов, кодирующих липазы и фосфолипазы. Эти вещества влияют на расщепление триглицеридов кожного сала на свободные жирные кислоты, которые повреждают роговой слой, вызывают шелушение, гиперемию и воспаление.
2. Грибы Candida albicans. У новорождённых их выявляют на участках, поражённых себорейным дерматитом, и в содержимом кишечника.
3. Иммунные и эндокринные нарушения, к которым относится ВИЧ-инфекция. Это один из первых и значимых симптомов ВИЧ-инфекции. Выраженный себорейный дерматит свидетельствует о развитии у этих пациентов иммуносупрессии (угнетении иммунитета).
4. Заболевания желудочно-кишечного тракта.
5. Психоэмоциональные перегрузки.
6. Постэнцефалопатический паркинсонизм, парез лицевого нерва, эпилепсия, алкогольный панкреатит, ожирение [14] .
Классификация и стадии развития cебореи
Выделяют две формы заболевания:
- врождённая — развивается в раннем детском возрасте из-за генетической предрасположенности сальных желёз вырабатывать большое количество кожного сала;
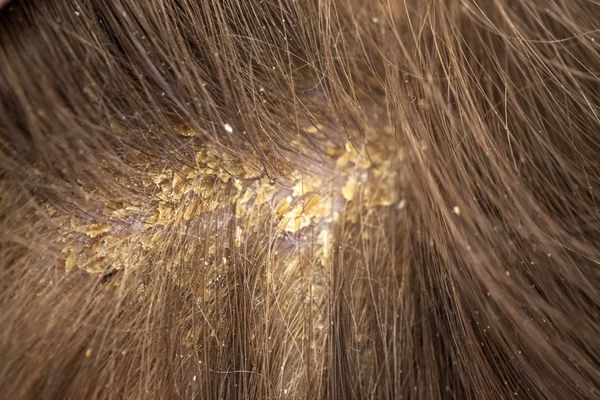
- приобретённая — краевой блефарит, себорейный дерматит наружного слухового прохода, пятнистый дерматит, асбестовидный лихен (шелушение кожи волосистой части головы).
По локализации:
- волосистая часть головы;
- лицо;
- распространённый (волосистая часть головы, лицо и верхняя треть груди и спины).
Стадии развития заболевания:
Выделяют такие клинические варианты данного заболевания:
- Краевой блефарит — дерматит, при котором поражаются веки, появляется желтовато-розовая окраска кожи и отрубевидные беловатые чешуйки. Пациентов беспокоит умеренный зуд, ощущение рези в глазах, незначительная отёчность и гиперемия конъюнктивы, слезотечение и светобоязнь.
- Себорейный дерматит наружного слухового прохода схож с наружным отитом. Проявляется эритемой (покраснения), шелушением, зудом. Также отмечается отёк и трещины в заушных областях и на коже под ушными раковинами.
- Пятнистый себорейный дерматит — распространённая форма с хроническим рецидивирующим течением. Поражение локализуется в средней трети лба, в области бровей и волосистой части головы [4] .
- Асбестовидный лихен (кератоз фолликулярный асбестовидный, себорея псориазиформная) — наслоение на кожу волосистой части головы сплошных белых чешуек и корок, которые склеивают волосы. При выраженном воспалении под корками (при их снятии) обнажается нормальная или эритематозная и отёчная кожа.
Осложнения cебореи
Несвоевременно начатое лечение может привести к возникновению ряда осложнений, а именно:
- Себорейное облысение (алопеция).
- Стрептодермия при присоединении вторичной инфекции, если имеются трещины и расчёсы. Проявляется в виде гнойных корок на слегка гиперемированном фоне, местами сливающихся в очаги неправильной формы с участками мокнутия.
- Себорейная эритродермия образуется при слиянии очагов себорейного дерматита. Носит распространённый характер, очаги покраснения с шелушением сливаются в участки неправильной формы, возможно повышение температуры до субфебрильной (37,1—38,0 °C).
- Себорейная экзема — присоединются изменения кожи, клинически напоминающие экзему , трещины, мокнутие.
- Десквамативная эритродермия Лейнера — может развиться у новорождённых при себорейном дерматите на фоне диареи и задержки в прибавке массы тела. В процесс вовлекается весь кожный покров, кожа ребёнка становится ярко-красной, высыпания шелушатся, чешуйки крупные, желтовато-серого окраса, жирные на ощупь. Общее состояние тяжёлое, ребёнок отказывается от еды, обильно срыгивает, появляется рвота и жидкий стул [5] .
Диагностика cебореи
Диагностика основана на данных клинической картины, при необходимости проводят гистологическое исследование — изучение образца поражённой ткани под микроскопом.
Дифференциальный диагноз зависит от расположения себорейного дерматита:
- на коже лица заболевание нужно дифференцировать с розацеа, дискоидной красной волчанкой, псориазом, в исключительных случаях с эритематозной пузырчаткой;
- на волосистой части головы — с псориазом;
- на коже спины и груди — с псориазом, разноцветным и розовым лишаём.
Дискоидная красная волчанка проявляется типичной для данного заболевания триадой признаков: эритемой (покраснением), гиперкератозом (утолщением кожи) и рубцовой атрофией кожи. Зоны поражения расположены в области лица (крылья носа и щёки) и визуально напоминают бабочку. Очаги поражения также встречаются на ушных раковинах, волосистой части головы, в верхней части груди и спины, на пальцах кистей. Положительный симптом Бенье — Мещерского (поскабливание беловатых чешуек, плотно сидящих в центральной части розовых пятен, причиняет боль) и обострение дерматоза в весенне-летний период отличают волчанку от себорейного дерматита [3] . Однако в тех случаях, когда рубцовая атрофия ещё не сформировалась или выражена незначительно, целесообразно проводить гистологическое исследование.
Псориаз волосистой части головы проявляется бляшками, зудом и серебристыми чешуйками на коже. При псориазе не выпадают волосы, что отличает это заболевание от дерматита. Локализация высыпаний по краю роста волос в дерматологии называется «псориатическая корона» [9] . При некоторых видах псориаза бляшки имеют красноватый или даже фиолетовый оттенок. Присутствие участков спонгиоза ( межклеточного отёка эпидермиса ) также отличает себорейный дерматит от псориаза [10] .
Розацеа проявляется покраснением с жалящими и жгучими ощущениями. Кровеносные сосуды отчётливо видны под поверхностью кожи, на коже появляются папулы или папуло-пустулы, которые очень похожи по внешнему виду на угри.
Лечение cебореи
Заболевание носит хронический характер и склонно к рецидивам, поэтому цель терапии состоит не столько в излечении, сколько в удлинении ремиссии.
В основе патологического процесса лежит нарушение работы сальных желёз, поэтому важно устранить факторы, влияющие на их деятельность. Важную роль в этом играет питание и состояние желудочно-кишечного тракта. Поэтому больным с себореей рекомендуется сократить употребление сладких, жирных, копчёных и острых блюд и принимать ферментные препараты, облегчающие пищеварение. Также пациентам необходимо проходить профилактическое обследование у гастроэнтеролога и лечить хронические заболевания ЖКТ.
Лечение себорейного дерматита начинается с выявления возможных патогенетических факторов дерматоза и дальнейшей их коррекции, зачастую в виде длительной систематической терапии. В большинстве случаев себорейный дерматит успешно поддаётся лечению, однако при этом обычно достигается лишь клиническая ремиссия, а не полное выздоровление.
Себорейный дерматит лечат противовоспалительными, антимикробными и противогрибковыми средствами [1] . Высокой эффективностью обладают комбинированные препараты, содержащих глюкокортикостероиды, антибиотики и фунгицидные средства. Такой состав позволяет одновременно влиять на несколько звеньев патогенеза заболевания:
- кортикостероиды оказывают противовоспалительное, противоаллергическое, антиэкссудативное (уменьшают выделения) и противозудное действие;
- фунгицидное средство обладает противогрибковой активностью в отношении Malassezia;
- антибиотик борется с болезнетворными бактериями.
К таким наружным средствам относятся «Пимафукорт», «Тридерм», «Тетрадерм». Однако кортикостероиды нельзя длительно наносить на лицо, поскольку это может привести к развитию розацеаподобного дерматита.
Себорейный дерматит также лечат следующими препаратами: азелаиновой кислотой, перитионом цинка и топическими ингибиторами кальциневрина (пимекролимус, такролимус).
Азелаиновая кислота. Действие азелаиновой кислоты связано со следующими свойствами: антимикробными, противовоспалительными и нормализующими кератинизацию (плотность и эластичность кожи) [2] . При лёгкой и средне-тяжёлой форме себорейного дерматита кожи лица эффективен препарат «Скинорен» [8] .
Пиритион цинка. Эффективность активированного пиритиона цинка при себорейном дерматите обусловлена сочетанием противоспалительного действия с противогрибковой активностью в отношении дрожжеподобных грибков Malassezia furfur. Пиритион цинк входит в состав «Циновита» — шампуня от перхоти и геля для душа. Средства помогают убрать перхоть, раздражение и зуд. Также можно использовать лечебный шампунь «Себипрокс» с 1 % циклопироксоламином.
Сульсена форте. Выпускается в виде шампуня и пасты. Шампунь «Сульсена» подходит для частого регулярного применения. Пасту «Сульсена» (2 %) применяют регулярно два раза в неделю в течение одного месяца. Для профилактики используют пасту «Сульсену» (1 %) два раза в неделю в течение одного месяца. Периодичность профилактического применения — один раз в полгода.
Для снятия наслоений чешуек и корок при асбестовидном лихене используют серно-салициловую мазь (2 %), которую накладывают на 4-6 часов, а затем смывают антифунгальным шампунем (например «Низоралом»). Серно-салициловая мазь обладает отшелушивающим, антибактериальным и противопаразитарным действием [7] . В некоторых случаях эффективны кортикостероиды в форме мазей или растворов («Белосалик» или гидрокортизон). Мази можно применять под повязку.
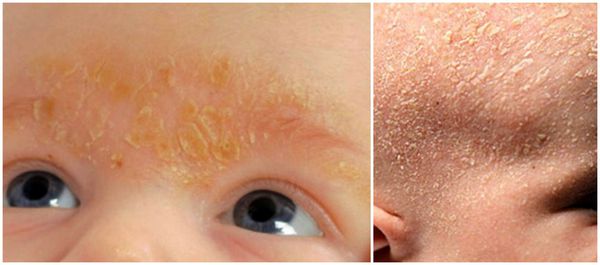
Удаление корок на волосистой части головы у новорождённых проводят с помощью 2 % раствора салициловой кислоты в оливковом масле. Также применяют «Mustela» — пенку-шампунь для новорождённых с салициловой кислотой и гель-масло от «молочных корок».
При лёгкой форме себорейного дерматита достаточно наружного лечения дезинфицирующими кератопластическими ( восстанавливающими роговой слой эпидермиса ) средствами: нафталановой (3 %) и ихтиоловой (2 %) мазью. В местах мацерации ( пропитывание кожи жидкостью и набухания ) поражённые участки предварительно смазывают 1 % водным раствором метиленового синего и подсушивающими средствами — спреем и лосьоном «Неотанин» цинковой мазью, цинковой болтушкой.
Для устранения диспептического синдрома — тошноты, тяжести в животе, чувство переполнения, боли и жжения в эпигастрии — назначают ферменты для пищеварения (панкреатин, «Мезим», «Креон»).
При контроле за питанием ребёнка с себорейным дерматитом необходимо учитывать тип вскармливания. При искусственном вскармливании важен подбор адаптированной молочной смеси, при грудном — необходима полноценная и сбалансированная по белкам, жирам и микроэлементам диета для матери.
Прогноз. Профилактика
Заболевание носит хронический характер, но при своевременном лечении возможно удлинении ремиссии. Детский себорейный дерматит можно излечить полностью [12] .
Источник