- Трехступенчатый алгоритм действий при болях в животе
- Код вставки на сайт
- Трехступенчатый алгоритм действий при болях в животе
- Язва желудка — симптомы и лечение
- Определение болезни. Причины заболевания
- Распространённость
- Причины язвы желудка
- Симптомы язвы желудка
- Патогенез язвы желудка
- Этапы образования язвы
- Классификация и стадии развития язвы желудка
- Осложнения язвы желудка
- Диагностика язвы желудка
- Лечение язвы желудка
- Прогноз. Профилактика
Трехступенчатый алгоритм действий при болях в животе

Начнем с самого простого вопроса: что нужно делать, если в области живота появились неприятные ощущения? Конечно же, выпить таблетку! Для многих из нас ответ. «очевидный». Человек, который «слишком» заботится о здоровье, а тем более знает о нем «больше, чем нужно», выглядит странно. С точки зрения многих окружающих, ему просто нечем заняться! Результаты налицо: 45% россиян, почувствовав боль в животе, хватаются за анальгетики. И лишь 28% принимают спазмолитики. При этом за последние полгода болевые ощущения в области живота чувствовал каждый шестой. Чаще страдают женщины.
Чем опасен анальгетик при абдоминальной боли?
Тем, что истинную причину неприятных ощущений он не устранит, а замаскирует. Ведь в 60% случаев виновник болевого синдрома – спазм.
Что такое спазм?
Это чрезмерное сокращение клеток гладкой мускулатуры различных органов. В нашем случае речь пойдет о пищеварительной системе. Воспалительный процесс – например, гастрит, энтерит, колит или язва, отравление и другое воздействие болезнетворных микробов, инородное тело в полости органа пищеварения (деталь от игрушки в желудке или камень в желчном пузыре), дисбаланс необходимых нам веществ – витаминов и микроэлементов. Из-за этого наши органы, так или иначе отвечающие за переваривание пищи, чувствуют себя некомфортно и болезненно сжимаются. Анальгетики не действуют на причину боли, и они повлияют лишь на передачу нервных импульсов, а спазм не уберут. Плюс, как уже было сказано раньше, замаскируют болевые ощущения – и врач ничего не поймет. Или поймет, но слишком поздно. Ведь оставшиеся 40% болей в животе – 4 случая из 10 – это состояния, при которых надо вызывать скорую!
Острый панкреатит, аппендицит, прободение язвы, разрыв аневризмы кровеносных сосудов в брюшной полости, тяжелые воспалительные заболевания у женщин. Перитонит – воспаление брюшины, которое возникает не только при разрыве аппендикса, но и при «лечении» гинекологических болезней путем терпения. Камень, который вышел из желчного пузыря и закупорил желчный проток. Если принять анальгетик, доктору трудно будет понять, где причина недуга. И драгоценное время, когда должна была начаться экстренная хирургическая операция, будет потеряно. Спазмолитик же не повлияет на те ощущения, которые вызывает острый холецистит, перфорация язвы или разрыв аппендикса. Боль не уменьшится.
Что будет, если «лечить» анальгетиком обычный хронический гастрит?
Обезболивающие препараты такого действия вредны для слизистой оболочки желудка (да и для других органов пищеварения). Если принимать нестероидные противовоспалительные препараты всего-то неделю, то у каждого пятого будет язва желудка. А у одного из семидесяти начнется вообще желудочно-кишечное кровотечение. Что если снимать боль такие пациенты будут тоже анальгетиками? У «безобидных и безопасных» препаратов для снятия боли есть свои побочные эффекты. Поэтому нестероидные противовоспалительные средства и прочие анальгетики принимать нужно под контролем врача! Превращать их в ежедневное лекарство опасно. Кстати, сколько времени можно «лечить себя» обезболивающими?
Что делать, если заболел живот?
В 2002 году Владимир Трофимович Ивашкин, академик РАМН, главный гастроэнтеролог России, директор Клиники пропедевтики внутренних болезней, гастроэнтерологии, гепатологии Первого МГМУ им. И.М. Сеченова, разработал ступенчатый алгоритм действий при боли в животе:
• Ступень первая – слабая боль Что делать: если необходимо, принять спазмолитик. Но: – если болевые ощущения были один раз, после непривычной или некачественной пищи, нарушений в режиме питания или при переедании, – это одна ситуация. А если боль возникает с достаточной частотой, т.е. живот болит иногда или периодически, или по утрам, или после нервного стресса, или даже от голода – ситуация совсем другая. Идите к доктору на прием как можно скорее!
• Ступень вторая – боль достаточно сильная и/или долгая Что делать: обязательно принять спазмолитическое средство. После этого – даже если живот будет болеть меньше или абдоминальные боли вовсе прекратятся, срочно обратитесь к врачу!
• Ступень третья – очень сильная боль! Или боль, которая усиливается. Если живот болит нестерпимо, причиной могли стать те самые 40% – аппендицит, разрыв желчного пузыря, прободение язвы, тромбоз сосудов кишечника. Что делать: звонить в скорую!
Пять принципов, которые важно знать каждому
Боль в животе – это особенная боль. Ее природу универсальные препараты для снятия болевых ощущений попросту не учитывают. А наши соотечественники, столкнувшись хотя бы раз с современной «оптимизированной» поликлиникой (по нормативам Минздрава, на 70 тысяч человек полагается один гастроэнтеролог), пытаются решить проблему, приняв таблетку. Почему это опасно, им не расскажут. Ведь докторов не хватает даже для лечения, не то что для профилактики и школ здоровья. Поэтому французский производитель SANOFI и организовал учебную программу – «Боль, которую опасно обезболивать» с привлечением для участия в образовательном проекте врачей-гастроэнтерологов. Клинический фармаколог, к.м.н., Александр Масляков разработал еще одну памятку для пациента – пять принципов действия при боли в животе.
• Принцип 1. Одна из причин боли в животе – это спазм, сокращение гладкой мускулатуры органов пищеварения под воздействием неблагоприятных факторов. По этой причине лекарства, снимающие болевой синдром, – лишь средства первой помощи. Обязательно выясните, почему болит живот, т.е. в каком состоянии желудочно-кишечный тракт, печень, желчный пузырь, поджелудочная железа и селезенка.
• Принцип 2. Препарат первого выбора при боли в животе – это спазмолитик. Если у вас спазм гладкой мускулатуры желудка или кишечника – после приема лекарства болеть будет меньше. А при острых состояниях, требующих срочной операции, спазмолитические средства не замаскируют болевых ощущений, и врач успеет понять, что же случилось и как действовать.
• Принцип 3. При боли в животе анальгетики опасны! Применять их нельзя ни в коем случае! Причину болей препарат такого типа не устранит – он просто заблокирует передачу сигналов о неполадках в организме. Головной мозг о проблемах не узнает. Не узнают о них и доктора – ведь болевые ощущения замаскированы, и поставить верный диагноз затруднительно.
• Принцип 4. Если спазмолитик за 2–3 часа не снял боль, обратитесь к врачу!
• Принцип 5. Если боль в животе сильная, если она нарастает или даже просто не уменьшается, если у вас повышена температура, если понижено давление, если есть тошнота и/или рвота, если болит голова – срочно звоните в скорую!
Будьте внимательны! Берегите себя!
NAME] => URL исходной статьи [
Ссылка на публикацию: life24.ru
Код вставки на сайт
Трехступенчатый алгоритм действий при болях в животе

Начнем с самого простого вопроса: что нужно делать, если в области живота появились неприятные ощущения? Конечно же, выпить таблетку! Для многих из нас ответ. «очевидный». Человек, который «слишком» заботится о здоровье, а тем более знает о нем «больше, чем нужно», выглядит странно. С точки зрения многих окружающих, ему просто нечем заняться! Результаты налицо: 45% россиян, почувствовав боль в животе, хватаются за анальгетики. И лишь 28% принимают спазмолитики. При этом за последние полгода болевые ощущения в области живота чувствовал каждый шестой. Чаще страдают женщины.
Чем опасен анальгетик при абдоминальной боли?
Тем, что истинную причину неприятных ощущений он не устранит, а замаскирует. Ведь в 60% случаев виновник болевого синдрома – спазм.
Что такое спазм?
Это чрезмерное сокращение клеток гладкой мускулатуры различных органов. В нашем случае речь пойдет о пищеварительной системе. Воспалительный процесс – например, гастрит, энтерит, колит или язва, отравление и другое воздействие болезнетворных микробов, инородное тело в полости органа пищеварения (деталь от игрушки в желудке или камень в желчном пузыре), дисбаланс необходимых нам веществ – витаминов и микроэлементов. Из-за этого наши органы, так или иначе отвечающие за переваривание пищи, чувствуют себя некомфортно и болезненно сжимаются. Анальгетики не действуют на причину боли, и они повлияют лишь на передачу нервных импульсов, а спазм не уберут. Плюс, как уже было сказано раньше, замаскируют болевые ощущения – и врач ничего не поймет. Или поймет, но слишком поздно. Ведь оставшиеся 40% болей в животе – 4 случая из 10 – это состояния, при которых надо вызывать скорую!
Острый панкреатит, аппендицит, прободение язвы, разрыв аневризмы кровеносных сосудов в брюшной полости, тяжелые воспалительные заболевания у женщин. Перитонит – воспаление брюшины, которое возникает не только при разрыве аппендикса, но и при «лечении» гинекологических болезней путем терпения. Камень, который вышел из желчного пузыря и закупорил желчный проток. Если принять анальгетик, доктору трудно будет понять, где причина недуга. И драгоценное время, когда должна была начаться экстренная хирургическая операция, будет потеряно. Спазмолитик же не повлияет на те ощущения, которые вызывает острый холецистит, перфорация язвы или разрыв аппендикса. Боль не уменьшится.
Что будет, если «лечить» анальгетиком обычный хронический гастрит?
Обезболивающие препараты такого действия вредны для слизистой оболочки желудка (да и для других органов пищеварения). Если принимать нестероидные противовоспалительные препараты всего-то неделю, то у каждого пятого будет язва желудка. А у одного из семидесяти начнется вообще желудочно-кишечное кровотечение. Что если снимать боль такие пациенты будут тоже анальгетиками? У «безобидных и безопасных» препаратов для снятия боли есть свои побочные эффекты. Поэтому нестероидные противовоспалительные средства и прочие анальгетики принимать нужно под контролем врача! Превращать их в ежедневное лекарство опасно. Кстати, сколько времени можно «лечить себя» обезболивающими?
Что делать, если заболел живот?
В 2002 году Владимир Трофимович Ивашкин, академик РАМН, главный гастроэнтеролог России, директор Клиники пропедевтики внутренних болезней, гастроэнтерологии, гепатологии Первого МГМУ им. И.М. Сеченова, разработал ступенчатый алгоритм действий при боли в животе:
• Ступень первая – слабая боль Что делать: если необходимо, принять спазмолитик. Но: – если болевые ощущения были один раз, после непривычной или некачественной пищи, нарушений в режиме питания или при переедании, – это одна ситуация. А если боль возникает с достаточной частотой, т.е. живот болит иногда или периодически, или по утрам, или после нервного стресса, или даже от голода – ситуация совсем другая. Идите к доктору на прием как можно скорее!
• Ступень вторая – боль достаточно сильная и/или долгая Что делать: обязательно принять спазмолитическое средство. После этого – даже если живот будет болеть меньше или абдоминальные боли вовсе прекратятся, срочно обратитесь к врачу!
• Ступень третья – очень сильная боль! Или боль, которая усиливается. Если живот болит нестерпимо, причиной могли стать те самые 40% – аппендицит, разрыв желчного пузыря, прободение язвы, тромбоз сосудов кишечника. Что делать: звонить в скорую!
Пять принципов, которые важно знать каждому
Боль в животе – это особенная боль. Ее природу универсальные препараты для снятия болевых ощущений попросту не учитывают. А наши соотечественники, столкнувшись хотя бы раз с современной «оптимизированной» поликлиникой (по нормативам Минздрава, на 70 тысяч человек полагается один гастроэнтеролог), пытаются решить проблему, приняв таблетку. Почему это опасно, им не расскажут. Ведь докторов не хватает даже для лечения, не то что для профилактики и школ здоровья. Поэтому французский производитель SANOFI и организовал учебную программу – «Боль, которую опасно обезболивать» с привлечением для участия в образовательном проекте врачей-гастроэнтерологов. Клинический фармаколог, к.м.н., Александр Масляков разработал еще одну памятку для пациента – пять принципов действия при боли в животе.
• Принцип 1. Одна из причин боли в животе – это спазм, сокращение гладкой мускулатуры органов пищеварения под воздействием неблагоприятных факторов. По этой причине лекарства, снимающие болевой синдром, – лишь средства первой помощи. Обязательно выясните, почему болит живот, т.е. в каком состоянии желудочно-кишечный тракт, печень, желчный пузырь, поджелудочная железа и селезенка.
• Принцип 2. Препарат первого выбора при боли в животе – это спазмолитик. Если у вас спазм гладкой мускулатуры желудка или кишечника – после приема лекарства болеть будет меньше. А при острых состояниях, требующих срочной операции, спазмолитические средства не замаскируют болевых ощущений, и врач успеет понять, что же случилось и как действовать.
• Принцип 3. При боли в животе анальгетики опасны! Применять их нельзя ни в коем случае! Причину болей препарат такого типа не устранит – он просто заблокирует передачу сигналов о неполадках в организме. Головной мозг о проблемах не узнает. Не узнают о них и доктора – ведь болевые ощущения замаскированы, и поставить верный диагноз затруднительно.
• Принцип 4. Если спазмолитик за 2–3 часа не снял боль, обратитесь к врачу!
• Принцип 5. Если боль в животе сильная, если она нарастает или даже просто не уменьшается, если у вас повышена температура, если понижено давление, если есть тошнота и/или рвота, если болит голова – срочно звоните в скорую!
Источник
Язва желудка — симптомы и лечение
Что такое язва желудка? Причины возникновения, диагностику и методы лечения разберем в статье доктора Нижегородцева А. С., хирурга со стажем в 16 лет.
Определение болезни. Причины заболевания
Язвенная болезнь желудка (Stomach ulcers) — это хроническое рецидивирующее заболевание, при котором возникают дефекты в слизистой оболочке желудка. При отсутствии или несвоевременном лечении может стать причиной инвалидности или гибели человека.
Краткое содержание статьи — в видео:
Распространённость
Язвой желудка и двенадцатиперстной кишки страдают люди в возрасте от 20 до 65 лет. Мужчины от 25 до 40 лет болеют в 5-6 раз чаще женщин по той причине, что мужские половые гормоны косвенно повышают кислотность и агрессивность желудочного сока, а женские — понижают.
По данным Всемирной организации здравоохранения, язвенной болезнью страдает от 5 до 10 % населения планеты, а количество пациентов с осложнившейся язвой за последнее десятилетие увеличилось в несколько раз [17] .
В мире в год выполняется около 330 000 операций по поводу язвы желудка, из них только в России — 50 000. В абсолютном большинстве эти сложные и тяжёлые хирургические вмешательства проводятся при экстренном обращении пациентов в ослабленном состоянии с уже запущенной осложнённой формой заболевания. Поэтому даже при самых современных медицинских технологиях послеоперационная смертность среди этих пациентов колеблется в пределах 3-5 % [10] . А у людей, успешно перенёсших оперативное лечение, высок уровень инвалидизации, из-за чего пациентам сложно или невозможно вернуться к нормальной качественной жизни [6] .
Причины язвы желудка
Наиболее частой причиной образования язв желудка и двенадцатиперстной кишки является инфекция Helicobacter pylori. Она выявляется примерно в 70 % у больных с язвой желудка и до 90 % — с язвой двенадцатиперстной кишки [15] . Распространённость H. pylori, как основной причины развития язвы желудка и двенадцатиперстной кишки, в последние годы снизилась в развитых странах (например, в Швеции она составляет 11 %). Как правило, это связано с улучшением качества медицинской помощи, которая позволяет своевременно диагностировать и лечить инфекцию, а также с улучшением санитарных условий (например, качества водопроводной воды). В России распространённость инфекции достигает около 70 %, при этом большинство инфицированных людей даже не подозревают об этом и ни на что не жалуются [1] .
Второй по значимости причиной язвенной болезни являются обезболивающие препараты, в частности нестероидные противовоспалительные средства (НПВС) [15] . С одной стороны, скорость и универсальность действия НПВС избавили людей от различных болей, с другой — из-за длительного бесконтрольного приёма этих средств чаще стали возникать «лекарственные» язвы желудка и двенадцатиперстной кишки.
На третьем месте среди причин появления язв желудка и двенадцатиперстной кишки находятся заболевания, повышающие выработку гастрина — гормона, который увеличивает выработку соляной кислоты и усиливает агрессивность желудочного сока. К ним относятся B12-дефицитная анемия, гастринома (опухоль поджелудочной железы) [14] и др.
На вероятность развития язвенной болезни большое влияние оказывают предрасполагающие факторы, которыми являются:
- курение[14] ;
- нервно-эмоциональное перенапряжение (стрессы);
- нарушение режима дня и питания, употребление рафинированных продуктов и фастфуда;
- отягощённая наследственность (например, наличие язвенной болезни у родителей) [8][9] .
Симптомы язвы желудка
Боль — наиболее частый симптом при язвенной болезни желудка. Она локализуется в верхних отделах живота, может уменьшаться или усиливаться сразу или через время после приёма пищи в зависимости от места расположения язвенного дефекта. А при локализации язвы в двенадцатиперстной кишке боль может усилиться (или уменьшиться) спустя 30-40 минут после еды.
Интенсивность боли варьируется от резко выраженной и преходящей, которая может привести даже к рефлекторной рвоте сразу после еды, до слабой и постоянной, которая усиливается к утру и проходит после приёма пищи [14] . Порой пациент может просыпаться ночью из-за чувства «сосания под ложечкой» (в области впадины под рёбрами) или болей в верхних отделах живота [2] .
Чувство «раннего насыщения» и тяжести в желудке также являются признаками язвенной болезни. Человек часто начинает уменьшать порции еды, так как поглощение даже небольшого количества пищи, которая попадает на воспалённые участки слизистой желудка и язвы, может вызывать эти неприятные ощущения.
Запах изо рта, тошнота, изменение вкусовых ощущений, налёт на языке — частые спутники любых воспалительных заболеваний верхних отделов желудочно-кишечного тракта, в том числе и гастрита (воспаления желудка), на фоне которого язвы чаще всего и появляются.
Безболевая форма язвенной болезни наиболее опасна своими грозными осложнениями, которые иногда развиваются молниеносно у, казалось бы, здорового человека. Порой они приводят к фатальным последствиям. Например, в момент перфорации язвой стенки желудка насквозь у больного возникает резко выраженная интенсивная боль, которая приводит к шоковому дезориентирующему состоянию, иногда с потерей сознания. Страшно представить, к чему это приведёт, если этим человеком окажется водитель автомобиля, автобуса или пилот самолёта. Та же беда может настигнуть человека, отдыхающего вдали от цивилизации: из-за отсутствия возможности получить экстренную медпомощь шансы выжить значительно уменьшаются [5] [7] .
Патогенез язвы желудка
Язва желудка образуется при нарушении равновесия между агрессивными факторами желудочного сока — соляной кислоты и ферментов — и защитными свойствами слизистой оболочки — обновлением эпителия (поверхности слизистой желудка), выработкой слизи, адекватным кровоснабжением, выработкой гормонов простагландинов.
Роль агрессивности желудочного сока в образовании язвы зависит от желудочной секреции, которая по И. П. Павлову [12] проходит три фазы:
- Первая фаза — рефлекторная — вызывается раздражением ветвей блуждающего нерва, активирует желудочные железы, которые вырабатывают желудочный сок. Это происходит рефлекторно в ответ на запах или вид пищи, при её попадании в желудок.
- Вторая фаза — гормональная — зависит от попадания в кровь гормона гастрина, который вырабатывается слизистой антрального (выходного) отдела желудка и начального отдела двенадцатиперстной кишки при раздражении их пищевыми массами или воспалительными процессами.
- Третья фаза — кишечная — зависит от попадания в кровь гормона энтерокиназы. Этот гормон вырабатывается в тонкой кишке при попадании в неё пищевого комка.
У взрослого человека в сутки выделяется полтора литра желудочного сока, при этом 80 % сока вырабатывается в первую фазу желудочной секреции, 15 % — во вторую и 5 % — в третью. При нарушении эти фазы могут значительно измениться. Например, при воспалении в антральном отделе желудка выделяется слишком много гормона гастрина, из-чего желудочный сок в избытке вырабатывается «в холостую». Это усиливает воспаление и приводит к появлению язвенных дефектов в стенке желудка или двенадцатиперстной кишки [3] [8] .
Большая роль в язвообразовании отводится инфекции H. pylori, которая действует двояко: с одной стороны — бактерии прикрепляются к клеткам, вырабатывают токсины и вызывают воспаление, что делает слизистую оболочку чувствительнее к воздействию агрессивных факторов; с другой — вырабатывают определённые вещества, из-за чего клетки желудка вырабатывают излишнюю соляную кислоту.
При длительном бесконтрольном приёме нестероидных противовоспалительных средств (НПВС) нарушается защита слизистой желудка. Одновременно с этим увеличивается агрессивность желудочного сока, из-за чего клетки слизистой повреждаются и погибают, после чего постепенно образуется язва.
Хроническое переутомление и затянувшийся стресс ослабляют общий иммунитет и клеточную защиту, а через нейрогуморальный механизм увеличивают кислотность желудочного сока. Это нарушает баланс между факторами агрессии и защиты, что ведёт к появлению «стрессовых» язв, которые были впервые описаны ещё в 1983 году доктором J. Svan [11] .
Ряд заболеваний сопровождается стойко повышенной гиперпродукцией соляной кислоты, из-за чего компенсирующие возможности тканей желудка истощаются и появляются множественные язвы.
Отдельная роль отводится предрасполагающим факторам. Например, действие никотина при употреблении табака приводит к спазму сосудов всего организма, в том числе сосудов стенки желудка и двенадцатиперстной кишки, нарушая в них кровообращение. Из-за этого слизистая испытывает кислородное голодание, обменные процессы в ней ухудшаются, что приводит к ослаблению защиты тканей и создаёт предпосылки для язвообразования.
Этапы образования язвы
Язва желудка крайне редко возникает у абсолютно здорового человека. Её появлению предшествует ряд патологических изменений.
Вначале из-за нарушенного равновесия между факторами агрессии и защиты появляется банальное хроническое воспаление желудка — хронический гастрит. Состояние это может длиться годами, а его проявления варьируются от отсутствия каких-либо жалоб до возникновения болей в верхних отделах живота и нарушения пищеварения. Хронический гастрит протекает с периодами обострения, чаще весной и осенью.
Без лечения на фоне всё тех же негативных факторов, повышенной агрессивности желудочного сока и истощения защитных свойств слизистой оболочки её клетки начинают активно погибать, что приводит к появлению поверхностных дефектов — эрозий. Организм борется с этими процессами, заполняя эрозированные участки фибрином — своеобразной «монтажной пеной». Но когда и этот ресурс исчерпан, агрессивный желудочный сок начинает поражать оставшиеся без защиты глубокие слои стенки желудка и двенадцатиперстной кишки, таким образом формируя язвенный дефект.
Постепенное углубление и расширение язвы может привести к поражению мышц желудочной стенки и эрозии стенок крупных сосудов, из-за чего возникает желудочно-кишечное кровотечение. Или же язва может «прорасти» в желудочную стенку насквозь, что приведёт к изливанию содержимого желудка в брюшную полость [3] [4] [8] [9] .
Классификация и стадии развития язвы желудка
Язвенная болезнь желудка и двенадцатиперстной кишки — разностороннее по своим проявлениям и течению заболевание, которое классифицируют по различным факторам.
По причине появления чаще встречаются:
- язвы, ассоциированные с инфекцией H. pylori;
- «лекарственные» язвы — связанные приёмом лекарств (НПВС);
- «стрессовые» язвы — вызванные физическим или психологическим переутомлением человека или возникающие после операции.
По характеру течения выделяют:
- впервые выявленную язвенную болезнь (острая язва);
- рецидивирующее течение (хроническая язва) с редкими обострениями — раз в 2-3 года;
- рецидивирующее течение с частыми обострениями — два раза в год и чаще.
По клиническому течению язва бывает типичной и атипичной.
По кислотпродуцирующей функции выделяют язву с повышенной, нормальной или пониженной кислотностью.
По локализации язвенного дефекта выделяют язву желудка, язву двенадцатиперстной кишки или сочетанную форму болезни.
По количеству дефектов встречаются единичная язва и множественные язвы.
По максимальному размеру дефекта язвы делятся на:
- малые — до 5 мм;
- средние — 5-10 мм;
- большие — для желудка — 11-29 мм; для двенадцатиперстной кишки — 11-19 мм;
- гигантские — для желудка — 30 мм и более; для двенадцатиперстной кишки — 20 мм и более.
Согласно Международной классификации болезней (МКБ-10) [13] , язвы делятся на:
- острую язву с кровотечением;
- острую язву с прободением (перфорацией);
- острую язву с кровотечением и прободением;
- острую язву без кровотечения и прободения;
- хроническую или неуточнённую язву с кровотечением;
- хроническую или неуточнённую язву с кровотечением и прободением;
- хроническую язву без кровотечения и прободения;
- неуточнённую язву без кровотечения и прободения.
Эти варианты течения язвенной болезни отличаются по симптомам и выраженности клинических проявлений. В зависимости от них лечение может проводиться как в амбулаторных условиях с помощью диеты и таблеток, так и в стационаре в виде экстренных операций.
Осложнения язвы желудка
Кровотечение из язвы — наиболее распространённое осложнение [14] . Оно опасно тем, что при повреждении стенки сосуда в язве и начале кровотечения человек ничего не ощущает, особенно если язва была безболевой. Когда желудок переполняется кровью, возникает рефлекторная рвота. Таким образом болезнь манифестирует. Затем у больного нарастают симптомы кровопотери:
- снижается артериальное давление;
- учащается пульс;
- кожа бледнеет и покрывается потом;
- нарастает слабость;
- появляется одышка, несмотря на снижение физической нагрузки.
Когда язвенный дефект и источник кровотечения расположены в нижних отделах желудка или в луковице двенадцатиперстной кишки, то сначала проявляются симптомы кровопотери, а затем возникает жидкий дёгтеобразный («чёрный») стул.
Перфорация стенки желудка — образование сквозного отверстия при распространении язвы сквозь все слои стенки желудка. Через это отверстие содержимое желудка вытекает в брюшную полость и вызывает перитонит — тотальное воспаление тканей брюшной полости. Момент прободения сопровождается резкой чрезвычайно интенсивной болью, вплоть до болевого шока, снижением артериального давления, резкой бледностью кожи. В дальнейшем нарастает интоксикация (симптомы «отравления») и полиорганная недостаточность. Без экстренной медпомощи при таком осложнении человек погибает.
Пенетрация язвы также может осложнить течение болезни. Если язва находится на стенке желудка, с которой граничит другой орган — поджелудочная железа или стенка кишки, то она может распространиться в этот соседний орган. Тогда первыми проявлениями язвенной болезни желудка могут стать постепенно нарастающие симптомы воспаления во вторично поражённых органах.
Малигнизация — перерождение язвенного дефекта в рак желудка со всеми вытекающими последствиями. Риск такого перерождения появляется, если язва существует долгое время.
Рубцовый стеноз — опасное последствие заживления язвы. В результате рубцевания просвет желудка или двенадцатиперстной кишки может значительно сузиться вплоть до затруднения или невозможности прохождения по нему твёрдой и жидкой пищи. В этом случае больной худеет, быстро истощается и постепенно погибает от обезвоживания и голода [2] [5] [6] [10] .
Диагностика язвы желудка
Диагностика типичной язвы желудка достаточно проста, проводится терапевтом или гастроэнтерологом. При осмотре врач определяет общее состояние пациента, выясняет жалобы, характер и особенности течения болезни, при пальпации уточняет границы болезненных зон и их характер [16] . В случае необходимости врач назначает анализы крови и инструментальные обследования, чтобы сформировать чёткое представление о состоянии здоровья пациента и разработать наиболее оптимальный план лечения.
Сложнее установить диагноз при атипичной или безболевой язве, особенно когда появляются осложнения в виде пенетрации — распространения язвы на соседний орган.
Первым признаком бессимптомной или «немой язвы» часто становится её осложнение в виде кровотечения, из-за которого пациент в экстренном порядке попадает в хирургический стационар, где и проводится врачебный осмотр, выясняется анамнез, берётся кровь на анализы, при необходимости выполняются ЭГДС, УЗИ, рентген.
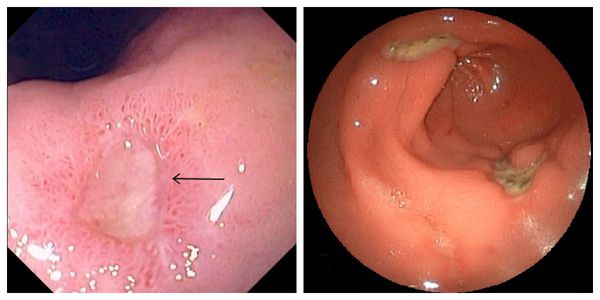
Оптимальным методом диагностики язвенной болезни (а при её безболевом течении — единственным и эффективным способом) является плановое эндоскопическое обследование — эзофагогастродуоденоскопия (ЭГДС) [15] . Процедура ЭГДС безопасна, длится несколько минут, сопровождается неприятными, но вполне переносимыми ощущениями. В итоге обследования появляется исчерпывающая информация о состоянии верхних отделов желудочно-кишечного тракта, наличии и характере воспалительных и эрозивно-язвенных процессов, а также о появлении новообразований.
С помощью специальных технологий во время ЭГДС определяют кислотность желудочного сока и наличие инфекции H.Pylori, забирают мелкие фрагменты слизистой желудка из новообразований для гистологического исследования — определения типа опухоли.
При обращении больного с признаками желудочного кровотечения с помощью ЭГДС определяют источники кровотечения, которые можно сразу ликвидировать, позволив пациенту избежать серьёзных хирургических вмешательств [2] [7] [9] [10] .
Лечение язвы желудка
Лечением язвенной болезни занимается терапевт или гастроэнтеролог. Оно направлено на устранение симптомов, заживление язв и ликвидацию причины этого заболевания с помощью диеты, изменения образа жизни и назначения медикаментов.
Для избавления от провоцирующей язву инфекции H. pylori врач назначает антибиотики, а для снижения кислотности желудочного сока — кислотоснижающие препараты и др. Если язва желудка вызвана приёмом обезболивающих препаратов (НПВС) или иных медикаментов, которые могут спровоцировать развитие язвы, то врач подбирает пациенту другие препараты, аналогичные «виновникам» болезни, у которых нет язвообразующего действия [14] .
Очень важно при язвенной болезни отказаться от пагубных привычек, в первую очередь — от курения и чрезмерного употребления алкоголя. Это позволит исключить риск развития осложнений.
Также во время лечения нужно придерживаться определённой диеты — диеты № 1. Она предполагает полноценное питание, разделённое на 5-6 приёмов пищи в день. Ограничивается употребление сильных раздражителей желудочной секреции (кетчупов, острых специй), грубых продуктов и блюд. Пища готовится в основном протёртой, варится на пару или в воде, рыба и негрубые сорта мяса подаются кусками. Из рациона исключаются очень холодные и горячие блюда. Ограничивается приём поваренной соли.
После восстановления баланса между агрессивными и защитными факторами язвы заживают самостоятельно в течение 10-14 дней.
При осложнениях язвенной болезни ( перфорации, стенозе, неконтролируемых, повторяющихся кровотечениях ) или в при неэффективности медикаментозной терапии лечение проводится хирургическим путём [14] . Однако операция — это всегда большой риск. При язвенной болезни она выполняется как крайняя мера. Если же её можно избежать, не давая развиться заболеванию, то лучше воспользоваться этой возможностью [2] [5] [6] [10] .
Прогноз. Профилактика
Прогноз при язвенной болезни зависит от самого пациента. При здоровом образе жизни, правильном питании, бережном отношении к своему здоровью вероятность появления язвы желудка крайне низкая. Нарушение режима сна и питания, переутомления, стрессы, пренебрежение плановыми медосмотрами, игнорирование собственных, казалось бы, незначительных неприятных ощущений часто приводят к развитию осложнённых форм.
Предупредить язвенную болезнь намного проще, быстрее и дешевле, чем лечить её развившиеся формы и осложнения. С этой целью Всемирная организация здравоохранения (ВОЗ) рекомендует, начиная с 25 лет, ежегодно проходить профилактические осмотры у врача-терапевта или гастроэнтеролога. Если у родственников была язвенная болезнь, то независимо от жалоб рекомендована ЭГДС с определением кислотности желудочного сока, уточняющими биопсиями для определения инфекции H. pylori и гистологическим изучением подозрительных участков. Она проводится раз в два года. При отсутствии жалоб профилактическая комплексная ЭГДС показана раз в два года после 35 лет. Выявленные при этом и своевременно пролеченные на ранних стадиях болезни — гастрит, дуоденит, инфекция H. pylori — позволят избежать развития не только язвенных процессов, но и онкозаболеваний.
Различаются три ступени профилактики:
- первичная — когда заболевания нет, но есть риск его развития;
- вторичная — направлена на то, чтобы предупредить прогрессирование уже возникшей болезни;
- третичная — проводится после развития осложнений.
Правила первичной профилактики:
- Придерживаться определённой суточной калорийности пищи: углеводы — 50 % и более, белки — 30 %, жиры — 15-20 %. При этом важно учитывать физическую активность, рост и вес. Питаться нужно часто, маленькими порциями. Исключить «голодные» и «монодиеты». Крайне нежелательно употреблять алкоголь, газировку, жирную, жареную, копчёную пищу, консервы, фастфуд. Рекомендуется питаться кашами из круп, супами, отварным мясом и рыбой, овощами и фруктами. Допускается умеренное употребление сдобы и сладостей.
- Придерживаться здорового образа жизни: отказаться от вредных привычек, быть физически активным, спать ночью не менее 7 часов. Избегать стрессовых ситуаций, учиться правильно их воспринимать.
- Регулярно посещать врача в рамках диспансеризации и устранять очаги хронической инфекции, в том числе своевременно лечить кариес , так как он снижает общий иммунитет, что облегчает «работу» любой инфекции, в т. ч. и H. Pylori.
- Начиная с 25 лет раз в два года проходить плановое к омплексное эндоскопическое обследование — ЭГДС с определением H. Pylori.
Во вторичной и третичной профилактике ко всем правилам из первой ступени добавляются:
- Строго соблюдать диету № 1. Исключено употребление, трудноперевариваемой грубо й пищи, мясных, рыбных и грибных бульонов, крепкого чая и кофе, сдобы, шоколада, свежих кислых фруктов, острых овощей — репы, редьки, редиса, лука. Пищу нужно готовить на пару, варить или запекать (без корочки) в протёртом виде. Она должна быть тёплой: не холодной и не горячей. Порции должны быть маленькими. Желательно пить минеральную воду, которая снижает кислотность желудка.
- Устранять любые причины обострения язвы, например, хронический гастрит.
- Тщательно соблюдать врачебные предписания.
Из всего этого следует, что в большинстве случаев развитие язвенной болезни и её осложнений можно легко избежать, если быть медицински грамотным человеком, прислушиваться к рекомендациям врачей, официальных авторитетных медицинских источников и не пренебрегать плановыми обследованиями [1] [3] [5] [9] .
Источник