- Классификация лекарственных средств и БАД
- Лекарственные препараты для отдельных групп пациентов
- Размер таблеток и капсул
- Цвет таблеток
- Детские лекарства
- Режим дозирования
- Размер упаковки и комплаентность
- Фиксированные комбинации
- Удобные и неудобные лекарственные формы
- Вкус лекарственного препарата
- Выбор лекарственной формы в зависимости от возраста
- Дозирующие устройства
- Анализ рынка лекарственных препаратов в РФ
- Общий объем рынка: государственный и частный
- Расходы населения и государства на ЛП в амбулаторных условиях
- Государственные программы лекарственного обеспечения населения
- Основные программы
- Объем потребления лекарственных препаратов в стационарных условиях
- Структура продаж лекарственных препаратов (по АТС-группам, по рецепту и по принадлежности к ЖНВЛП) в разрезе различных секторов [14]
- Продажа лекарственных препаратов в аптечной сети [15]
- Государственные программы обеспечения населения лекарственных препаратов в амбулаторных условиях
- Госпитальный сектор
- Структура потребления дженериков и оригинальных лекарственных препаратов
- Структура потребления произведенных на территории РФ и импортируемых лекарственных препаратов
- Наличие нелегального рынка лекарственных препаратов
- Выводы
- Предложения
Классификация лекарственных средств и БАД
Классификация лекарственных средств:
1. Антибактериальные препараты.
2. Гормоны.
3. Диагностические средства.
4. Препараты, влияющие на иммунитет.
5. Препараты влияющие на метаболизм.
6. Препараты влияющие на психику.
7. Препараты, влияющие на свертываемость крови.
8. Препараты, влияющие на тонус сосудов.
9. Препараты, влияющие на функцию бронхов.
10. Препараты, влияющие на функции желудочно-кишечного тракта.
11. Препараты, влияющие на функции миокарда.
12. Препараты, влияющие на функцию почек.
13. Противовирусные препараты.
14. Противовоспалительные и обезболивающие препараты.
15. Противогрибковые препараты.
16. Противоопухолевые препараты.
17. Противопаразитарные и противоглистные препараты.
Более общая классификация БАД:
1. Нутрицевтики (дополнительные источник нутриентов: белков, жиров, углеводов, аминокислот, витаминов, минеральных веществ, пищевых волокон).
2. Парафармацевтики (профилактика заболеваний, поддержка необходимой активности органов и систем организма)
3. Эубиотики (нормализация микрофлоры пищеварительного тракта за счет микроорганизмов или их метаболиты, субстраты)
1. Модификаторы суточного рациона.
2. Источники минеральных веществ.
3. Макроэлементы.
4. Микроэлементы.
5. Комбинированные.
6. Источники витаминов.
7. Моновитаминные препараты.
8. Поливитаминные препараты.
9. Источники полиненасыщенных жирных кислот (ПНЖК).
10. Источники пищевых волокон.
11. БАД к пище для поддержания нормального состава и регуляции микрофлоры толстой кишки.
1. Регуляторы чувства голода.
2. Содержащие природные ферменты.
3. Адаптогены.
4. Иммуномодуляторы.
5. Регуляторы функций и систем организма.
Лекарственные средства содержат терапевтическую дозу действующего вещества в отличие от БАД, которые содержат — физиологическую; суточная доза БАД не превышает разовую терапевтическую и не более 60 % от терапевтической дозы.
Источник
Лекарственные препараты для отдельных групп пациентов
Доктор фармацевтических наук Роза Ягудина рассказывает, как важно соотносить возможности и потребности пациентов с особенностями различных лекарств. Эта тема получает все большее развитие на международном уровне: при выборе препаратов специалисты призывают учитывать не только пол, возраст и заболевание пациента, но даже его конфессию.
Важно рассматривать лекарственные препараты в аспекте назначения их определенному пациенту с определенными потребностями, возможностями и особенностями.
Пожалуй, самое простое и логичное деление пациентов — по возрасту: взрослые и дети, среди которых, в свою очередь, выделяются группы до 3 лет, до 12 и старше 12 лет. У каждого возраста несколько иные возможности и особенности применения лекарственных препаратов. Группа взрослых еще более неоднородна. Ее составляют беременные и кормящие женщины, пожилые люди, пациенты с инвалидностью и без инвалидности. Ограниченные возможности могут быть связаны со зрением, слухом, мобильностью и т.д. Наконец, применение лекарственных препаратов может отличаться для мужчин и женщин.
Например, для пациентов с ограниченными возможностями восприятия информации разработан язык жестов. Для пациентов с ограничениями зрения — вы, наверное, уже даже встречали в своей работе такие упаковки лекарственных препаратов — наносится шрифт Брайля. Пиктограммы — для пациентов, которым удобней воспринимать информацию в виде упрощенных визуализированных схем.
Таким образом, мы говорим с вами, что пациенты разные. У них разные возможности и потребности. Специалист с фармацевтическим образованием должен учитывать все эти особенности, чтобы из всего многообразия, уникального набора качеств и свойств лекарственных препаратов порекомендовать те препараты, которые окажут максимальный эффект.
Рассмотрим конкретные свойства лекарственных препаратов. Например, такая лекарственная форма, как таблетки. Она самая распространенная: на нее приходится 28%, почти треть, всех лекарственных форм, представленных на рынке. Имеют ли значение ее цвет и размер?
Размер таблеток и капсул
На слайде вы видите размер таблеток и капсул. Размер таблетки может колебаться от 5 мм до 15 мм, капсулы — от 15 до 24 мм.
Считается, что большую таблетку (14-15 мм) не могут проглотить дети. Но таблетки и капсулы такого размера вызывают проблемы и у пожилых пациентов. Они могут отказываться от приема подобных лекарственных форм, т.к. не могут проглотить или боятся ими подавиться. Таблетки же маленького размера воспринимаются пациентами более безопасными, но и более слабыми.
Цвет таблеток
Исследователи выяснили, что розовые таблетки воспринимаются пациентами как сладкие, желтые как соленые, белые — горькие, оранжевые — кислые. Трое из четырех пациентов считают, что цвет и форма таблетки — тот фактор, который помогает им вовремя принимать лекарственный препарат.
Детские лекарства
Полученные нашими зарубежными коллегами данные показывают, что мини-таблетки маленькие дети принимают проще, чем даже такую распространенную лекарственную форму как сироп, которую мы воспринимаем как классическую “детскую”. Из 517 детей в возрасте до года 84% смогли проглотить мини-таблетку и только 64% — сироп.
Имеет значение еще и какое это заболевание — острое или хроническое. Исследования показывают, что дети с хроническим течением заболевания раньше начинают принимать твердую лекарственную форму, то есть они уже привыкли к приему лекарственных препаратов.
Режим дозирования
Влияет ли режим дозирования на приверженность и, соответственно, эффективность лекарственной терапии? Оказывается, да. Например, если режим приема однократный, то его соблюдают 70% пациентов, а если таблетки нужно принимать 2 раза в день, то соблюдает режим уже только 50% пациентов. 20% — это колоссальная разница.
Если говорить о связи режима дозирования и эффективности, то яркий пример — антигипертензивные препараты эналаприл 10 мг, который надо принимать 2 раза в день, и эналаприл 20 мг, который достаточно принимать только один раз. Препарат с однократным режимом приема по сравнению с препаратом, который надо принимать 2 раза в день, дает дополнительное снижение систолического артериального давления на 6 мм рт. ст. Это тоже существенные цифры.
Размер упаковки и комплаентность
Обычно основная аргументация в пользу большой упаковки заключается в том, что она дешевле, чем маленькая, в расчете на стоимость одной дозы. Но дело не только в этом. Исследования показывают, что если пациенту достаточно одной упаковки для всего курса лечения, то его комплаентность будет гораздо выше чем, если ему нужно докупать дополнительные упаковки для завершения лечения.
Исследование демонстрирует результаты изучения комплаентности терапии симвастатином 20 мг в сутки в течение 2 недель. В случае, когда была одна упаковка, содержащая 24 таблетки, и нужно было покупать несколько упаковок, наблюдалась совсем другая комплаентность, гораздо выше, чем если пациенту достаточно одной упаковки, 84 таблетки, для всего курса лечения.
Фиксированные комбинации
- большая терапевтическая эффективность
- простота применения
- высокая приверженность
- меньшая вероятность ошибочного дозирования.
Однако пациенты часто воспринимают, что 2 таблетки — это много, это указывает на серьезное заболевание.
Клинические исследования комплаенса комбинированной терапии артериальной гипертензии таблетками эналаприла и гидрохлортиазида показывают, что при совместном приеме двух таблеток эффективность 50%, а при фиксированной комбинации — более 80%.
Удобные и неудобные лекарственные формы
Что пациенты и фармацевтические работники подразумевают под понятием “удобно” применительно к лекарственной форме? Обычно к удобным лекарственным формам относят таблетки, капсулы, свечи, гели, мази, сиропы, порошки, пластыри, то есть пероральные лекарства. К неудобным — инъекционные.
Рассмотрим такой случай. Например, хондроитин сульфат, раствор для внутримышечного введения. Одна внутримышечная инъекция через день, курс лечения — 25-35 инъекций. Представьте, как будет выглядеть после такой терапии место на теле пациента, куда ставили инъекции. Проблема снимается, если заменить инъекции на 2 капсулы в день.
Но есть другая ситуация. Например, если внутримышечная инъекция пролонгированной лекарственной формы 1-2 раза в месяц может заменить ежедневный объем лекарственного препарата, выбор будет именно в пользу внутримышечной инъекции. Все относительно.
Третий случай: инъекционные лекарственные формы могут быть более удобны для амбулаторного или стационарного применения. Преднаполненный шприц можно использовать в домашних условиях самостоятельно для проведения терапии длительно протекающих заболеваний. Это более выгодно с позиции государства, которому не нужно тратить ресурсы системы здравоохранения, госпитализировать пациента, привлекать к инъекции медицинского работника. Но здесь необходимо, чтобы пациент был способен обучиться это делать. А вот обычный шприц более логично использовать в медицинских условиях.
Вкус лекарственного препарата
Имеет ли он значение? Если это детский лекарственный препарат, то да. Британские ученые сформулировали критерии лекарственных форм, более удобные для детей. Удовлетворительные органолептические свойства, которые не вызывают отвращения у ребенка, относятся к очень важным факторам.
Выбор лекарственной формы в зависимости от возраста
Как мы уже говорили, внутри детской группы есть несколько подгрупп со своими особенностями применения лекарственных форм. Так, для новорожденных первого месяца жизни более удобны капли. Для детей раннего возраста до года — жидкие формы, сиропы, растворы. Для детей до 5 лет — жидкие формы, шипучие таблетки, растворенные в жидкости, присыпки к пище. С 6 лет уже можно давать жевательные таблетки, таблетки, растворяющиеся в ротовой полости. С 12 лет — типичные формы для взрослых.
Дозирующие устройства
Они очень важны для детской практики. Поскольку невозможно создать лекарственные формы для каждого возраста детского организма, то используют такие устройства, который позволяют дозировать лекарственное средство в зависимости от веса, возраста ребенка с помощью оральных диспенсеров, мерных ложек, преднаполненных капилляров, растворимых пленок.
Тема соотношения потребностей различных групп пациентов и лекарственных средств получает все большее развитие в мире. И даже рассматривается в аспекте конфессии пациента. Недавно Международная федерация фармацевтов опубликовала руководство для услуг здравоохранения пациентам-мусульманам. Нам бы очень хотелось, чтобы и в наших аптеках различные группы пациентов могли получить максимально квалифицированную помощь от аптечного работника, который бы рекомендовал им наиболее оптимальные лекарственные средства.
Источник
Анализ рынка лекарственных препаратов в РФ
Последние 3 десятилетия ознаменовались появлением новых лекарств и вакцин, которые спасают жизни и предотвращают прогрессирование хронических инвалидизирующих заболеваний. Это средства для лечения туберкулеза, пневмонии, СПИД/ВИЧ, болезней системы кровообращения, язвенной болезни желудка, диабета, злокачественных новообразований. Цель государственной лекарственной политики – своевременно обеспечить население доступными по цене и качественными лекарственными препаратами (ЛП). При этом фармацевтический рынок не является саморегулируемым, он требует от государственных органов власти в этой сфере постоянного вмешательства во все процессы лекарственного обращения – от разработки новых лекарств до их рационального потребления. Это происходит путем выработки и внедрения в практику правил, законов, подзаконных актов и мотивационных механизмов.
При формировании лекарственной политики регуляторы сталкиваются с непростыми задачами, первая из них – необходимость соблюдения оптимального баланса между интересами множества субъектов лекарственного обращения: разными группами пациентов и их объединениями, фармацевтическими компаниями (в том числе отечественными и зарубежными производителями), оптовыми и розничными дистрибьюторами (государственными и частными), врачами и их общественными объединениями. Вторая – финансовые ограничения: средства, направляемые на программу государственных гарантий (ПГГ) оказания бесплатной медицинской помощи, ограничены в любой стране. Это диктует необходимость рационирования или выработки приоритетов в лекарственном обеспечении (ЛО).
Предстоящий период с 2019 по 2024 г. для РФ особенный – Президент РФ В.В. Путин в Указе № 204 от 7 мая 2018 г. поставил общенациональную цель: увеличить ожидаемую продолжительность жизни (ОПЖ) с нынешних 72,7 до 78 лет к 2024 г. Это цель многофакторная и зависит почти в равной мере от уровня доходов населения, соблюдения здорового образа жизни, а также от расходов и эффективности деятельности системы здравоохранения. По опыту развитых стран известно, что значительный эффект в продлении ОПЖ был достигнут за счет внедрения системы всеобщего лекарственного обеспечения, которая позволила сделать современные лекарства доступными для всех граждан в амбулаторных условиях [1].
Следует отметить, что в РФ за последние годы благодаря государственной политике достигнуты определенные позитивные сдвиги в сфере лекарственного обращения, а именно: принятие основного Федерального закона «Об обращении лекарственных средств» (от 12.04.2010 № 61-ФЗ), развитие отечественной фармацевтической промышленности, осуществление жесткого контроля за ценами на лекарственные препараты из списка жизненно необходимых и важнейших лекарственных препаратов (ЖНВЛП), ускорение введения на рынок инновационных ЛП, поэтапное внедрение системы идентификации ЛП от производителя до конечного потребителя.
Вместе с тем сохраняются серьезные проблемы. Главные из них – недостаточное лекарственное обеспечение населения ЛП в амбулаторных условиях (сегодня за счет государства на ЛП в РФ тратится в 2,8 раза меньше, чем в «новых» странах ЕС, имеющих близкий уровень экономического развития [2]), различия в лекарственном обеспечении в различных субъектах РФ (связанные с отсутствием единых подходов в формировании перечней ЖНВЛП и ценовой политики), монополизация закупок ЛП в субъектах РФ (что приводит к снижению конкуренции), нерациональное назначение и использование ЛП, отсутствие единоначалия в формировании и реализации лекарственной политики. В этой связи Президент РФ на совещании по системе лекарственного обеспечения населения РФ, прошедшем в Санкт-Петербурге 16 ноября 2018 г., поставил задачу существенного повышения ее эффективности. Многие эксперты, в том числе рабочая группа при Государственном Совете РФ, которая подготовила проект доклада «О повышении эффективности системы лекарственного обеспечения в РФ», вносят важное предложение – внедрить систему всеобщего лекарственного обеспечения и повысить эффективность обращения лекарственных средств в РФ. Такие предложения требуют детального анализа сложившейся ситуации в сфере лекарственного обращения и обсуждения механизмов, которые обеспечат достижение поставленных целей.
Для этого ВШОУЗ подготовила анализ системы лекарственного обеспечения и предложения по формированию национальной лекарственной политики. Документ предназначен для обсуждения всеми заинтересованными сторонами. Обсуждение этого документа состоится на площадках фонда «Росконгресс», в том числе в стартовый день Российского инвестиционного форума на специальном форуме «Здоровое общество: на пути к цели 80+» 13 февраля 2019 г. Читателям данного номера журнала представляется на обсуждение первая часть документа – «Анализ рынка лекарственных препаратов в РФ».
Общий объем рынка: государственный и частный
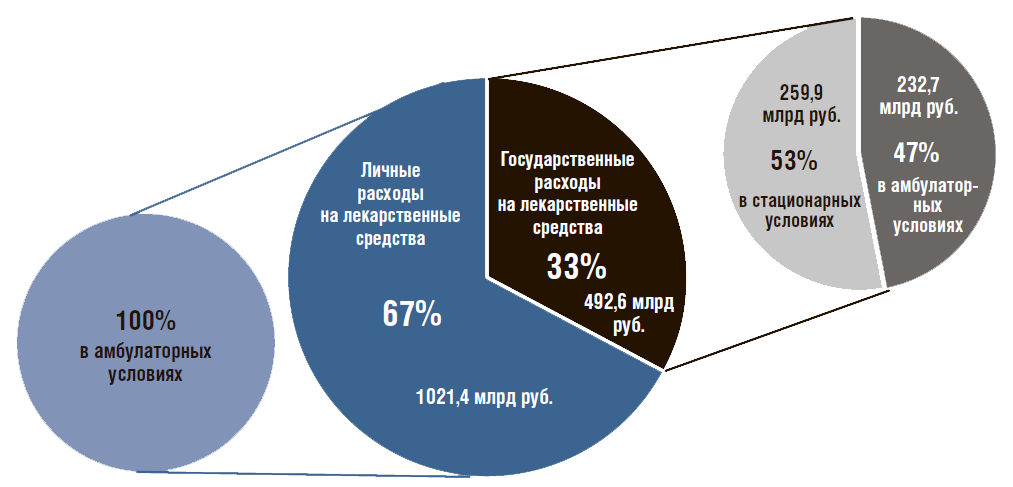
В РФ в 2017 г. всего было потреблено ЛП и изделий медицинского назначения недлительного применения для индивидуального пользования (далее – ИМН) на сумму 1 514 млрд руб. в ценах конечных потребителей (розничные цены). В упаковках это составило 6273 млн. Расходы на ЛП обычно классифицируются в зависимости от источника финансирования – население или государство и от условий потребления – амбулаторные или стационарные. В амбулаторных условиях расходы на лекарства могут оплачиваться населением или государством по специальным программам. В стационарных условиях расходы на ЛП входят в структуру тарифа [3] по оплате медицинской помощи и в РФ покрываются государством за счет средств обязательного медицинского страхования (ОМС) или бюджетов всех уровней. Для справки: международная методика учета расходов на ЛП включает изделия медицинского назначения (ИМН) недлительного применения для индивидуального пользования.
В стационарных условиях ведется учет только по ЛП, без ИМН. Далее все расчеты по расходам на ЛП в амбулаторных условиях сделаны с учетом ИМН. В амбулаторных условиях расходы населения и государства только на ЛП (без учета ИМН), по данным Росстата, в 2017 г. составили 1027,2 млрд руб.(с учетом ИМН – 1254,1 млрд руб.). Расходы на ЛП в амбулаторных и стационарных условиях составили: для населения – 67% (1021,4 млрд руб.) [4], государственные – 33% (492,6 млрд руб.) [5] (рис. 1). Для справки: значение расходов населения на ЛП в амбулаторных условиях рассчитаны как разница между показателем общих расходов, представляемых Росстатом (1254,1 млрд руб.), и расходов на все государственные программы, реализуемые в амбулаторных условиях (232,7 млрд руб.). Расходы государства на ЛП в амбулаторных условиях примерно равны таковым в стационарных условиях – 47% (232,7 млрд руб.) и 53% (259,9 млрд руб.) [6] соответственно.
Таким образом, в амбулаторных и стационарных условиях население РФ несет в 2 раза большие расходы на ЛП, чем государство.
Рисунок 1. Объем рынка лекарственных препаратов в амбулаторных и стационарных условиях в России в 2017 г.
Расходы населения и государства на ЛП в амбулаторных условиях
Структура расходов на ЛП в амбулаторных условиях. В 2017 г. расходы населения и государства на ЛП и ИМН в амбулаторных условиях составили 1254,1 млрд руб., из них для населения – 81% (1021,4 млрд руб.), государства – 19% (232,7 млрд руб. с учетом ведомственных закупок). В «новых-8» странах ЕС, имеющих близкий с РФ уровень экономического разви- тия (оценено по ВВП на душу населения)7, доля государственных расходов на ЛП в амбулаторных условиях в 2 раза выше и составляет 38% (рис. 2). Таким образом, население РФ в амбулаторных условиях тратит на ЛП в 4 с лишним раза больше, чем государство, в «новых» странах ЕС расходы населения только в 2 раза больше.
Динамика расходов на ЛП в амбулаторных условиях [8]. С 2005 по 2017 г. (с момента начала реализации программы дополнительного лекарственного обеспечения, в настоящее время – обеспечения необходимыми лекарственными средствами – ОНЛС) расходы на ЛП в амбулаторных условиях в текущих ценах значительно выросли: за счет государства – в 5,6 раза, за счет личных средств граждан – в 6,2 раза (рис. 3). В постоянных ценах (2005 г. – 100%) за счет государства они выросли в 1,9 раза, за счет личных средств граждан – в 2,1 раза (рис. 4). Все расчеты в динамике не учитывают расходы по ведомственным программам из-за отсутствия данных.
Рисунок 2. Структура расходов на лекарственные препараты и изделия медицинского назначения в амбулаторных условиях в России и «новых-8» странах ЕСБ
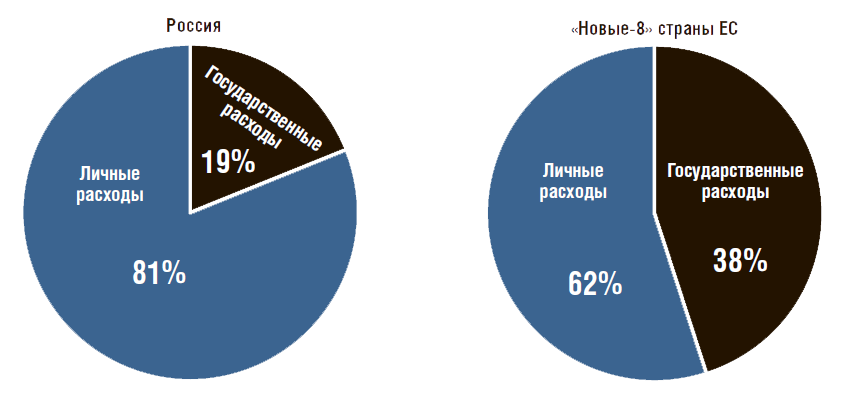
Рисунок 3. Динамика расходов на лекарственные препараты в амбулаторных условиях в текущих ценах
За последние 5 лет – с 2012 по 2017 г. государственные и личные расходы на ЛП в амбулаторных условиях в текущих ценах также выросли: государственные расходы – в 1,6 раза (с 138,2 до 215,2 млрд руб.), личные – в 1,8 раза (с 575,1 до 1038,9 млрд руб.). В постоянных ценах (2012 г. – 100%) государственные расходы выросли только на 9%, а личные – на 20%. При этом среднедушевые денежные доходы российских семей за этот период снизились на 9% в постоянных ценах 2012 г. (с 23,2 до 21,0 тыс. руб.).
Из рис. 4 также видно, что темп роста государственных расходов в постоянных ценах за последние 5 лет замедлился. В 2005–2011 гг. они росли в среднем с темпом 8,9% в год, а в 2012–2017 гг. только 0,7% в год. Таким образом, в последние 5 лет ежегодный темп роста расходов на ЛП за счет средств государства по сравнению с предыдущими годами снизился почти в 13 раз. При этом темп роста расходов населения за последние пять лет снизился только в 2 раза (с 8,2% в 2005–2011 гг. до 3,8% в 2012–2017 гг.). Все это говорит о том, что за последние 5 лет снижение темпов роста государственных расходов на ЛП на фоне падения реальных денежных доходов российских семей л егло дополнительным бременем на россий- ских граждан.
Сравнение расходов на ЛП в РФ и странах ЕС в амбулаторных условиях. В 2017 г. государственные и личные расходы на ЛП и ИМН в амбулаторных условиях в долларах, оцененных по паритету покупательной способности (ППС, 1 $ППС = 24,55 руб.) [9] в РФ составили 350 $ППС на душу населения в год. Это на 15% меньше, чем в «новых-8» странах ЕС (410 $ППС), и в 1,7 раза меньше, чем в «старых» странах ЕС (600 $ППС) (рис. 5).
Рисунок 4. Динамика расходов на лекарственные препараты в амбулаторных условиях в постоянных ценах
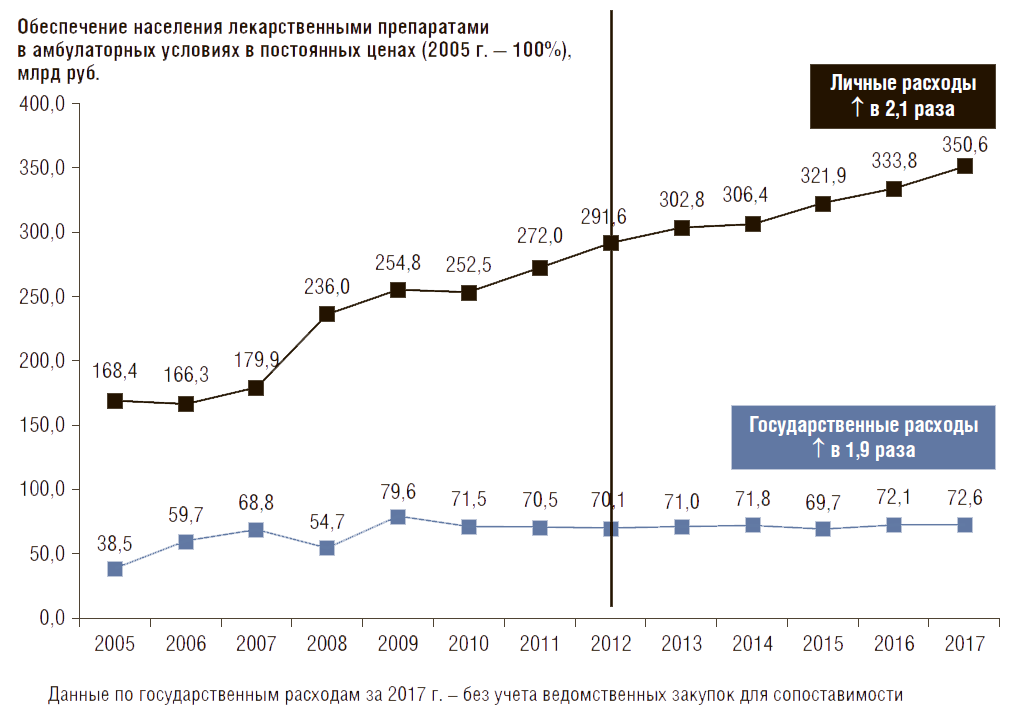
Рисунок 5. Подушевые расходы на ЛП и ИМН в амбулаторных условиях, в том числе оплачиваемые из государственных источников, в РФ (2017) и в странах ОЭСР (2016)
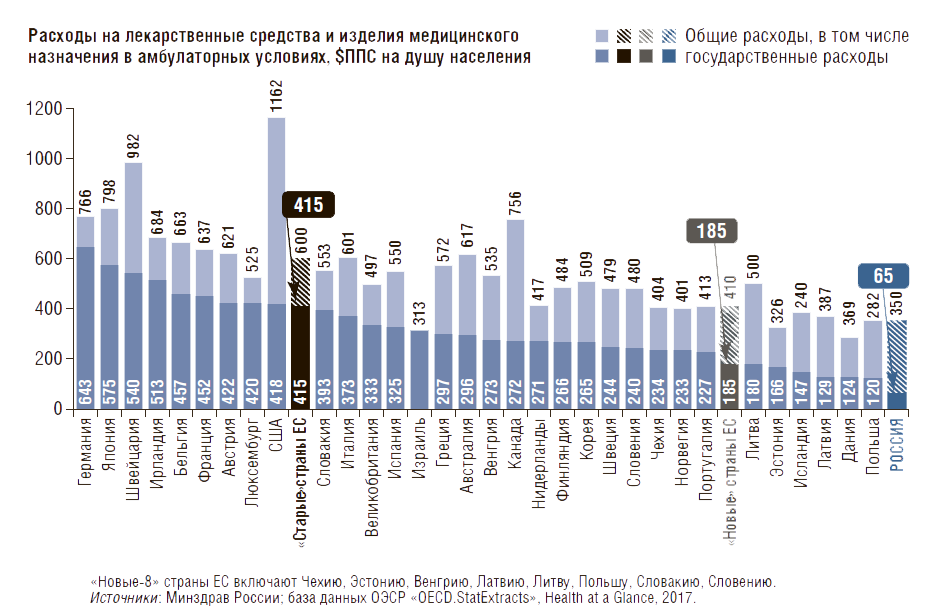
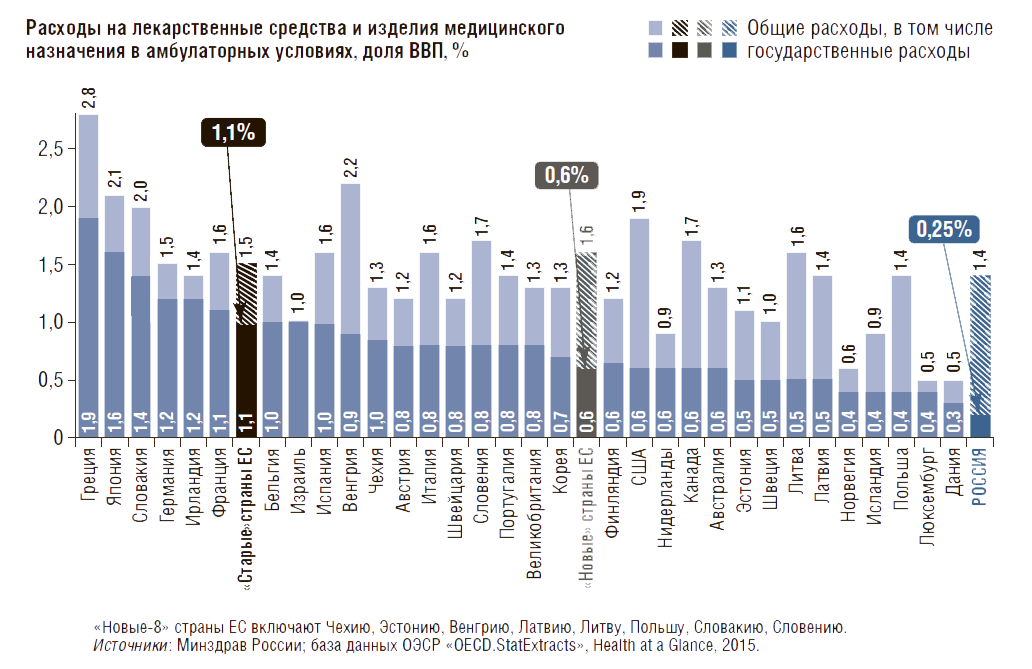
Государственные расходы по этой статье в РФ составили 65 $ППС на душу населения в год, что в 2,8 раза меньше, чем в «новых-8» странах ЕС (185 $ППС), и в 6,4 раза меньше, чем в «старых» странах ЕС (415 $ППС), (см. рис. 5) [10]. В долее ВВП государственные расходы на ЛП и ИМН в амбулаторных условиях в РФ составили 0,25%, что в 2,4 раза меньше, чем в «новых-8» странах ЕС (0,6%), и в 4,4 раза меньше, чем в «старых» странах ЕС (1,1%) (рис. 6). Таким образом, в амбулаторных условиях расходы государства на ЛП на душу населения в $ППС в РФ почти в 3 раза ниже, чем в «новых» странах ЕС, близких к РФ по уровню экономического развития.
Рисунок 6. Расходы на ЛП и ИМН в амбулаторных условиях в доле ВВП, в том числе оплачиваемые из государственных источников, в РФ (2017) и в странах ОЭСР (2016)
Государственные программы лекарственного обеспечения населения
Все государственные программы лекарственного обеспечения в РФ реализуются на амбулаторном уровне. Расходы на ЛП компенсируются населению в зависимости от наличия у гражданина социальной льготы или определенного заболевания, требующего дорогостоящего и/или длительного лечения, а также по принадлежности к определенной профессии (например, военнослужащие обеспечиваются ЛП из ведомственного бюджета).
Основные программы
1. Региональные программы
2. Программа обеспечения населения лекарственными средствами (ОНЛС).
3. Программа «7 высокозатратных нозологий» (далее «7 ВЗН»).
4. Программа для лиц, страдающих жизнеугрожающими и хронически прогрессирующими редкими (орфанными) заболеваниями.
5. Программа для лиц, инфицированных ВИЧ, гепатитом В и С.
6. Национальный календарь профилактических прививок.
7. Ведомственные закупки ЛП.
В табл. 1 представлены основные характеристики данных программ. Из табл. 1 следует, что:
- по каждой из программ имеется дефицит финансирования, составляющий не менее 50% существующего объема финансирования;
- доступ к ЛП имеют только ограниченное число граждан РФ;
- в региональной программе действует отдельный перечень ЛП, не совпадающий с перечнем ЖНВЛП, а объем финансирования этих программ зависит от бюджетной обеспеченности субъекта РФ;
- по программе ОНЛС регионы ограничены объемами средств, предусмотренных на программу, в зависимости от числа льготополучателей, оставшихся в ней.
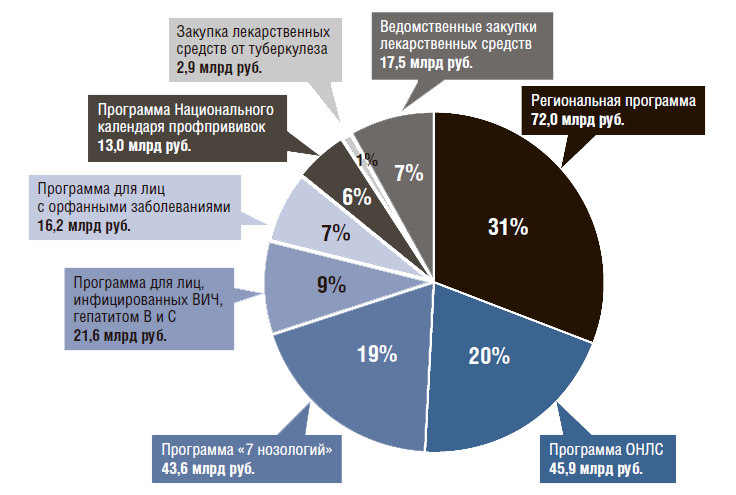
По данным табл. 1 можно рассчитать, что в 2017 г. по государственным программам за счет федеральных источников финансирования было покрыто 54% расходов (127 млрд руб.) на лекарственное обеспечение, за счет средств регионов – 38% (88,2 млрд руб., включая орфанные заболевания), оставшиеся 8% приходятся на ведомственные расходы (17,5 млрд руб.).
Таблица 1. Основные характеристики государственных программ лекарственного обеспечения населения в амбулаторных условиях 1
1 Доклад Госсовета РФ «Повышение эффективности системы лекарственного обеспечения в РФ»; Итоговый отчет DSM Group «Фармацевтический рынок России» за 2017 г.; Итоговый отчет и презентация Минздрава России за 2017 г. (коллегия).
2 «О государственной поддержке развития медицинской промышленности и улучшении обеспечения населения и учреждений здравоохранения лекарственными средствами и изделиями медицинского назначения».
3 Итоговый отчет DSM Group «Фармацевтический рынок России» за 2017 г.
4 Федеральный закон от 21.11.2011 № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации».
5 Со всеми дополнительными бюджетными ассигнованиями.
6 Доклад Госсовета РФ «Повышение эффективности системы лекарственного обеспечения в РФ», с. 25.
7 На 2018 г. действует Распоряжение Правительства РФ от 23.10.2017 № 2323-р «Об утверждении перечня жизненно необходимых и важнейших лекарственных препаратов на 2018 год, а также перечней лекарственных препаратов для медицинского применения и минимального ассортимента лекарcтвенных препаратов, необходимых для оказания медицинской помощи» (приложение 1, 2).
8 С 1 января 2019 г. согласно поправкам в ФЗ-323, внесенным Федеральным закон от 03.08.2018 № 299-ФЗ.
9 На 2018 г. действует Распоряжение Правительства РФ от 23.10.2017 № 2323-р «Об утверждении перечня жизненно необходимых и важнейших лекарственных препаратов на 2018 год, а также перечней лекарственных препаратов для медицинского применения и минимального ассортимента лекарственных препаратов, необходимых для оказания медицинской помощи» (приложение 1, 2).
10 Утверждена Распоряжением Правительства РФ от 20.10.2016 № 2203-р.
11 «Об утверждении Положения об организации обеспечения лиц, инфицированных вирусом иммунодефицита человека, в том числе в сочетании с вирусами гепатитов B и C, антивирусными лекарственными препаратами для медицинского применения, и Положения об организации обеспечения лиц, больных туберкулезом с множественной лекарственной устойчивостью возбудителя, антибактериальными и противотуберкулезными лекарственными препаратами для медицинского применения».
12 «О финансовом обеспечении закупок диагностических средств и антивирусных препаратов для профилактики, выявления, мониторинга лечения и лечения лиц, инфицированных вирусами иммунодефицита человека и гепатитов В и С, а также о реализации мероприятий по профилактике ВИЧ-инфекции и гепатитов В и С».
13 «Об использовании бюджетных ассигнований федерального бюджета, предоставленных на закупку иммунобиологических лекарственных препаратов для иммунопрофилактики в рамках национального календаря профилактических прививок, для передачи федеральным учреждениям, оказывающим медицинскую помощь, подведомственным Министерству здравоохранения Российской Федерации и Федеральному медико-биологическому агентству (ФМБА), а также в собственность субъектов Российской Федерации с последующей их передачей при необходимости в собственность муниципальных образований».
14 «Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям».
Таким образом, в РФ расходы на орфанные заболевания в 1,5 раза выше, чем в «новых» странах ЕС, и приближаются к показателям «старых» стран ЕС. Доля затрат на лечение орфанных заболеваний от общих расходов в РФ также выше, чем в странах ЕС, соответственно 5 и 3–4%. Это говорит о том, что в системе государственных закупок ЛП сложились неоптимальные балансы затрат по различным программам и в дальнейшем потребуется увеличение затрат по другим программам, кроме лечения редких заболеваний, например на обеспечение всех детей и подростков от 0 до 17 лет бесплатными лекарствами.
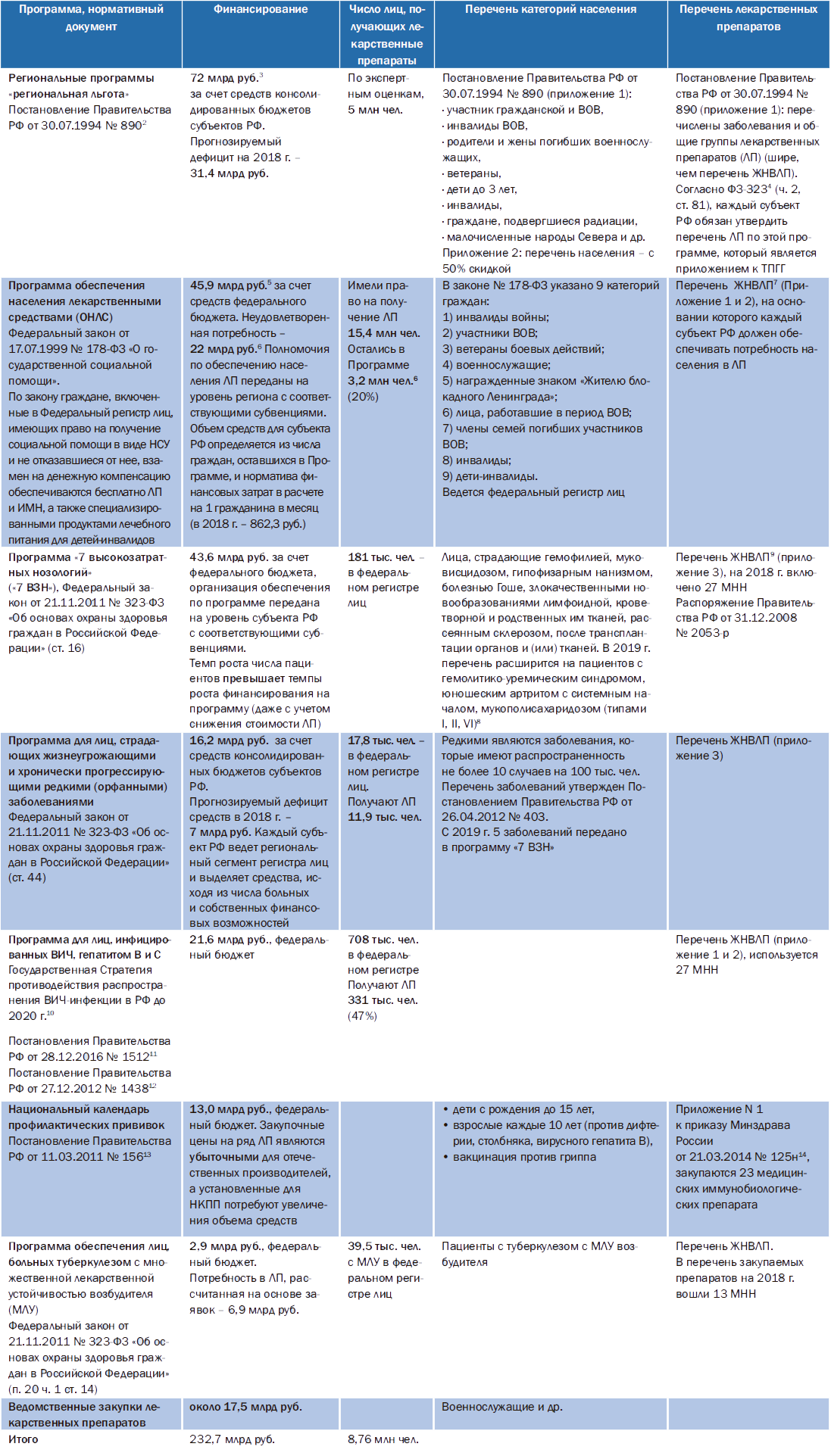
Рисунок 7. Структура государственных программ обеспечения лекарственными препаратами в амбулаторных условиях по объему финансирования в 2017 г.
Динамика расходов на ЛП по государственным программам в амбулаторных условиях. Расходы на ЛП по госпрограммам с 2005 по 2017 г. в постоянных ценах (2005 г. – 100%) за счет федерального бюджета выросли на 28%, а из регионального бюджета – в 6,1 раза (с учетом дополнительных расходов на орфанные заболевания с 2013 г.) (рис. 9). Все расчеты в динамике не учитывают расходы по ведомственным программам из-за отсутствия данных. За последние 5 лет (с 2012 по 2017 г.) государственные расходы в постоянных ценах (2012 г. – 100%) за счет средств федерального бюджета снизились на 17%, а за счет средств регионов возросли в 1,6 раза (с учетом затрат на лечение орфанных заболеваний). При этом затраты федерального бюджета снизились почти по всем программам: по программе ОНЛС – на 28%, по программе «7 нозологий» – на 13%, по программе ВИЧ – на 23%. Лишь по программе профилактических прививок расходы выросли на 47% (рис. 10).
Рисунок 8. Структура государственных программ обеспечения ЛП в амбулаторных условиях по численности обеспеченного населения в 2017 г.
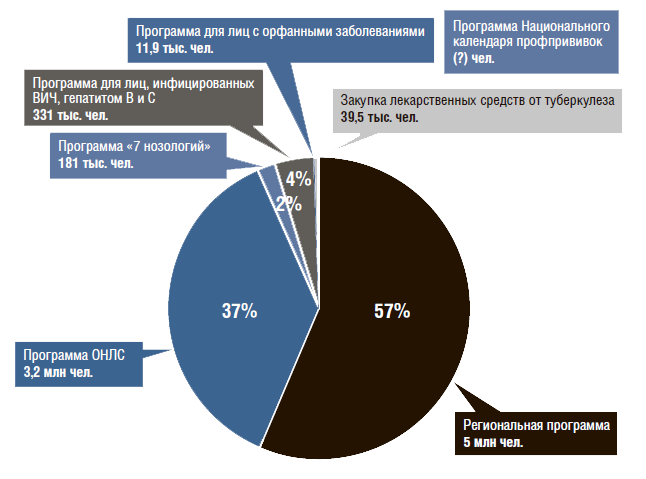
Рисунок 9. Динамика государственных расходов на лекарственные препараты в амбулаторных условиях по федеральным и региональным программам в постоянных ценах 2005 г.
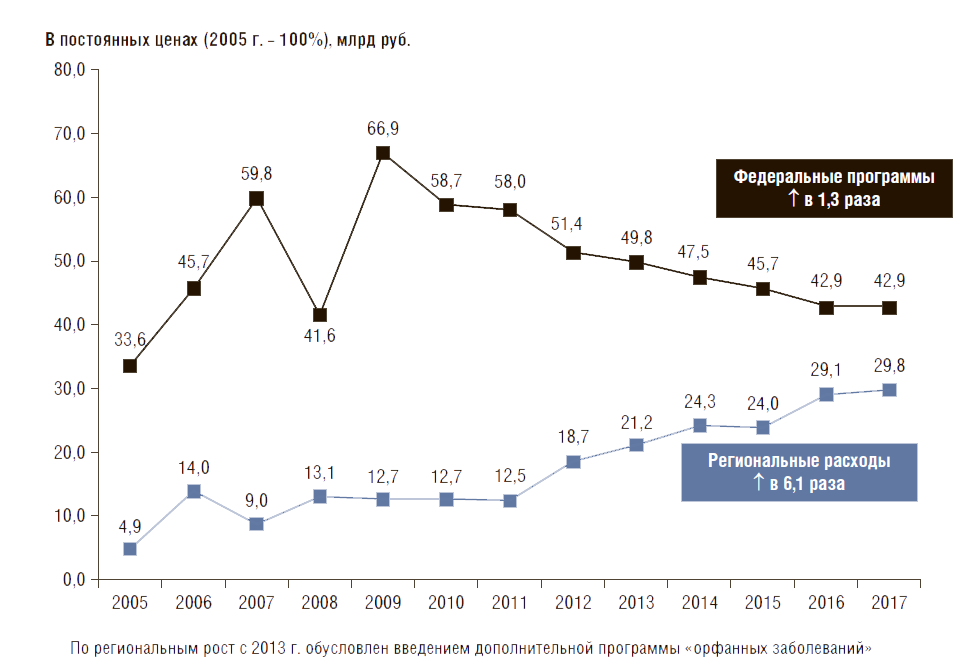
Рисунок 10. Динамика государственных расходов по федеральным программам обеспечения населения лекарственными препаратами в постоянных ценах 2012 г.
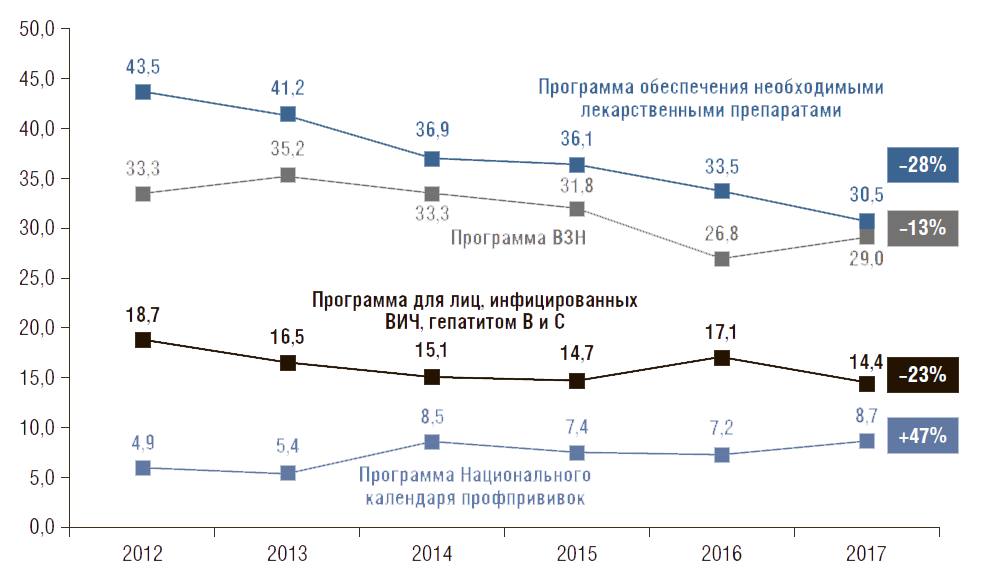
Рисунок 11. Динамика государственных расходов на лекарственные препараты в стационарных условиях в текущих и постоянных ценах (2012 г. – 100%), млрд руб. и млн упаковок
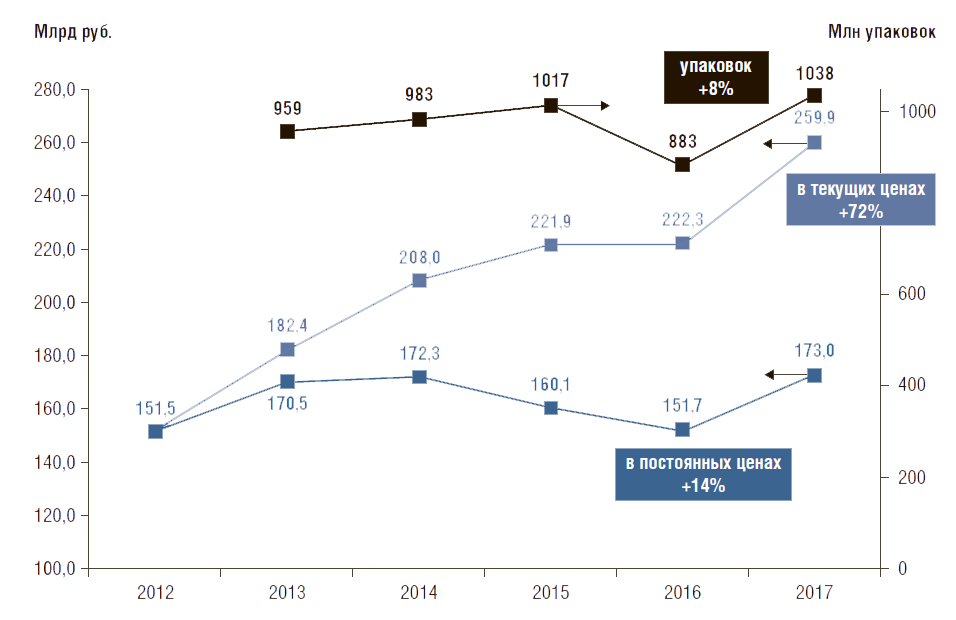
Объем потребления лекарственных препаратов в стационарных условиях
Объем продаж ЛП медицинским организациям в РФ в 2017 г. составил 259,9 млрд руб., или 1038 млн упаковок [13]. Динамика продаж с 2012 по 2017 г. в финансовом выражении со- ставила 72% в текущих ценах, 14% – в постоянных ценах (2012 г. – 100%). В упаковках объем продаж за этот период вырос на 8% (с 2013 г.) (рис. 11). Это говорит о том, что в стационарных условиях цены на ЛП в расчете на упаковку увеличились на 6%.
Структура продаж лекарственных препаратов (по АТС-группам, по рецепту и по принадлежности к ЖНВЛП) в разрезе различных секторов [14]
Продажа лекарственных препаратов в аптечной сети [15]
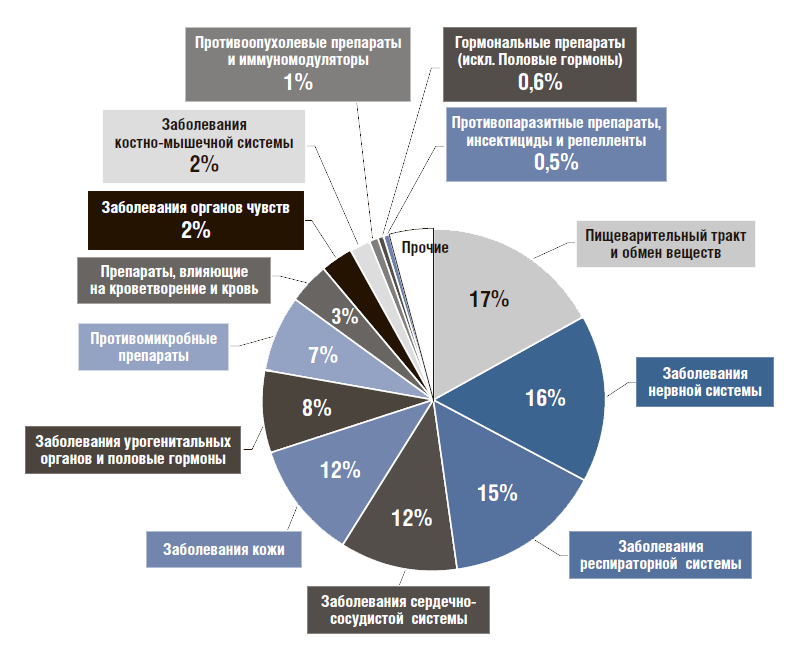
По АТС-группам [16] в структуре продаж через розничную сеть большую долю занимают ЛП для лечения болезней пищеварительного тракта и обмена веществ (17%), затем ЛП для лечения нервной (16%), респираторной (15%), сердечно-сосудистой системы (12%) и заболевания кожи (12%) (рис. 12).
Самые продаваемые торговые наименования ЛП населению через аптеки в порядке убывания в стоимостном выражении: «Нурофен» (0,8%), «Кагоцел» и «Детралекс» (по 0,7%), «Конкор», «Кардиомагнил», «Эссенциале», «Ингавирин», «Актовегин», «Мирамистин» и «Мексидол» (по 0,6%). В натуральном выражении (упаковки) на первых местах по доле продаж «традиционные» дешевые препараты – бактерицидный пластырь, «Цитрамон» и уголь активированный.
Рецептурные ЛП в стоимостном выражении составили равные доли с безрецептурными препаратами – по 50%, а в натуральном выражении (упаковки) – 32% и 68% соответственно.
ЛП из перечня ЖНВЛП (ЛП, цены на которые регулируются государством) в стоимостном выражении в розничных продажах составили почти 35% (331 млрд руб.) от всех продаж через аптечную сеть, в упаковках – 42% (2,1 млрд упак.). Из них самые продаваемые ЛП по МНН с указанием в скобках самого продаваемого торгового наименования следующие: ксилометазолин («Тизин»), ибупрофен («Нурофен»), панкреатин («Креон»), бисопролол («Конкор»), этилметилгидро-ксипиридина сукцинат («Мексидол»), имидазолилэтанамид пентандиовой кислоты («Ингавирин»), амоксициллин + клавулановая кислота («Амоксиклав»), аторвастатин («Аторис»), омепразол («Омез») и лозартан («Лориста»).
Рисунок 12. Структура продаж лекарственных препаратов розничного рынка по АТС-группам в 2017г.
Государственные программы обеспечения населения лекарственных препаратов в амбулаторных условиях
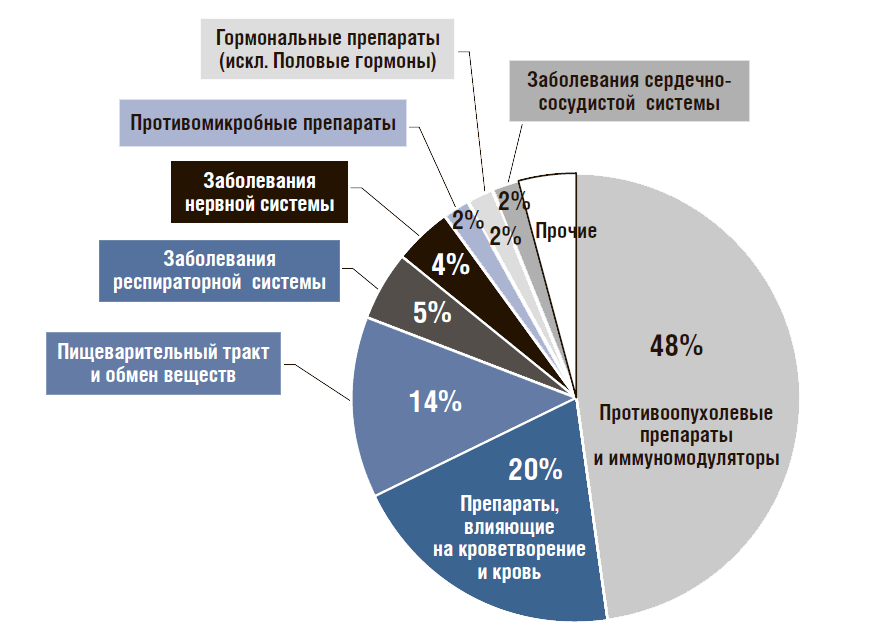
Объем продаж ЛП по всем государственным программам в стоимостном выражении составил 232,7 млрд руб. (с учетом ведомственных закупок), в упаковках – 80 млн (включают только программы ОНЛС и ВЗН). В государственных программах все ЛП должны выписываться врачом строго по рецепту. По АТС-группам 3 из них (противоопухолевые; влияющие на кроветворение и кровь; препараты для лечения пищеварительного тракта и обмена веществ) занимают 82% рынка в стоимостном выражении (рис. 13). Самые продаваемые торговые наименования ЛП в стоимостном выражении: первый – «Ревлимид» (8%) производства компании Celgene, второе – «Ацеллбия» (4,4%) производства «Биокад», третье – «Аксоглатиран ФС» (2,6%) производства «Натива», а также «Адвейт», «Коагил», «Генфаксон», «Октофактор», «Борамилан», «Ребиф», «Октанат» (по 2–3% в среднем).
Рисунок 13. Структура продаж лекарственных препаратов по государственным программам по АТС- группам в 2017 г.
Госпитальный сектор
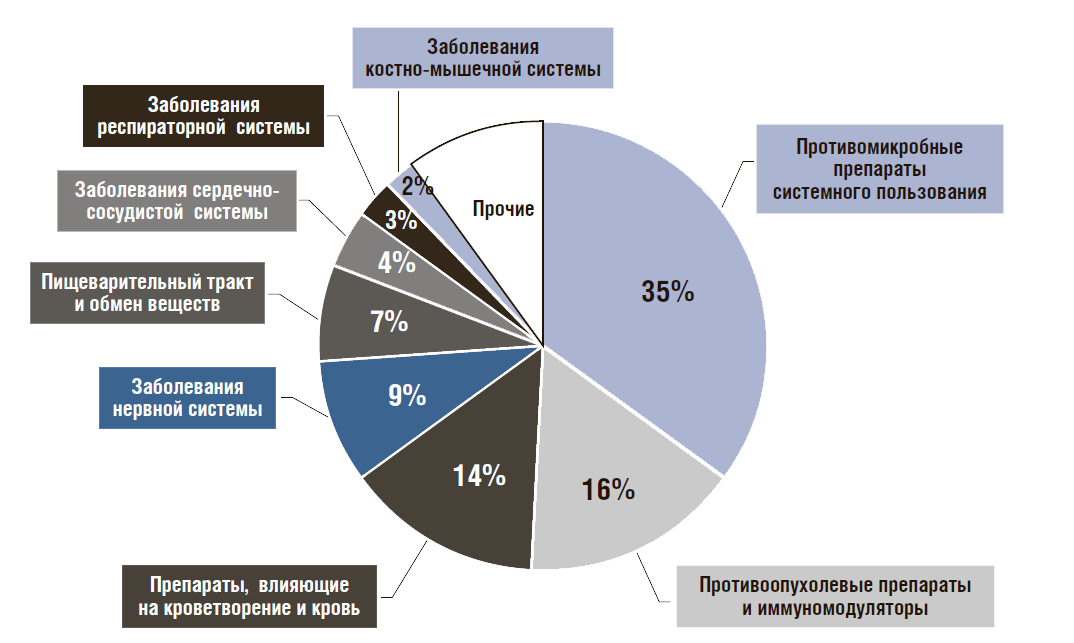
Объем продаж ЛП в госпитальном секторе в стоимостном выражении составил 259,9 млрд руб., в упаковках – 1038 млн. По АТС-группам большую долю в объемах закупок в стоимостном выражении составили противомикробные пре- параты системного действия (35%), противоопухолевые препараты и иммуномодуляторы (16%), препараты, влияющие на кроветворение и кровь (14%) (рис. 14). Самые покупаемые медицинскими организациями ЛП по торговым наименованиям в 2017 г. оказались (перечислено в порядке убывания по стоимостному объему): «Превенар», «Натрия хлорид», «Калерта», «Совигрипп» (по 2–3%), «Исентресс», «Интеленс», «Реатаз», «Куросурф», «Ультравист» и «Севоран» (по 1%). Необходимо провести анализ потребления ЛП с точки зрения их эффектности как приобретаемым населением самостоятельно, так и по государственным программам. По итогам анализа принять корректирующие меры.
Рисунок 14. Структура закупок лекарственных препаратов в стационарных условиях по АТС-группам в 2017 г.
Структура потребления дженериков и оригинальных лекарственных препаратов
Воспроизведенный (ранее – дженериковый) ЛП – это химический и фармацевтический аналог оригинального препарата (продукта), который произведен другим(-ими) производителем (-ями) после окончания срока действия патента на эксклюзивный сбыт этого ЛП. Большинство дженериковых препаратов выпускается на рынок под названиями, составленными из непатентованного наименования субстанции (МНН) + название или торговый знак производителя.
Референтный (ранее – оригинальный) ЛП – препарат, впервые зарегистрированный на рынке его производителем (разработчиком). Эксклюзивный сбыт оригинального ЛП защищается патентом на определенный срок. Оригинальный ЛП, как правило, имеет торговое наименование (марку), присваиваемое производителем. Товарная марка ЛП (бренд) – эксклюзивное торговое наименование препарата. Для обеспечения эксклюзивности оно должно быть зарегистрировано в агентстве по охране интеллектуальной собственности (как разновидность авторского права).
Инновационный ЛП – это новый оригинальный ЛП, который не имеет аналогов в терапевтической практике по клинической эффективности и медико-социальным эффектам. Доля потребления воспроизведенных ЛП (дженериков) в РФ самая высокая среди раз- витых стран. В стоимостном выражении она со- ставила 64%, что в 2,5 раза выше, чем в странах ЕС в среднем (у них – 26%) и в упаковках – 88%, что в 1,6 раза выше, чем у них (53%) (рис. 15). Из этих данных можно получить отношение (коэффициент) стоимости единицы упаковки оригинального ЛП к дженерику (воспроизведенному ЛП) и сравнить этот коэффициент в РФ и странах ЕС. Для РФ он составляет 4,3 (36/12 : 64/88), а для стран ЕС 3,2 (73/47 : 26/53).
Другими словами, в РФ стоимость единицы упаковки оригинального препарата в 4,3 выше, чем дженерика, а в ЕС – в 3,2 раза, что на 25% ниже, чем в РФ. Это может cвидетельствовать о том, что в РФ цены на оригинальные ЛП завышены по отношению к воспроизведенным ЛП. Существенное преобладание в потреблении воспроизведенных ЛП по сравнению с оригинальными ЛП в РФ (88% в упаковках) говорит о необходимости поэтапного (по мере роста общих объемов потребления ЛП) приведения соотношения дженерики/оригинальные ЛП к более оптимальным балансам. Необходимо привести стоимость оригинальных препаратов по отношению к дженерикам к более оптимальному балансу 1:3
Рисунок 15. Доля дженериков на фармацевтическом рынке в РФ (2017) и в странах ОЭСР (2015)
%20%D0%B8%20%D0%B2%20%D1%81%D1%82%D1%80%D0%B0%D0%BD%D0%B0%D1%85%20%D0%9E%D0%AD%D0%A1%D0%A0%20(2015).png)
Структура потребления произведенных на территории РФ и импортируемых лекарственных препаратов
Доля отечественных ЛП в общем потреблении в стоимостном выражении составляет 30%, а в упаковках – 61%. Больше всего отечественные ЛП потребляют в стационарных условиях (табл. 2). По данным DSM Group, с 2014 по 2017 г. объем импорта ЛП в РФ снизился в стоимостном выражении на 18% (с $13,0 до 10,7 млрд США), в упаковках – также на 18% (с 3156 до 2603 млн упаковок). Это связано с мерами по поддержке отечественных производителей, в том числе введением правила «третий лишний» (Постановление Правительства РФ от 30.11.2015 № 1289), с увеличением производства ЛП на территории РФ (путем поддержки отечественного производства и локализации производств крупных зарубежных компаний).
Импорт лекарственных субстанций в Россию происходит из следующих стран в порядке убывания с указанием доли в общей стоимости их импорта: Китай (22%), Франция (19%), Индия (11%), Словения (10%), Италия (8%), Германия (8%), Швейцария (6%), Нидерланды (3%), Ирландия (3%), Венгрия (2%). Среди импортируемых в Россию субстанций самыми распространенными являются «Парацетамол» (14%), «Ацетилсалициловая кислота» (12%), «Метформин» (9%), «Кармолис» (6%), «Плантекс» (4%).
Таблица 2. Доля отечественных и импортируемых лекарственных препаратов в России

Наличие нелегального рынка лекарственных препаратов
К нелегальному рынку ЛП можно отнести обращение фальсифицированных ЛП (ЛП, которое сопровождается ложной информацией о его составе и производителе), недоброкачественных ЛП (ЛП, не соответствующее содержанию фармакопейной статьи или других нормативных актов) и контрафактных ЛС (ЛС, которые находятся в обороте с нарушением гражданского законодательства), в том числе не зарегистрированные ЛП.
Согласно Кодексу об административных правонарушениях (ст. 6.28, 6.33, 14.4.2) и Уголовному кодексу (ст. 235.1, 238.1, 327.2), за обращение вышеуказанных средств предусмотрены следующие виды наказания: наложение административного штрафа или административное приостановление деятельности в зависимости от вида предпринимательства (физическое или юридическое лицо); наказание принудительными работами или лишение свободы со штрафом.
Для предотвращения оборота нелегальных и фальсифицированных ЛП Правительство РФ предусмотрело проведение эксперимента по маркировке контрольными (идентификационными) знаками и мониторингу за оборотом отдельных видов ЛП для медицинского применения (Постановление Правительства РФ от 24.01.2017 № 62).
Целями эксперимента являются:
- определение эффективности и результативности разрабатываемой системы контроля за движением на территории РФ лекарственных препаратов от производителя (импортера) до конечного потребителя в целом и каждого из участников рынка;
- определение изменений, которые необходимо внести в нормативные правовые акты РФ, регламентирующие сферу обращения лекарственных препаратов, в случае принятия решения о внедрении мониторинга за оборотом отдельных видов лекарственных препаратов;
- определение технических возможностей информационной системы, в которой будет осуществляться информационное обеспечение проведения эксперимента, и необходимости ее дальнейшего развития.
Выводы
- Сегодня расходы государства на лекарственное обеспечение населения в амбулаторных условиях в РФ крайне недостаточны – они в 2,8 раза ниже в расчете на душу населения, чем в странах ЕС, близких к РФ по уровню экономического развития. Как следствие, население РФ вынуждено нести в 4 раза большую финансовую нагрузку по расходам на ЛП, чем государство. В развитых странах население несет лишь в 2 раза большую финансовую нагрузку на приобретение ЛП в амбулаторных условиях, чем государство.
- По всем государственным программам бесплатного лекарственного обеспечения населения имеется существенный дефицит финансирования (потребность превышает предусмотренные средства как минимум на 50%). Более того, за последние 5 лет расходы по большинству государственных программ, финансируемых из федерального бюджета, снизились в постоянных ценах: на ОНЛС – на 28%, на программу «7 ВЗН» – на 23%, на лечение ВИЧ-инфицированных – на 18%. На фоне падения реальных денежных доходов российских семей на 9% в постоянных ценах за данный период это легло дополнительным бременем на граждан.
- Доступ к бесплатным ЛП в амбулаторных условиях имеют ограниченное число граждан РФ – не более 9 млн чел., имеющих социальную льготу или определенное заболевание. Это ограничивает доступность ЛП для других категорий населения (в странах ЕС за счет общественных средств расходы на ЛП в амбулаторных условиях компенсируются всем категориям населения).
- Имеется существенное неравенство в доступности к ЛП по государственным программам для населения, проживающего в различных субъектах РФ. Это связано с различиями в числе льготополучателей и их потребности в ЛП, неодинаковыми подходами в формировании перечней ЛП и объемов финансирования программ в зависимости от бюджетной обеспеченности региона.
- Распределение государственных ресурсов по программам обеспечения населения ЛП в РФ неоптимально – на две самые малочисленные программы «7 ВЗН» и лечение орфанных заболеваний (2% получателей) затрачивается 26% средств общего финансирования. В результате расходы на лечение редких заболеваний от общих расходов на ЛС сегодня в РФ выше, чем в странах ЕС. Это требует установления обоснованных балансов таким образом, чтобы все нуждающиеся категории граждан имели справедли- вые объемы компенсации затрат на ЛП со стороны государства, например дети и подростки.
- Доля потребления оригинальных (референтных) ЛП и дженериков (воспроизведенных ЛП) в РФ самая высокая из развитых стран (в стоимостном выражении – 64%, в упаковках – 88%). Это требует поэтапного (по мере увеличения объема финансирования лекарственного обеспечения) увеличения доли оригинальных ЛП в общем объеме потребления ЛП. В РФ стоимость единицы упаковки оригинального препарата в 4,3 выше, чем дженерика, а в ЕС – в 3,2 раза, что на 25% ниже, чем в РФ.
Предложения
1. Поэтапно с 2019 по 2024 г. увеличить в 2 раза расходы государства на лекарственное обеспечение населения в амбулаторных условиях в постоянных ценах (с 233 до 470 млрд руб.).
2. Предусмотреть в РФ реализацию программы всеобщего лекарственного обеспечения населения в амбулаторных условиях с источниками финансирования: государственные средства (50%) и содоплаты населения (50%). Граждане, получающие сегодня ЛП по существующим программам (ОНЛС и «федеральная льгота»), доплачивать за ЛП не должны. Объем обеспечения населения по существующим специальным программам, требующим высоких затрат на небольшие группы населения (орфанные заболевания, «7 ВЗН»), также не должен уменьшиться и должен происходить по специальной схеме с отдельными источниками финансирования, в том числе за счет средств благотворительности.
3. В рамках программы всеобщего лекарственного обеспечения должны быть произведены расчеты прогнозных потребностей населения в ЛП по отдельным нозологиям, определены единые для РФ перечни ЛП, установлены предельные цены компенсации на ЛП, разработаны оптимальные механизмы финансирования (например, через систему ОМС), а также определены каналы дистрибуции ЛП (например, через единого государственного закупщика и частных оптовых дистрибуторов за фиксированное вознаграждение). Должны быть разработаны требования к розничным дистрибуторам и предусмотрена фиксированная оплата аптечных сетей за участие в реализации программы (например, фиксированная оплата за упаковку). Погружение в программу отдельных категорий населения должно быть поэтапным по мере увеличения объемов финансирования программы.
4. В рамках государственных закупок ЛП необходимо поэтапно увеличивать долю оригинальных ЛП, а также добиться оптимального соотношения цены оригинального ЛП к воспроизведенному – 1:3.
5. Требуется провести анализ потребления ЛП в амбулаторных условиях с точки зрения эффективности этих ЛП и разработать программы, направленные повышение рациональности потребления ЛП в РФ.
[1] Kesselheim A.S., Huybrechts K.F., Ranabhat C.L., Atkinson J. Prescription Drug Insurance Coverage and Patient Health Outcomes: A Systematic Review // Am J Public Health. 2015. Vol. 105 (2). Р. e17–e30.; Park M.-B., Kim C.-B., Jakovljevic M. The Influence of Universal Health Coverage on Life Expectancy at Birth (LEAB) and Healthy Life Expectancy (HALE): A Multi-Country Cross-Sectional // Frontiers in Pharmacology. 2018. Vol. 9. 10 р.; Universal health coverage and health outcomes. OECD Final Report. Paris, 2016. 43 р.; Eaddy M.T., Cook Ch.L. Patient Cost-Sharing Trends Affect Adherence and Outcomes A Literature Review. 2012. Vol. 37 (1). Р. 45–55.
[2] «Новые-8» страны ЕС, которые включают Венгрию, Латвию, Литву, Польшу, Словакию, Словению, Чехию и Эстонию.
[3] Тариф по оплате медицинской помощи в РФ чаще всего привязан к группе заболеваний и включает также другие статьи расходов – оплату труда с начислениями, расходы на медицинские изделия, коммунальные услуги и др.
[4] База данных Росстата – ЕМИСС.
[5] Доклад Госсовета РФ «Повышение эффективности системы лекарственного обеспечения в РФ», 2018 г. Итоговый отчет Минздрава России за 2017 г. (коллегия). Итоговый отчет DSM Group «Фармацевтический рынок России» за 2017г.
[6] Итоговый отчет DSM Group «Фармацевтический рынок России» за 2017 г.
[7] «Новые-8» страны ЕС включают Венгрию, Латвию, Литву, Польшу, Словакию, Словению, Чехию и Эстонию.
[8] Доклады о реализации программы государственных гарантий оказания гражданам бесплатной медицинской помощи за 2006–2011 гг. Доклады о состоянии здоровья населения и организации здравоохранения по итогам деятельности органов исполнительной власти субъектов РФ за 2012–2013 гг. Государственные доклады о реализации государственной политики в сфере охраны здоровья за 2014–2016 гг. Итоговая презентация и отчет Минздрава России за 2015–2017 гг. (коллегия). Презентация министра здравоохранения «О повышении доступности и качества услуг, предоставляемых населению Российской Федерации в сфере здравоохранения». Итоговые отчеты DSM Group «Фармацевтический рынок России» за 2012–2017 гг., оценка расходов сделана по реализованным контрактам на закупку ЛП стационарными медицинскими организациями.
[9] По данным Росстата. $ППС – доллар, оцененный по паритету покупательной способности: соотношение валют разных стран, установленное по покупательной способности этих валют применительно к определенному набору товаров и услуг (по всему ВВП).
[10] Данные по странам ЕС представлены согласно сборнику ОЭСР «Health at a Glance, 2017» (стоимость отпуска рецептурных ЛП и безрецептурных ЛП). Данные по стоимости отпуска рецептурных ЛП практически совпадают с объемом расходов государства на эти ЛП (могут не учитывать объем расходов населения в момент покупки рецептурного препарата 5–7%).
[11] В расчеты берутся только ЛП, направленные на таргетное лечение орфанных заболеваний.
[12] Deticek A., Locatelli I., Kos M. Patient Access to Medicines for Rare Diseases in European Countries // Elsevier. 2018. Vol. 21, Iss. 5. P. 553–560 13 По данным DSM Group, рассчитано по заключенным контрактам на приобретение ЛП.
[14] Здесь и далее по разделу – по данным DSM Group (ежегодный итоговый отчет).
[15] Это ЛП, приобретаемые как за счет личных средств населения, так и субсидируемые населению за счет средств государства.
[16] Анатомо-терапевтическо-химическая классификация — международная система классификации лекарственных средств. Используются сокращения: латиницей АТС (от Anatomical Therapeutic Chemical) или русское: АТХ (анатомо-терапевтическо-химическая).
Источник