Влияние лекарственных средств при беременности
На сегодняшний день Перинатальный центр остается одним из медицинских учреждений, не перепрофилированных для лечения пациентов с коронавирусной инфекцией.
В период сложившейся эпидемиологической обстановки хотим обратить внимание, что у нас одноместные палаты, а это значит:
— вы сможете проводить время со своим малышом только наедине;
— ежедневный осмотр врачами малыша и мамы проводится в индивидуальном порядке в палате;
— отсутствуют контакты с другими пациентами;
— запрещены посещения родственниками;
— питание по графику с разграничением по времени;
— уникальная современная вентиляционная система, в каждой палате установлен фильтр тонкой очистки (Hepa H13),что дает 99% очистку воздуха от вирусов, бактерий и токсичной пыли.
При входе всем пациентам проводят измерение температуры тела, в случае повышения температуры более 37˚С пациент в Перинатальный центр не допускается.
Данные меры исключают риск заражения коронавирусной инфекцией.
АКТУАЛЬНЫЕ НОВОСТИ!
Уважаемые пациенты.
⚡⚡⚡ Информация для сопровождающих лиц
В связи с повышенным риском распространения COVID-19 нахождение лиц, сопровождающих пациентов амбулаторных отделений, в здании Перинатального центра не допускается. Вход в здание Перинатального центра разрешен только сопровождающим недееспособных пациентов и пациентов с ограниченными возможностями.
⚡⚡⚡ Информация для пациентов с бесплодием, нуждающихся в проведении ВРТ
В соответствие с приказом Минздрава РФ от 31.07.2020 №803н «О порядке использования вспомогательных репродуктивных технологий, противопоказаниях и ограничениях к их применению», который вступил в силу 01.01.2021, наличие показаний к проведению программ ВРТ осуществляет лечащий врач. Он же оформляет направление на проведение лечение бесплодия методом ЭКО.
Для получения направления необходимо обратиться на консультацию к врачу-репродуктологу отделения охраны репродуктивного здоровья ГБУЗ ЯО «Областной перинатальный центр», который принимает решение о направлении на программу ЭКО. Запись по телефону регистратуры (4852) 78-81-96.
Особенности применения лекарственных препаратов во время беременности
Проблема безопасности и эффективности лекарственных средств становится все более актуальной во всем мире. Это связано с внедрением в медицинскую практику большого числа фармакологических препаратов, нерациональным использованием лекарств, бесконтрольным их применением.
При назначении медикаментов беременной женщине необходимо помнить, что лекарственные препараты могут оказывать влияние на созревание и функциональную активность половых клеток, процессы оплодотворения, имплантации плодного яйца, этапы эмбрио- и фетогенеза. Считают, что ЛС обуславливают около 1% всех врождённых аномалий. Вред, наносимый ЛС, зависит от их фармакологических действий, доз, а также стадии развития плода. Выделяют 5 периодов с точки зрения потенциальной опасности лекарственного воздействия на эмбрион/плод:
предшествующий зачатию (нарушение развития эмбриона возможно, когда токсические вещества, включая ЛС, принимаются незадолго до зачатия, причем не только женщиной, но и мужчиной.
с момента зачатия до 11 дня (в этот период эмбрион высоко устойчив к врожденным дефектам).
с 11 дня до 3 недели (начинается органогенез, максимально опасный период с точки зрения формирования врожденных аномалий. Тератогенный эффект развивается при применении ЛС с 31 по 81 день после последней менструации (с 15 по 60 день беременности).
с 3 до 9 недели (ЛС обычно не вызывают серьезных врожденных дефектов, но могут нарушать рост и функционирование нормально сформированных органов и тканей).
с 9 недели до родов (структурные дефекты, как правило, не возникают. Возможны нарушения метаболических процессов и постнатальных функций, включая поведенческие расстройства).
Таким образом, следует максимально ограничить лечение женщины во время беременности, назначая лекарственные препараты только в необходимых случаях, по определённым показаниям.
В связи с этим принципиально важно:
1. При необходимости постоянного приема лекарственных препаратов необходимо заранее проконсультироваться с лечащим врачом. Если вы постоянно принимаете лекарственные препараты по назначению врача, то к вопросам планирования беременности стоит отнестись очень внимательно. Необходимо обсудить свои планы с врачом, который может провести коррекцию терапии с учетом потенциальной беременности.
2. Если вы планируете беременность, то все препараты должны приниматься только по назначению врача и с учетом возможной беременности. При нынешней доступности лекарственных препаратов, люди часто принимают их бесконтрольно, без соблюдения показаний, дозировок и кратности приема.
3. Если нет возможности проконсультироваться с врачом, то не стоит выбирать современные и многокомпонентные лекарственные препараты.
4. В первый триместр беременности стоит, по возможности, воздерживаться от приема препаратов без показаний врача, ведь именно в этот период происходит закладка органов и тканей ребенка. Следует помнить, что эффективность большинства лекарственных препаратов, принимающих в первом триместре, не доказана, за исключением фолиевой кислоты и препаратов йода. Поэтому, с учётом их сомнительной эффективности в большинстве случаев, препараты в первом триместре лучше не принимать.
5. Случайный прием лекарственных препаратов во время беременности в большинстве наблюдений не является показанием к медицинскому аборту и проведению инвазивной диагностики. Если вы, не зная о беременности, употребляли препараты на ранних сроках, не стоит принимать скоропалительных решений и прерывать беременность. Прежде всего, нужно обратиться к своему лечащему врачу и обсудить ситуацию. Врач, на основании имеющихся данных о лекарственном средстве, дозировке, длительности применения, и сроке беременности поможет принять верное решение. Как правило, не требуется дополнительной инвазивной диагностики, будет достаточно традиционного скрининга УЗИ высокого разрешения. Но каждая ситуация индивидуальна.
Лекарственная терапия – это вынужденная необходимость. Но в неумелых руках пациента бесконтрольный прием лекарств может сыграть «злую шутку». Беременность – это ответственный период, когда формируется здоровье ребенка на всю жизнь, вмешиваться в этот процесс без показаний нельзя. Все препараты во время вынашивания ребенка и, особенно на ранних сроках беременности, должны приниматься только по назначению врача!
Врач клинический фармаколог
ГБУЗ ЯО “Областной перинатальный центр” Стусь Н.Н.
Источник
Влияние лекарственных средств при беременности
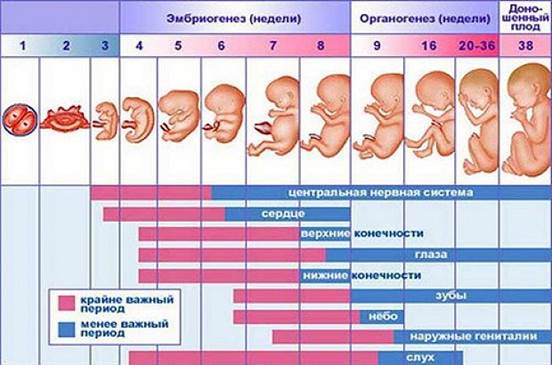
Врожденные аномалии у детей имеют широкий этиологический спектр. В настоящее время актуальность проблемы высока как на всем земном шаре, так и в России. Статистически частота врожденных пороков развития в России составляет 5-6 случаев на 1000 детей, тогда как в странах Европы 3-4 случая на 1000 родов. В настоящее время медицина не до конца выяснила причины врожденных аномалий у детей. Известно, что 10% врожденных пороков вызваны хромосомными и генетическими изменениями, 1% пороков вызваны действием лекарственных препаратов, в остальных 89% случаев изменения повлекли иные факторы. Путем рандомизированного исследования в странах мира лекарственные препараты во время беременности принимали более 80% опрошенных по данным Всемирной организации здравоохранения[2, 5]. Лекарства, которые выписывают доктора беременным, необходимы для нормального протекания беременности и развития здорового ребенка. Однако, есть определенный процент женщин, которые прибегают к самолечению, не выполняя указания врача. Во время беременности выделяют 3 триместра, в каждом из которых бесконтрольный и неправильный прием лекарственных средств может привести к врожденным порокам развития. Анализируя периоды беременности можно отметить, что отклонения от нормы будущего ребенка связаны с приемом лекарственных препаратов. Так, в первый триместр беременности, с 1-ой по 12-13-ю гинекологическую неделю, зародыш претерпевает ряд изменений, среди которых образование наружных половых органов, появляется точечно окостенение в хрящевом скелете, а также начинают функционировать мышцы, происходит окончание формирования плаценты[3]. (Рис.1) Во время 1-2 недели беременности, которые являются критическим периодом, эмбрион чувствителен к действию лекарств и при неправильном их приеме может произойти внутриутробная смерть зародыша. Второй триместр беременности длительностью с 14-ой по 26-ю гинекологическую неделю отличается относительным спокойствием, для этого периода характерно совершенствование органов и систем органов, которые начали закладываться в первом триместре. Третий триместр продолжается с 27-ой недели до родов. На данном этапе происходит формирование плода в плаценте. Происходит совершенствование нервной системы, почек, печени, органов чувств. Развиваются дыхательный, глотательный рефлексы. Плод набирает массу и активно растет в длину [3]. (Рис.1)
Рис.1 Внутриутробное развитие
Различают 3 вида патологических вариантов воздействия лекарственных средств на развитие плода: эмбриотоксический, тератогенный,фетотоксический. Эмбриотоксическое действие лекарственных препаратов, возникающее в первые 2-3 недели беременности, отмечается в негативном влиянии на зиготу и бластоцисту. Как следствие, может возникнуть гибель плода или морфофункциональные нарушения клеточных систем. Среди препаратов, которые вызывающие эмбриотоксическое действие выделяют противоопухолевые средства, противосудорожные препараты, никотин, эстрогены, гестогены, минералокортикоиды, антибиотики, сульфаниламиды, мочегонные препараты. (Табл. 1) Тератогенные эффекты, возникающие с 3 недели эмбриогенеза, вызывают нарушения биохимического, морфологического и функционального характера. Действие зависит от химической структуры, способности проникать через плаценту, дозировки препарата и скорость выведение лекарства из организма матери. По опасности препараты с тератогенными эффектами делятся на 3 группы: препараты, высоко опасные для плода, их употребление категорически запрещается даже за 6 месяцев до беременности, лекарства с определенной тератогенной опасностью, препараты, вызывающие отклонения при наличии определенных условий, например, высокий возраст беременной женщины, дозы применяемых лекарств [6]. Препараты с тератогенными эффектами являются наиболее опасными, так как они действуют на плод во время гистогенеза и органогенеза. Таким образом нарушение дифференцировки тканей может привести к порокам опорно-двигательной системы, а также внутренних органов. К таким средствам относятся: противоэпилептические средства, препараты половых гормонов, антибиотики, антикоагулянты, анальгетики, антидепрессанты, противомалярийные и противоопухолевые средства. Также известно, что прием ретиноидов, которые оказывают тератогенный эффект, вызывал врожденные аномалии развития, даже если курс лечения был завершен до начала беременности. (Табл. 1) [2,7]. Фетотоксическое действие наблюдается с 14-ой по 38-ую неделю беременности. Вызывают дисфункцию жизненно-важных систем органов. Примеры препаратов: аминогликозидные антибиотики, бета-адреномиметики и т.д. ( Табл. 1) [2,7] Лекарственные препараты проникают в организм плода через систему «мать-плацента-плод». Безусловно, самым важным органом во время беременности является плацента. Она служит своеобразным барьером между организмом матери и плода. Изначально толщина плаценты достигает 25мкм, но ближе к завершению беременности плацента становится заметно тоньше, ее толщина достигает 2 мкм. Этот факт способствует более легкому проникновению лекарств через плацентарный барьер в кровь плода. Также на ослабление плацентарного барьера влияют различные заболевания, например, сахарный диабет. Способность к проникновению различных веществ через плаценту обусловлена различными факторами, среди которых морфофункциональное состояние плаценты, плацентарный кровоток, физико-химическая характеристика лекарственных веществ и т.д. Известно, что большей проницаемостью через плаценту обладают низкомолекулярные вещества. Проникновение различных веществ через плаценту возможно различными путями, среди которых пиноцитоз, диффузия, активный транспорт. После проникновения лекарственного препарата происходит его дальнейшее попадание в пупочную вену, поэтому препарат достигает главных органов, например, сердце и мозг, минуя печень. Также важной проблемой является то, что некоторые препараты могут несколько раз циркулировать по организму плода, вызывая у него больший риск возникновения аномалий и пороков [8].
Таблица 1. Влияние лекарственных препаратов на развитие плода в первом, втором и третьем триместре беременности [4,5,9].
Источник
Лекарства для беременных: соотношение риска и пользы

В период беременности будущая мать и плод составляют единую нераздельно функционирующую систему. Поэтому так важно, чтобы при лечении будущей матери соблюдалось условие защиты еще не рожденного ребенка. Об этом очень важно помнить провизору, выдающему лекарство женщине детородного возраста.
По данным Всемирной организации здравоохранения, рецептурные или безрецептурные лекарственные препараты, социальные фармацевтические средства типа табака и алкоголя или нелегальные препараты (наркотики, галлюциногены и т. п.) во время беременности принимают более 90 % женщин.
Согласно результатам эпидемиологических исследований, проводимых в различных странах, более 80 % женщин принимают во время беременности собственно лекарственные препараты. Прием лекарственных средств во время беременности может приводить к замедлению внутриутробного развития плода и последующего отставания ребенка в физическом и интеллектуальном развитии.
Но оценить точный вклад лекарственных средств в развитие врожденной патологии сложно, прежде всего, из-за невозможности проведения рандомизированных исследований и отсутствия достоверных сведений о применении лекарственных средств беременными. Предположительно, они являются причиной 1–3 % врожденных аномалий.
Лекарственное средство и его воздействие на эмбрион.
Критическими с точки зрения потенциальной опасности воздействия лекарственного средства на эмбрион являются периоды:
• предшествующий зачатью. В этот период наибольшую опасность представляет прием незадолго до зачатья (причем не только женщиной, но иногда и мужчиной) лекарственных средств, способных к кумуляции, которые могут продолжать циркулировать в организме матери в период органогенеза. Например, описаны врожденные уродства у детей, матери которых завершили курс лечения ретиноидами до зачатия;
• с момента зачатья до 11-го дня. В этот период эмбрион отвечает на неблагоприятные воздействия по принципу «все или ничего»: он или погибает, или выживает без каких-либо повреждений. Наблюдается высокая устойчивость к врожденным дефектам;
• с 11-го дня до 3-й недели. После 11-го дня начинается органогенез, поэтому данный период максимально опасен с точки зрения формирования врожденных аномалий и прием лекарственных средств особенно нежелателен. Считают, что период, когда лекарственные средства могут вызывать тератогенный эффект, весьма короток – с 31 по 81-й день после последней менструации. Поскольку все лекарственные средства, принимаемые внутрь, поступают в кровоток плода, ни одно из них не может рассматриваться как абсолютно безопасное в этот период;
• с 4-й по 9-ю неделю. В этот период лекарственные средства обычно не вызывают серьезных врожденных дефектов, но могут нарушать рост и функционирование нормально сформированных органов и тканей;
• с 9-й недели до родов. В этот период структурные дефекты, как правило, не возникают. Возможно нарушение метаболических процессов и постнатальных функций, включая поведенческие расстройства.
Механизмы влияния лекарственных средств на плод:
• прямое действие на плод, приводящее к повреждению, нарушению развития или смерти;
• нарушение функции плаценты, чаще всего путем сужения сосудов и уменьшения обмена газами и питательными веществами между матерью и ребенком;
• сокращение миометрия, приводящее к нарушению кровоснабжения плода.
Зависимость тератогенности от физико-химических и фармакологических свойств препаратов.
Cтепень проникновения через плацентарный период зависит от молекулярного веса, жирорастворимости, времени экспозиции:
• лекарственные вещества с низким молекулярным весом ( 1000 г/моль, очень редко проникают через плаценту. К таким препаратам относятся инсулин и гепарин, применение которых при беременности практически безопасно для плода;
• жирорастворимые средства значительно лучше проникают через плаценту, чем водорастворимые. По этому показателю гидрофильному лоратадину следует отдать предпочтение при назначении беременным перед жирорастворимым дифенгидрамином (димедролом), обладающим выраженным седативным эффектом;
• вероятность проникновения через плаценту зависит от времени пребывания препарата в крови, поэтому средства с длительным периодом полувыведения или лекарственные формы с медленным высвобождением действующего вещества потенциально более опасны в отношении неблагоприятного воздействия на плод, чем быстро метаболизирующиеся и короткодействующие средства.
Классификации категорий риска при беременности.
Для обозначения потенциального риска лекарственных средств для плода в разных странах разрабатывают классификации категорий риска при беременности. Наиболее широко применяемыми являются классификация FDA (США), классификация FASS (Швеция) и классификация ADEC (Австралия ):
1. Категория риска А:
— Классификация FDA (США)
В контролируемых исследованиях у женщин не выявлено риска для плода в первом триместре (и нет доказательств риска в других триместрах). Возможность повреждающего действия на плод представляется маловероятной
— Классификация ADEC (Австралия)
ЛС, при применении которых большим количеством беременных женщин и женщин детородного возраста не наблюдалось увеличения частоты врожденных аномалий или других прямых или косвенных вредных эффектов на плод
— Классификация FASS (Швеция)
Медицинские продукты, при применении которых предположительно большим количеством беременных женщин и женщин детородного возраста не наблюдалось нарушений репродукции. В эту категорию входят: ЛС, которые применяются в течение многих лет, ЛС, которые принимали многие беременные женщины и женщины детородного возраста, и ЛС, которые были изучены в удовлетворительных ретроспективных исследованиях
2. Категория риска В:
— Классификация FDA (США)
Изучение репродукции на животных не выявило риска для плода, а контролируемые исследования у беременных женщин не проводилось или
нежелательные эффекты (помимо снижения фертильности) были показаны в экспериментах на животных, но их результаты не подтвердились в контролируемых исследованиях у женщин в I триместре беременности (и нет доказательств риска в других триместрах).
— Классификация ADEC (Австралия)
ЛС, при применении которых ограниченным количеством беременных женщин и женщин детородного возраста не было выявлено повышения частоты врожденных аномалий или других прямых или косвенных вредных эффектов на плод.
Так как опыт воздействия ЛС в этой категории ограничен, результаты токсикологических исследований указаны путем отнесения к одной из подгрупп:
В1: В исследованиях на животных не получены доказательства повышенной частоты повреждений плода.
В2: Исследования на животных не адекватны и, возможно, недостаточны, имеющиеся данные не предоставляют доказательств повышенной частоты повреждений плода, однако их значение для человека не ясно.
В3: В исследованиях на животных получены доказательства повышен.частоты повреждений плода, однако их значение для человека не ясно.
— Классификация FASS (Швеция)
Медицинские продукты, которые предположительно принимали ограниченное количество беременных женщин и женщин детородного возраста, и при применении которых на настоящий момент не выявлено каких-либо нарушений репродукции.
В1: Изучение токсичности не выявило повышенной частоты повреждения плода или других отрицательных эффектов на репродукцию животных.
В2: Исследования репродукции на животных не адекватны или недостаточны, но имеющиеся данные не указывают на повышенную частоту повреждений плода или других отрицательных эффектов на репродукцию.
В3: Исследования репродукции на животных выявили повышенную частоту повреждений плода или других отрицательных эффектов на репродукцию, значение которых для человека остается не ясным.
3. Категория риска С:
— Классификация FDA (США)
Изучение репродукции на животных выявило неблагоприятное действие на плод, а адекватных и строго контролируемых исследований у беременных женщин не проводилось, однако потенциальная польза ЛС для беременной, может оправдать его использование. Или исследования на животных и адекватные хорошие контролируемые исследования у беременных женщин не проводились
— Классификация ADEC (Австралия)
ЛС, которые наносили вред плоду или новорожденному, не вызывая аномалий, или могут быть заподозрены в подобном эффекте на основании их фармакологических свойств. Эти эффекты могут быть обратимыми.
— Классификация FASS (Швеция)
Медицинские продукты, которые в связи с их фармакологическими эффектами, не будучи непосредственно тератогенными, вызывали нарушения репродукции, которые чреваты риском для плода, или могут быть заподозрены в подобном эффекте.
В эту группу относят препараты, которые в экспериментальных исследованиях на животных приводили к повышенной частоте повреждений плода или других нарушений репродукции, значение которых для человека не ясно.
4. Категория риска D:
— Классификация FDA (США)
Имеются доказательства риска для плода человека, однако польза применения у беременных женщин может превышать риск (например, если ЛС необходимо в угрожающей жизни ситуации или для лечения тяжелого заболевания, при котором более безопасные препараты не могут быть использованы, или неэффективны).
— Классификация ADEC (Австралия)
ЛС, при применении которых аномалии плода у человека или другие необратимые повреждения наблюдались с повышенной частотой. Эти препараты также могут обладать неблагоприятными фармакологическими эффектами.
— Классификация FASS (Швеция)
Медицинские продукты, при применении которых аномалии плода у человека или другие необратимые повреждения наблюдались с повышенной частотой или которые могут быть заподозрены в этом на основании изучения токсических эффектов на репродукцию.
Эта категория включает препараты с первичными тератогенными эффектами, которые могут прямо или косвенно оказывать вредный эффект на плод.
5. Категория риска X:
— Классификация FDA (США)
Исследования на животных или на людях выявили нарушения развития плода и/или имеются доказательства риска для плода, основанные на опыте применения ЛС у людей. Риск применения у беременных женщин превышает любую возможную пользу. Противопоказаны беременным женщинам и женщинам, которые могут забеременеть.
— Классификация ADEC (Австралия)
ЛС, применение которых сопряжено с таким высоким риском нанесения необратимого повреждения плоду, что никогда не должны применяться при беременности или случае, когда существует возможность беременности.
— Классификация FASS (Швеция)
Нет
В медицинской практике обычно используют упрощенную трактовку классификации FDA:
• А – отсутствие риска;
• В («best» – лучшие) – нет доказательств риска;
• С («caution» – осторожность) – риск не исключен;
• D («dangerous» – опасные) – риск доказан;
• Х – противопоказаны при беременности.
Если следом за названием препарата указано две буквы, то это свидетельствует о разном повреждающем эффекте лекарства на разных сроках беременности.
Распределение некоторых лекарственных средств по категориям риска
1. Антибиотики и противогрибковые препараты:
• В: амоксициллин; амфотерицин; бензилпенициллин; карбенициллин; кефзол; клафоран; клиндамицин; клотримазол; линкомицин; нистатин; полимиксин;эритромицин;
• ВD: сульфометоксазол;
• С: амикацин; гентамицин; гризеофульвин; левомицетин; метронидазол; олеандомицин; рифампицин; триметоприм; фуразолидон;
• D: дактиномицин; доксициклин; канамицин; тетрациклин; ципрофлоксацин;
2. Средства для борьбы с повышенным артериальным давлением
• С: верапамил; диакарб; каптоприл;
• D: верошпирон; гипотиазид; резерпин;
3. Успокоительные и снотворные средства
• В: фенобарбитал;
• С: галоперидол; дроперидол;
• D: бромиды; диазепам; мепробамат;
4. Сердечные средства
• В: дигоксин;
• С: изоптин; нитроглицерин; нитронг;
5. Препараты для лечения расстройств желудка и кишечника
• В: циметидин;
• С: имодиум;
6. Жаропонижающие и противовоспалительные средства
• В: парацетамол; преднизолон;
• ВD: ибупрофен; индометацин;
• С: бетаметазон; дексаметазон;
• СD: аспирин;
7. Препараты разных групп
• В: перитол; пиперазин; кофеин;
• ВD: морфин;
• С: метилдофа; адреналин; аминокапрон. к-та; аминофиллин; дипиридамол; пирантел; теофиллин;
• СD: кодеин;
• СХ: кломифен;
• D: купренил;
• Х: гидроксипрогестерон; эстрогены.
К лекарственным средствам, обладающим наиболее высоким потенциалом тератогенного действия, относятся:
• фенитоин,
• карбамазепин,
• вальпроевая кислота и натрия вальпроат,
• литий,
• варфарин,
• ретиноиды,
• даназол
В то же время важно помнить, что иррациональные опасения относительно применения лекарственных средств могут привести к тяжелым последствиям. Непроведение лечения не может быть решением существующей проблемы. Зачастую болезненное состояние представляет большую опасность, нежели фармакологический риск для здоровья беременной (сахарный диабет, бронхиальная астма, пневмонии, опухолевые заболевания и др.)
При назначении лекарственных средств беременным женщинам необходимо соблюдать следующие рекомендации:
• тщательно взвешивать потенциальную пользу применения лекарственного средства и его потенциальныйвред (в обоих случаях, как в отношении матери, так и плода);
• по возможности избегать применения лекарственных средств в первом триместре;
• не использовать комбинаций лекарственных средств и не использовать одновременно несколько лекарственных средств;
• использовать минимальную эффективную дозу (которая, учитывая изменения фармакокинетики у беременных, может превышать среднетерапевтическую) на протяжении минимального времени;
• если есть возможность, отдавать предпочтение местным лекарственным формам;
• информировать беременных женщин о необходимости консультации с врачом по поводу приема любых препаратов, включая анальгетики, витамины, БАДы, растительные препараты и другие средства, применяемые для самолечения;
• контролировать прием всех лекарственных средств беременной;
• контролировать в период лекарственной терапии состояние матери и плода.
Имеется 4 основных типа условий, которые являются причиной частого приема лекарственных средств при беременности или незадолго до нее. Эти условия следующие:
• бесплодие, когда лекарственные средства могут приниматься для стимулирования овуляции;
• острые состояния, возникающие во время беременности (боль и жар, инфекции, кашель и насморк) или хронические состояния, не связанные с беременностью (астма, эпилепсия, диабет);
• условия, типично связанные с беременностью (тошнота по утрам, гипертония, анемия);
• осложнения при беременности и родах (угроза выкидыша, преждевременные роды, токсикоз, боль при родах).
Лекарственные средства от бесплодия.
В лечении женского бесплодия лекарственные средства полезны только тогда, когда оно вызвано дефицитом какого-то гормона, препятствующего овуляции. Это является причиной бесплодия в меньшинстве случаев. Основными лекарственными препаратами для использования в этих случаях являются цитрат кломифена, фолликулостимулирующий гормон (ФСГ), человеческий менопаузный гонадотропин (ЧМГ) и человеческий хорионический гонадотропин (ЧХГ), иногда — в комбинации. Как и со всеми лекарственными средствами, принимаемыми около времени зачатия, теоретически существует вероятность причинить вред плоду.
Лекарственные средства при острых или хронических состояниях.
Анальгетики.
При необходимости анальгетики должны приниматься в возможно минимальной дозе и в течение как можно более короткого периода времени. Предпочтение отдается простым болеутоляющим. Если при беременности необходим анальгетик, то лекарством выбора является парацетамол.
Следует избегать применения ацетилсалициловой кислоты и других НПВС. Аспирин оказывает влияние на функцию тромбоцитов матери и ассоциируется с повышенным риском дородовых и послеродовых кровотечений.
НПВС могут вызывать преждевременное закрытие артериального протока у плода, замедлять родовую деятельность, подавляя сокращения матки. Следует избегать таких лекарств, как индометацин, ибупрофен и напроксен, по крайней мере в последние три месяца беременности.
Наркотические анальгетики могут угнетать деятельность мозга и дыхание у младенца, особенно если они даются для снятия боли во время родов.
Антибиотики.
Для большинства инфекций при беременности антибиотиками выбора считаются пенициллины и цефалоспорины. В таблице 3 приводятся данные по безопасности антибиотиков при беременности.
Безопасность антибиотиков во время беременности.
Аминогликозиды: в третьем триместре считается безопасным, во втором триместре увеличивается риск повреждения органов слуха; самым безопасным считается гентамицин;
Цефалоспорины: считаются безопасными во всех триместрах, но следует избегать цефамандола, моксалактама, цефотетана и цефоперазона;
Хлорамфеникол: безопасен прием в первом и втором триместрах, может вызвать синдром «серого младенца»;
Эритромицин: считаются безопасными во всех триместрах, но необходимо избегать эстолата эритромицина, который может вызвать гепатит у матери. Остальные представители группы макролидов изучены недостаточно.
Изониазид: ни один из триместров не считается безопасным — считается самым безопасным из всех противотуберкулезных лекарств во время беременности, но не следует применять для профилактики из-за риска гепатита; исследования на животных показали, что лекарство имеет эмбриоцидный эффект.
Пенициллины: считаются безопасными во всех триместрах, исследования комбинаций с клавулановой кислотой не выявили токсических эффектов.
Хинолоны: ни один из триместров не считается безопасным, при использовании у не достигших зрелости животных отмечались болезни суставов; налидиксовая кислота безопасно использовалась во втором и третьем триместре, но ее прием следует прекратить при родах.
Сульфаниламиды: считается безопасным второй триместр, в первом триместре возможны антифолатные эффекты; в третьем триместре — риск поражения мозга, вызванного желчным пигментом (билирубином).
Тетрациклины: ни один из триместров не считается безопасным, риск болезни печени, поджелудочной железы или почек для матери; для плода риск изменения цвета зубов, аномальное развитие костных тканей, торможение роста костей.
Триметоприм: безопасен первый и третий триместры, антагонист фолатов.
Метронидазол не рекомендуется в ранние сроки беременности, так как исследования на животных показали возможный риск рака, но в целом считается, что использовать метронидазол в последние шесть месяцев беременности безопасно.
Противовирусные препараты.
В опытах на животных не было обнаружено тератогенных свойств ацикловира при использовании в дозах, эквивалентных терапевтической. Однако у крыс на средних сроках беременности наблюдались дефекты черепа и глаз у плода. Необходимо отметить, что в ситуациях, когда необходимо лечение тяжелых проявлений герпетической инфекции, польза от препарата намного превышает вероятный риск от его использования.
Лекарственные средства от кашля и насморка.
Иногда женщины даже не подозревают о развившихся у них отклонениях в регуляции сосудистого тонуса и углеводного обмена. Часто в период беременности отечность слизистой оболочки носа возникает без связи с простудным заболеванием, что обусловлено дилатацией сосудов. Лекарственные препараты, позволяющие очистить слизистую носа, следует применять точно по инструкции. Нафтизин оказывает преимущественно местное действие, в кровоток попадает в незначительном количестве, вредного влияния на плод нафтизин не оказывает, при беременности не противопоказан.
Многие противокашлевые препараты содержат йод. Использование лекарственных средств, содержащих йод, в период беременности противопоказано. Откашливающие средства, содержащие карбоцистеин, как будто не приносят вреда, но средства от кашля, содержащие морфин, применять не следует.
Психотропные средства.
Во время беременности женщина может испытывать чувство тревоги, бессонницу и депрессию. Однако, следует по возможности избегать применения лекарственных средств для лечения этих симптомов. Нет ни одного седативного средства, которое бы совершенно не оказало влияния на новорожденного. Имеются сообщения, в которых связывают появление таких врожденных пороков как «заячья губа» и небная расщелина, с применением беременными женщинами барбитуратов и бензодиазепинов. Длительный прием препаратов подобного рода может привести к появлению симптомов абстиненции. На более поздней стадии беременности, когда формируются клетки головного мозга, психотропные препараты могут воздействовать на нейромедиаторы и вызывать едва заметные изменения, которые позднее приведут к функциональным нарушениям и проблемам в поведении.
Лекарственные травы и БАД.
Медицина не располагает достаточным количеством данных относительно воздействия фитопрепаратов и БАД на развитие плода. Отсутствуют также данные, чтобы определить, насколько безопасно применение натуральных лечебных средств в период беременности. Клинические исследования были проведены только для некоторых лекарственных трав: ромашка снижает свертываемость крови и поэтому не рекомендуется в III триместре беременности; эфедра противопоказана беременным с сопутствующей артериальной гипертензией, гестационным сахарным диабетом, при угрозе преждевременных родов.
Лекарственные средства для хронических состояний.
Некоторые лекарственные средства применяюся для лечения хронических заболеваний. Пациентки, страдающие астмой, при беременности часто принимают кортикостероидные препараты. Хотя исследования на животных показывают наличие тератогенного эффекта, опыт использования этих препаратов людьми позволяет предположить, что риск невелик и может быть связан с дозой. По возможности следует избегать кортикостероиды в ранний период беременности, а в другое время использовать минимальные эффективные дозы. Симпатомиметики (такие как норадреналин, аминофиллин) могут повредить плоду, а бета-адреностимуляторы (как сальбутамол) не следует использовать в поздние сроки беременности. В целом же ни одно из противоастматических лекарств в нормальных дозах не вредит ни матери, ни плоду.
Больным эпилепсией обычно необходимы противосудорожные средства. Существуют опасения относительно тератогенного воздействия многих противоэпилептических препаратов. Наиболее значительный риск отмечен у вальпроатов и карбамазепина, которые ассоциированы с риском развития дефектов позвоночника. Наименее опасными считаются фенитоин и фенобарбитал. В целом же, если противосудорожная терапия существенно необходима, для уменьшения риска следует использовать одно лекарство, а не сочетанное назначение лекарств. Нельзя забывать, что для матери и ребёнка эпилептические припадки в целом представляют больший риск, чем противосудорожные лекарства при надлежащем использовании.
Не имеется убедительных доказательств, что пероральные сахаропонижающие средства вредят плоду, однако они могут вызывать гипогликемию у новорожденного. Беременные женщины-диабетики, болезнь которых нельзя контролировать только диетой, должны получать инсулин.
Состояния, связанные с беременностью.
Некоторые лекарственные средства даются беременным при относительно скоротечных проблемах. При этих состояниях, типично связываемых с беременностью, медикаментозное лечение требуется редко или вообще не требуется. Такие распространенные жалобы, как изжога, расстройство пищеварения и запоры, лучше всего лечить простыми способами. Изменения в питании, свежий воздух или сон — вот самые безопасные средства. При проблемах с желудком рекомендуется изменить привычное питание и принимать простые антацидные средства; а при запорах лучше всего подойдет жидкость или грубая клетчатка. Препараты, стимулирующие деятельность кишечника, могут также стимулировать сокращения матки, и при беременности они противопоказаны.
Утренняя тошнота наблюдается в 50% всех беременностей в течение первых трех месяцев — то есть в то время, которое совпадает с периодом максимального риска тератогенных эффектов. Часто назначают или рекомендуют антигистамины, хотя высказывались некоторые опасения в отношении тератогенного риска. Как правило, тошнота в первый триместр беременности не требует лекарственного лечения.
Изменения в системе кровообращения и почках во время беременности часто могут вызывать гипертонию. Однако лекарственные препараты необязательно являются лучшим средством для контроля гипертонии, вызванной беременностью. Часто бывают достаточными постельный режим и диета.
Осложнения при беременности и родах.
При осложнениях беременности следует использовать только лекарственные средства с доказанной эффективностью в улучшении показателей выживаемости и/или здоровья младенца или матери. Во время родов и родоразрешения не должно поощряться «стандартное» использование лекарств; также следует избегать мер вмешательства, при которых требуются болеутоляющие, за исключением случаев, когда имеются доказательства их эффективности в улучшении показателей выживаемости и здоровья.
Синтетический эстроген диэтилстильбэстрол (ДЭС) первоначально использовался для профилактики выкидышей, однако был признан неэффективным и небезопасным. Если во время беременности принимать эстрогены длительное время, они могут вызвать маскулинизацию зародыша женского пола и, в редких случаях, феминизацию зародыша мужского пола.
Проводилась связь между эстрогенами и прогестагенами, используемыми в низких дозировках (как в контрацептивных таблетках), и поражениями плода. Сообщалось о VACTERL-синдроме (пороки развития позвоночника, сердца, почек, конечностей, трахеопищеводный свищ и атрезия заднего прохода) в результате воздействия стероидных половых гормонов во время беременности. Однако считается, что этот риск невелик.
Избегайте ненужного использования лекарственных средств.
Источник