Влияние лекарственных препаратов развитие плода
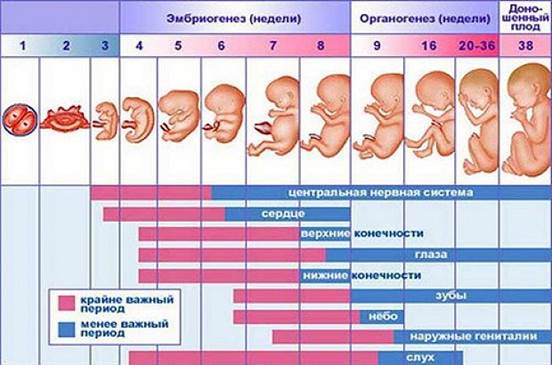
Врожденные аномалии у детей имеют широкий этиологический спектр. В настоящее время актуальность проблемы высока как на всем земном шаре, так и в России. Статистически частота врожденных пороков развития в России составляет 5-6 случаев на 1000 детей, тогда как в странах Европы 3-4 случая на 1000 родов. В настоящее время медицина не до конца выяснила причины врожденных аномалий у детей. Известно, что 10% врожденных пороков вызваны хромосомными и генетическими изменениями, 1% пороков вызваны действием лекарственных препаратов, в остальных 89% случаев изменения повлекли иные факторы. Путем рандомизированного исследования в странах мира лекарственные препараты во время беременности принимали более 80% опрошенных по данным Всемирной организации здравоохранения[2, 5]. Лекарства, которые выписывают доктора беременным, необходимы для нормального протекания беременности и развития здорового ребенка. Однако, есть определенный процент женщин, которые прибегают к самолечению, не выполняя указания врача. Во время беременности выделяют 3 триместра, в каждом из которых бесконтрольный и неправильный прием лекарственных средств может привести к врожденным порокам развития. Анализируя периоды беременности можно отметить, что отклонения от нормы будущего ребенка связаны с приемом лекарственных препаратов. Так, в первый триместр беременности, с 1-ой по 12-13-ю гинекологическую неделю, зародыш претерпевает ряд изменений, среди которых образование наружных половых органов, появляется точечно окостенение в хрящевом скелете, а также начинают функционировать мышцы, происходит окончание формирования плаценты[3]. (Рис.1) Во время 1-2 недели беременности, которые являются критическим периодом, эмбрион чувствителен к действию лекарств и при неправильном их приеме может произойти внутриутробная смерть зародыша. Второй триместр беременности длительностью с 14-ой по 26-ю гинекологическую неделю отличается относительным спокойствием, для этого периода характерно совершенствование органов и систем органов, которые начали закладываться в первом триместре. Третий триместр продолжается с 27-ой недели до родов. На данном этапе происходит формирование плода в плаценте. Происходит совершенствование нервной системы, почек, печени, органов чувств. Развиваются дыхательный, глотательный рефлексы. Плод набирает массу и активно растет в длину [3]. (Рис.1)
Рис.1 Внутриутробное развитие
Различают 3 вида патологических вариантов воздействия лекарственных средств на развитие плода: эмбриотоксический, тератогенный,фетотоксический. Эмбриотоксическое действие лекарственных препаратов, возникающее в первые 2-3 недели беременности, отмечается в негативном влиянии на зиготу и бластоцисту. Как следствие, может возникнуть гибель плода или морфофункциональные нарушения клеточных систем. Среди препаратов, которые вызывающие эмбриотоксическое действие выделяют противоопухолевые средства, противосудорожные препараты, никотин, эстрогены, гестогены, минералокортикоиды, антибиотики, сульфаниламиды, мочегонные препараты. (Табл. 1) Тератогенные эффекты, возникающие с 3 недели эмбриогенеза, вызывают нарушения биохимического, морфологического и функционального характера. Действие зависит от химической структуры, способности проникать через плаценту, дозировки препарата и скорость выведение лекарства из организма матери. По опасности препараты с тератогенными эффектами делятся на 3 группы: препараты, высоко опасные для плода, их употребление категорически запрещается даже за 6 месяцев до беременности, лекарства с определенной тератогенной опасностью, препараты, вызывающие отклонения при наличии определенных условий, например, высокий возраст беременной женщины, дозы применяемых лекарств [6]. Препараты с тератогенными эффектами являются наиболее опасными, так как они действуют на плод во время гистогенеза и органогенеза. Таким образом нарушение дифференцировки тканей может привести к порокам опорно-двигательной системы, а также внутренних органов. К таким средствам относятся: противоэпилептические средства, препараты половых гормонов, антибиотики, антикоагулянты, анальгетики, антидепрессанты, противомалярийные и противоопухолевые средства. Также известно, что прием ретиноидов, которые оказывают тератогенный эффект, вызывал врожденные аномалии развития, даже если курс лечения был завершен до начала беременности. (Табл. 1) [2,7]. Фетотоксическое действие наблюдается с 14-ой по 38-ую неделю беременности. Вызывают дисфункцию жизненно-важных систем органов. Примеры препаратов: аминогликозидные антибиотики, бета-адреномиметики и т.д. ( Табл. 1) [2,7] Лекарственные препараты проникают в организм плода через систему «мать-плацента-плод». Безусловно, самым важным органом во время беременности является плацента. Она служит своеобразным барьером между организмом матери и плода. Изначально толщина плаценты достигает 25мкм, но ближе к завершению беременности плацента становится заметно тоньше, ее толщина достигает 2 мкм. Этот факт способствует более легкому проникновению лекарств через плацентарный барьер в кровь плода. Также на ослабление плацентарного барьера влияют различные заболевания, например, сахарный диабет. Способность к проникновению различных веществ через плаценту обусловлена различными факторами, среди которых морфофункциональное состояние плаценты, плацентарный кровоток, физико-химическая характеристика лекарственных веществ и т.д. Известно, что большей проницаемостью через плаценту обладают низкомолекулярные вещества. Проникновение различных веществ через плаценту возможно различными путями, среди которых пиноцитоз, диффузия, активный транспорт. После проникновения лекарственного препарата происходит его дальнейшее попадание в пупочную вену, поэтому препарат достигает главных органов, например, сердце и мозг, минуя печень. Также важной проблемой является то, что некоторые препараты могут несколько раз циркулировать по организму плода, вызывая у него больший риск возникновения аномалий и пороков [8].
Таблица 1. Влияние лекарственных препаратов на развитие плода в первом, втором и третьем триместре беременности [4,5,9].
Источник
Влияние лекарств на плод
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Проблема оценки возможного отрицательного действия лекарств на плод является одной из наиболее сложных при решении вопросов безопасной фармакотерапии как до наступления, так и во время беременности. Согласно данным литературы, в настоящее время от 10 до 18 % рождающихся детей имеют те или иные отклонения в развитии. В 2/3 случаев врожденных аномалий обусловивший их этиологический фактор, как правило, установить не удается. Считают, что это комбинированные (в том числе и лекарственные) воздействия и, особенно, генетические нарушения и другие дефекты наследственного аппарата. Однако не менее чем для 5 % аномалий устанавливают их непосредственную причинно-следственную взаимосвязь с использованием лекарств во время беременности.

История изучения влияния лекарств на плод
В начале 60-х годов XX века, когда в Европе родилось почти 10 000 детей с фокомелией, была доказана взаимосвязь этого уродства развития с приемом во время беременности транквилизатора талидомида, то есть был установлен факт лекарственного тератогенеза. Характерно, что доклинические исследования этого препарата, выполненные на нескольких видах грызунов, не выявили у него тератогенного действия. В связи с этим в настоящее время большинство разработчиков новых лекарств в случае отсутствия эмбриотоксического, эмбрионального и тератогенного действия вещества в эксперименте предпочитают все же не рекомендовать использовать во время беременности до подтверждения полной безопасности такого препарата после проведения статистического анализа его применения беременными,
В конце 60-X годов был установлен факт лекарственного тератогенеза, который носил иной характер. Было определено, что многие случаи плоскоклеточного рака влагалища в пубертатном и юном возрасте регистрируются у девочек, матери которых во время беременности принимали диэтилстильбэстрол — синтетический препарат нестероидной структуры с выраженным эстрогеноподобным действием. В дальнейшем выявлено, что кроме опухолей у таких девочек чаще обнаруживались различные аномалии развития половых органов (седловидная или Т-образная матка, гипоплазия матки, стеноз шейки матки), а у плодов мужского пола препарат вызывал развитие кист придатков яичек, их гипоплазию и крипторхизм в постнатальный период. Другими словами, было доказано, что побочные эффекты использования лекарств во время беременности могут регистрироваться не только у плода и новорожденного, но и развиваться через достаточно большой промежуток времени.
В конце 80-х — начале 90-х годов при экспериментальном изучении особенностей действия на плод ряда гормональных препаратов (вначале — синтетических прогестинов, а затем и некоторых глюкокортикоидов), назначаемых беременным, был установлен факт так называемого поведенческого тератогенеза. Суть его заключается в том, что до 13-14-й недели беременности отсутствуют половые различия в структуре, метаболических и физиологических показателях головного мозга плода. Лишь после этою срока начинают проявляться характерные для особей мужского или женского пола особенности, определяющие в дальнейшем отличия между ними в поведении, агрессивности, цикличности (для женщин) или ацикличности (для мужчин) выработки половых гормонов, что связано, очевидно, с последовательным включением наследственно детерминированных механизмов, определяющих половую, в том числе психологическую дифференцировку формирующегося в дальнейшем мужского или женскою организма.
Таким образом, если на первых порах лекарственный тератогенез понимали дословно (teratos — урод, genesis — развитие) и связывали со способностью лекарственных средств, применяемых во время беременности, вызывать грубые анатомические аномалии развития, то в последние годы, с накоплением фактического материала, смысл термина значительно расширен и в настоящее время тератогенами называют вещества, применение которых до или во время беременности вызывает развитие структурных нарушений, метаболическую или физиологическую дисфункцию, изменение психологических или поведенческих реакций у новорожденного в момент его рождения или в постнатальный период.
Причиной тератогенеза в ряде случаев могут быть мутации в половых клетках родителей. Другими словами, тератогенное действие в этом случае опосредованно (через мутации) и отсрочено (воздействие на организм родителей осуществляется задолго до наступления беременности). В таких случаях оплодотворяемая яйцеклетка может быть неполноценной, что автоматически приводит либо к невозможности ее оплодотворения, либо к ее неправильному развитию после оплодотворения, которое, в свою очередь, может закончиться или самопроизвольным прекращением развития эмбриона, или формированием тех или иных аномалий у плода. Примером может служить применение метотрексата у женщин с целью консервативного лечения внематочной беременности. Как и другие цитостатики, препарат подавляет митоз и тормозит рост активно пролиферирующих клеток, в том числе половых. Беременность у таких женщин протекает с высоким риском аномалий развития плода. В силу особенностей фармакодинамики противоопухолевых средств после применения их у женщин репродуктивного возраста будет сохраняться риск рождения ребенка с аномалиями развития, что следует учитывать при планировании беременности у таких пациенток. После проведения антинеопластической терапии женщин детородного возраста следует относить к группе риска развития аномалий развития плода, что в дальнейшем требует проведения пренатальной диагностики, начиная с ранних сроков беременности.
Определенную опасность представляют и препараты с пролонгированным действием, которые, будучи введенными небеременной женщине, длительное время находятся в крови и могут оказать отрицательное действие на плод в случае наступления беременности в этот период. Например, этретинат — один из метаболитов ацитретина, синтетического аналога ретиноевой кислоты, широко применяемого в последние годы для лечения псориаза и врожденного ихтиоза, — имеет период полувыведения 120 суток и в эксперименте обладает тератогенным действием. Как и другие синтетические ретиноиды, он относится к классу веществ, абсолютно противопоказанных к использованию во время беременности, так как вызывает аномалии развития конечностей, костей лица и черепа, сердца, центральной нервной, мочевой и половой систем, недоразвитие ушных раковин.
Синтетический прогестин медроксипрогестерон в форме депо применяется для контрацепции. Однократная инъекция обеспечивает контрацептивный эффект на протяжении 3 мес., однако в дальнейшем, когда препарат уже не оказывает такого действия, его следы обнаруживаются в крови на протяжении 9-12 мес. Синтетические прогестины также относятся к группе лекарственных средств, абсолютно противопоказанных во время беременности. В случае отказа от использования препарата до времени наступления безопасной беременности пациентки на протяжении 2 лет должны применять другие методы контрацепции.
Как влияют лекарства на плод?
Чаще всего аномалии развития плода являются результатом неправильного развития оплодотворенной яйцеклетки вследствие действия на нее неблагоприятных факторов, в частности лекарственных средств. При этом важное значение имеет срок влияния этого фактора. Применимо к человеку выделяют три таких периода:
- до 3 нед. беременности (период бластогенеза). Характеризуется быстрой сегментацией зиготы, образованием бластомеров и бластоцисты. В связи с тем что в этот период еще нет дифференцировки отдельных органов и систем эмбриона, длительное время считалось, что в этом сроке эмбрион нечувствителен к лекарствам. В дальнейшем было доказано, что действие лекарств в самые ранние сроки беременности хотя и не сопровождается развитием грубых аномалий развития эмбриона, но, как правило, приводит к его гибели (эмбриолетальный эффект) и самопроизвольному аборту. Так как лекарственное воздействие в таких случаях осуществляется еще до установления факта беременности, часто факт прерывания беременности остается незамеченным женщиной или расценивается как задержка наступления очередной менструации. Детальный гистологический и эмбриологический анализ абортного материала показал, что влияние лекарств в этот период характеризуется преимущественно общетоксическим действием. Доказано также, что ряд веществ являются активными тератогенами в этот период (циклофосфамид, эстрогены);
- 4-9-я недели беременности (период органогенеза) считаются наиболее критическим сроком для индуцирования врожденных дефектов у человека. В этот период происходит интенсивное дробление зародышевых клеток, их мигрирование и дифференцировка в различные органы. К 56-му дню (10 нед.) беременности оказываются сформированными основные органы и системы, кроме нервной, половых органов и органов чувств, гистогенез которых продолжается до 150 дней. В этот период практически все лекарства переносятся из крови матери к эмбриону и их концентрация в крови матери и плода практически одинакова. В то же время клеточные структуры плода более чувствительны к действию лекарств, чем клетки материнского организма, в результате чего могут нарушаться нормальный морфогенез и формироваться врожденные пороки развития;
- фетальный период, к началу которого уже произошла дифференцировка основных органов, характеризуется гистогенезом и ростом плода. В этот период уже осуществляется биотрансформация лекарственных препаратов в системе мать-плацента-плод. Сформировавшаяся плацента начинает выполнять барьерную функцию, в связи с чем концентрация лекарства в организме плода, как правило, ниже, чем в организме матери. Отрицательное действие лекарств в этот период обычно не вызывает грубых структурных или специфических аномалий развития и характеризуется замедлением роста плода. В то же время сохраняется их возможное влияние на развитие нервной системы, органов слуха, зрения, половую систему, особенно женскую, а также формирующиеся у плода метаболические и функциональные системы. Так, атрофия зрительных нервов, глухота, гидроцефалия и умственная отсталость отмечаются у новорожденных, матери которых применяли кумариновое производное варфарин во II и даже III триместрах беременности. В этот же период формируется описанный выше феномен «поведенческого» тератогенеза, связанный, очевидно, именно с нарушением процессов тонкой дифференцировки метаболических процессов в тканях головного мозга и функциональных связей нейронов под влиянием половых стероидных гормонов.
Кроме срока воздействия важное значение для лекарственного тератогенеза имеют доза препарата, видовая чувствительность организма к действию лекарства и наследственно детерминированная чувствительность отдельного индивида к действию того или иного препарата. Так, талидомидовая трагедия во многом произошла потому, что действие этого препарата в эксперименте исследовалось у крыс, хомячков и собак, которые, как оказалось в дальнейшем, в отличие от человека не чувствительны к действию талидомида. В то же время плоды мыши оказались чувствительными к действию ацетилсалициловой кислоты и высокочувствительными к глюкокортикостероидам. Последние при применении в ранние сроки беременности у человека приводят к расщеплению нёба не более чем в 1 % случаев. Важное значение имеет оценка степени риска применения во время беременности тех или иных классов лекарственных препаратов. Согласно рекомендации Управления по контролю за качеством пищевых продуктов и лекарственных, средств США (FDA), все лекарственные препараты в зависимости от степени риска и уровня неблагоприятного, прежде всего тератогенного влияния на плод, распределены на пять групп.
- Категория X — препараты, тератогенное действие которых доказано в эксперименте и клинике. Риск их применения во время беременности превышает возможную пользу, в связи с чем они категорически противопоказаны беременным.
- Категория D — препараты, тератогенное или другое неблагоприятное действие которых на плод установлено. Их применение во время беременности связано с риском, однако он ниже, чем ожидаемая польза.
- Категория С — препараты, тератогенное или эмбриотоксическое действие которых установлено в эксперименте, но клинические испытания не проводились. Польза применения превышает риск.
- Категория В — препараты, тератогенное действие которых не выявлено в эксперименте, а эмбриотоксическое действие не обнаружено у детей, матери которых применяли данный препарат.
- Категория А: в эксперименте и при контролируемых клинических испытаниях не выявлено какого-либо отрицательного влияния препарата на плод.
Лекарственные средства, абсолютно противопоказанные во время беременности (категория X)
Последствия для плода
Множественные аномалии, постнатальная задержка развития плода, аномалии лицевого отдела черепа, смерть плода
Источник