- Сложная операция удаления кистозной опухоли поджелудочной железы проведена в НМИЦ хирургии имени А.В. Вишневского
- Хирург «СМ-Клиника» рассказал о кисте печени
- Что такое киста печени
- Причины кисты печени у взрослых
- Симптомы кисты печени у взрослых
- Лечение кисты печени у взрослых
- Диагностика
- Современные методы лечения
- Профилактика кисты печени у взрослых в домашних условиях
- Популярные вопросы и ответы
- Какие могут быть осложнения при кисте печени?
- Как определить кисту печени?
- Можно ли лечить кисту печени народными средствами?
- Может ли киста рассосаться сама?
- Современные возможности терапии хронического панкреатита
Сложная операция удаления кистозной опухоли поджелудочной железы проведена в НМИЦ хирургии имени А.В. Вишневского
Кистозные опухоли поджелудочной железы – относительно редкие заболевания. Их диагностика предусматривает наличие квалификации, которая приобретается при большом количестве наблюдений. Хирургическое лечение таких опухолей требует не только хороших теоретических знаний и мануальных навыков, но и большого опыта выполнения специфичных операций.
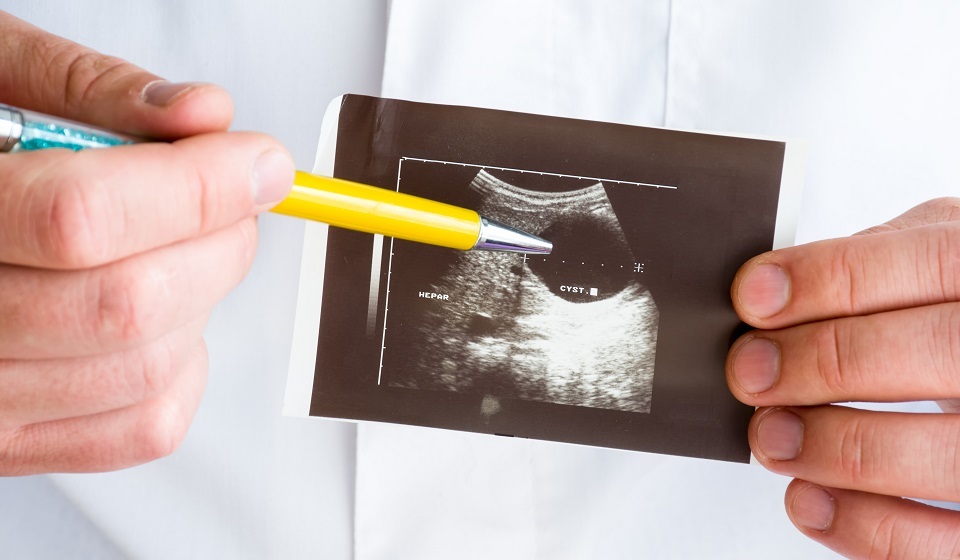
Пациентка 50 лет. Муцинозная цистаденома тела-хвоста поджелудочной железы.
Корпорокаудальная резекция поджелудочной железы, спленэктомия, резекция левого надпочечника
Как развивались события
В 1994 году у пациентки было обнаружено кистозное образование хвоста поджелудочной железы диаметром 23 мм, которое трактовалось как постнекротическая киста поджелудочной железы. В 2007 году контрольное обследование выявило увеличение новообразования до 80 мм. Была выполнена цистоеюностомия «бок в бок»; энтероэнтеростомия «конец в бок» по Ру (наложение анастомоза); дренирование подпеченочного пространства. Гистологическое исследование ткани стенки «кисты» проведено не было.
В 2019 году при МРТ органов брюшной полости в хвосте поджелудочной железы обнаружена многокамерная опухоль 140х70 мм. В итоге пациентка поступила в НМИЦ хирургии им. А.В. Вишневского, где в отделении лучевой диагностики был поставлен окончательный диагноз: муцинозная цистаденома тела-хвоста поджелудочной железы.
Как принималось решение
За годы после предыдущего хирургического вмешательства из-за роста опухоли произошли серьезные анатомические изменения в соотношении сосудов, был оттеснен чревный ствол, селезеночная артерия. Внешние проявления соответствовали тому, что наблюдается при перерождении доброкачественного образования в карциному, поэтому было принято единственно возможное решение – оперировать с соблюдением онкологических принципов.
Риски и особенности ситуации
Существенные изменения ангиоархитектоники подразумевали сложности при выделении ветвей чревного ствола. Это создавало опасность возникновения интенсивного интраоперационного кровотечения.
Д.м.н., профессор Андрей Германович Кригер, заведующий отделением абдоминальной хирургии НМИЦ хирургии им. А.В. Вишневского:
«Непростой случай. Большой размер опухоли, перенесенное вмешательство, изменения анатомии. Опухоль «сидит» верхом на сосудах, они сзади, ты работаешь спереди, сместить ее невозможно. Как подойти к сосудам? Чуть ошибся — фонтанирующее кровотечение. А ты его не можешь остановить, потому что опухоль закрывает поле зрения и источника не видно. К нашей радости, ничего не случилось. Операция прошла нормально, образование оказалось доброкачественным, послеоперационный период протекал без осложнений.
Кистозные опухоли поджелудочной железы — серозная цистаденома и муцинозная цистаденома — с одной стороны, ярко манифестируют себя при лучевых методах диагностики, но клинически чаще всего протекают бессимптомно. Серозная цистаденома практически не подлежит хирургическому лечению независимо от ее размеров. Муцинозная цистаденома (предраковое заболевание) требует хирургического вмешательства.
Тактические решения, которые принимаются хирургами при той и другой опухоли, к сожалению, достаточно часто бывают ошибочными.
Проблема в том, что на этапе диагностики нередки случаи, когда муцинозная цистаденома трактуется рентгенологами как постнекротическая киста. Как следствие, выполняется либо наружное дренирование под контролем ультразвука, либо наложение цистоэнтероанастомоза, и кистозная опухоль анастамозируется с кишкой. В итоге (как произошло и с нашей пациенткой) опухоль продолжает неуклонно увеличиваться в размерах, и появляется риск ее перерождения в карциному с отдаленным метастазированием и всеми последующими печальными событиями.
Какие выводы? Прежде всего, хирурги и рентгенологи обязательно должны читать специальную литературу. У нас недавно вышло руководство, посвященное кистозным опухолям («Диагностика и хирургическое лечение кистозных опухолей поджелудочной железы». Методическое руководство под редакцией А.Г. Кригера и Г.Г. Кармазановского, 2019), сейчас выходит второе – по нейроэндокринным опухолям.
Здесь хорошо описано, как выглядит муцинозная цистаденома, – ее довольно сложно трактовать как постнекротическую кисту. Кроме того, постнекротическая киста может образоваться только на фоне перенесенного острого панкреатита, и об этом должен помнить каждый клиницист. Если у пациента в анамнезе нет острого панкреатита, то и постнекротическая киста исключена.
Надо учитывать еще, что процент осложнений после резекционных операций на поджелудочной железе составляет около 30. Такова специфика этой хирургии. При этом количество осложнений и летальность меньше там, где больше операций. Существует термин – «клиника большого объема», означающий, что в отделении делается не менее 50 операций в год. У нас в отделении абдоминальной хирургии Центра имени Вишневского проводится 150 таких операций в год. Больные с опухолями поджелудочной железы, хроническим панкреатитом должны оперироваться только в специализированных центрах».
Источник
Хирург «СМ-Клиника» рассказал о кисте печени
Иногда при обследовании пациенту сообщают, что у него киста печени. Что это такое, насколько она опасна и нужно ли ее удалять, выясним вместе с экспертом.
Кисты печени встречаются примерно у 5% населения – примерно каждый 20 человек ходит хотя бы с одной кистой. Но большинство людей не знают об этом. Только у 5% из этих пациентов когда-либо появляются симптомы.
Что такое киста печени
Киста печени – это небольшой мешочек или капсула, заполненная жидкостью, клетками или паразитами. Она может образоваться на поверхности печени или внутри нее.
Чаще кисты печени являются одиночными (простыми), хотя у некоторых пациентов может быть несколько мелких кист. Как правило, все они доброкачественные, то есть не раковые.
Иногда встречаются кистозные опухоли. Большинство из них тожедоброкачественные и безвредные, в отдельных случаях они могут трансформироваться в раковые образования.
В очень редких случаях у людей с длительным воспалением поджелудочной железы (панкреатит) может развиться псевдокиста в печени – это продукты поджелудочной железы, которые могут накапливаться в печени.
Причины кисты печени у взрослых
Достоверных данных, почему образуются кисты печени, на сегодняшний день нет.
Некоторые врачи считают, что причиной могут быть врожденные дефекты органа. Иногда причиной кисты становятся паразиты, в частности эхинококк. В отдельных случаях кисту вызывают некоторые опухоли печени.
Симптомы кисты печени у взрослых
Большинство кист печени не проявляют никаких симптомов. Вот почему большинство людей, у которых есть новообразования, даже не догадываются о них. Но в некоторых случаях, обычно при больших размерах кисты, могут появиться следующие симптомы:
- вздутие живота;
- боль в правой верхней части живота или под ребрами;
- ощущение переполнения или дискомфорта в животе;
- боль в правом плече.
Когда киста печени вызывает боль, она бывает незначительной и тупой. Внезапно сильная боль может означать, что киста повреждена, инфицирована.
Лечение кисты печени у взрослых
Диагностика
Современные методы лечения
Простое удаление жидкости из кисты с помощью иглы неэффективно, потому что киста снова заполняется в течение нескольких дней. Лучшее лечение – удаление большой части стенки кисты. Эту хирургическую процедуру обычно проводят с помощью лапароскопа, для чего требуется всего 2 — 3 небольших разреза и ночь в больнице. Большинство пациентов полностью выздоравливают в течение 2 недель. Риск рецидива кисты очень низок.
Если обнаружена кистозная опухоль печени, ее будут удалять, а затем тщательно изучать – это единственный способ узнать, доброкачественная она или злокачественная.
Очень небольшое количество пациентов (0,6%) страдают поликистозом печени, при котором печень выглядит как гроздь очень большого винограда. Это заболевание не приводит к печеночной недостаточности, как в случае с почками – там аналогичное состояние вызывает серьезные проблемы. Но со временем поликистоз может привести к сильному увеличению печени и, как следствие, вздутию живота, дискомфорту и даже боли. В тяжелых случаях пациентам рекомендуют трансплантацию.
Профилактика кисты печени у взрослых в домашних условиях
Популярные вопросы и ответы
Какие могут быть осложнения при кисте печени?
Как определить кисту печени?
Можно ли лечить кисту печени народными средствами?
Заниматься самолечением, а также лечением народными средствами ни в коем случае нельзя, так как это может привести к развитию серьезных осложнений, вплоть до летального исхода.
Лечение паразитарных кист печени проводится только хирургическим путем.
Непаразитарные кисты печени небольших размеров не оперируют. Проводится динамическое наблюдение – УЗ-контроль с оценкой роста кисты, ее размеров, толщины стенки. Если непаразитарная киста печени достигает больших размеров, выполняется хирургическая операция.
Может ли киста рассосаться сама?
Если киста печени сформировалась, то обратно она уже не регрессирует.
Источник
Современные возможности терапии хронического панкреатита
Хронический панкреатит — длительно протекающее воспалительное заболевание поджелудочной железы, проявляющееся необратимыми морфологическими изменениями, которые вызывают боль и/или стойкое снижение функции поджелудочной железы. При хроническом панкреатит
Хронический панкреатит — длительно протекающее воспалительное заболевание поджелудочной железы, проявляющееся необратимыми морфологическими изменениями, которые вызывают боль и/или стойкое снижение функции поджелудочной железы. При хроническом панкреатите морфологические изменения поджелудочной железы сохраняются после прекращения воздействия этиологического агента. В настоящее время распространенность хронического панкреатита, по данным аутопсий, составляет от 0,01 до 5,4%, в среднем — 0,3-0,4%, при этом за последние 40 лет заболеваемость выросла примерно в два раза, что связывают с тем, что население стало употреблять больше алкогольных напитков, а также с воздействием вредных факторов окружающей среды (см. диаграмму 1).
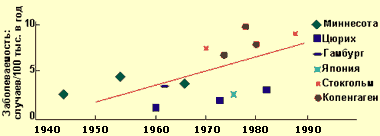 |
| Диаграмма 1. Заболеваемость ХП в 1945—1985 гг. (Worning H., 1990) |
В патогенезе хронического панкреатита важную роль играют несколько факторов. Одним из основных является обструкция главного панкреатического протока при конкрементах, воспалительном стенозе или опухолях. При алкогольном панкреатите повреждение поджелудочной железы связано с повышением содержания белка
в панкреатическом секрете, что приводит к возникновению белковых пробок и обструкции мелких протоков железы. Другим фактором, влияющим на патогенез алкогольного панкреатита, является изменение тонуса сфинктера Одди: его спазм вызывает внутрипротоковую гипертензию, а релаксация способствует рефлюксу дуоденального содержимого и внутрипротоковой активации панкреатических ферментов.
Разрушение экзокринной части поджелудочной железы вызывает прогрессирующее снижение секреции бикарбонатов и ферментов, однако клинические проявления нарушения переваривания пищи развиваются лишь при деструкции более 90% паренхимы органа. В первую очередь возникают проявления недостаточности липазы в виде нарушения всасывания жиров, жирорастворимых витаминов: A, D, E и K, что нечасто проявляется поражением костей, расстройствами свертывания крови. У 10–30% больных хроническим панкреатитом развивается сахарный диабет, обычно на поздних стадиях заболевания, нарушение толерантности в глюкозе наблюдается гораздо чаще. Для таких больных характерно развитие гипогликемических реакций на инсулин, недостаточное питание или злоупотребление алкоголем. Кетоацидоз развивается редко, что связано с одновременным снижением продукции инсулина и глюкагона.
Приступ хронического панкреатита проявляется иррадиирующими в спину болями в верхней половине живота, развивающимися после приема пищи, которые могут продолжаться в течение многих часов или нескольких дней. Нередко наблюдается тошнота, рвота, у 30–52% пациентов — снижение веса, у 16–33% — желтуха. Преходящая желтуха возникает вследствие отека железы при обострениях хронического панкреатита, постоянная — связана с обструкцией общего желчного протока вследствие фиброза головки поджелудочной железы. При разрывах протоков поджелудочной железы, на месте предыдущего некроза ткани происходит скопление секрета, что приводит к формированию псевдокист. Кисты могут быть бессимптомными или вызывать боли в верхней половине живота. При длительном течении заболевания, при уменьшении объема функционирующей паренхимы до 10% от нормы появляются признаки мальабсорбции (полифекалия, жирный стул, похудание).
В течении хронического панкреатита можно выделить несколько стадий (Lankisch P.G., Moessner Y.), умение различать которые важно для правильного подбора терапии. Так, на первой стадии заболевания клиническая симптоматика отсутствует: в этот период характерные для ХП изменения данных КТ или ЭРХПГ выявляются лишь при случайном обследовании.
На второй стадии возникают начальные проявления, характеризующиеся частыми эпизодами обострения ХП (которые могут быть ошибочно расценены как острый панкреатит). Заболевание видоизменяется от повторных приступов боли в животе до постоянных умеренных болей и похудания. С течением времени рецидивы становятся менее тяжелыми, но симптоматика сохраняется в периоды между приступами. На этой стадии может существенно ухудшаться качество жизни. Вторая стадия обычно продолжается на протяжении четырех—семи лет. Иногда заболевание быстро прогрессирует, развивается атрофия ПЖ, и нарушается функция органа.
У больных на третьей стадии постоянно присутствует симптоматика ХП, прежде всего — абдоминальная боль. Пациенты могут стать зависимыми от анальгетиков, значительно сокращают объем принимаемой пищи из-за опасения усиления боли. Появляются признаки экзокринной и эндокринной панкреатической недостаточности.
Особенность панкреатита на четвертой стадии — это атрофия ПЖ, развитие экзокринной и эндокринной недостаточности, что проявляется стеатореей, похуданием и сахарным диабетом. Снижается интенсивность боли, прекращаются острые приступы заболевания, могут развиваться тяжелые системные осложнения ХП и аденокарцинома поджелудочной железы.
Терапия панкреатита проводится по нескольким направлениям: отказ от употребления алкоголя; соблюдение диеты с низким содержанием жира (до 50–75 г/сут) и частым приемом небольших количеств пищи; купирование боли; ферментная заместительная терапия, борьба с витаминной недостаточностью; лечение эндокринных нарушений.
Лечение приступа хронического панкреатита, а также острого панкреатита проводиться по аналогичной схеме. Обязательные компоненты терапии: внутривенное введение растворов электролитов и коллоидов, голодная диета (полное голодание до двух дней) и анальгезия (например, меперидин). Рекомендуется введение свежезамороженной плазмы или альбумина. Диуретики не показаны большинству больных: олигурия разрешается при исчезновении гиповолемии и нормализации перфузии почек. Для облегчения рвоты, купирования пареза желудочно-кишечного тракта и уменьшения стимуляции поджелудочной железы может быть использована аспирация содержимого желудка через назогастральный зонд. Коагулопатия, возникающая при панкреатите, обычно требует назначения гепарина, свежей плазмы. В последние годы при остром панкреатите показана эффективность антагониста тромбоцит-активирующего фактора лексипафанта (60–100 мг/сут), однако его действие при хроническом панкреатите еще нуждается в уточнении.
Применение ингибиторов протеолитических ферментов (например, апротинина, габексата) является спорным. Исследования показывают, что при остром панкреатите не наблюдается дефицита ингибиторов протеаз, кроме того, проведенные клинические исследования не выявили преимуществ этих препаратов по сравнению с плацебо. Однако существуют данные, что габексат, низкомолекулярный ингибитор трипсина, эффективно используется для профилактики развития острого панкреатита, связанного с ЭРХПГ.
Ингибиторы секреции поджелудочной железы: глюкагон, соматостатин, кальцитонин, ингибиторы карбоангидразы, вазопрессин, изопреналин, также было предложено применять для лечения острого панкреатита, однако их эффективность к настоящему времени не получила достаточного подтверждения. Препараты пищеварительных ферментов можно использовать для лечения как в разгар заболевания с целью подавления панкреатической секреции, так и в период выздоровления, когда пациент снова получает возможность принимать пищу орально.
При билиарном обструктивном панкреатите должна быть проведена своевременная эндоскопическая декомпрессия желчных путей. Выполняется папиллосфинктеротомия, дилатация или стентирование панкреатического протока. Хирургическое лечение обструктивного панкреатита, безусловно, является основным методом, в то же время целесообразность проведения вмешательства в первые сутки после развития тяжелого приступа должна быть признана спорной. После стихания остроты воспаления целесообразно проведение холецистэктомии.
Схему длительной терапии при хроническом панкреатите можно разделить на две основные части, в соответствии с ведущими клиническими синдромами (см. диаграмму 2).
Купирование хронического болевого синдрома у больных панкреатитом — крайне сложная задача. В первую очередь необходимо быть уверенным в отсутствии у больного осложнений, которые могут быть скорректированы хирургическим путем (таких, как псевдокисты, внутрипротоковая обструкция или компрессия соседних органов). Некоторое значение для снижения выраженности боли имеет питание — требуется проведение терапии витаминами, препаратами кальция при развитии мальдигестии. Принципиальное значение имеет прекращение приема алкоголя, что достоверно повышает выживаемость больных с тяжелым панкреатитом. Показаны анальгетики: парацетамол или нестероидные противовоспалительные препараты, трамадол. Современные исследования выявили, что при хроническом панкреатите эффективны лишь высокие дозы анальгетических препаратов: так, трамадол необходимо назначать по 800 мг/сут и выше, что в два раза превышает максимальную дозу. В западных странах гастроэнтерологи нередко используют наркотические препараты, что создает проблему развития зависимости у 10—30% больных. Большое значение имеет одновременное назначение вспомогательных препаратов, таких, как антидепрессанты, которые могут оказывать прямое противоболевое действие, способствуют купированию сопутствующей депрессии, а также потенцируют действие анальгетиков. Спазмолитики и холиноблокаторы нормализуют отток желчи и панкреатического сока (что снижает интрапанкреатическое давление) и являются необходимым компонентом терапии.
Часто ненаркотические анальгетики оказываются неэффективны, и встает вопрос о назначении опиатов, вплоть до морфина. Больному предписывается диета с ограничением жира и белка, прием антацидов (для уменьшения стимуляции поджелудочной железы).
Боль могут облегчить большие дозы панкреатических ферментов. Попадание ферментов поджелудочной железы (прежде всего — трипсина) в двенадцатиперстную кишку по механизму отрицательной обратной связи вызывает снижение панкреатической секреции, снижение внутрипротокового давления и уменьшает боль. Традиционно для этой цели использовались порошок или таблетированные препараты панкреатина.
Если болевой синдром резистентен к терапии, при расширении главного протока более 8 мм, у 70–80% пациентов облегчение может принести латеральная панкреатоеюностомия. В случаях, когда панкреатический проток не расширен, показано проведение дистальной панкреатэктомии (при преимущественном поражении хвоста железы) или операция Уиппла (Whipple) (при поражении в основном головки железы). Альтернативой операции является чрезкожная денервация солнечного сплетения введением алкоголя, однако эффект этой процедуры сохраняется лишь в течение нескольких месяцев. Весьма перспективно эндоскопическое лечение под контролем эндоскопического УЗИ (дренирование псевдокист, невролиз солнечного сплетения).
Показаниями для заместительной терапии экзокринной панкреатической недостаточности являются исключительно клинические показатели: похудание, стеаторея, метеоризм. Классическая рекомендация, предусматривающая определение содержания жира в кале перед назначением лечения, в настоящее время потеряла свое значение из-за трудоемкости и низкой чувствительности данного метода. Для купирования внешнесекреторной панкреатической недостаточности используют различные препараты экстрактов поджелудочной железы (см. таблицу 1).
При выборе препарата для заместительной терапии следует учитывать следующие показатели:
- высокое содержание липазы в препарате — дозировка должна быть достаточно удобной для приема до 30 тыс. ед. липазы на один прием пищи;
- наличие оболочки, защищающей ферменты от переваривания желудочным соком;
- маленький размер гранул или микротаблеток, наполняющих капсулы (одновременно с пищей эвакуация препарата из желудка происходит лишь в том случае, если размер его частиц не превышает 2 мм);
- быстрое освобождение ферментов в верхних отделах тонкой кишки.
Способность препарата активироваться только в щелочной среде — очень важное свойство, которое резко повышает эффективность ферментов; так, при использовании препарата, имеющего энтеросолюбильную оболочку, всасывание жиров повышается в среднем на 20% по сравнению с такой же дозой обычного средства. Однако при хроническом панкреатите происходит значительное снижение продукции бикарбонатов, что приводит к нарушению щелочной среды в двенадцатиперстной кишке. Это создает несколько проблем. Первая касается нарушения активации частиц ферментного препарата, покрытых энтеросолюбильной оболочкой. Вторая проблема заключается в том, что в кислой среде происходит преципитация желчных солей и нарушение эмульгации жира, что делает его малодоступным для расщепления липазой. Поэтому эффективность ферментной терапии (см. рисунок 1) может быть повышена благодаря одновременному назначению антацидов за 30 мин до и через 1 ч после еды или антисекреторных препаратов (Н2-блокаторы, омепразол), но необходимо помнить, что антациды, содержащие кальций или магний, ослабляют действие ферментных препаратов. Возможно использование препаратов, содержащих протеолитические ферменты растительного происхождения, которые сохраняют активность в гораздо более кислой среде, чем животные.
Значительное снижение качества жизни больного панкреатитом связано с такой проблемой, о которой обычно забывают, как стойкое вздутие живота. Нередко вздутие не купируется даже при приведении заместительной терапии высокими дозами ферментов. В этом случае к проводимой терапии необходимо добавить адсорбенты (симетикон, диметикон) или использовать комбинированные ферментные препараты, содержащие адсорбирующие вещества.
Разовая доза ферментов, которая рекомендуется для лечения внешнесекреторной панкреатической недостаточности, должна содержать не менее 20–40 тыс. ед. липазы. Обычно пациенту назначают две—четыре капсулы препарата (по 20—25 тыс. ед. липазы) при основных приемах пищи и по одной-две капсуле (по 8—10 тыс. ед. липазы) или таблетки панкреатина при употреблении небольшого количества пищи. При клинически выраженной панкреатической недостаточности обычно не удается полностью устранить стеаторею даже с помощью высоких доз препаратов, поэтому критериями адекватности подобранной дозы пищеварительных ферментов являются: прибавка веса, нормализация стула (менее трех раз в день), снижение вздутия живота.
Причины неэффективности заместительной терапии могут быть связаны как с неточной диагностикой заболевания, так и с неадекватным назначением терапии больному (см. рисунок 2).
| Рисунок 2. Возможные причины неэффективности заместительной терапии панкреатической экзокринной недостаточности. |
|
Побочные эффекты ферментной терапии (см. рисунок 3) обычно не носят тяжелого характера, наиболее известный опасный побочный эффект — развитие фиброзирующей колопатии — возникает при длительном приеме очень высоких доз ферментов в виде микротаблеток: более 50 тыс. ед. липолитической активности на 1 кг веса тела в сутки.
| Рисунок 3. Побочные эффекты ферментной терапии. |
|
Таким образом, терапия хронического панкреатита должна проводиться дифференцированно, в зависимости от ведущего клинического синдрома и стадии заболевания. Заболевание, которое удается обнаружить на первой стадии, как правило, не требует медикаментозной коррекции, в этом случае обычно достаточно изменения образа жизни и диетотерапии. Лечение ХП на второй стадии включает назначение таблетированного панкреатина, антисекреторных препаратов и спазмолитиков. Третья стадия обычно требует использования всего арсенала средств, которые имеются у врача для купирования панкреатической боли: микрогранулы панкреатина, антисекреторные препараты, октреотид, спазмолитики, мощные анальгетики, психотропные препараты. На последней, четвертой, стадии лечение основывается, прежде всего, на использовании микрогранул панкреатина в высокой дозе с целью проведения заместительной терапии.
По вопросам литературы обращайтесь в редакцию
А. В. Охлобыстин, кандидат медицинских наук
Э. Р. Буклис, кандидат медицинских наук
ММА им. И. М. Сеченова, Москва
Источник