- Транзиторная ишемическая атака
- Что такое микроинсульт
- Реабилитация после транзиторной ишемической атаки: основные цели и этапы
- Симптомы и лечение транзиторной ишемической атаки
- Диагностика транзиторной ишемической атаки
- Неврологическая реабилитация после транзиторной ишемической атаки в Юсуповской больнице
- Физические упражнения после транзиторной ишемической атаки и инсульта
- Принципы ведения пациентов после перенесенных инсультов или транзиторных ишемических атак в амбулаторной практике
- Постинсультный период
- Артериальная гипертензия
- Транзиторная ишемическая атака — симптомы и лечение
- Определение болезни. Причины заболевания
- Распространённость
- Причины ТИА:
- Причины ТИА у детей
- Факторы риска ТИА
- Симптомы транзиторной ишемической атаки
- Патогенез транзиторной ишемической атаки
- Классификация и стадии развития транзиторной ишемической атаки
- Осложнения транзиторной ишемической атаки
- Диагностика транзиторной ишемической атаки
- Сбор анамнеза
- Лабораторная диагностика
- Инструментальная диагностика
- Дифференциальная диагностика
- Лечение транзиторной ишемической атаки
- Медикаментозное лечение
- Хирургическое лечение
- Прогноз. Профилактика
- Профилактика ТИА
Транзиторная ишемическая атака
Транзиторная ишемическая атака (ТИА, микроинсульт) — это предвестник «настоящего» обширного инсульта. Это важный сигнал для пациента и его родственников к тому, что необходимо приступить к диагностике и лечению.
Что такое микроинсульт
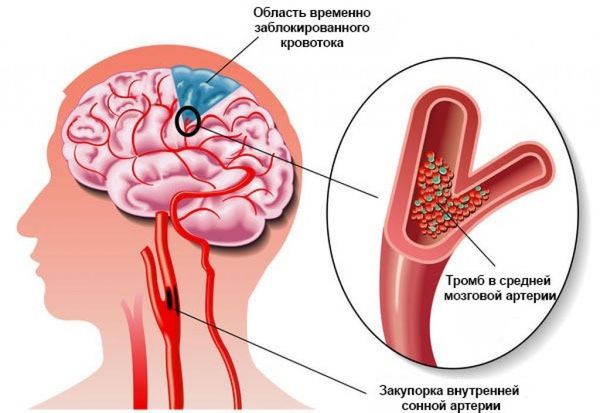
Как и любой другой орган, головной мозг нуждается в кислороде и питательных веществах, поставляемых по кровеносным сосудам. Лишенные кровоснабжения нервные клетки погибают уже через несколько минут.
В случае транзиторной ишемической атаки «затор» в сосуде рассасывается самостоятельно, без вмешательства врачей. Однако
даже временное «перекрытие кислорода» чревато тяжелыми последствиями для тканей головного мозга. Особенно если оно происходит неоднократно. Совокупный вред от транзиторных ишемических атак может быть сопоставим с вредом от одного «полноценного» инсульта.
Согласно МКБ-10 диагноз ТИА (микроинсульт) — преходящее нарушение мозгового кровообращения продолжительностью от нескольких минут до 24 часов. Если нарушение кровообращения сохраняется более суток, то даже при незначительных жалобах со стороны больного ишемическая транзиторная атака головного мозга признается инсультом.
Чаще транзиторные ишемические атаки происходят у людей старше 65 лет. Это связано с возрастными изменениями сосудов, а также с хроническими заболеваниями.
При этом каждый четвертый приступ диагностируется у пациентов молодого возраста. Причинами считаются ухудшение здоровья населения в целом, неправильное питание, вредные привычки, стресс.
Кто находится в группе риска:
- люди с гипертонической болезнью;
- люди с атеросклерозом позвоночных и сонных артерий;
- табакозависимые люди;
- люди с нарушением сердечного ритма, ишемической болезнью, искусственными клапанами сердца, а также те, кто перенес эндокардит;
- люди с сахарным диабетом;
- люди с повышенной свертываемостью крови;
- люди, принимающие гормональные препараты;
- люди с избыточной массой тела;
- люди, страдающие остеохондрозом шейного отдела позвоночника.
Источник
Реабилитация после транзиторной ишемической атаки: основные цели и этапы
Инсульт, которому зачастую предшествует транзиторная ишемическая атака, является одной из самых распространенных причин смертности людей с сосудистыми патологиями головного мозга. Своевременная и грамотная реабилитация после транзиторной ишемической атаки и инсульта способствует максимально полному восстановлению нарушенных функций организма и значительному ускорению восстановительного процесса. В первые три-шесть месяцев должна быть проведена двигательная реабилитация, так как в этот период двигательная функция восстанавливается наиболее эффективно. Восстановление речи после инсультов происходит в первые два года, однако, чтобы патологические нарушения не зафиксировались, реабилитацию необходимо начать как можно раньше.
Программа реабилитации в Юсуповской больнице нацелена на то, чтобы улучшить качество жизни больного и сократить симптомы заболевания. Высокое качество восстановления после транзиторной ишемической атаки в клинике реабилитации Юсуповской больницы обеспечивается благодаря применению передовых реабилитационных методик, индивидуальным занятиям и качественному уходу за пациентом.
Симптомы и лечение транзиторной ишемической атаки
Незнание симптомов транзиторной ишемической атаки, зачастую предшествующей инсульту, является причиной высокой смертности.
Развитие транзиторной ишемической атаки (микроинсульта) обусловлено той же причиной, что и настоящего инсульта – закупоркой кровеносного сосуда, по которому поступает кровь к тому или иному отделу головного мозга, вследствие чего возникает острая кислородная недостаточность. Однако симптомы транзиторной ишемической атаки исчезают приблизительно через час, максимум через сутки, поэтому они, как правило, не являются поводом для беспокойства больных, что, ввиду высокого риска развития инсульта, крайне опасно.
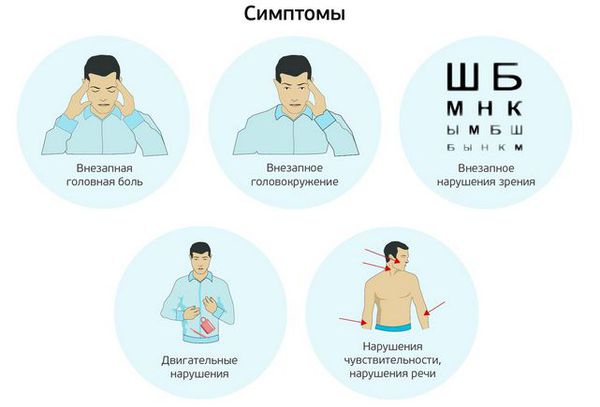
Поэтому каждому человеку нужно знать, что при появлении слабости в верхней или нижней конечности, покалывания в груди, проблем с речью (касается как восприятия, так и произношения), затрудненного глотания, головокружения, тошноты, нарушения координации движений, следует обратиться за квалифицированной медицинской помощью для подтверждения или исключения транзиторной ишемической атаки и инсульта.
Транзиторная ишемическая атака проявляется спустя несколько минут после того, как закупорится сосуд. Через некоторое время происходит восстановление проходимости сосуда и исчезновение симптомов. После этого больной, сам того не подозревая, попадает в зону риска, пока в какой-то момент у него не случится полноценный инсульт, требующий экстренной госпитализации в стационар.
Между тем своевременное амбулаторное лечение может свести риск инсульта к минимуму. В качестве профилактики инсультов больным, перенесшим транзиторную ишемическую атаку, в Юсуповской больнице назначается медикаментозная терапия, фитотерапия, иглорефлексотерапия и другие эффективные методики.
Диагностика транзиторной ишемической атаки
Отсутствие должной терапии и реабилитационных мероприятий для человека, перенесшего транзиторную ишемическую атаку, грозит утратой способности планировать действия, продумывать какие-то вопросы до конца, быстро вычислять и абстрактно мыслить.
Диагностика транзиторной ишемической атаки и инсультов в Юсуповской больнице проводится с использованием магнитно-резонансной ангиографии – наиболее информативного при данных состояниях диагностического метода, позволяющего оценить степень поражения сосудов.
Специализированная клиника неврологии Юсуповской больницы оснащена всей необходимой аппаратурой и имеет мощный арсенал средств для предотвращения осложнений транзиторной ишемической атаки и инсультов, а также ускорения сроков реабилитации после перенесенных патологий.
Неврологическая реабилитация после транзиторной ишемической атаки в Юсуповской больнице
Клиника реабилитации Юсуповской больницы является уникальным медицинским учреждением, специалисты которой направляют все свои усилия на восстановления у пациентов утраченных вследствие заболевания функций организма. Данному медицинскому направлению уделяется максимум внимания со стороны как теоретической, так и практической медицины. Восстановление после транзиторной ишемической атаки подразумевает использование комплексного подхода, в который включены различные методы воздействия, когда одно мероприятие дополняет и одновременно усиливает другое.
В схему реабилитационных мероприятий наши врачи-реабилитологи включают уникальные восстановительные программы, инновационные медицинские технологии и методики.
Реабилитация после транзиторной ишемической атаки в Юсуповской больнице направлена на экстренное восстановление, возвращение пациентам здоровья и работоспособности в максимально короткие сроки и без дополнительного ущерба.
Для проведения всех реабилитационных мероприятий оборудован стационар и специализированные амбулатории, при выборе тактики наши специалисты используют индивидуальный подход для каждого клинического случая.
Физические упражнения после транзиторной ишемической атаки и инсульта
Лечебная физкультура (ЛФК) является обязательным и очень мощным инструментом восстановления после транзиторной ишемической атаки. Её проведение врачи-неврологи Юсуповской больницы назначают уже в первые дни после приступа. ЛФК должна выполняться на всех этапах лечения, а в идеале – всю последующую жизнь.
По силе своего положительного воздействия регулярные физические упражнения после транзиторной ишемической атаки и инсульта могут конкурировать даже с самыми современными медикаментами. После исчерпания резерва лечебных средств только ЛФК может способствовать снижению неврологического дефицита. Восстановление нейронов, погибших во время мозговых катастроф, конечно, не представляется возможным, однако регулярные физические упражнения способствуют повышению активности других нейронов головного мозга и, благодаря этому, обеспечению отличной компенсации утраченных функций.
Физические упражнения после транзиторной ишемической атаки и инсультов имеют следующие задачи:
- предупредить осложнения длительной иммобилизации (пролежни, застойную пневмонию, прогрессирование застойной сердечной недостаточности, тромбоэмболические осложнения, атрофию мышечной массы);
- улучшить мышечный тонус и силу в мышцах, находящихся в состоянии пареза или паралича со сниженным тонусом;
- мышечный патологический тонус в группах мышц, находящихся в состоянии спастического пареза или паралича с повышенным мышечным тонусом;
- улучшить микроциркуляцию и обменные процессы во всех тканях организма;
- предупредить мышечные контрактуры;
- возобновить двигательную активность;
- восстановить речевые функции организма;
- нормализовать деятельность внутренних органов;
- восстановить тонкие движения кистями рук.
Лечебная физкультура является действенным, однако не единственным методом реабилитации после транзиторной ишемической атаки и инсульта. Наиболее высокая эффективность достигается если ЛФК сочетается с массажем, мануальной терапией, трудолечением, социальной и психологической адаптацией.
Реабилитация после транзиторной ишемической атаки в Юсуповской больнице – это полноценная восстановительная программа, которая позволяет избежать развития тяжелых последствий нарушения мозгового кровообращения.
Для записи на прием к врачу клиники неврологии или реабилитации можно позвонить по телефону Юсуповской больницы или обратиться к нашим специалистам онлайн, через форму обратной связи на сайте. Вам будет предоставлена полная информация о стоимости предоставляемых услугах, условиях госпитализации и других нюансах пребывания в клинике.
Источник
Принципы ведения пациентов после перенесенных инсультов или транзиторных ишемических атак в амбулаторной практике
В статье рассматриваются подходы к профилактике повторного инсульта с учетом воздействия на все корригируемые факторы риска, а также улучшению качества жизни пациентов после инсульта, которое неразрывно связано с когнитивным потенциалом и его восстановлен
The article represents approaches to prevention of recurrent stroke, taking into account the influence on all the corrected risk factors, as well as improvement of life quality of patients after strokes, which is closely connected with cognitive potential and its restoration. The data are given from evidence-based medicine point of view.
Инсульт — одна из лидирующих причин заболеваемости и смертности в мире [1]. Он также является второй по распространенности причиной деменции, наиболее частой причиной развития эпилепсии у взрослых и частой причиной депрессии [1, 2]. Существуют большие различия в распространенности, заболеваемости и смертности от инсульта между странами Восточной и Западной Европы [2]. Это обусловлено различиями распространенности факторов риска (ФР) с более высоким уровнем артериальной гипертензии (АГ) и других ФР, которые приводят к большему количеству тяжелых инсультов в Восточной Европе. Значимые региональные различия также были обнаружены и в Западной Европе [2]. В России заболеваемость инсультом и смертность от него остаются одними из самых высоких в мире; ежегодно регистрируется более 400 000 инсультов, летальность при которых в течение первого месяца достигает 35% [3]. Среди инсультов основную часть составляют ишемические инсульты (ИИ), повторный ИИ возникает примерно у 30% больных в период до пяти лет с момента первого инсульта, однако его риск особенно велик в первый год после заболевания [3]. Кроме этого, у пациентов с перенесенным ИИ в 2–3 раза повышен риск инфаркта миокарда (ИМ), нестабильной стенокардии или внезапной сердечной смерти [3, 4]. Поэтому в постинсультном периоде обосновано применение общетерапевтических принципов вторичной профилактики, направленной на предотвращение не только церебральных, но и кардиальных осложнений [3].
В течение последнего десятилетия было опубликовано множество обзоров и рекомендаций по лечению ИИ и транзиторных ишемических атак (ТИА) или специфических аспектов помощи при различных типах ИИ как отечественными, так и зарубежными экспертами [3, 5–10]. В целом все эти документы отражают многофакторный подход как к вторичной профилактике ИИ, так и к улучшению качества жизни пациентов после ИИ.
Постинсультный период
В настоящее время постинсультный период принято подразделять на четыре этапа: острый период (первые 3–4 недели); ранний восстановительный период (первые 6 месяцев); поздний восстановительный период (от 6 месяцев до 1 года) и резидуальный период (более 1 года) [11]. Основными задачами, которые приходится решать во все периоды лечения больных, перенесших инсульт, являются: восстановление нарушенных функций; профилактика повторного инсульта и других сердечно-сосудистых заболеваний, а также подбор оптимальной терапии всех сопутствующих заболеваний; бытовая и социальная адаптация к имеющемуся дефекту. В данной статье остановимся подробнее на вторичной профилактике ИИ и оптимизации сопутствующей терапии. Поскольку именно сопутствующая патология часто является ключевым фактором развития повторных ИИ, то правильная терапевтическая стратегия может существенно повлиять на прогноз у пациента.
Артериальная гипертензия
Контроль артериального давления (АД) считается одной из важнейших составляющих вторичной профилактики инсульта. Артериальная гипертензия присутствует у 70% больных, перенесших ИИ. Начинать антигипертензивную терапию, если она не была назначена раньше, рекомендуется у всех пациентов, перенесших инсульт или ТИА, с уровнем АД > 140/90 мм рт. ст., однако следует помнить, что польза от антигипертензивных препаратов у больных с уровнем АД
В. Н. Шишкова, кандидат медицинских наук
ГБУЗ ЦПРИН ДЗМ, Москва
Источник
Транзиторная ишемическая атака — симптомы и лечение
Что такое транзиторная ишемическая атака? Причины возникновения, диагностику и методы лечения разберем в статье доктора Богословская А. А., невролога со стажем в 5 лет.
Определение болезни. Причины заболевания
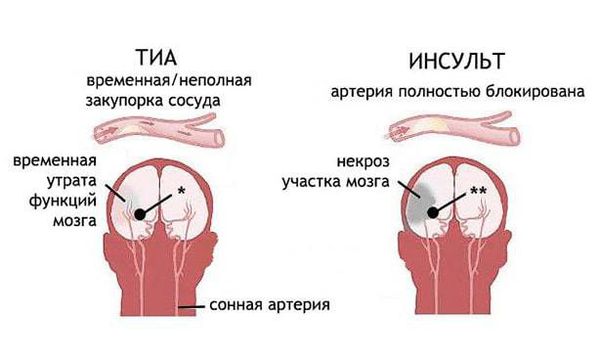
Транзиторная ишемическая атака (Transient ischemic attack) — это острое временное неврологическое нарушение, которое возникает из-за локального снижения кровотока головного, спинного мозга или сетчатки и не сопровождается омертвением ткани.
Неврологическое нарушение проявляется слабостью в конечностях на одной стороне, нарушением речи и асимметрией лица. Клинические симптомы ТИА обычно длятся менее часа, часто даже менее 30 минут, но могут возникать и продолжительные эпизоды.
Транзиторная ишемическая атака (ТИА), как и ишемический инсульт, относится к острым нарушениям мозгового кровообращения (ОНМК) [29] . Это разные по тяжести проявления ишемии мозга, т. е. снижения его кровообращения. Разница в том, что ТИА — обратимое состояние, при котором все симптомы исчезают в течение 24 часов. При ишемическом инсульте (инфаркте головного мозга) последствия необратимы, так как клетки затронутого участка мозга отмирают и утрачивают свои функции.
Распространённость
На долю ТИА приходится от 13 до 15 % от всех случаев ОНМК. Риск ишемического инсульта после ТИА оценивают по-разному. Согласно мета-анализу 2021 года, он составляет 2,4 % в течение 2 дней, 3,8 % в течение недели, 4,1 % в течение 30 дней и 4,7 % в течение 90 дней [30] .
Вовремя распознанная ТИА позволяет предотвратить инсульт и тем самым избежать грубых нарушений: двигательных (снижения работоспособности рук и/или ног) и речевых (невнятной речи или полного её отсутствия).
Причины ТИА:
- Атеросклероз позвоночных артерий, а также внечерепных или внутричерепных отделов сонных артерий.
- Кардиогенная эмболия. Это отрыв тромба, который образуется в полостях или на клапанах сердца, и закупорка этим тромбом сосудов головного мозга. Кардиогенная эмболия объясняет около 20 % ТИА [6][7] . Причины эмболии:
- мерцательная аритмия ( фибрилляция предсердий) и другие нарушения ритма;
- инфаркт миокарда, постинфарктные аневризмы (истончение стенки миокарда с выпячиванием этого участка сердца) с образованием тромбов в левом желудочке;
- ревматические заболевания сердца;
- кардиопатии, эндокардиты;
- кальцифицирующий аортальный стеноз (сужение устья аорты на уровне аортального клапана из-за отложений кальция), кальциноз митрального клапана (отложения кальция на митральном кольце);
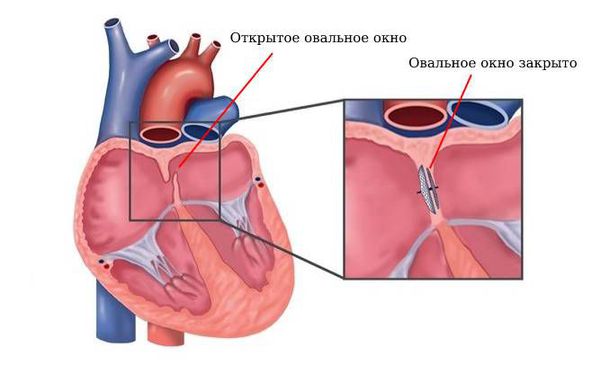
- врождённые пороки сердца с дефектами перегородок (например, открытое овальное окно), пролапс митрального клапана[2][3][4][5] .
- Коагулопатии (нарушение свёртываемости крови).
- Ангиопатии (поражение кровеносных сосудов), связанные с артериальной гипертензией, сахарным диабетом или другими причинами.
- Аномалии развития сонной или позвоночной артерий (перегиб, удвоение, гипо- или аплазия), коарктация аорты. Коарктация — это врождённое сужение аорты, в результате которого появляется участок с высоким давлением до сужения просвета и участок с низким давлением за суженной зоной.
- Компрессия позвоночных артерий патологически изменёнными шейными позвонками.
- Диссекция (расслоение) сонной или позвоночной артерии.
- Употребление симпатомиметиков.
- Васкулит (воспаление и разрушение стенок кровеносных сосудов).
Примерно в 5 % случаев, чаще у людей молодого возраста, ТИА, как и ишемический инсульт мозга, провоцируется другими причинами:
- Врождённые аномалии артерий.
- Мигрень.
- Гематологические нарушения (тромбоцитемия, полицитемия).
- Инфекции (простой герпес).
- Злокачественные новообразования (рак).
- Оральные контрацептивы.
- Беременность и послеродовой период.
- Болезнь Мойя-Мойя (редкое прогрессирующие заболевание, при котором сосуды головного мозга медленно сужаются).
- Митохондриальная цитопатия (группа системных заболеваний, которые обусловлены изменениями в митохондриальном или ядерном геноме клетки).
- Синдром холестериновой эмболизации [8][9][10] .
Причины ТИА у детей
- Врождённый порок сердца с церебральной тромбоэмболией (наиболее часто).
- Нарушения свёртываемости крови.
- Инфекция центральной нервной системы.
- Нейрофиброматоз (наследственное заболевание с образованием доброкачественных опухолей в коже, мягких тканях, нервной системе и внутренних органах).
- Васкулит.
- Болезнь Мойя-Мойя.
- Фибромускулярная дисплазия (перерождение эластической ткани сосудов с одновременным разрастанием волокнистых и гладкомышечных тканей).
- Болезнь Марфана.
- Туберозный склероз (редкое генетическое заболевание, при котором в органах и тканях образуются доброкачественные опухоли).
- Опухоль.
- Серповидноклеточная анемия.
- Очаговые артериопатии.
Факторы риска ТИА
Факторы риска, на которые можно повлиять:
- Злоупотребление алкоголем.
- Артериальная гипертензия.
- Курение.
- Дислипидемия (нарушение нормального соотношения липидов крови).
- Сахарный диабет (независимо от типа).
- Инсулинорезистентность.
- Избыточный вес (ожирение).
- Отсутствие физической активности.
- Неправильное питание (например, с высоким содержанием насыщенных жиров, транс-жиров и калорий).
- Стресс, депрессия.
- Употребление некоторых наркотиков (например, кокаина или амфетамина).
Факторы риска, на которые нельзя повлиять:
- Инсульт в прошлом у пациента или его родственников.
- Пожилой возраст. После 65 лет риск ТИА повышается. Это связно с изменением сосудистой стенки, которое происходит с возрастом. Кроме этого, с возрастом у людей развивается больше хронических заболеваний, которые тоже косвенно влияют на возникновение ТИА.
- Мужской пол.
Большой риск развития ТИА возникает во время и после операции на сердце. Также в группе риска люди с протезами сердечных клапанов. Нельзя точно сказать, возникнет ТИА после операции или нет, всё зависит от образа жизни человека и сопутствующих заболеваний.
Симптомы транзиторной ишемической атаки
ТИА может длиться всего несколько минут, симптомы часто проходят до того, как пациент обращается к врачу. Симптомы зависят от того, какой мозговой сосуд пострадал. При транзиторной ишемической атаке может наблюдаться:
- Преходящая слепота — потеря зрения на один или оба глаза.
- Парез (снижение силы мышц) в руке и/или ноге и/или мышцах лица.
- Нарушение чувствительности (онемение, ощущение «ползания мурашек») в мышцах лица, рук и/или ног.
- Нарушение равновесия и/или координации движений — шаткость при ходьбе.
- Нарушение речи, вплоть до тотальной афазии (невозможности говорить и воспринимать речь).
- Транзиторная глобальная амнезия (ТГА).
- Эпилептические приступы.
- Утрата сознания.
- Нарушение памяти, психомоторное возбуждение, нарушение поведения.
Преходящая слепота (транзиторная монокулярная слепота) — это внезапная кратковременная потеря зрения из-за нарушения кровотока в месте кровоснабжения глазничной, задней реснитчатой артерии или сосудов сетчатки [10] [12] .
Транзиторная глобальная амнезия (ТГА) — внезапное расстройство памяти на текущие и иногда отдалённые события. Симптоматика обычно длится нескольких часов (не более 24 часов), больные повторяют одни и те же вопросы, им нужно постоянно напоминать о том, что они только что делали. Бытовые и профессиональные навыки не теряются. Т. е. со стороны поведение человека может показаться странным из-за повторяющихся вопросов, но сам больной этого не замечает и ни на что не жалуется во время ТГА. Впоследствии память полностью возвращается. Неврологического дефицита при этом состоянии не наблюдается, т. е. координация движений и чувствительность не нарушается.
Среднее время эпизода ТИА — 8–14 минут. Большая часть транзиторных ишемических атак проходит в течение первого часа или быстрее. По данным российского врача-невролога В. А. Парфенова, длительность симптомов ТИА менее 1 часа отмечена у 43,5 % пациентов, от 1 до 3 часов — у 45,7 %, более 3 часов — у 10,9 %.
У детей симптомы ТИА такие же, как и у взрослых.
Патогенез транзиторной ишемической атаки
В основе патогенеза ТИА — временная ишемия (снижение или прекращение кровотока) в определённой зоне мозга из-за частичной или полной закупорки мозгового сосуда, чаще всего оторвавшимся тромбом.
В этом случае кровоснабжение мозга снижается, из-за чего уменьшается уровень обмена кислорода и нарушается работа нейронов головного мозга. На этом этапе ишемия обратима.
Клинические симптомы будут различаться в зависимости от поражённого сосуда и участка головного мозга, которую он кровоснабжает [13] [14] .
Классификация и стадии развития транзиторной ишемической атаки
В Международной классификации болезней 10-го пересмотра (МКБ-10) транзиторная ишемическая атака кодируется как G45 Преходящие транзиторные церебральные ишемические приступы (атаки) и родственные синдромы. В этой группе выделяют:
- G45.0 Синдром вертебро-базилярной артериальной системы.
- G45.1 Синдром сонной артерии (полушарный).
- G45.2 Множественные и двусторонние синдромы церебральных артерий.
- G45.3 Преходящая слепота.
- G45.4 Транзиторная глобальная амнезия.
- G45.8 Другие транзиторные церебральные ишемические атаки и связанные с ними синдромы.
- G45.9 Транзиторная церебральная ишемическая атака неуточнённая (спазм церебральной артерии, транзиторная церебральная ишемия) [15] .
По характеру клинических проявлений выделяют ТИА в каротидной системе и в вертебрально-базилярной:
- Каротидная система представлена внутренними сонными артериями, глазными артериями, передними и средними мозговыми артериями. Проявления ТИА в каротидном бассейне — временная слабость мышц руки и ноги с одной стороны тела (гемипарез) или какой-то одной конечности (монопарез), нарушение чувствительности и речи, иногда может быть преходящая слепота на один глаз.
- Вертебрально-базилярный бассейн представлен позвоночными артериями, которые сливаются в базилярную артерию, и задними мозговыми артериями. Симптомы — головокружение, тошнота, атаксия (расстройство координации движений), дизартрия (невнятная речь, «каша во рту»), двоение в глазах, снижение чувствительности на лице, нарушение чувствительности в конечностях с одной или двух сторон. Иногда может наблюдаться преходящая слепота на один глаз. ТИА в вертебрально-базилярном бассейне возникают почти в 4 раза реже, чем в каротидном.
Классификация ТИА по тяжести симптоматики:
- лёгкая — длится до 10 минут;
- средней тяжести — до нескольких часов;
- тяжёлая — до 24 часов [16] .
Классификация ТИА по частоте:
- редкие — 1–2 раза в год;
- средней частоты — 3–6 раз в год;
- частые — 1 раз в месяц и чаще.
Частота ТИА зависит от факторов риска.
Осложнения транзиторной ишемической атаки
Транзиторная ишемичекая атака — опасный предвестник ишемического инсульта.
Симптомы инсульта такие же, как и при ТИА – снижение чувствительности в руке и/или ноге, утрата работоспособности в конечностях, нарушение речи, асимметрия лица. ТИА отличается от инсульта только обратимостью симптомов [10] [17] [18] [19] .
Диагностика транзиторной ишемической атаки
Диагноз «транзиторная ишемическая атака», как правило, ставится на основании анамнеза, так как пациенты часто переносят ТИА «на ногах» и не обращаются к врачу. О перенесённом эпизоде ТИА часто узнают случайно, после консультации по другому поводу.
Основные задачи врача при постановке диагноза:
- Исключить инсульт в первые 3 часа от начала ТИА.
- Исключить другие заболевания с похожей симптоматикой, т. е. провести дифференциальную диагностику.
- Определить причины ТИА, чтобы вовремя начать необходимую профилактику инсульта головного мозга.
Сбор анамнеза
Во время беседы с пациентом и его близкими нужно обратить внимание на поведение, речь, походку и память. Если есть нарушения, например невнятная речь или шаткость при ходьбе, это может указывать на ТИА или инсульт.
Лабораторная диагностика
- Анализ крови: общий анализ с определением скорости оседания эритроцитов (СОЭ), биохимический анализ крови с оценкой уровня холестерина (липидный спектр), глюкозы, электролитов и сердечных ферментов. Выполняются для исследования общего состояния организма и факторов, которые могут привести к закупорке артерий.
- Анализ показателей свёртывающей системы крови: протромбиновое время, частичное тромбопластиновое время.
- Определение антифосфолипидных антител.
- Расширенное обследование показателей коагулограммы крови: антитромбин III, тромбиновое время, протеины С и S, белковые фракции и т. д. [21][22][23][24]
Инструментальная диагностика
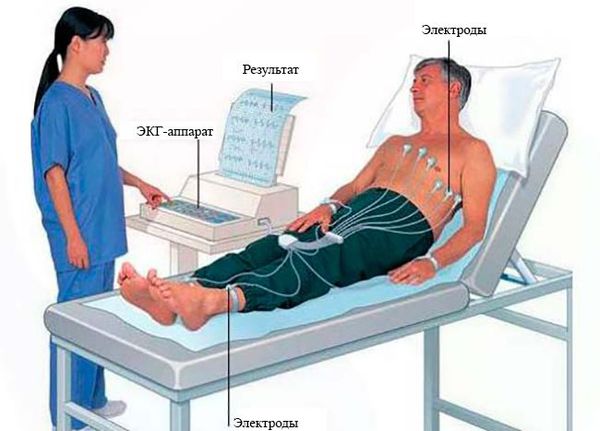
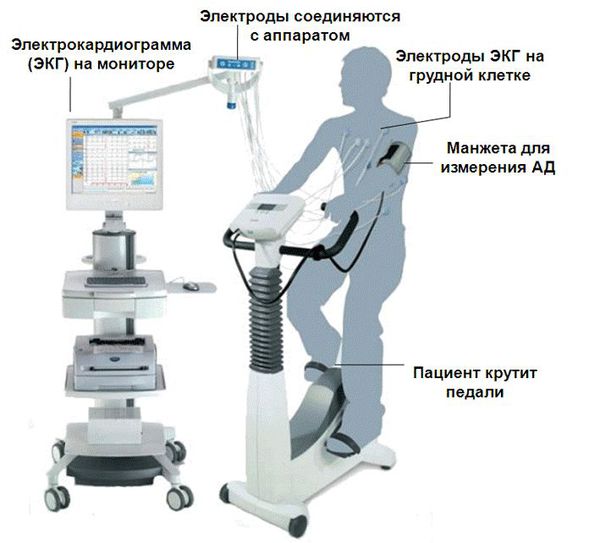
- Исследование сердца — электрокардиография (ЭКГ). С Помощью ЭКГ можно выявить пароксизмальную форму мерцательной аритмии, которая может вызвать эмболию мозговых сосудов.
- Ультразвуковое дуплексное сканирование сосудов головы и шеи (общих и внутренних сонных, позвоночных артерий). Если при этих исследованиях выявляется сужение магистральных сосудов головы более чем на 60 %, необходима консультация нейрохирурга для решения вопроса о хирургическом лечении.
- Неконтрастная компьютерная томография (если МРТ недоступна). КТ применяется, чтобы исключить другие патологии, которые также могут сопровождаться временной неврологической симптоматикой. К таким патологиям относятся: опухоль или гематома головного мозга, артериальные аневризмы или артериовенозные мальформации. КТ также проводится для ранней и своевременной диагностики острого нарушения мозгового кровообращения (ишемического инсульта, внутримозгового кровоизлияния).
- Магнитно-резонансная томография (МРТ) с диффузионно-взвешенной визуализацией. Считается более предпочтительным методом дифференциальной диагностики [20] .
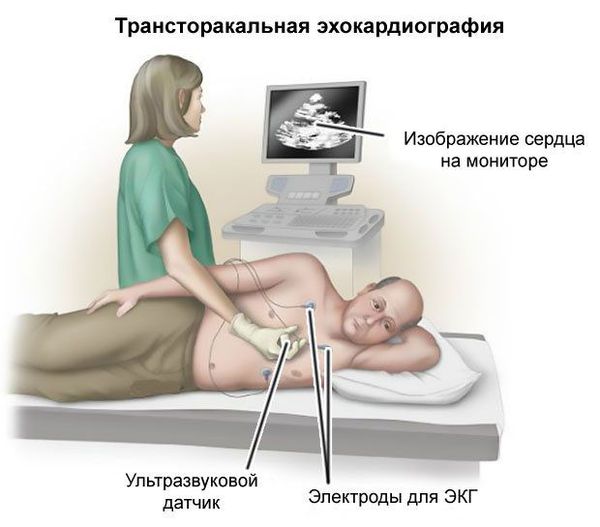
- Трансторакальная эхокардиография (ЭхоКГ) — исследование сердца с помощью ультразвука, при котором датчик находится на поверхности грудной клетки. ЭхоКГ проводится, чтобы исключить кардиогенную эмболию, когда данные указывают на кардиологическую патологию или когда возраст больного больше 45 лет.
- КТ-ангиография — рентгенологическое исследование сосудов головного мозга с контрастом. МР-ангиография — МР исследование сосудов головного мозга без контраста.
- Диагностика скрытых ишемических поражений миокарда, например, с помощью велоэргометрии и т. д.
Для выявления ТИА также можно использовать картирование биоэлектрической активности головного мозга и электроэнцефалографию (ЭЭГ):
- Электроэнцефалография проводится, когда нужно отличить ТИА от эпилепсии.
- Картирование биоэлектрической активности головного мозга — дополнительная обработка имеющейся записи ЭЭГ с помощью специальных компьютерных программ. При этом отображается карта распределения того или иного вида биоэлектрической активности в коре головного мозга. У части больных в сроки от нескольких дней до одного месяца после ТИА в некоторых участках головного мозга присутствуют патологические медленные волны и выявляется несоответствие физиологической биоэлектрической активности [25] .
Однако эти методы используются редко, потому что они более затратные и доступны не во всех лечебных учреждениях.
Дифференциальная диагностика
Проводится с такими патологиями, как мигрень, эпилептический припадок, опухоль головного мозга, преходящие глобальные амнезии, рассеянный склероз, гипогликемия, обморок, болезнь Меньера, дроп-атаки, меньероподобные синдромы, расслоение сонной артерии, менингит, инсульт, субарахноидальное кровоизлияние.
Лечение транзиторной ишемической атаки
Пациенты чаще всего обращаются за медицинской помощью уже после исчезновения симптоматики. Однако сразу после ТИА сохраняется высокий риск развития ишемического инсульта, поэтому антитромботическую терапию следует начинать сразу после исключения внутричерепного кровоизлияния.
Медикаментозное лечение
Пациенты с перенесённой ТИА обязательно должны получать антиагреганты или антикоагулянты. Выбор группы препаратов зависит от сопутствующей патологии сердца. Если есть мерцательная аритмия, то назначаются антикоагулянты, если нет — антиагреганты.
Антикоагулянты подавляют свёртывающую функцию крови, поэтому они необходимы для вторичной профилактики ТИА и инсультов. Антикоагулянты подбираются кардиологом. К ним относятся: гепарин и его производные; прямые ингибиторы тромбина; селективные ингибиторы фактора свёртывания крови Х (фактор Стюарта — Прауэра); антагонисты витамина К. По эффективности эти препараты практически одинаковые, выбор зависит от сопутствующей сердечной патологии, которую определит кардиолог.
Антиагреганты улучшают прохождение жидкости в тканях мозга, препятствуют тромбообразованию и предотвращают развитие острого нарушения кровоснабжения головного мозга. К антиагрегантам относятся:
- Аспирин (Ацетилсалициловая кислота), Индобуфен, Трифлузал , Тиклопидин, Клопидогрел;
- Абциксимаб, Монафрам, Эптифибатид, Тирофибан;
- Ифетробан, Сулотробан и др.;
- Атопаксар, Ворапаксар.
Для большинства пациентов подходит Аспирин. Другие варианты включают Клопидогрел или комбинацию Аспирина и Дипиридамола с пролонгированным высвобождением 2 раза в день [28] .
Антиагреганты применяются ежедневно и пожизненно. Как и у любого лекарственного препарата у них есть побочные эффекты. Нужно внимательно читать инструкцию и принимать строго по назначению врача.
Хирургическое лечение
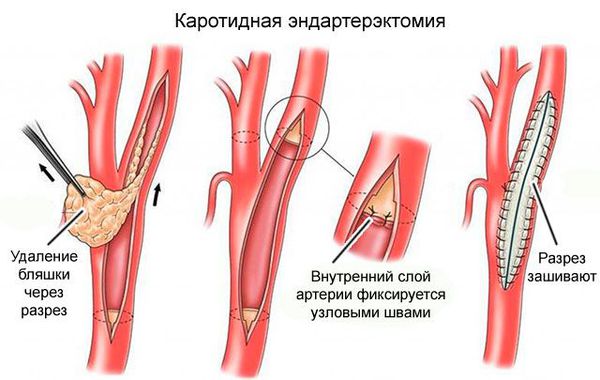
Каротидная эндартерэктомия. Проводится при сужении внутренних сонных артерий более чем на 50 %. Перед операцией делают церебральную ангиографию, чтобы подтвердить результаты УЗ-методов исследования и оценить внутримозговое кровообращение. После этого выполняется операция: из общей сонной артерии удаляются атеросклеротические бляшки.
Такое лечение эффективно у ряда пациентов, в первую очередь у больных без неврологического дефицита, но при сохраняющемся высоком риске развития инсульта.
При сужении артерий более чем на 70 % иногда применяются эндоваскулярные методики, например баллонная ангиопластика и стентирование сонной или позвоночной артерии.
Закрытие овального окна. При открытом овальном окне (врождённом сообщении между правым и левым предсердиями) проводят операцию по его закрытию.
Прогноз. Профилактика
После перенесённой ТИА пациенту нужно обследоваться, чтобы выяснить причину и предотвратить ишемический инсульт и другие заболевания сердечно-сосудистой и нервной системы.
Прогноз при ТИА лучше, когда она выражается только в виде транзиторной слепоты на один глаз. Это значит, что поражён небольшой участок мозговой ткани, восстановление в таком случае происходит быстро. Нарушение функций рук и/или ног указывает на то, что зона поражения мозга значительно обширнее, следовательно и прогноз менее благоприятный.
Наиболее частая причина смерти (около 50 %) после транзиторной ишемической атаки — заболевания сердца (в основном инфаркт миокарда) [22] .
Профилактика ТИА
Первичная профилактика проводится, чтобы предотвратить ТИА. Для этого необходимо:
- Скорректировать поведенческие факторы риска: отказаться от курения и злоупотребления алкоголем, увеличить физическую активность, снизить вес, ограничить потребление поваренной соли [31] .
- Лечение сопутствующих болезней: гиперхолестеринемии, артериальной гипертензии, сахарного диабета, заболеваний сердца.
Вторичная профилактика направлена на предотвращение повторных ТИА и инсульта. Исследования показали, что риск инсульта после ТИА снижается на 80 %, если своевременно применить методы вторичной профилактики [26] [27] :
- Хирургическое возобновление кровоснабжения в случае значительного сужения сонной артерии, которое сопровождается симптомами.
- Назначение антикоагулятнов пациентам с мерцательной аритмией и антиагрегантов больным без неё.
- Контроль уровня холестерина: назначение препаратов, нормализующих уровень холестерина.
- Лечение артериальной гипертензии.
- Изменение образа жизни: отказ от курения, снижение веса и др.
- У пациентов с диабетом — контроль уровня глюкозы в крови.
- Лечебная физкультура.
Источник