- Транспортировка больного ребенка
- Транспортировка больных детей
- Когда нужна срочная госпитализация
- Правила транспортировки пострадавших детей
- Высокое качество и надежность перевозки больных от ПегасМед
- Преимущества ПегасМед
- Чем осуществляется доставка
- Транспортировка детей первая помощь
- Седация детей
- Особенности транспортировки детей
- Оказания помощи на этапе смп Лихорадка.
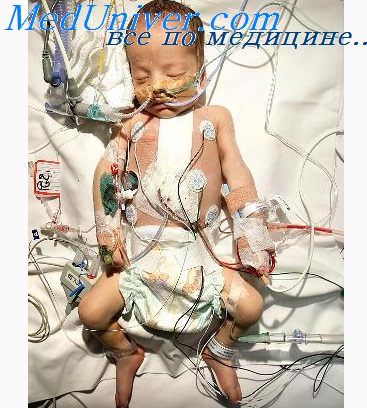
Транспортировка больного ребенка
Дети любознательны, активны, непоседливы. Они больше взрослых подвержены травматизму. Детский иммунитет слабее, чем у взрослых, поэтому малыши часто болеют. Слизистые оболочки у них нежные, пищеварительные процессы до конца не сформированы. Небольшие погрешности в питании приводят к отравлениям. Иногда больных детей приходится срочно госпитализировать. В этом всегда готовы помочь специалисты ПегасМед.
Транспортировка больных детей
Родители несут полную ответственность за воспитание и здоровье своих детей. Но если ребёнок заболел, родители не всегда могут оценить степень опасности. Медицинские специалисты ПегасМед по первому звонку готовы приехать на дом. Они сделают грамотное заключение о состоянии здоровья малыша, а при необходимости быстро доставят его в специализированное отделение больницы.
Когда нужна срочная госпитализация
Если с малышом случилась беда, следует немедленно вызывать врача. Только детский врач сможет оценить тяжесть состояние юного пациента. Выехавший на место педиатр решит, нужна ли ему срочная доставка в больницу. Экстренной госпитализации требуют не только серьёзные травмы, но ряд заболеваний:
- пневмония;
- астма;
- острые аллергические реакции.
Иногда мелкие игрушки или их части попадают в дыхательные пути ребёнка. Малыш начинает задыхаться. Нужна срочная транспортировка в больницу. Травмы и ожоги являются частыми спутниками детских шалостей. При их возникновении маленьким шалунам необходима помощь травматолога. Очень опасны пищевые отравления. Такие патологии требуют экстренной медицинской помощи.
Правила транспортировки пострадавших детей
Транспортировка больного ребёнка – процесс ответственный. При перевозке маленьких пациентов следует соблюдать особую осторожность. Если малыш находится в сознании и его состояние соответствует средней тяжести, то при перевозке его сопровождает взрослый. Маленьких детей родители должны держать на коленях. Детей старшего возраста транспортируют на носилках. Если состояние малыша требует реанимации, то родители к сопровождению не допускаются.
Особое внимание уделяется перевозке грудных младенцев. Новорождённых следует перевозить на руках, завернув в тёплое одеяло. В холодное время года крошечного пациента обкладывают грелками, изолируя тело пелёнкой. У младенцев слабая терморегуляция. Они очень восприимчивы к холоду. Современные машины неотложной помощи оборудованы специальными боксами для перевозки новорождённых детей.
Высокое качество и надежность перевозки больных от ПегасМед
Оказание неотложной помощи маленькому пациенту требует затрат. Это:
- квалифицированная помощь врача;
- работа служебного транспорта;
- дорогостоящее оборудование;
- помощь санитаров.
Главная цель ПегасМед — благополучие маленьких пациентов. Любая медицинская помощь оказывается по сравнительно низким ценам. ПегасМед стремится сделать услуги по транспортировке заболевших малышей доступными для различных категорий граждан.
Преимущества ПегасМед
С маленьким человеком случилось несчастье? В ПегасМед всегда готовы помочь. Все врачи имеют большой опыт работы. Они получили серьёзную практику, помогая больным и пострадавшим в различных районах страны. Реаниматологи оказывали помощь людям, попавшим в аварии и катастрофы. Опытные специалисты – главная гордость компании.
Чем осуществляется доставка
Больной ребенок в самолете может сопровождаться родителями — самолет для такой перевозки оборудован всем необходимым. решение о том, каким самолетом лучше перевозить ребенка, вам подскажут специалисты ПегасМед.
Консультант нашей компании на связи круглосуточно. Он даст исчерпывающие ответы на все вопросы. Случилась беда с малышом? Позвоните в ПегасМед. Ваш звонок не останется без внимания.
Источник
Транспортировка детей первая помощь
• Поскольку педиатрическая помощь сосредоточена главным образом в специализированных центрах, необходимость в транспортировке детей возникает часто, особенно в тех случаях, когда требуется лечение в специализированном отделении, например ожоговом или реанимационном.
• Транспортировку до отделения реанимации обычно осуществляют специализированные многопрофильные бригады, благодаря чему интенсивная терапия не прекращается и в пути.
• Используя различные виды транспорта, можно перевозить больных на значительные расстояния. Перед транспортировкой, независимо от ее причины, ребенку должна быть проведена следующая подготовка:
— обеспечена проходимость дыхательных путей;
— стабилизированы гемодинамика и дыхание;
— налажен необходимый мониторинг;
— установлен венозный катетер;
— начата инфузионная терапия;
— обработаны и перевязаны раны;
— подготовлена медицинская документация, результаты рентгенографии и лабораторных исследований.
• Детей первых месяцев жизни перевозят в специальных транспортировочных кувезах, в которых температура поддерживается в пределах термонейтрального диапазона и имеется запас газовой смеси (в баллонах) для встроенного респиратора. Перед транспортировкой обязательно проверяют заполненность баллонов. Кроме того, всегда берут с собой мешок Амбу на случай, если газовой смеси окажется недостаточно. Транспортировочные кувезы оснащены встроенными приборами для мониторинга Sa02, ЧСС, АД, частоты дыхания, F02, ЭКГ, РАС02 (ЕТС02) и температуры тела.
• Персонал должен быть хорошо подготовлен к оказанию помощи во время транспортировки и уметь пользоваться оборудованием. Инструменты и оборудование, необходимые при транспортировке, должны комплектоваться так, чтобы помощь можно было оказать ребенку любого возраста от грудного до подросткового. В обязательный набор входят:
— оборудование для обеспечения проходимости дыхательных путей;
— отсос и другое оборудование для санации дыхательных путей;
— системы для в/в инфузий, венозные катетеры, иглы (в том числе для внутрикостного введения) и инфузионные растворы;
— оборудование для мониторинга;
— фонендоскоп;
— препараты, оказывающие седативноедействие, анальгетики, инотропные средства и миорелаксанты.
Седация детей
Многие диагностические и лечебные вмешательства, которые можно без опаски провести у бодрствующих взрослых, у детей требуют общей анестезии, особенно если они длительные или болезненные. Вместе с тем в последнее время значительно возрос интерес к различным режимам седации у детей. Седация менее инвазивна, чем общая анестезия, и обходится дешевле.
Седация — это медикаментозное угнетение ЦНС до степени, позволяющей провести диагностическое или лечебное вмешательство и одновременно поддерживать словесный контакт с больным.
Во время седации больной в состоянии поддерживать проходимость дыхательных путей, его защитные рефлексы не угнетены. Если лекарственное средство вызвало утрату сознания, то возникшее состояние является общей анестезией. Предложен термин «глубокая седация», однако не совсем понятно, что под ним подразумевается. У детей младшего возраста очень трудно определить глубину седации и понять, когда седация переходит в общую анестезию.
В методических указаниях Министерства здравоохранения страны рекомендовано более широкое применение седации и местной анестезии в стоматологии; напротив, использовать общую анестезию нужно, только если нет другого выхода.
Источник
Особенности транспортировки детей
Транспортировку детей, находящихся в сознании и в состоянии средней тяжести, осуществляют с одним сопровождающим. Детей раннего возраста держат на руках или на коленях. При пневмонии, бронхиальной астме, стенозирующем ларинготрахеите, инородных телах верхних дыхательных путей, после перенесенного отека лёгких, детей держат вертикально. Детей старшего возраста в этих случаях перевозят на носилках с приподнятым изголовьем. Детей в крайне тяжелом состоянии, требующих реанимационных мероприятий, перевозят отдельно от родителей.
Во избежание заноса инфекции в лечебное учреждение врач, прежде чем занести ребенка в приемное отделение, должен выяснить у медицинского персонала стационара вопрос о наличии карантина по той или иной инфекции.
Новорожденных детей, недоношенных или с какой-либо патологией из родильного дома или из квартир транспортируют в машине скорой помощи на руках. Ребенка необходимо завернуть в теплое одеяло, обложив его грелками с температурой воды 40-50 Сº (при этом, между грелками и телом ребенка должна быть достаточная прослойка ткани), поскольку эти дети, в связи с недостаточной функцией терморегуляции, особенно чувствительны к охлаждению. В пути необходимо следить за тем, чтобы не произошла аспирация рвотных масс при срыгивании. Для этого держат ребенка на руках вполоборота, а во время рвоты переводят в вертикальное положение. После рвоты нужно очистить полость рта ребенка с помощью резинового баллончика.
ОСНОВНЫЕ патологические состояния В ПЕДИАТРИИ, ТРЕБУЮЩИЕ
Оказания помощи на этапе смп Лихорадка.
Лихорадка (febris, pyrexia) — это защитно-приспособительная реакция организма, возникающая в ответ на воздействие патогенных раздражителей, и характеризующаяся перестройкой процессов терморегуляции, приводящей к повышению температуры тела, стимулирующей естественную реактивность организма.
В зависимости от степени повышения аксиллярной температуры:
Субфебрильная 37,2-38,0 С.
Умеренная фебрильная 38,1-39,0 С.
Высокая фебрильная 39,1-40,1 С.
Чрезмерная (гипертермическая) свыше 40,1 С.
«Красная» («розовая») лихорадка.
«Белая» («бледная») лихорадка.
Снижение температуры тела необходимо в следующих случаях:
у детей до 3мес. жизни при температуре тела более 38,0 о С;
у ранее здоровых детей в возрасте от 3месяцев до 6 лет, при температуре тела более 39,0 о С;
у детей с заболеваниями сердца и легких, потенциально опасных по развитию ОСН и ОДН, при температуре тела более 38,5 о С.
умеренная фебрильная лихорадка (более 38,0 С) у детей с судорожным синдромом (любой этиологии), а также при заболеваниях ЦНС, потенциально опасных по развитию данного синдрома:
все случаи бледной лихорадки при температуре 38,0 С и более.
Розовая лихорадка — повышение температуры тела, когда теплоотдача соответствует теплопродукции, клинически это проявляется нормальным поведением и самочувствием ребенка, розовой или умеренно гиперемированной окраской кожи, влажной и теплой на ощупь, учащение пульса и дыхания соответствует повышению т-ры (на каждый градус свыше 37 С. одышка становится больше на 4 дыхания в мин, а тахикардия – на 20 ударов в минуту). Это прогностически благоприятный вариант лихорадки.
Бледная лихорадка — повышение температуры тела, когда теплоотдача из-за существенного нарушения периферического кровообращения неадекватна теплопродукции, лихорадка приобретает неадекватное течение. Клинически при этом отмечаются нарушение состояния и самочувствия ребенка, сохраняющийся озноб, бледность кожных покровов, акроцианоз, холодные стопы и ладони, тахикардия, одышка. Эти клинические проявления свидетельствуют о патологическом течении лихорадки, прогностически неблагоприятны и являются прямым указанием на необходимость оказания неотложной помощи на догоспитальном этапе.
Гипертемический синдром – крайне тяжелое состояние, обусловленное бледной лихорадкой в сочетание с токсическим поражением ЦНС; клиника бледной лихорадки с общемозговой симптоматикой и различной степенью нарушения сознания.
1. Объем обследования
Повышение температуры тела.
Время начала заболевания
Характер гипертермии (суточные колебания температуры, максимальное значение, эффект жаропонижающих препаратов – если применялись)
Выяснение сопутствующей патологии; аллергоанамнез.
Оценка общего состояния.
Оценка витальных функций (дыхание, гемодинамика).
Осмотр кожного покрова.
Измерение ЧД, АД, ЧСС, Sat О2, температуры тела;
Определение типа лихорадки.
2. Объем медицинской помощи
Неотложная помощь при «розовой» лихорадке
Парацетамол внутрь в разовой дозе 10-15 мг/кг.
Физические методы охлаждения:
ребенка раскрыть, максимально обнажить, обеспечить доступ свежего воздуха, не допуская сквозняков, вода не менее 37,0 С, обтирают влажным тампоном, дают ребенку обсохнуть, повторяют 2-3 раза с интервалом 10-15 минут, обдувание вентилятором, прохладная мокрая повязка на лоб, холод на область крупных сосудов.
Внутримышечное введение жаропонижающих препаратов, если в течение 30 минут гипертермия не купируется:
50% раствор Метамизола натрия (Анальгин) 0,01 мл/кг детям первого года жизни, старше года – 0,1 мл/год в сочетании с 1 % раствором Дифенгидрамина (Димедрол) 0,01 мл/кг детям первого года жизни, старше 1 года – 0,1 мл/год, но не более 1 мл. или Клемастин (Супрастин), Хлоропирамин (Тавегил) 2% — 0,1-0,15 мл. на 1 год жизни, но не более 1,0 мл. в/м.
— Продолжать физические методы охлаждения.
Неотложная помощь при «бледной» лихорадке
Парацетамол внутрь в разовой дозе 10-15 мг/кг.
Никотиновая кислота внутрь в разовой дозе 0,05 мг/кг
провести растирание кожи конечностей и туловища, прикладывание теплой грелки к стопам.
внутримышечное введение жаропонижающих препаратов, если в течение 30 минут гипертермия не купируется:
50% раствор Метамизола натрия (Анальгин) 0,01 мл/кг детям первого года жизни, старше года – 0,1 мл/год в сочетании с 1 % раствором Дифенгидрамина (Димедрол) 0,01 мл/кг детям первого года жизни, старше 1 года – 0,1 мл/год, но не более 1 мл или Клемастин (Супрастин), Хлоропирамин (Тавегил) 2% — 0,1-0,15 мл. на 1 год жизни, но не более 1,0 мл.
Папаверин 2% — до 1 года – 0,1-0,2 мл, старше 1 года – 0,2 мл/год жизни или Но-шпа 0,05 мл/кг в/м.
При отсутствии эффекта в течение 30 минут – внутривенно Дроперидол 0,25% -0,1 мл/кг.
Неотложная терапия и тактика при гипертермическом синдроме:
Обеспечение венозного доступа.
Инфузионная терапия – раствор 0,9% натрия хлорид или 5% глюкозы – 20 мл/кг/час.
При судорогах – Диазепам (Реланиум) 0,3-0,5 мг/кг в/в.
50% раствор Метамизола натрия (Анальгин) 0,01 мл/кг детям первого года жизни (с 3-х месяцев), старше года – 0,1 мл/год в сочетании с 1 % раствором Дифенгидрамина (Димедрол) 0,01 мл/кг детям первого года жизни, старше 1 года – 0,1 мл/год, но не более 1 мл или Клемастин (Супрастин), Хлоропирамин (Тавегил) 2% — 0,1-0,15 мл. на 1 год жизни, но не более 1,0 мл.
Папаверин 2% — до 1 года – 0,1-0,2 мл, старше 1 года – 0,2 мл/год жизни или Но-шпа 0,05 мл/кг (с осторожностью при брадикардии) в/м.
При отсутствии эффекта в течение 30 минут – внутривенно Дроперидол 0,25% -0,1 мл/кг.
● Вызов реанимационной бригады:
— Неэффективность самостоятельного дыхания (необходимость интубации трахеи и проведение ИВЛ);
— Нарушение сознания по ШКГ 8 и менее баллов;
— Не стабильность показателей центральной гемодинамики.
— Не купирующаяся лихорадка.
3. Критерии эффективности
Полное купирование лихорадки
Отсутствие нарушений витальных функций
Доставка в специализированное лечебное учреждение
4.Тактические действия бригад
Госпитализации подлежат дети – с «белой» или не купирующей лихорадкой, при сочетании лихорадки и судорожного синдрома.
При температуре 39,5 С и выше — дети нетранспортабельны!
Не менее чем за 10-15 минут до прибытия в приемный покой – информировать о транспортировке тяжелого пациента врачей специализированного отделения с указанием возраста и проводимой терапии.
В сопроводительном документе обязательно указать: степень тяжести на момент первичного осмотра, ЧД, ЧСС, АД, температуру тела, проведенную терапию.
Острый стенозирующий ларинготрахеит
Острая респираторная вирусная, реже бактериальная инфекция, сопровождающаяся обструкцией верхних дыхательных путей ниже голосовых связок и развитием острой дыхательной недостаточности.
Источник