- Техника правильного выполнения внутримышечных инъекций
- Места для инъекций
- Этапы проведения уколов
- Возможные осложнения
- Внутримышечное введение лекарственных препаратов
- Особенности и преимущества внутримышечного введения
- Как выполняется внутримышечное введение лекарственных средств
- Тест НМО с ответами по теме «Внутримышечная инъекция»
Техника правильного выполнения внутримышечных инъекций
Внутримышечная инъекция – это простой и популярный метод введения медикаментов в организм человека. Однако при неаккуратном проведении этой процедуры могут возникнуть осложнения, избежать которых можно, если владеть правильной техникой ее выполнения.
Знание алгоритма процедуры внутримышечных инъекций нужно не только врачам. В жизни каждого человека может произойти ситуация, когда необходимо проколоть курс уколов самостоятельно. Прежде, чем отрабатывать внутримышечные инъекции на практике, нужно тщательно изучить теорию, касающуюся этой манипуляции. Соблюдение всех норм позволит избежать осложнений.
Места для инъекций
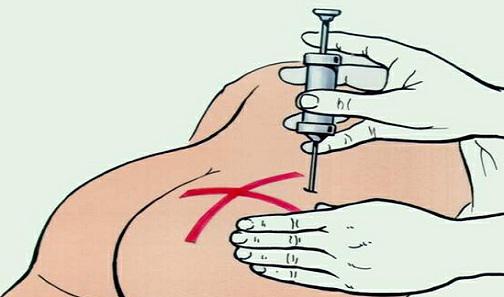
Наилучшие места для внутримышечных уколов – это верхняя часть ягодицы, широкая мышца бедра и дельтовидная мышца плеча. При выполнении инъекции в ягодицу ее нужно зрительно разделить на 4 квадранта. Укол делается в верхний наружный квадрант – это самый безопасный участок без крупных нервов и сосудов. В случае бедра так же на 4 квадранта делят его переднюю поверхность. Колют во внешний наружный квадрант.
Правильное место для укола в плечо можно найти так: мысленно разделить руку от локтевого до плечевого сустава на 3 одинаковых участка. Центр средней области будет наиболее подходящим местом. Однако сделать укол в плечо без чьей-либо помощи сложнее, чем в бедро или ягодицу.
- Совет: если в/м инъекции назначены курсом, а не единичной процедурой, каждый раз выбирайте другое место, а также старайтесь не попадать в точки предыдущих уколов, чтобы не провоцировать воспаления и уплотнения.
- Важно: перед выполнением инъекции в любую мышцу ее нужно максимально расслабить, чтобы не допустить поломки иглы в процессе.
Этапы проведения уколов
Процедура внутримышечных инъекций делится на следующие этапы:
- Готовятся медицинские расходные материалы. Нужны: стерильный шприц, лекарственный препарат в ампуле, салфетки спиртовые для инъекций (или спирт + ватные диски). Шприц нужно проверить на свободную проходимость иглы, пропустив через нее воздух посредством движением поршня. Если медикамент находится не в готовом растворе, а в порошке, то его нужно развести в правильных пропорциях специальным растворителем.
- Проводятся асептика ампулы и набор лекарства. Ампула дезинфицируется спиртовой салфеткой в месте вскрытия, после чего раствор набирается внутрь шприца. Нужно стараться, чтобы игла не касалась стенок ампулы.
- Выбирается место укола на теле пациента. После оно обрабатывается проспиртованной салфеткой – круговыми движениями наружу от центра. Это обязательная манипуляция в целях предотвращения осложнений внутримышечных инъекций.
- Шприц очищается от воздуха. Шприц поднимается иглой вверх и из него выпускается воздух. Надавливать на поршень нужно, пока из иглы не появится маленькая капля препарата.
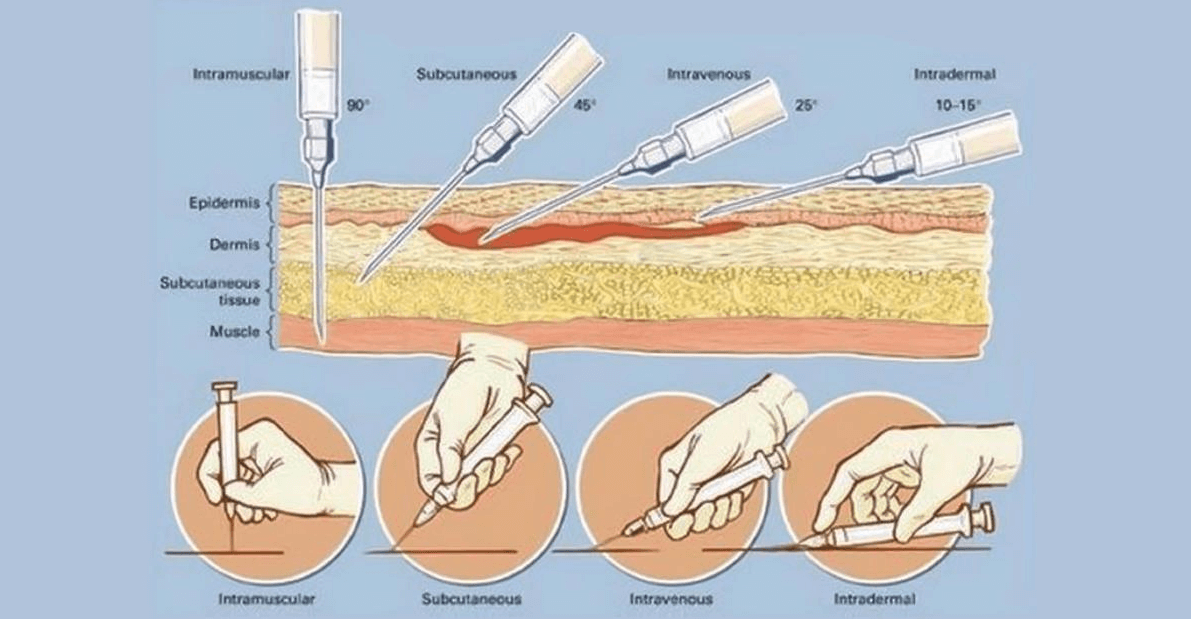
- Делается инъекция. Она выполняется быстрым движением, под прямым углом. Лекарство нужно вводить постепенно, с равной силой надавливая на поршень шприца.
- Шприц извлекается. После введения лекарства иглу резко достают под тем же углом, под которым она была введена, приложив к месту укола салфетку со спиртом и слегка помассировав ею кожу. Это так же важно сделать после укола, как и до него.
Возможные осложнения
Некорректное выполнение внутримышечного укола может спровоцировать появление различных осложнений: от незначительных до болезненных. Поэтому лучше ознакомиться с возможными из них еще до того, как они появятся:
- Гематома. Образуется, когда игла затрагивает кровеносный сосуд, либо в том случае, когда препарат вводят слишком быстро. Профилактикой небольших кровоизлияний является использование для уколов достаточно острых игл и соблюдение правильной техники. Если гематома уже образовалась, к ней нужно приложить спиртовой компресс. Для ускорения рассасывания гематом нужно наносить специально предназначенные для этого мази.
- Инфильтрат. Признак инфильтрата – это уплотнение и болезненность на месте укола. Они возникают при многочисленных инъекциях в одно и то же место и из-за неправильной техники введения лекарства. Чтобы не провоцировать возникновение инфильтрата, необходимо внимательно выбирать места для инъекции, менять их, контролировать температуру вводимых препаратов и правильно проводить все манипуляции. Если инфильтрат возник, рекомендуется приложить к нему согревающий компресс. Также ускоряет рассасывание уплотнений сетка из йода.
- Поломка иглы. Это может произойти из-за сильной напряженности в мышцах в процессе инъекции, из-за плохого качества иглы, а также из-за введения иглы до самой канюли. Чтобы не сломать иглу, ее нужно вводить на глубину не более 2/3 ее длины. Во время процедуры пациент должен лежать. Если игла сломалась, чтобы ее вытащить, нужно воспользоваться пинцетом. Если обломок попадет слишком глубоко под кожу, необходимо обратиться к врачу для его хирургического извлечения.
- Абсцесс. Если не следовать правилам обеззараживания, может развиться абсцесс – гнойное воспаление. Признаками являются покраснение кожи, боль, повышение общей температуры. Чтобы не допустить абсцесса, необходимо соблюдать правила асептики. Если осложнение уже произошло, назначается оперативное вмешательство.
Если от постинъекционного осложнения не удается избавиться самостоятельно, обязательно покажитесь медицинскому работнику.
Желаем, чтобы необходимые уколы проходили для вас всегда легко и безболезненно.
Источник
Внутримышечное введение лекарственных препаратов
Внутримышечные инъекции – один из способов введения лекарственных растворов, в котором не участвует пищеварительный тракт.
Лекарство при этом попадает в мышцу. Наиболее часто оно вводится в область ягодицы, а также в области плеча и бедра.
Внутримышечные инъекции имеют несколько преимуществ над подкожными и внутривенными.
Особенности и преимущества внутримышечного введения
Главный плюс такого метода — низкая мышечная чувствительность по сравнению с кожей и подкожной тканью. В связи с этим выделяются и другие плюсы процедуры:
- Вещества быстрее и легче всасываются благодаря сокращениям мышц;
- Этим методом врачи вводят пациенту лекарства в растворах, которые не раздражают мягкие ткани;
- Процедура позволяет вводить лекарства, которые нужно применять с длинными интервалами.
Стоит помнить, что все эти преимущества и гроша не стоят, если делать инъекцию будет непрофессиональный медработник. Поэтому доверяйте своё здоровье только опытным врачам.
Как выполняется внутримышечное введение лекарственных средств
Сперва врач обязан вымыть и высушить руки, обработать их антисептиком. После – посмотреть на срок годности препарата, удостовериться в отсутствии осадка и целостности упаковки.
Пациент должен удобно лечь на живот или на бок, расслабиться. Врач подбирает место, куда вводить лекарство. Он прощупывает мышцу, чтобы избежать возможных осложнений; далее обрабатывает кожу антисептическими салфетками. Только после этого врач приступает к инъекции:
- Кожу в месте прокола необходимо раздвинуть большим и указательным пальцами, чтобы увеличить размер мышцы: это облегчит проникновение иглы;
- При введении препарата в плечо или бедро шприц держать под углом, как ручку, во всех остальных случаях — перпендикулярно коже;
- Игла проникает легко и спокойно на 2/3 длины. Стоит посмотреть: нет ли крови в шприце. Для этого нужно слегка оттянуть его поршень;
- Лекарство вводится не спеша, врач аккуратно придерживает иглу и размеренно нажимает на поршень;
- Врач быстрым и лёгким движением вынимает иглу из проколотого места, предварительно зажатого антисептическим шариком;
- Далее он массирует проколотую область прижатым шариком;
- Под конец шприц и шарик откладываются в лоток для использованных материалов;
- Пациенту накладывается повязка, закрепляемая лейкопластырем.
Отдельного внимания заслуживает введение инъекции в ягодичную мышцу. При этом врач должен работать именно с наружным верхним квадрантом ягодичной области. Здесь лучше развит мышечный слой и система кровеносных и лимфатических сосудов, что ускорит всасывание раствора. В других же квадрантах расположены седалищный нерв и крупные сосуды, что делает работу с ними очень рискованной.
Сделать внутримышечную инъекцию можно в клинике восстановительной медицины. Здесь работают квалифицированные врачи и медсёстры, умело обращающиеся с пациентами. Они вежливо встретят вас, ответят на все тематические вопросы, сделают процедуру быстро и безболезненно.
Записаться на приём можно, позвонив по телефонам: +7 (8552) 78-09-35, +7 (953) 482-66-62; или же на сайте клиники.
Источник
Тест НМО с ответами по теме «Внутримышечная инъекция»
Внутримышечные инъекции – часто выполняемые процедуры, имеющие многочисленные риски. Последнее время растет число исков к медсестрам по поводу осложнения внутримышечных инъекций. Необходимо изучить меры профилактики этих осложнений. Безопасная технология выполнения внутримышечных инъекций должна быть описана в виде четкого пошагового алгоритма (СОПа), который будет использоваться для учебно-тренировочных целей всеми медицинскими сестрами.
1. С какой целью осуществляют захват мышцы в складку при выполнении внутримышечных инъекций?
1) чтобы попасть иглой строго в мышцу у спортсменов с сильно развитой мускулатурой;
2) в целях обезболивания;
3) это неправильный, устаревший прием, который не следует рекомендовать медицинским сестрам при выполнении внутримышечных инъекций;
4) чтобы попасть иглой строго в мышцу у истощенных больных и детей с плохо развитой мускулатурой;
5) этот прием является просто привычкой у медицинских сестер «старой школы», которая не имеет под собой научного обоснования.
2. Особенности развития подкожно-жирового слоя в вентро-ягодичной области
1) не изучалась;
2) широко варьирует, от 1 до 10 и более см;
3) в среднем, одинакова у большинства людей и равна примерно 7 мм;
4) широко варьирует, от 10 до 20 и более см;
5) в среднем, одинакова у большинства людей и равна примерно 3,5 мм.
3. Длина иглы для внутримышечной дорзо-ягодичной инъекции женщине весом 130 кг
1) 3 см;
2) 12-15 см;
3) 40 мм;
4) 5 см;
5) 8-10 см.
4. Максимальный объем лекарственного вещества, который можно вводить при вентро-ягодичную область?
1) 10 мл;
2) 4 мл;
3) 1мл;
4) 2 мл;
5) 15 мл.
5. Когда впервые была предложена вентро-ягодичная инъекция?
1) в 2010 году;
2) неизвестно;
3) это старая методика, известная с древних времен;
4) в 18-ом веке;
5) в середине 20-века.
6. Метод Захлебена позволяет определить место
1) инъекции в дельтовидную мышцу;
2) дорзо-ягодичной инъекции у взрослых;
3) вентро-ягодичной инъекции у детей;
4) вентро-ягодичной инъекции у взрослых;
5) дорзо-ягодичной инъекции у детей.
7. Особенности вентро-ягодичной инъекции
1) можно делать в любом положении пациента, в том числе в положении лежа не боку;
2) имеет высокие риски повреждения надкостницы подвздошной кости;
3) позволяет ввести большие объемы лекарственных средств (более 10 мл);
4) имеет высокие риски травмирования седалищного нерва;
5) очень болезненная.
8. Максимальный объем, допускаемый при внутримышечном введении лекарств взрослым
1) 3 мл;
2) 10 мл;
3) 20 мл;
4) 5 мл;
5) 25 мл.
9. Почему рекомендуется менять иглу после набора лекарственного препарата из флакона
1) это требование санитарного законодательства;
2) игла контаминируется микроорганизмами и повышает риск инфекций, связанных с оказанием медицинской помощи;
3) игла тупится, и инъекция будет более болезненной;
4) эта рекомендация не основана на доказательствах и не имеет смысла;
5) игла становится менее прочной и может сломаться.
10. По скольким признаком проводится идентификация пациента перед выполнением внутримышечной инъекцией?
1) по четырем признакам;
2) порядок идентификации пациента не регламентирован;
3) по трем признакам;
4) по одному признаку;
5) по двум признакам.
11. Какой из перечисленных ниже способов введения лекарств, как правило, обеспечивает их максимальную биодоступность?
1) внутривенный;
2) внутримышечный;
3) подкожный;
4) пероральный;
5) ректальный.
12. Риски использования раствора лидокаина при разведении антибиотиков для внутримышечных инъекций
1) лидокаин обладает кардиотоксическим эффектом;
2) лидокаин обладает гепатотоксическим эффектом;
3) лидокаин обладает ототоксическим эффектом;
4) лидокаин обладает нефротоксическим эффектом;
5) лидокаин — сильный аллерген.
13. Какие перчатки используют при выполнении внутримышечной инъекции?
1) хирургические;
2) двухслойные;
3) нестерильные;
4) стерильные;
5) повышенной прочности.
14. Доказательная медицина — это
1) раздел судебной медицины;
2) раздел практической медицины;
3) медицинская практика, каждый шаг который обоснован, его целесообразность достоверно доказана;
4) дифференциальная диагностика заболеваний;
5) требование обязательного обоснования назначенного лечения в истории болезни.
15. Каков средний срок хранения вскрытых (с проколотой крышкой) многодозовых флаконов?
1) не более 30 суток;
2) 2 месяца;
3) полгода;
4) 15 суток;
5) 1 сутки.
16. С какой целью при выполнении внутримышечной инъекции следует растягивать кожу перед введением иглы?
1) этот прием помогает ввести иглу строго в мышцу при внутримышечных инъекциях маленьким детям с плохо развитой мускулатурой;
2) это необоснованная рекомендация, которая не проверена в научном эксперименте;
3) этот прием уменьшает болевые ощущения;
4) этот прием помогает ввести иглу строго в мышцу при внутримышечных инъекциях истощенным больным с плохо развитой мускулатурой;
5) этот прием увеличивает точность введения иглы.
17. Для какой цели используются медицинские перчатки при выполнения внутримышечной инъекции?
1) защиты медсестры (возможно ранение сосуда и кровотечение);
2) защиты окружающей среды;
3) обеспечения стерильности;
4) защиты пациента.
18. Какое анатомическое образование можно повредить при дорзо-ягодичной инъекции
1) бедренную артерию;
2) седалищный нерв;
3) бедренный нерв;
4) приводящий нерв;
5) капсулу тазобедренного сустава.
19. Лекарство при внутримышечных инъекциях вводят со скоростью
1) 0,5 мл в 10 сек;
2) 1 мл в 1 сек;
3) 1 мл в 5 сек;
4) 1 мл в 10 сек;
5) 0,5 мл в 20 сек.
20. Недостаток дорзо-ягодичной инъекции по сравнению с вентро-ягодичной инъекцией
1) сложная топография, трудно точно определить место инъекции;
2) более медленное рассасывание введенного лекарственного вещества из-за плохого кровоснабжения этой области;
3) это неправильное утверждение, дорзо-ягодичный метод не имеет недостатков по сравнению в вентро-ягодичным методом;
4) большая болезненность, так как в этой области находится много болевых рецепторов;
5) тонкий жировой слой в этой области создает угрозу повреждения надкостницы подвздошной кости.
21. Какой из перечисленных ниже способов введения лекарств, как правило, обеспечивает их самую низкую биодоступность?
1) внутривенный;
2) подкожный;
3) пероральный;
4) внутримышечный;
5) ректальный.
22. Сколько времени должно пройти от момента окончания введения лекарственного вещества до момента изъятия иглы
1) около 10 секунд;
2) иглу можно внимать сразу после того, как введено лекарство;
3) на усмотрение медицинской сестры;
4) 1 минута;
5) 30 секунд.
23. Самая частая причина развития постинъекционного абсцесса
1) плохая обработка кожи в месте инъекции;
2) несоблюдение z-метода;
3) неправильный выбор места инъекции;
4) введение лекарственного препарата не в мышцу, а в подкожно-жировую клетчатку;
5) несоблюдение правила аспирации.
24. Вентро-ягодичную инъекцию делают в
1) большую запирательную мышцу;
2) среднюю ягодичную мышцу;
3) большую ягодичную мышцу;
4) малую ягодичную мышцу;
5) грушевидную мышцу.
25. Сколько времени следует наблюдать за пациентом после выполнения ему внутримышечной инъекции?
1) наблюдать не нужно;
2) 1 час;
3) 1 сутки;
4) примерно 15-30 минут, подробнее уточнить в инструкции по применению;
5) 5 минут.
26. Место введения иглы при внутримышечной инъекции в дельтовидную мышцу
1) по внутренней поверхности плеча на 1-2 см ниже акромиального отростка лопаточной кости;
2) по медиальной поверхности плеча на 3-5 см ниже акромиального отростка лопаточной кости;
3) по наружной поверхности плеча на 1-2 см ниже акромиального отростка лопаточной кости;
4) по наружной поверхности плеча на 3-5 см ниже акромиального отростка лопаточной кости;
5) по наружной поверхности плеча на 10 см ниже акромиального отростка лопаточной кости.
27. На какую глубину следует вводить иглу при внутримышечных инъекциях?
1) вводят только кончик иглы, не более 0,5 см;
2) на глубину 2/3 от длины иглы;
3) на половину длины иглы;
4) это не имеет значения;
5) на всю длину иглы.
28. Бедренный способ внутримышечных инъекций рекомендован
1) пожилым истощенным людям;
2) детям до 2 лет;
3) детям до семи месяцев;
4) людям с выраженным ожирением;
5) детям до 10 лет.
29. Состояния и заболевания, при которых не применяют внутримышечные инъекции
1) крупозная пневмония;
2) шок;
3) флегмона;
4) перелом шейки бедра;
5) гипертонический криз.
30. Какой возбудитель чаще всего высевается из гнойного очага, образовавшегося после внутримышечной инъекции
1) золотистый стафилококк;
2) стрептококк;
3) кишечная палочка;
4) протей;
5) клебсиелла.
31. Толщина подкожно-жировой клетчатки в дорзо-ягодичной области
1) не изучалась;
2) широко варьирует, от 10 до 20 и более см;
3) в среднем, одинакова у большинства людей и равна примерно 7 мм;
4) в среднем, одинакова у большинства людей и равна примерно 3,5 мм;
5) широко варьирует, от 1 до 10 и более см.
32. Место введения иглы при внутримышечной инъекции в дорзо-ягодичной области
1) наружный верхний квадрант, на уровне гребешка подвздошной кости;
2) наружный верхний квадрант, на 15 см ниже гребешка подвздошной кости;
3) наружный верхний квадрант, 5-8 см ниже гребешка подвздошной кости;
4) внутренний верхний квадрант 5-8 см ниже гребешка подвздошной кости.
Источник