Квалификационные тесты по клинической фармакологии (2019 год) с ответами — часть 1
Тесты к теме «Общие вопросы КФ»
1. Фармакокинетика — это:
*а) изучение абсорбции, распределения, метаболизма и выведения лекарств (+)
б) изучение биологических и терапевтических эффектов лекарств
в) изучение токсичности и побочных эффектов
г) методология клинического испытания лекарств
д) изучение взаимодействий лекарственных средств
2. Какие существуют виды абсорбции в ЖКТ:
в) активный транспорт
3. Результатом высокой степени связывания препарата с белками плазмы является:
а) уменьшение Т 1/2
б) повышение концентрации свободной фракции препарата
*в) снижение концентрации свободной фракции препарата (+)
г) лучшая эффективность препарата
д) все перечисленное
4. Какие препараты больше подвергаются метаболизму в печени:
г) имеющие кислую реакцию
д) имеющие щелочную реакцию
5. Фармакодинамика включает в себя изучение следующего:
*а) эффекты лекарственных средств и механизмы их действия (+)
б) абсорбцию и распределение лекарств
в) метаболизм лекарств
г) выведение лекарств
д) всё перечисленное
6. Какие факторы влияют на кишечную абсорбцию:
а) рН желудочного сока
г) состояние микрофлоры кишечника
*д) все перечисленные (+)
7. Препараты, оказывающие однонаправленное действие, называются:
8. Если первичную мочу сделать более щелочной, то:
а) экскреция слабых кислот уменьшится
*б) экскреция слабых кислот увеличится (+)
в) экскреция слабых оснований увеличится
г) увеличится экскреция и слабых кислот, и слабых оснований
д) экскреция не изменится
9. Какие препараты приводят к индукции ферментов в печени:
10. Какие факторы влияют на период полувыведения:
*а) почечный и печёночный клиренс (+)
в) скорость распределения
г) связь с белком
д) экскреция почками
11. Какие факторы фармакокинетики изменяются в пожилом возрасте:
б) объём распределения
в) почечная экскреция
*д) всё перечисленное (+)
12. Величина биодоступности важна для определения:
*а) пути введения лекарственных средств (+)
б) кратности приема
в) скорости выведения
г) эффективности препарата
д) продолжительности лечения
13. Биодоступность — это:
а) процент вещества, выделенного из организма
* б) процент вещества, достигшего системного кровотока (+)
в) эффективная доза препарата, оказывающая терапевтический эффект
г) процент препарата, связанного с белком
д) ничего из перечисленного
14. Лекарства преимущественно связываются в плазме с:
15. Терапевтический индекс — это:
*а) разница между минимальной терапевтической и минимальной токсической дозами (+)
б) между максимальной терапевтической и максимальной токсической
в) между минимальной терапевтической и максимальной токсической
г) между максимальной терапевтической и минимальной токсической
д) верный ответ отсутствует
16. От чего зависит биодоступность:
а) всасывания и связи с белком
*б) всасывания и пресистемного метаболизма (+)
в) экскреции почками и биотрансформации в печени
г) объёма распределения
д) всего вышеперечисленного
17. Что такое период полувыведения (Т 1\2):
а) время выведения препарата из организма
*б) время снижения концентрации препарата в плазме на 50% (+)
в) снижение скорости выведения на 50%
г) время достижения терапевтической концентрации
д) верных ответов нет
18. На почечную экскрецию влияют:
а) уровень клубочковой фильтрации
б) уровень канальцевой реабсорбции
в) уровень канальцевой секреции
*г) всё вышеперечисленное (+)
д) ничего из перечисленного
19. Что является результатом биотрансформации лекарств в печени:
а) образование активных метаболитов
б) образование неактивных метаболитов
в) образование токсических продуктов
*г) всё вышеперечисленное (+)
д) ничего из перечисленного
20. Биотрансформация препарата приводит к:
а) меньшей степени ионизации
*б) меньшей жирорастворимости (+)
в) снижению связывания с белком
г) большей степени ионизации
д) всему перечисленному
21. Что характеризует параметр «кажущийся объем распределения»:
а) скорость всасывания препарата
б) скорость выведения препарата
в) скорость распада препарата
г) эффективность препарата
*д) способность препарата проникать в органы и ткани (+)
22. Более высокая концентрация препарата в плазме при сублингвальном введении, чем пероральном потому, что:
* а) лекарство не подвергается пресистемному метаболизму (+)
б) лекарство не связывается с белками плазмы
в) лекарства не связываются с тканями
г) увеличивается гидрофильность препарата
д) увеличивается липофильность препарата
23. Эффекты препарата, развивающиеся независимо от дозы или фармакодинамических свойств, называются:
24. Высокий объём распределения свидетельствует:
а) о высоких концентрациях свободного препарата в плазме
*б) о высоких концентрациях препарата в тканях (+)
в) о высоких концентрациях связанного препарата в плазме
г) о низких концентрациях препарата в тканях
д) о хорошей эффективности препарата
25. Если эффект двух лекарств превышает сумму из отдельных эффектов, то это называется:
б) суммарный эффект
в) аддитивный эффект
26. В понятие элиминации препарата входит:
г) связь с белком
д) пресистемный метаболизм
27. При каком способе введения лекарств биодоступность будет максимальной:
28. Что входит в понятие фармацевтическое взаимодействие:
а) вытеснение препарата из связи с белком
б) ингибирование метаболизма в печени
*в) инактивация препаратов в инфузионном растворе (+)
г) торможение всасывания лекарств
д) взаимодействие на уровне экскреции в почках
29. Укажите заболевание, при котором снижается связывание препаратов с белками плазмы:
а) ишемическая болезнь сердца
б) острые инфекции
*в) цирроз печени (+)
г) бронхиальная астма
30. Какой из факторов влияет на почечный клиренс препаратов:
*в) почечный кровоток (+)
д) заболевания печени
31. Какие факторы приводят к ускорению метаболизма лекарственных средств:
б) пожилой возраст
в) хроническое употребление алкоголя
г) прием эритромицина
32. Синдром «рикошета» — это:
а) снижение эффекта препарата при его отмене
б) увеличения эффекта препарата при его отмене
в) ответная реакция организма при отмене препарата
*г) развитие обратного эффекта при продолжении использования препарата (+)
д) все перечисленное
33. Какой фактор приводит к замедлению метаболизма лекарств:
*б) пожилой возраст (+)
в) однократное употребление алкоголя
г) прием барбитуратов
д) прием рифампицина
34. Аутоиндукция характерна для:
35. Что такое синдром отмены:
а) положительное действие лекарственного средства
б) снижение эффекта препарата при его отмене
*в) ответная реакция организма на отмену препарата (+)
г) усиление эффекта препарата при его отмене
д) все перечисленное
36. Какие факторы уменьшают всасывание препаратов в ЖКТ:
*б) приём антацидов (+)
в) приём холинолитиков
г) хорошее кровоснабжение стенки кишечника
д) все перечисленное
37. Ингибитором печёночного метаболизма является:
38. Аутоиндукция вызывает:
а) повышение эффективности препарата при повторном применении
б) инактивация препарата другим лекарственным средством
в) увеличение активности препарата при первом введении
*г) снижение эффективности препарата при повторном применении (+)
д) все перечисленное
39. Что такое равновесная концентрация:
*а) состояние, когда количество абсорбированного препарата равно количеству выводимого (+)
б) максимальная концентрация после введения препарата
в) концентрация перед очередным введением препарата
г) средняя концентрация после введения препарата
д) правильных ответов нет
40. Укажите, где происходит всасывание большей части лекарств:
а) в ротовой полости
*г) в тонком кишечнике (+)
д) в толстом кишечнике
41. Препараты с высокой липофильностью характеризуются всем вышеперечисленным, кроме:
*а) выводятся почками в неизменном виде (+)
б) хорошо всасываются в ЖКТ
в) метаболизируются в печени
г) хорошо проникают через гематоэнцефалический барьер
д) все ответы верны
42. При заболеваниях печени увеличивается период полувыведения:
43. В щелочной моче увеличивается выведение:
44. Какой из препаратов вызывает ощелачивание мочи:
а) аскорбиновая кислота
в) тиазидные диуретики
*г) бикарбонат натрия (+)
45. Укажите механизмы абсорбции препарата:
б) пассивная диффузия
в) активный транспорт
*д) все перечисленное (+)
46. Укажите, где в основном происходит всасывание лекарств:
а) в ротовой полости
*г) в тонком кишечнике (+)
д) в прямой кишке
47. Всасывание каких препаратов снижается при приеме пищи:
48. Селективность действия лекарственного вещества зависит от:
а) периода полувыведения
б) способа приема
в) связи с белком
г) объема распределения
49. При патологии почек возникают следующие изменения фармакокинетики лекарств, кроме:
а) нарушения почечной экскреции
б) увеличения концентрации препаратов в плазме
в) уменьшения связывания с белками плазмы
г) увеличения Т1\2
*д) уменьшения биодоступности (+)
50. Хронический прием алкоголя приводит к:
а) увеличению абсорбции лекарств
б) увеличению объема распределения лекарств
*в) замедлению метаболизма в печени (+)
г) снижению почечной экскреции
51. Никотин приводит к:
а) уменьшению абсорбции лекарств
б) увеличению объема распределения лекарств
в) увеличению связи с белками плазмы
*г) ускорению метаболизма в печени (+)
д) ускорению почечной экскреции
52. При использовании тиазидных диуретиков может возникнуть:
В) синдром Рейно
53. Укажите антибиотик, вызывающий диарею, обусловленную прокинетическим действием:
54. Наиболее токсичным из антибиотиков аминогликозидной группы является:
55. Развитие недостаточности какого витамина можно ожидать при длительном приеме пероральных контрацептивов:
*Д) фолиевой кислоты (+)
56. Назначение какого витамина при беременности может приводить к порокам развития у ребенка:
57. Какой препарат не рекомендуют применять при подагре из-за способности вызывать гиперурикемию:
58. Укажите наиболее ранний симптом передозировки сердечных гликозидов:
*В) потеря аппетита (+)
59. Какие побочные эффекты антидепрессантов обусловлены их антихолинергической активностью:
Б) сухость во рту
В) нарушение аккомодации
Г) задержка мочеиспускания
*Д) все перечисленное (+)
60. Какой диуретик может вызвать развитие гирсутизма и гинекомастии:
61. Сочетание гипотонии и брадикардии наиболее вероятно при передозировке:
Источник
Терапевтическая эквивалентность лекарственных веществ зависит от тест
Российский Федеральный закон «Об обращении лекарственных средств» вводит понятие воспроизведенного лекарственного средства, однако входит в некоторое противоречие с документами других стран. В соответствии с Федеральным законом Российской Федерации от 12 апреля 2010 г. N 61-ФЗ» при проведении процедуры экспертизы воспроизведенных лекарственных средств должна быть представлена информация, полученная при проведении клинических исследований лекарственных препаратов и опубликованная в специализированных печатных изданиях, а также документы, содержащие результаты исследования биоэквивалентности и (или) терапевтической эквивалентности. Если говорить об исследованиях терапевтической эквивалентности лекарственных препаратов, то под этим термином понимается достижение клинически сопоставимого терапевтического эффекта при применении лекарственных препаратов для медицинского применения для одной и той же группы больных по одним и тем же показаниям к применению [1, 2].
Несмотрям на важность показателей биоэквивалнтности при регистрации воспроизведенного лекарственного препарата, результаты клинических исследований для доказательства терапевтической эквивалентности сохраняют определенную значимость.
Есть данные, которые подтверждают отсутствие терапевтической эквивалентности (ТЭ) лекарственных препаратов (ЛП) при доказанной биоэквивалентности. Так, при иследовании клинической эффективности четырех воспроизведенных препаратов эналаприла с референтным препаратом они оказались терапевтически неэквивалентны при доказанной фармацевтической и биоэквивалентности [3].
Если говорить об антиаритмических препаратах (ААП), то эта группа препаратов обладает узким терапевтическим диндексом [4], что по данным FDA является фактором определяющим проведение оценки ТЭ.
Современные представления об эффективности и безопасности лечения антиаритмическими препаратами базируются в первую очередь на сведениях о влиянии препаратов на так называемые «конечные точки»: общую смертность и внезапную смерть пациентов. В работе F.T. McAlister и K.K. Teo [5] изучены результаты многочисленных исследований, посвященных антиаритмической терапии. Авторы приходят к следующим выводам:
– профилактическое назначение препаратов I класса (мембраностабилизаторов) у больных высокого риска, преимущественно перенесших инфаркт миокарда (ИМ) связано с достоверным повышением риска смерти (61 исследование, 23486 больных);
– препараты II класса, бета-адреноблокаторы, значительно снижают риск смерти у больных после ИМ (56 исследований, 53521 больной);
– данные о лечении больных высокого риска (после ИМ миокарда, с сердечной недостаточностью [СН по классификации NYHY], переживших остановку сердца) препаратом III класса амиодароном подтверждают его эффективность в снижении риска смерти (14 исследований, 5713 больных);
– препараты IV класса, блокаторы медленных кальциевых каналов, не снижают у пациентов риск внезапной смерти (26 исследований, 21644 больных).
Рис. 1. Изменение сывороточной концентрации амиодарона (мг/л) после замены Кордарона на дженерик у 28-летнего мужчины с желудочковой тахикардией
Из этих данных следует, что лишь препараты, обладающие свойствами антиаритмиков II и III класса, снижают риск внезапной смерти, то есть имеют как антиаритмическую, так и антифибрилляторную активность. Подтверждением этому могут служить результаты большого числа многоцентровых исследований, таких, как MIAMI, GMT, SMT, BASIS, EMIAT, EPASMA, SSSD.
Далее мы приводим ряд клинических исследований воспроизведенных препаратов амиодарона, который является «золотым стандартом» антиаритмических лекарственных препаратов.
После появления первых дженериков амиодарона в литературе были опубликованы сообщения о фармакологических и клинических аспектах замены оригинального препарата на его копии. S. Sauro и соавт. [6] сопоставили равновесные концентрации амиодарона и дезэтиламиодарона у 138 пациентов, принимавших Кордарон в стабильной дозе, а затем перешедших на лечение дженериком амиодарона. Равновесные уровни амиодарона и его метаболита достоверно не изменились после замены оригинального препарата дженериком, однако вариабельность концентрации препарата в плазме увеличилась. По мнению авторов, в течение 1-3 месяцев после смены препарата целесообразно контролировать концентрации действующего вещества в плазме (в России эта рекомендация практически не выполнима).
J. Reiffel и P. Kowey [7] провели опрос 130 ведущих американских аритмологов, которым предлагали сообщить, наблюдали ли они рецидивы аритмий при замене оригинальных антиаритмических препаратов на дженерики. На поставленные вопросы ответили 64 специалиста. Около половины из них наблюдали эпизоды аритмий (включая фибрилляцию желудочков, желудочковую тахикардию, фибрилляцию предсердий и предсерную тахикардию), которые были определенно или вероятно связаны с заменой оригинального препарата. В целом было зарегистрировано 54 рецидива аритмий, включая 32 случая при замене Кордарона на дженерик амиодарона. Три пациента умерли (в том числе пациент, получавший амиодарон). Кроме того, эксперты наблюдали 7 случаев аритмогенного действия дженериков (один из них был зарегистрирован при применении дженерика амиодарона, хотя этот препарат характеризуется низкой аритмогенной активностью). В части случаев связь между рецидивами аритмий и заменой антиаритмического препарата была подтверждена при повторной провокации или анализе сывороточных уровней лекарственных веществ в плазме (рис. 1).
Таким образом, около половины респондентов сталкивались с проблемами при смене антиаритмического препарата, причем во всех этих случаях оригинальный препарат заменяли на его копию.
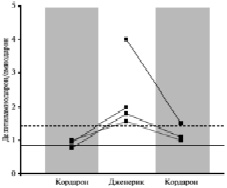
P. Pollak [8] определял концентрации амиодарона и его активного метаболита десэтиламиодарона у 77 пациентов, длительно принимавших Кордарон. После начала лечения отношение концентраций метаболита и амиодарона увеличивалось примерно до 0,9 и не зависело от дозы препарата. Этот показатель редко превышал 1,4, а его увеличение ассоциировалось с токсическими изменениями со стороны легких. У 4 пациентов замена оригинального Кордарона на дженерик сопровождалась значительным увеличением отношения уровней дезэтиламиодарона и амиодарона (рис. 2). Например, у 42-летнего мужчины, принимавшего Кордарона по поводу предсердной тахикардии, через 1 месяц после назначения дженерика указанный коэффициент увеличился с 0,8 до 1,8. После возобновления приема Кордарона он снизился до 1,1. Еще одна попытка замены оригинального препарата вновь привела к увеличению отношения уровней метаболита амиодарона до 1,6. Следует отметить, что во всех 4 случаях относительные изменения концентраций метаболита существенно превышали 20 % (максимальный показатель для биоэквивалентного дженерика). Для подтверждения биоэквивалентности дженериков амиодарона не требуется анализ активного метаболита этого препарата, хотя изменения его уровня могут отражаться на эффективности и безопасности лечения.
Сходные проблемы наблюдались и при применении других антиаритмических препаратов. B. Grubb [9] описал рецидив желудочковой тахикардии после замены оригинального прокаинамида на дженерик. При обследовании было выявлено снижение сывороточной концентрации действующего вещества до 2,4 мг/мл (эффективный уровень – около 10 мг/мл). Т. Ozahowski и соавт. [10] наблюдали 2 случая рецидивирующей наджелудочковой тахикардии у пациентов с имплантированным кардиовертером-дефибриллятором, получавших дженерик прокаинамида замедленного высвобождения. Контроль аритмии был восстановления после возобновления приема оригинального препарата. В описанном выше исследовании J. Reiffel и P. Kowey [11], которые проводили опрос американских аритмологов, рецидивы аритмий или аритмогенные эффекты отмечались при смене препаратов не только амиодарона, но и прокаинамида, хинидина, дизопирамида.
Приведенные данные могут показаться не очень убедительными. На самом деле они представляют собой описания отдельных случаев, а не результаты рандомизированных контролируемых исследований. Однако известно, что именно постмаркетинговое наблюдение позволяет выявить серьезные нежелательные последствия или взаимодействия лекарственных средств, которые могут быть даже причиной прекращения их маркетинга (примерами могут служить антигистаминные препараты терфенадин и астемизол, статин церивастатин и др.). Последнее обычно происходит, если имеются более безопасные представители того же класса. Распознать нежелательные эффекты замены оригинального антиаритмического препарата на дженерики в клинической практике очень сложно, особенно при отсутствии четкой хронологической зависимости [12].
Врачи обычно не придают особого значения тому, какой препарат применяется – оригинальный или воспроизведенный. При этом рецидив аритмии, скорее всего, будет расценен как следствие прогрессирования основного заболевания, а не смены препарата. Подтверждением этой связи могут быть изменения концентрации действующего вещества и/или его метаболитов в крови, однако на практике врачу проще отменить соответствующий препарат, чем провести эти исследования. J. Reiffel [13] предложил следующие рекомендации по замене оригинальных антиаритмических препаратов на воспроизведенные:
— заменять антиаритмические препараты не следует у пациентов с угрожающими жизни аритмиями, аритмиями, которые могут вызвать потерю сознания, а также в тех случаях, когда повышение уровней лекарственного вещества в крови может привести к аритмогенному действию;
– не следует заменять антиаритмические препараты, биотрансформирующиеся до множественных метаболитов или метаболитов, которые нельзя определить;
– при менее серьезных аритмиях дженерики можно применять только в тех случаях, когда имеется простой и надежный метод мониторирования их концентрации;
– при необходимости замены следует тщательно контролировать уровни препарата в крови.
Рис. 2. Изменения отношения уровней дэзэтиламиодарона/амиодарона при замене Кордарона на джененики. Сплошная линия – средний показатель у 77 пациентов, пунктирная – 95-й перцентиль
Если снижение или повышение концентрации антиаритмического препарата может привести к угрожающим жизни последствиям, замена оригинального препарата возможно только в следующихслучаях:
– зарегистрирован только один воспроизведенный препарат и, соответственно, отсутствует риск многочисленных замен;
– воспроизведенный препарат широко доступен в стационарах и аптечной сети.
Если выполнять все эти рекомендации, то от применения воспроизведенных антиаритмических препаратов пришлось бы полностью отказаться как при легких (из-за невозможности мониторирования концентраций в крови), так и серьезных нарушениях ритма. На практике следует, вероятно, придерживаться следующей тактики ведения. Если пациент получает антиаритмическую терапию оригинальным препаратом с хорошим эффектом, то заменять его на воспроизведенный препарат не следует. Если по экономическим причинам замена оригинального антиаритмического препарата все же необходима, то пациент должен находиться под наблюдением, чтобы убедиться в сохранении достигнутого ранее эффекта. При рецидиве аритмии или ухудшении переносимости можно попытаться возобновить прежнюю терапию. В любом случае целесообразно избегать частых замен копий оригинального препарата. Единственным основанием для замены оригинального препарата на воспроизведенный являются экономические соображения. Соответственно, возникает вопрос – какова экономия затрат при замене Кордарона на дженерики? Розничная стоимость упаковки Кордарона (30 таблеток по 200 мг), которой достаточно на месяц поддерживающей терапии, составляет около 250 рублей. Стоимость дженериков примерно в 2-3 раза ниже. Следовательно, экономия составит не более 150-180 рублей в месяц. Вряд ли, указанная сумма оправдывает возможные последствия подобной модификации антиаритмической терапии. Необходимо учитывать, что ухудшение эффективности и переносимости лечения приводит к росту затрат (госпитализации, дополнительные визиты к врачу, вызов скорой помощи и т.п.), поэтому в конечном итоге общая стоимость лечения может даже увеличиться [12]. По мнению P. Pollak [8], если только 5 % больных, получающих амиодарон в США и Канаде, потребуется одна госпитализация, связанная с заменой оригинального препарата на воспроизведенный, то общее число таких госпитализаций составит 20000 в год.
На примере амиодарона очевидно, что проведение качественных исследований терапевтической эквивалентности воспроизведенных антиаритмических лекарственных препаратов очень важно для обеспечения эффективности, безопасности, экономической выгоды применения антиаритмических лекарственных препартов, а в ряде случаев может спасти жизнь пациента.
Источник