- Тендинит кисти и запястья – стоилоидит
- Причины возникновения стоилоидита
- Симптомы тендинита запястья и кисти
- Диагностика
- лечение тендинита
- Разрыв сухожилия — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы разрыва сухожилия
- Патогенез разрыва сухожилия
- Классификация и стадии развития разрыва сухожилия
- Осложнения разрыва сухожилия
- Диагностика разрыва сухожилия
- Лечение разрыва сухожилия
- Прогноз. Профилактика
Тендинит кисти и запястья – стоилоидит
Возникновение боли в области лучезапястного и локтевого сустава может говорить о тендените. Если вовремя не исключить причины развития заболевания, не провести диагностики и лечения, можно получить очень опасные последствия в виде костных наростов.
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Тенденит запястья и кисти представляет собой воспаление в области присоединения лучевой или локтевой кости к сухожилию. Происходит это вследствие дегенеративных изменений в тканях, а также дистрофических процессов. Специалисты делят это заболевание, согласно месту поражения, на:
- лучезапястный стоилоидит или лучевой – область запястья;
- локтевой тендинит – локтевой сустав.
Современные технологии, повсеместное распространение компьютеров способствуют прогрессированию данного заболевания. Часто встречается у профессиональных музыкантов.
Причины возникновения стоилоидита
Стоилоидит, как и другие тендиниты, возникает из-за высокой и непрерывной нагрузки на суставы, кроме того, способствуют развитию заболевания микротравмы, вывихи, растяжения, некоторые перенесенные ранее заболевания (подагра, артрит). Вследствие чего происходят дегенеративные изменения в тканях сустава (часть ткани отмирает или перерождается, откладываются соли, которые травмируют близлежащие мягкие ткани). В дальнейшем может происходить окостенение: образуются костные наросты (шипы, остеофиты), приводящие к более серьезным последствиям.
Симптомы тендинита запястья и кисти
В первую очередь нужно обратить внимание на следующие признаки:
- Ощущение боли при прикосновении к пораженному участку и при активном движении. В состоянии покоя боль в суставах отступает;
- Появление припухлости или отека на пораженной области;
- Локальное увеличение температуры и появление красноты кожи;
- Возможен характерный хруст в суставе;
- Снижается подвижность пораженного сустава;
- Некоторые движения становятся недоступными.
Диагностика
Главной задачей специалиста является дифференцирование стоилодита с другими патологиями суставов (бурсита, тендосиновита, отрыва сухожилия). Это затрудняется отсутствием специфических симптомов. К максимально эффективным способам диагностики можно отнести: медицинский осмотр, УЗИ (позволяет обнаружить изменение структуры сухожилия), рентгенография (отлично показывает отложение солей, возникших в следствие бурсита и артрита), общий анализ крови и анализ на ревмопробы, эхография. МРТ эффективна на поздних стадиях заболевания, когда уже не обойтись без хирургического вмешательства.
лечение тендинита
К консервативным способам лечения сустава запястья и локтя относят: абсолютный покой сустава, исключение физических нагрузок, локальное криовоздействие (наложение охлаждающих повязок с целью снятия боли и отека), наложение шин и лангеток (фиксирует сустав, позволяя тканям постепенно восстанавливаться). Прием медикаментов также относится к классическому, консервативному лечению. Специалисты назначают противовоспалительные препараты (мотрин, ибупрофен, гидрокортизон, пироксикам, индометацин, метилпреднизол и др.), а также могут быть применены антибиотики. Лечебный физкультурный комплекс, массаж также дают высокую положительную динамику в лечении данного заболевания. Нельзя недооценить роль физиотерапевтических процедур, таких, как ультразвук, магнитная, лазерная и ударно-волновая терапия, последняя из которых является максимально эффективной и достаточно всего нескольких сеансов (в среднем 5) для достижения хороших результатов в лечении.
Стоит заметить большое количество рецептов народной медицины, применяемые для снятия симптомов и лечения тендинита. Например, регулярное употребление в пищу куркумина, позволяет снимать болевой синдром и тормозит воспалительный процесс.
В запущенных случаях и плохом отклике на консервативное лечение прибегают к операции, в ходе которой иссекают рубцовую ткань и апоневрозы.
Источник
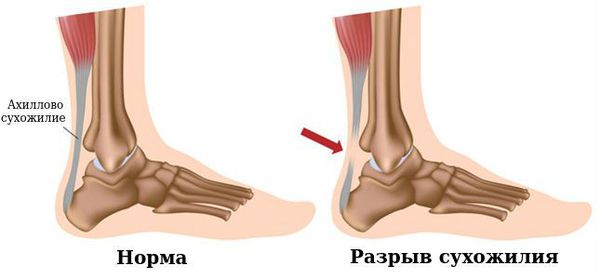
Разрыв сухожилия — симптомы и лечение
Что такое разрыв сухожилия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Подшивалов А. В., хирурга со стажем в 24 года.
Определение болезни. Причины заболевания
Разрыв сухожилия — это нарушение целостности сухожилия в области сгибательного или разгибательного аппарата конечностей, пальцев рук или стоп. Сухожилие — это соединительнотканная часть мышц, с помощью которой они прикрепляются к костям.
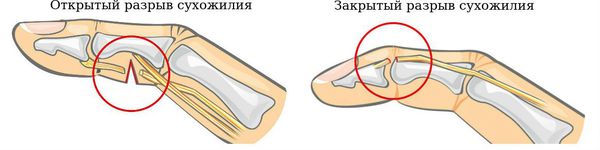
Подкожные разрывы сухожилий происходят в результате внезапного перенапряжения или удара по напряжённому сухожилию. Причиной открытых разрывов сухожилий является воздействие травмирующего объекта (например острого режущего предмета в виде стекла, лезвия бритвы или лезвия ножа). Такие разрывы сопровождаются нарушением целостности кожного покрова. Одной из причин травм является несоблюдение техники безопасности на производствах.
Различают разрывы сухожилий на протяжении, что случается чаще всего в области его перехода в мышечное брюшко, и отрывы от места его фиксации. Отрыв чаще всего происходит с небольшой костной пластинкой. В этом случае болевые ощущения в месте отрыва будут сильнее и появится более выраженный отёк в месте травмы.
Повреждения сухожилий пальцев являются одними из самых частых видов травмы. На открытые повреждения приходится 99,8 % случаев, на закрытые — 0,2 % [11] .
Повреждения сухожилия бицепса ( двуглавой мышцы плеча) встречаются в 30-54 % случаев от всего количества травм сухожилий. Средний возраст травмированных больных — от 30 до 45 лет. Травматизация встречается значительно чаще у мужчин (96-99 %), чем у женщин [1] , т. е. повреждение почти всегда бывает у мужчин. 96 % травмированных занимаются физическим трудом или спортом. Провоцирует разрыв сухожилия резкое насильственное сгибание или разгибание, как правило, на “холодное” (неразогретое) сухожилие. Преимущественная локализация разрывов — правая верхняя конечность (у правшей). Чаще всего сухожилие разрывается в области мышечного брюшка. Считается, что разрыв здорового сухожилия невозможен. Под здоровым подразумевается сухожилие, не имеющее патологических изменений.
Общими предрасполагающими факторами для разрывов сухожилий являются: энзимопатии (патологические изменения активности ферментов), сопровождающиеся нарушением биосинтеза гормонов, подагра , артериит, хроническая почечная недостаточность (ХПН), нарушения фосфорно-кальциевого обмена, сахарный диабет. Отмечается зависимость между ухудшением экологической ситуации и увеличением числа больных.
Симптомы разрыва сухожилия
При разрывах сухожилий сила повреждённых конечностей, сила пальцев рук и ног резко уменьшается во время активных движений. Пальцы рук и ног, конечности неспособны выполнять привычную нагрузку. Активное напряжение повреждённой мышцы приносит умеренную боль. Тонус мышц снижается, становится заметно их западение (“провал” мягких тканей там, где должна располагаться мышца).
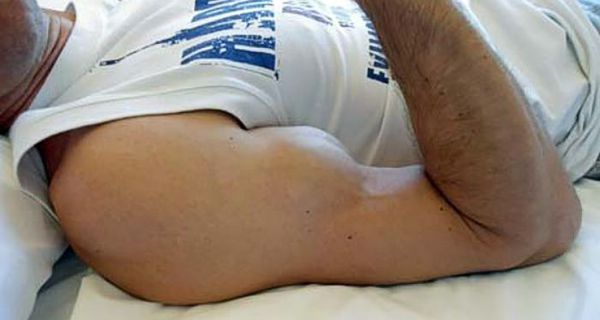
Разрыв бицепса может произойти в верхней (разрыв сухожилия длинной головки двуглавой мышцы плеча) или нижней (разрыв дистального сухожилия двуглавой мышцы плеча) части плеча.
В этом случае при осмотре брюшко мышцы будет выбухать под кожей (в зависимости от локализации разрыва). Сгибание и супинация (вращение кнаружи) будут ослаблены. Во избежание диагностических ошибок исследование нужно проводить в сравнении со здоровой стороной [7] .
При повреждении пальцев клиническая картина появляется в зависимости от локализации повреждения. В момент травмы в месте повреждения возникает боль . При разрыве сгибателей и разгибателей пальцев утрачиваются сгибательная и разгибательная функции. Клиника разрыва зависит от вида разорванного сухожилия. При разрыве глубокого сгибателя пальца утрачивается активная флексия (сгибание) в дистальном (отдалённом от центра) межфаланговом суставе, при повреждении поверхностного сгибателя утрачивается сгибание в проксимальном (приближённом к центру) межфаланговом суставе [12] .
Также описан ряд характерных симптомов подкожных разрывов сухожилия бицепса :
- Ощущение в момент травмы внезапной острой боли (симптом «удара палки») в месте предполагаемого разрыва, при этом ощущается «хруст».
- Нарушение конфигурации плеча при его движении в локтевом суставе (в нижней трети плеча появляется мышечная “горка”, под ней западение).
- Симптом Fievez — локальная боль при пальпации.
- Уменьшение силы мышц плеча на 20-50 % [2] .
- Повышение утомляемости конечности, боль при сгибании, боль в предплечье при поднятии руки.
Если сухожилие рвётся на протяжении, его проксимальная культя может быть причиной синдрома «культи бицепса», который проявляется болезненными ущемлениями и синовитом (воспалением синовиальной оболочки) плечевого сустава. Полный разрыв сухожилия длинной головки бицепса может протекать бессимптомно или сопровождаться незначительными болями, которые полностью купируются спонтанно через 3-4 недели при условии, что отсутствует сопутствующее повреждение сухожилия надостной (мышцы, расположенной в надостной ямке лопатки) мышцы.
Патогенез разрыва сухожилия
Непрямой разрыв возникает при резком сокращении мышцы. Таков, например, подкожный разрыв сухожилия разгибателя пальца. Сухожилие длинной головки бицепса чаще всего рвётся у места прикрепления к надсуставному бугорку лопатки, реже в месте перехода сухожилия в мышцу. Отрыв дистального сухожилия бицепса происходит от места его прикрепления к бугристости лучевой кости.
У лиц молодого и среднего возраста разрыв сухожилия возникает в момент подъёма тяжести или резкого насильственного разгибания руки или пальцев, т. е. при значительном физическом воздействии, превышающем эластические возможности сухожилия [3] .
У людей среднего и пожилого возраста сухожилие, как и сумка сустава, подвергается дегенеративным изменениям, и в результате теряется его эластичность. Поэтому сухожилия “рвутся” при незначительном по усилию физическом воздействии [14] .
Предрасполагающие факторы, которые были описаны выше (подагра, артериит, ХПН, сахарный диабет и др.), нарушают в ткани сухожилия обмен веществ и кровоснабжение. Например, снижение притока крови через брыжейку сухожилия нарушает его растяжимость.
Типичное место разрывов сухожилия — в гиповаскулярной зоне (зоне недостаточного кровоснабжения) в 1-3 см от места прикрепления [10] . Они могут происходить как на протяжении внутрисуставной порции сухожилия (изолированный разрыв), так и вместе с верхним краем хрящевой губы в области прикрепления (SLAP повреждение плеча). Наиболее распространённой причиной как полных, так и частичных разрывов является хроническая микротравма на фоне вторичного импинджемент-синдрома ( блокировки функции сустава ввиду патологического соударения его поверхностей) и тендинита ( воспаления сухожилия) или стеноза межбугорковой борозды (сужения межбугорковой борозды). Разрывы редко бывают изолированными и в 60-90 % случаев сочетаются с повреждением сухожилия надостной мышцы.
Классификация и стадии развития разрыва сухожилия
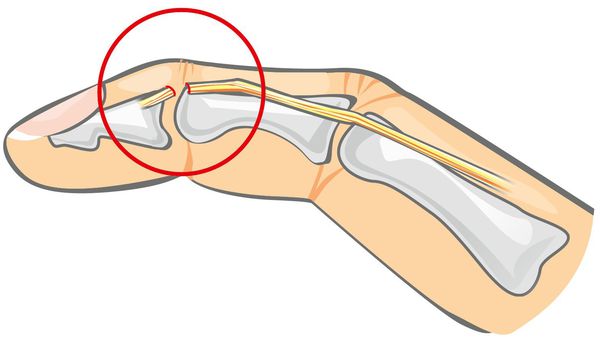
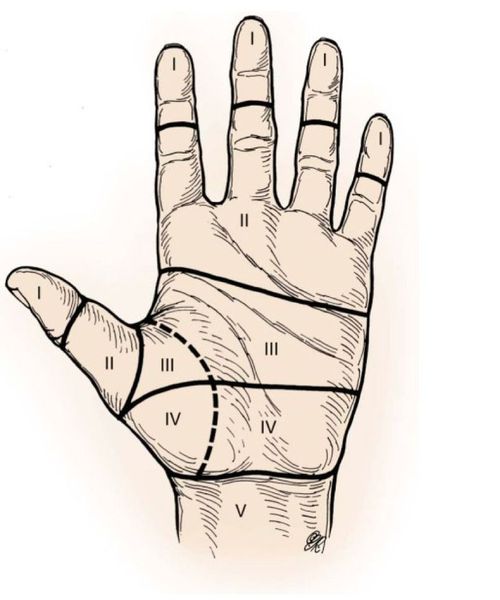
Согласно классификации, принятой на 1 конгрессе Международной Федерации общества хирургии кисти в Роттердаме в июне 1980 г., для повреждений сухожилий сгибателей выделено 5 зон :
- I зона — это уровень повреждения на уровне дистальной (дальней) фаланги пальца;
- II зона — на уровне от дистальной фаланги пальца до дистальной ладонной складки;
- III зона — дистальная ладонная складка до запястного канала;
- IV зона — область запястного канала;
- V зона — располагается дистальнее запястного канала.
Эти зоны определяют прогноз и сложность их восстановления. Наиболее неблагоприятны повреждения сухожилий сгибателей кисти в так называемой ”немой“ или “критической“ зоне (зона II).
В зависимости от возможного повреждения кожного покрова повреждения сухожилия бывают двух видов:
От степени распространённости патологического процесса :
- частичные разрывы — между концами сухожилий сохраняется контакт;
- полные разрывы — между концами сухожилий контакт отсутствует.
По времени повреждения:
- свежие (до трёх дней);
- ранние (от 3 до 14 дней);
- поздние ( от 14 дней до месяца);
- застарелые (более месяца) [1] .
По признаку повреждения мягких тканей:
- разрывы с дефектом мягких тканей;
- разрывы без дефекта мягких тканей.
По величине дефекта:
- сухожильный;
- костный;
- мышечный;
- сухожильно-мышечный;
- поднадкостничный.
Степень повреждения сухожилия длинной головки бицепса по классификации Lafosse :
- 0 — нормальное сухожилие;
- 1 — разволокнение менее 50 % диаметра;
- 2 — разволокнение более 50 % диаметра;
- 3 — полный разрыв.
Осложнения разрыва сухожилия
При отсутствии оперативного лечения на концах сухожилий отмечаются разрастания соединительной ткани, на достаточно продолжительных участках возникают явления тендолипоидоза (жирового распада сухожилия), концы мышц ретрагируются (сокращаются, уплотняются), формируются прочные рубцы, сухожильные волокна становятся необратимо дезориентироваными (сухожилия теряют ориентировку в пространстве) [4] . Функции конечностей, пальцев рук и ног вначале нарушаются в зависимости от степени разрыва, затем утрачивается. При полном повреждении концы сухожилий сокращаются, смещаются в разные стороны, функция пальцев, конечностей без операции страдает всегда, в 100 % случаев.
Диагностика разрыва сухожилия
При разрыве сухожилия двуглавой мышцы плеча п оложительны следующие симптомы:
- Симптом Heuter — боль в плече при сгибании пронированного (повёрнутого кнутри) предплечья.
- Симптом Luddington — больной скрещивает руки на голове ладонями вниз и максимально напрягает мускулатуру, при ритмичном сгибании предплечья отсутствует сокращение двуглавой мышцы .
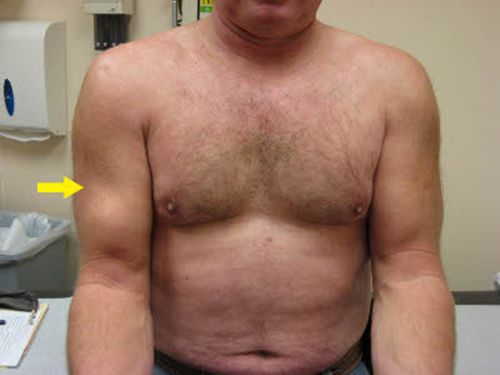
- Симптом Popeye — в противоположность частичному разрыву и тендиниту (воспалению сухожилия) при полном разрыве сухожилия длинной головки бицепса имеются яркие внешние проявления в виде выраженного нарушения контура передней поверхности плеча при напряжении двуглавой мышцы [2] . Исключением являются случаи, когда гипертрофированное сухожилие ущемляется после разрыва в межбугорковой борозде и укорочения мышцы не наступает.
Для уточнения диагноза можно использовать электромиографию и реовазографию (исследование периферического кровотока), динамометрию (исследование двигательной функции), компьютерную томографию, ядерный магнитный резонанс.
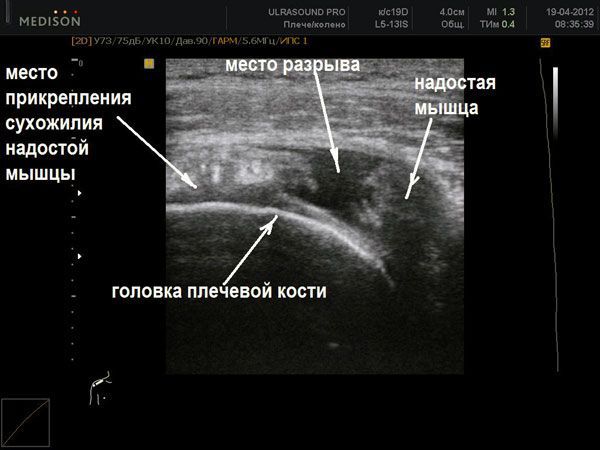
Ультразвуковое исследование позволяет еще в доклинической стадии верифицировать диагноз [1] .
Рентгенография используется для верификации деструктивно-дистрофических процессов в параартикулярных (околосуставных) тканях. Рентгеновское исследование наиболее информативно при стенозирующем теносиновите сухожилия (воспалении соединительнотканных оболочек вокруг сухожилия). На рентгенограмме в проекции межбугорковой борозды определяются краевые разрастания [2] .
Функциональное (динамическое) ультразвуковое сканирование при напряжении мышцы наиболее ценно при диагностике вывихов сухожилия и его полных разрывах (до 96 % чувствительности и до 100 % специфичности). Надёжность ультрасонографии в диагностике тендинита и парциальных разрывов намного ниже.
Эффективно использование магнитно-резонансной томографии. Однако чувствительность МРТ без контрастирования при исследовании сухожилия значительно ограничена и находится в пределах 52 % [8] . МРТ с контрастированием имеет более широкое применение при разрывах сухожилия и его нестабильности ( подвывихе или вывихе) , хотя чувствительность этого метода исследования ниже, чем функциональной ультрасонографии, и не превышает 90 %. Основное значение МРТ-исследования заключается в выявлении сопутствующей патологии. В ходе инструментального исследования важно учитывать, что нестабильность (неустойчивость) сухожилия является функциональным состоянием и при МРТ в физиологическом положении конечности вывих может отсутствовать.
Универсальным методом в диагностике патологии сухожилия длинной головки бицепса является артроскопия (осмотр конечности через медицинскую оптику) [9] . Артроскопическими признаками его нестабильности являются локальный теносиновит и разволокнение сухожилия, локальный хондральный дефект головки плеча в зоне патологической смещаемости сухожилия, повреждение верхней плечелопаточной связки и парциальный внутрисуставной разрыв надостной и подлопаточной мышц [2] .
Лечение разрыва сухожилия
Лечение повреждений сухожилий кисти, особенно сгибателей, является одним из самых сложных разделов хирургии. Труднее всего восстановить функции сухожилий при их повреждении в области сухожильных влагалищ пальцев кисти (от дистальной ладонной складки до ногтевой фаланги) и на протяжении запястного канала (то есть I, II и IV зоны).
В настоящее время при лечении больных с повреждениями сухожилий методом выбора считается оперативное лечение.
Восстановление сухожилий сгибателей зависит от уровня их повреждения. Предложено большое количество методик их восстановления: швы Cuneo, съёмный шов по S. Bunnell, швы Розова, шов Tsuge и др. Проблема неудачного лечения первичного шва сухожилий сгибателей стала настолько острой, что основатель современной хирургии кисти американский хирург S. Bunnell в 1944 году назвал зону повреждения сухожилий в области костно-фиброзных каналов “ничейной” [13] . Тем не менее, с 90-х годов прошлого века операция с выполнением первичного шва сухожилия на уровне костно-фиброзных каналов считается “предпочтительной” . К сожалению, хирурги встречаются со специфическими осложнениями после операции: нагноением раны, несостоятельностью сухожильного шва, сращением сухожилий с окружающими тканями и контрактурой пальцев (ограничением подвижности суставов).
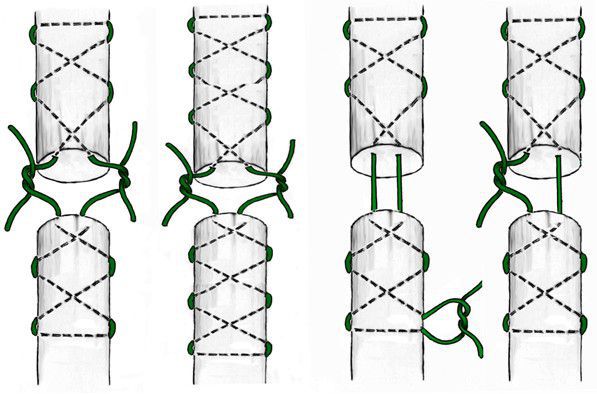
Существует множество классификаций накладываемых сухожильных швов . Их разделяют на погружные и удаляемые, внествольные и внутриствольные, швы “бок о бок” и “конец в конец” [13] . Кроме того, швы разделяют на узловые, лигатурные (накладываемые хирургической нитью), П-образные, крестообразные (Cuneo, Bunnell), петлевидные (Tsuge, Розов, Kessler).
Общие требования к сухожильному шву:
- Шов должен быть простым и легковыполнимым.
- Шов должен как можно меньше нарушать кровоснабжение, для чего в узлы и петли шва захватывают минимальное количество сухожильных пучков.
- Шов должен обеспечить гладкую поверхность, поэтому на поверхности сухожилия должно быть минимум ниток.
- Шов должен быть прочным и не разволокнять сухожилие.
- Количество узлов на шве должно быть минимальным.
- Адаптация концов сухожилия должна быть анатомичной.
- Шов должен удерживать сухожильные концы, плотно прилегающие один к другому, не оставляя открытой срезанную поверхность.
- Узел шва не должен располагаться на поверхности сухожилия.
В случае повреждения сухожилия сгибателя плеча все методы оперативного лечения можно разделить на две большие группы:
- Методы восстановления целостности двуглавой мышцы плеча без пластики сухожилий.
- Методы с использованием пластики сухожилий.
В ходе оперативного лечения есть два способа прикрепления сухожилия:
- соединение сухожилий с местом естественного прикрепления (реинсерция);
- соединения сухожилий с вновь избранным местом прикрепления (методы пересадки) [1] .
При разрыве длинной головки двуглавой мышцы дистальный (дальний) конец оторванного сухожилия трансоссальным (чрескостным швом) фиксируется к зоне подбугорной области по методам В.Ф.Трубникова, K.O. Haldeman, R. Soto-Hall или методом открытого тенодеза по Post (операция, направленная на ограничение определённого вида движения в суставе) [6] .
При разрыве сухожилия в месте перехода в мышечное брюшко выполняется аутопластика. Суть её в следующем:
- Выделяют проксимальный (ближе к центру) и дистальный (дальше от центра) концы сухожилия.
- Мышечное брюшко длинной головки двуглавой мышцы плеча освобождают от спаек и рубцовых сращений и максимально подтягивают вверх.
- Из выделенного дистального фрагмента на всю длину выкраивают один П-образный лоскут на питающей ножке. Основание этого лоскута не должно доходить до места разрыва на 1 см.
- Мобилизованные концы сухожилия освежают (срезают размятые края), после чего на них накладывают швы. Для этого концы сухожилия сближают и сопоставляют, а затем фиксируют в таком положении при помощи сухожильного шва. В результате восстанавливается длина сухожилия и физиологическое натяжение мышцы.
- Выкроенный аутотрансплантат переворачивают на 180 градусов и укладывают на сухожильный шов скользящей поверхностью наружу. После этого фиксируют к восстановленному сухожилию [1] .
При разрыве дистального сухожилия бицепса популярна его реинсерция (повторная пересадка) по Boyd-Anderson из двух разрезов.
В ходе операции:
- Выполняют небольшой поперечный разрез спереди локтевого сустава и более длинный разрез по лучевой стороне края локтя сзади.
- Спереди вскрывают глубокую фасцию плеча, выделяют сухожилие бицепса.
- Определяют естественный тоннель в межкостной мембране предплечья.
- Накладывают обвивные швы по Krackow на конец повреждённого сухожилия.
- При помощи длинного изогнутого кровоостанавливающего зажима перемещают сухожилие от переднего разреза к заднелатеральному.
- В бугристости лучевой кости при помощи остеотома или осциллирующей пилы, проделывают «паз». Просверливают два отверстия в дорсальной части углубления, оставив между ними костный мостик шириною 10 мм.
- Проводят нитки с привязанным сухожилием через межкостную мембрану.
- Концы нитей проводят через проделанные отверстия, подтягивая и фиксируя сухожилие в углублении в кости.
Кроме традиционных открытых способов операции существует малоинвазивная альтернатива в виде атроскопического тенодеза сухожилия, или тенодеза сухожилия через мини-доступ. Малоинвазивные способы операций привлекают более быстрым восстановлением больного в послеоперационном периоде из-за меньшей травматизации тканей во время операции, а также лучшим косметическим эффектом.
В послеоперационном периоде прооперированная конечность нуждается в обязательной фиксации в течении 5-6 недель. Это может быть как привычная гипсовая торакобрахиальная повязка или гипсовая шина по Турнеру, так и все виды современных фиксаторов в виде бандажей и ортезов. Выбор вида фиксации зависит от исходного состояния порванного сухожилия и наличия предшествующих дегенеративных изменений в нём.
Прогноз. Профилактика
После оперативного лечения прогноз относительно благоприятный. Трудоспособность восстанавливается через 6-10 недель [4] . Через 1,5 месяца после операции объём движений должен восстановиться полностью. Через 5-6 месяцев у большинства больных отмечается полное восстановление функции повреждённой конечности. Необходимым условием для выздоровления является иммобилизация прооперированного сегмента. Период иммобилизации после операции длится от 3 до 6 недель. Наиболее оптимальный срок для всех операций сухожильно-мышечной пластики — 6 недель.
В послеоперационный период важна профилактика несостоятельности сухожильной пластики. Задачи этого периода:
- улучшение питания оперированной области (используются препараты, улучающие кровоснабжение, физиолечение, лечебная физкультура);
- профилактика спаечного процесса и контрактуры плечевого и локтевого суставов, которая подразумевает максимально раннее начало движений в прооперированной конечности. Для этого есть специальные изометрические (статические ) упражнения без движения и сокращения мышц.
Кроме того, проводится профилактика тромбоэмболических осложнений (тромбоза подкожных, глубоких вен, лёгочной тромбоэмболии), которые проявляются отёком конечности, резким усилением боли в ней. Профилактика осуществляется приёмом антитромботических препаратов.
Комплекс лечебной физкультуры начинается со следующего дня после операции в виде общих дыхательных упражнений, ходьбы [1] . С третьего дня назначают токи УВЧ № 5 (физиолечение, заключающееся в применении высокочастотного электромагнитного поля в количестве 5 процедур), после чего для дальнейшего снижения отёка мягких тканей рекомендуют магнитотерапию. Важная часть комплекса лечебной физкультуры — изометрические упражнения двуглавой мышцы.
Источник