ЛЕКЦИЯ 2. БИОЛОГИЧЕСКАЯ ДОСТУПНОСТЬ ЛЕКАРСТВ



Давно известно, что терапевтическая эффективность лекарственных препаратов основана на совокупности процессов взаимодействия лекарственного средства с организмом. Это взаимодействие включает в себя процессы высвобождения и всасывания лекарственного вещества в организме, процессы распределения и элиминации (выведения), которые в итоге и определяют уровень эффективности лекарственного препарата.
В современной фармации данный комплекс процессов объединяется термином LADMER:
Liberation –высвобождение лекарственного вещества из лекарственной формы;
Absorption –всасывание лекарственного вещества;
Distribution –распределение лекарственного вещества в различных средах организма;
Metabolism –процессы биотрансформации лекарственного вещества;
Elimination –выведение лекарственного вещества из организма;
Response –эффект, оказываемый лекарственным веществом.
Очевидно, что фармакологическая активность лекарственных веществ, а следовательно и их терапевтическая эффективность во многом определяется процессами их высвобождения из лекарственной формы, скоростью и полнотой их поступления в системный кровоток, а затем в те органы и ткани, в которых происходит их специфическое действие. Эта особенность лекарственных препаратов формулируется понятием « биологическая доступность» или «биодоступность». Данное понятие является «краеугольным камнем» биофармации как науки.
Существуют ряд определений понятия «биодоступность»:
☻ «Биодоступность– степень, с которой лекарственное вещество всасывается из места введения в системный кровоток и скорость, с которой этот процесс происходит» (Chiou W.L., Riegelman S., 1970).
☻ «Биодоступность — часть дозы препарата (%), достигшая системного кровотока в неизмененном виде после внесосудистого введения препарата» (Н. Н. Каркищенко, 2001).
☻ «Биодоступность− часть принятой внутрь дозы лекарственного вещества, которая достигла системного кровотока в неизмененном виде и в виде активных метаболитов, образовавшихся в процессе всасывания и пресистемного метаболизма (Ю.Б. Белоусов, 2002).
Согласно «Методическим указаниям по проведению качественных исследований биоэквивалентности лекарственных средств», утвержденных 10.02.2004 МЗ РФ, «Биодоступностьотражает количество неизмененного действующего вещества, достигающего системного кровотока (степень всасывания) относительно исходной дозы лекарственного средства».
Исследования биодоступности проводят в форме сравнительных экспе- риментов: препарат в исследуемой лекарственной форме сравнивается с таким же лекарственным средством в стандартной лекарственной форме. Различают биодоступность абсолютную и относительную. При определении абсолютной биодоступности в качестве стандартной формы используют внутривенную инъекцию. биодоступность которой соответствует 100 %, так как лекарственной вещество поступает в кровообращение без влияния эффекта первичного прохождения через печень (эффект «first pass»). При определении относительной биодоступности (выражается в процентах) в качестве стандартной формы используется водный раствор или суспензия микронизированного препарата, нерастворимого в воде, которые вводят per os или per rectum. При определении биодоступности in vivo последовательно забирают пробы биожидкостей в течение определенного времени из различных мест (венозная, артериальная кровь, моча) после назначения однократной или многократно повторяющихся доз.
Какими количественными параметрами можно охарактеризовать биодоступность лекарственного препарата? Очевидно, что оценка биодоступности лекарственного препарата в первую очередь должна давать ответы на вопросы: насколько быстро и полно лекарственное вещество всасывается в организме из лекарственной формы, как долго и в какой концентрации лекарственное вещество находится в организме?
БД 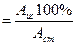
Аис. − количество лекарственного вещества, всосавшееся из исследуемой лекарственной формы;
Аст. − количество лекарственного вещества, всосавшееся из стандартной лекарственной формы.
В крови определяют содержание лекарственного вещества и на ос- новании полученных данных строят график зависимости концентрации исследуемого препарата от времени для стандартной и исследуемой лекарственных форм.. Наиболее важными фармакокинетическими параметрами характеризующими скорость и полноту всасывания лекарственного вещества в системный кровоток и, соответственно биодоступность лекарственных препаратов являются:

Максимум (пик) концентрации лекарственного вещества в крови (Сmax) — отражает скорость и полноту всасывания лекарственного вещества. Данный показатель имеет крайне важное значение с точки зрения достижения минимальной эффективной концентрации (МЭК) лекарственного вещества в крови и соответственно терапевтической эффективности лекарственного препарата. Лекарственное вещество при использовании в одной лекарственной форме может полностью всасываться, но не достигать максимальной эффективной концентрации, в другой лекарственной форме может достигать МЭК и оказывать терепевтическое действие, и наконец может может достигать минимальной токсической концентрации (МТК) и вызывать побочные эффекты.
Время достижения максимальной концентрации в крови (Tmax) — отражает скорость всасывания вещества и, соответственно скорость наступления терапевтического эффекта. При использовании лекарственного вещества в различных лекарственных формах минимальная эффективная концентрация и терапевтический эффект могут быть достигнуты через разные временные промежутки. Соответственно будут различаться и показания к применению лекарственных препаратов. ;
Площадь под кривой «концентрация—время» (AUC о-t)(от момента введения до момента времени t) —параметр, характеризующий суммарную концентрацию лекарственного препарата в плазме крови в течение всего времени наблюдения и отражает количество лекарственного вещества, поступившегов кровь. Является наиболее важным параметром биодоступности.
Источник
13. Биодоступность лекарственных средств. Определение. Факторы, влияющие на биодоступность. Примеры.
Биодоступность — это объем лекарства, который достиг основного места своего действия в человеческом или животном организме. Этим термином обозначается количество утерянных и сохраненных полезных веществ, которые благотворно влияют на организм. Таким образом, при высокой степени биодоступности можно судить о малом количестве утерянных лечебных свойств любого препарата.
Как определяется данный показатель?
При стандартных формах исследования биодоступность лекарственных веществ выявляется методом определения объема лекарства в крови, то есть тем количеством, которое достигло кровеносной системы. При различных методах введения она имеет различные показатели. Так, при внутривенном способе биодоступность достигает 100 %. А если имела место пероральная биодоступность, то объем значительно снижается за счет неполного всасывания и распада лекарства на отдельные компоненты. Данный термин также применяется и в фармакокинетике для подсчета правильной дозировки, которой следует придерживаться больному при различных приемах введения препарата в организм.
Выделяют две стадии биодоступности: Абсолютная. Относительная.
Понятие абсолютной биологической доступности
Абсолютная биодоступность — это показатель, образующийся в результате сравнительного анализа биологической доступности лекарства, введенного любым, кроме внутривенного, способом и доступности препарата, введенного внутривенно. Отражается он в виде площади под кривой «объем – время», сокращенно «ППК». Осуществить подобную процедуру можно только при выполнении такого условия, как употребление различной дозировки разными методами введения в организм.
Для определения количества абсолютной биологической доступности осуществляется проведение фармакокинетического исследования, целью которого является получение сравнительного анализа «объема лекарства по отношению ко времени» для внутривенного и иного метода внедрения. Таким образом, абсолютная биодоступность лекарственных средств — это ППК для измененной дозировки, получаемой в ходе деления ППК иного метода введения и внутривенного.
Понятие относительной биологической доступности
Относительная биодоступность — это ППК препарата, подвергшаяся сравнению с другой разновидностью этого же препарата, принятого за основу или введенного иным способом. Основа – это внутривенный способ введения, характеризующийся абсолютной биодоступностью. Для получения данных о количестве относительной биологической доступности в организме применяются показатели, характеризующие объем лекарства в кровеносной системе или же при его выведении из организма вместе с мочой после однократного или множественного применения. С целью получения высокого процента достоверности при анализировании применяется перекрестный метод изучения. Он позволяет максимально полно устранить разность результатов, полученных при физиологическом и патологическом состояниях организма.
Факторы, влияющие на биодоступность :
1. Доза лекарственного вещества.
2. Путь введения лекарственного вещества (при внутривенном пути введения биодоступность 100%).
3. Химическая структура (некоторые препараты разрушаются кислым содержимым желудка, поэтому перорально не назначаются, например, пенициллин, инсулин).
4. Состояние ЖКТ (ускоренная перистальтика нарушает всасывание, следовательно, биодоступность снижается).
14. Распределение лекарственных веществ в организме. Факторы, влияющие на распределение. Депонирование лекарственных веществ в организме. Биологические барьеры, их характеристика и основные механизмы транспорта лекарственных веществ через биологические мембраны.
Распределение — это переход лекарства из системного кровотока в органы и ткани организма. Большинство ЛС распределяется неравномерно и лишь незначительная часть — относительно равномерно (некоторые ингаляционные средства для наркоза).
На характер распределения влияют многие факторы, но наиболее важными являются :
Растворимость ЛС в воде и липидах. Гидрофильные ЛС, имеющие малый молекулярный вес, легко проходят во внеклеточные области, но не могут проникнуть через мембраны клеток и (или) биологические барьеры. Липофильные ЛС легко проникают через биологические барьеры и обычно быстро распространяются по всему организму. Нерастворимые в жирах и воде ЛС могут проникать через мембраны клеток при наличии особой трансмембранной энергозависимой транспортной системы.
Степень связывания ЛС с белками. Лекарственный препарат, попав в кровь, находится в ней в двух фракциях: свободной и связанной (ЛС, связанные с белком, не взаимодействуют с рецепторами, ферментами и не проникают через клеточные мембраны). Главным образом лекарства связываются с альбуминами. Уменьшение связанной фракции лекарства на 10–20% приведет к увеличению свободной фракции на 50–100%, что важно при использовании препаратов с малой широтой терапевтического диапазона.
Особенности регионарного кровотока. Естественно, что после попадания ЛС в систему циркуляторного русла оно, в первую очередь, достигает наиболее хорошо кровоснабжаемых органов (сердце, легкие, печень, почки).
Наличие биологических барьеров, которые встречаются на пути распространения ЛС : плазматические мембраны, стенка капилляров (гистогематический барьер), ГЭБ, плацентарный барьер.
Гистогематический барьер разделяет плазму крови и интерстициальное пространство. По сравнению с другими барьерами капиллярная стенка наиболее легко проницаема для лекарств. ЛС проникают через щели, имеющиеся в местах контактов эндотелиальных клеток, выстилающих капилляры изнутри.
Липидорастворимые вещества очень быстро диффундируют через мембрану, водорастворимые и ионы — через поры.
Гематоэнцефалический барьер относится к числу сложнейших в анатомическом и функцональном отношениях. Его проницаемость для лекарств определяет степень их центрального действия и потому представляет особый интерес для фармакологии. Собственно ГЭБ — барьер между кровью и интерстициальной жидкостью мозга. ГЭБ представлен капиллярной стенкой, диффузным основным веществом и выстилающими ее снаружи клетками и отростками нейроглии — опорной ткани мозга.
В целом ГЭБ ведет себя как типичная липидная мембрана, непроходимая для ионизированных молекул. При выраженном кислородном голодании, травматическом шоке, черепно-мозговой травме (ЧМТ), воспалении мозговых оболочек проницаемость ГЭБ для лекарств вообще и тех, что обычно трудно проникают в мозг, заметно возрастает.
ДЕПОНИРОВАНИЕ ЛЕКАРСТВЕННЫХ СРЕДСТВ
При распределении лекарственного вещества в организме часть вещества может задерживаться (депонироваться) в различных тканях. Из «депо» вещество высвобождается в кровь и оказывает фармакологическое действие. Липофильные вещества могут депонироваться в жировой ткани. Так, средство для внутривенного наркоза тиопентал-натрий вызывает наркоз, который продолжается 15—20 мин. Кратковременность действия связана с тем, что 90% тиопентала-натрия депонируется в жировой ткани. После прекращения наркоза наступает посленаркозный сон, который продолжается 2—3 ч и связан с действием препарата, высвобождаемого из жирового депо.
Антибиотики из группы тетрациклинов на длительное время депонируются в костной ткани. Тетрациклины не рекомендуют назначать детям до 8 лет, так как, депонируясь в костной ткани, они могут нарушать развитие скелета.
Многие вещества депонируются в крови, связываясь с белками плазмы крови. В соединении с белками плазмы вещества не проявляют фармакологической активности. Однако часть вещества высвобождается из связи с белками и оказывает фармакологическое действие. Вещества, которые более прочно связываются с белками, могут вытеснять вещества с меньшей прочностью связывания. Действие вытесненного вещества при этом усиливается, так как увеличивается концентрация в плазме крови его свободной (активной) формы. Например, сульфаниламиды, салицилаты могут таким образом усиливать действие назначаемых одновременно непрямых антикоагулянтов. При этом свертываемость крови может чрезмерно снижаться, что ведет к кровотечениям.
Источник





