Как сделать кожу упругой и подтянутой
Признаки возрастных изменений – сейчас явление более позднее, чем еще 30 – 40 лет назад. Причина проста – новые технологии и методики в уходе, препараты и эффективные процедуры снижают необходимость прибегать к пластической хирургии. Как сделать кожу упругой и подтянутой – вопрос, которым интересуется каждая современная женщина. И результат при внимательном отношении к своей внешности не заставит долго ждать.
Причины дряблости кожи
Увядание кожного покрова, потеря эластичности, контуров и рельефа происходит не только в связи с возрастными изменениями. В медицине существует отдельный термин для такого явления – атоническая кожа. Это значит, что дерма теряет тонус, тургор, ее цвет становится желтоватым или сероватым. Причин дряблости кожи может быть несколько:
- генетическая предрасположенность;
- недостаточное соблюдение питьевого режима – кожа теряет влагу;
- гормональные изменения – дряблость появляется у женщин в период менопаузы особенно интенсивно (может ухудшиться тонус и при беременности);
- заболевания внутренних органов – хронические формы, инфекции, вирусы, бактерии, грибковые патологии;
- нарушение естественной регенерации клеток;
- проблемы с выработкой гиалуроновой кислоты, коллагена и эластина;
- неправильный рацион питания;
- недостаток витаминов и полезных микроэлементов;
- чрезмерное увлечение загаром – фотостарение;
- резкое изменение массы тела;
- нарушение обмена веществ в организме;
- бессонница и отсутствие полноценного регулярного отдыха;
- климатический фактор – экология, погодные условия;
- неправильный подбор косметических и уходовых средств.
Кожа, утратившая упругость, не просто выглядит не эстетично. Такой кожный покров более склонен к появлению морщин, ухудшению состояния пор.
Основы правильного питания
Главную роль в поддержании эластичности дермы играет употребление в пищу полезных продуктов. Достаточному увлажнению, а значит и упругости, способствует поддержание питьевого баланса. Раньше считалось, что необходимо выпивать не менее 1,5 – 2 литров воды в сутки. Сейчас это мнение опровергают многие диетологи. Пить жидкость нужно по мере потребности, но следить, чтобы организм не испытывал дефицита. Если воды не хватает, это сразу отражается на коже и волосах – всем известно, что такое пересушенное кончики, тонкий, шелушащийся эпидермис. Поэтому суточное потребление жидкости каждый должен определять для себя индивидуально.
Питание должно быть полноценным – в рацион входят продукты с витаминами, ненасыщенными жирными кислотами, макроэлементами. Не обязательно включать только в углеводную или белковую диету, лучше соблюдать грамотный баланс, чтобы организм и кожа получали все необходимое из продуктов. Но, например, потребление быстрых углеводов стоит ограничить, моносахариды способствуют выработке гормона, который контролирует уровень глюкозы. Когда инсулина много, энергия распределяется неправильно. При избытке топлива организм начинает откладывать запасы, а жировые отложения – враг упругости.

Для поддержания молодости и здоровья кожи необходимо соблюдать режим питания, есть медленно и отказаться от вредных перекусов. Приемы пищи лучше раздробить на более мелкие части – вместо 3 раз в день есть 6. Но всегда в одно и то же время.
В рацион должны входить:
- полиненасыщенные жирные кислоты, которые содержатся в растительных маслах, рыбе, орехах;
- пища, богатая флавонидами (веществами, замедляющими процессы старения) – гречневая крупа, облепиха, абрикосы и персики, брюква и так далее.
- продукты с кремнием – зелень, огурцы, отруби, морковь;
- недостаток железа восполняет печень, гранат, смородина, желток, овсянка;
- морепродукты – источник селена и цинка, который не дает терять коже эластичность;
- в качестве десертов – блюда с медом, изюмом, курагой, инжиром.
Также не стоит забывать о продуктах, богатых кальцием и магнием. Это кисломолочные блюда, вишня, редис, капуста. Кроме того, Омега3 – настоящий источник элементов, свойства которых направлены на предотвращение признаков старения.

Способы сделать упругой кожу тела
Кроме правильного питания, существует ряд методик, позволяющих значительно улучшить эластичность кожи и предотвратить ее увядание.
Упражнения
Второй важнейший фактор, предупреждающий потерю тургора – это физические нагрузки. Каждый день нужно уделять не менее часа для поддержания состояния упругости тела. Дважды в день проводить более интенсивные тренировки, например, заниматься фитнесом, пилатесом или силовыми упражнениями.
Но и для кожи лица сейчас есть свой комплекс зарядки. Это трендовый фейсбилдинг – комплекс упражнений, способный улучшить эластичность. Суть метода заключается в том, что при чередовании напряжения и расслабления мышцы лица возвращают тонус. Но делать упражнения нужно под контролем инструктора, чтобы не навредить кожному покрову.
Эффект фейсбилдинга – это не постоянная константа. Чтобы кожа надолго сохраняла упругость, необходимо регулярно заниматься упражнениями. Это как обычная утренняя зарядка для тела – делать ее нужно постоянно. Когда эффект достигнут, можно заниматься гимнастикой не каждый день, а 2 – 3 раза в неделю. Недостаток фейсбилдинга заключается в том, что кожу вокруг глаз невозможно кардинально изменить – избавиться от синяков, мешков, грыж. Такой способ лишь помогает слегка скорректировать зону, сгладить мелкие морщины.

Уход в домашних условиях и народные средства
Уходовые процедуры дома также должны быть регулярными – кожа не терпит пропусков процедур и лени. Чтобы не потерять упругость, нужно следовать правилам:
- отказаться от курения и злоупотребления алкоголем;
- не ложиться спать с макияжем;
- каждый день тонизировать, увлажнять, обеспечивать питание коже;
- защищать от вредного воздействия ультрафиолета – на улицу выходить только после нанесения крема с содержанием SPF 30 зимой и SPF 50 летом;
- не прикасаться к коже лица руками – поры будут сохранять нормальное состояние, если не подвергать их засорению;
- подбирать косметику, исключительно подходящую к типу кожи – жирной, сухой, комбинированной, тонкой, чувствительной.
В число уходовых средств можно включить не только фабричные кремы, тоники, бальзамы, гели, патчи. Натуральные продукты будут не менее эффективными, но более безопасными. В зависимости от типа кожи можно готовить лосьоны и кремы самостоятельно из следующих компонентов:
- зелени, огурца, моркови, лимона, творожной массы, простокваши;
- отваров и настоев трав (но при сухой коже придется отказаться от спиртовых растворов);
- витаминов в капсулах или ампулах;
- простых аптечных средств – мумие, глицерин, янтарная кислота, касторовое масло, рыбий жир.
Но важно помнить, что даже привычная ромашка может давать аллергическую реакцию. Поэтому перед нанесением средства нужно проводить тест. На кожу локтевого сгиба или внутреннюю часть запястья нанести небольшое количество крема или раствора, подождать 5 минут. Если не будет негативной реакции, можно смело приступать к использованию.

Салонные процедуры
Методики, используемые профессиональными косметологами, способны надолго предотвратить дряблость кожи и быстро вернуть ей эластичность. Специалист без труда определит проблему и назначит процедуру, соответствующую возрасту, типу кожи пациента. В число самых эффективных методик входят:
- Химические пилинги – очистка, оздоровление и подтяжка кожи препаратами на основе фруктовых кислот. Эксофилиация бывает поверхностной, средней и глубокой. Эффект заметен уже через пару дней после сеанса, сохраняется на 4 – 6 месяцев.
- Мезотерапия – введение на разную глубину слоев дермы препаратов, способных восполнить дефицит эластина, коллагена, гиалуроновой кислоты. Такие средства также стимулируют собственную выработку этих веществ организмом.
- Ботулинотерапия – введение под кожу препаратов, содержащих ботулотоксин. Такие инъекции направлены на блокировку активности нервов, подающих сигнал на мимические мышцы. Когда мышечные структуры не работают, кожа постепенно подтягивается, пропадают морщины.
- Контурная пластика – инъекционное введение препаратов на основе гиалуроновой кислоты и гидроксиапатита кальция. Безоперационная методика позволяет заполнить недостающий объем, сделать контуры более четкими, убрать складки и мелкие морщины.
- Аппаратная косметология – процедуры с использованием лазерных приборов. Бесконтактное воздействие на кожу, позволяет улучшить упругость, повысить выработку коллагена, убрать пигментацию. Также лазер используется для лечения различных кожных заболеваний и купероза.
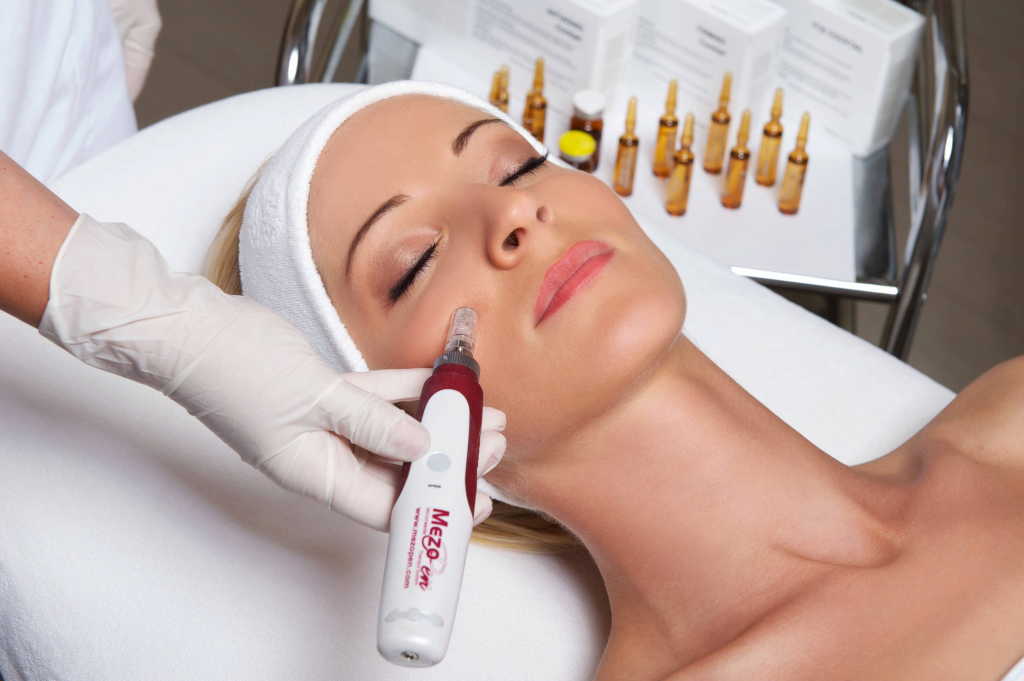
Чтобы кожа оставалась упругой и подтянутой долгое время, необходим комплексный подход – от питания до инъекций красоты. Кроме того, важно соблюдать правила ухода и гигиены, не допускать вредного воздействия на эпидермис, бережно относиться к своей красоте.
Источник
Микозы гладкой кожи
Среди широко распространенных сегодня грибковых заболеваний чаще всего встречаются микозы гладкой кожи, такие как микроспория, трихофития, разноцветный лишай, микоз стоп (кистей), кандидоз. Источниками инфекции могут быть больные животные (кошки, собаки,
Среди широко распространенных сегодня грибковых заболеваний чаще всего встречаются микозы гладкой кожи, такие как микроспория, трихофития, разноцветный лишай, микоз стоп (кистей), кандидоз. Источниками инфекции могут быть больные животные (кошки, собаки, мышевидные грызуны, крупный скот и др.), а также человек. В последние годы наблюдается увеличение числа болезней, вызываемых условно-патогенными грибами, в их числе наиболее часто регистрируются поверхностные формы кандидоза. Столь широкую распространенность этих микозов можно объяснить массовым применением современных средств терапии, экологической обстановкой и другими факторами, снижающими защитные силы организма. Одной из причин значительной распространенности микозов является ослабление в последние годы санитарно-просветительной работы. Из-за недостаточной информированности об источниках и путях распространения инфекции, а также адекватных мерах профилактики больные поздно обращаются к врачу, в связи с чем микозы переходят в хроническую форму, в том числе и у детей, страдающих микозами волосистой кожи головы и гладкой кожи.
Микроспория — грибковое заболевание, вызываемое различными видами грибов рода микроспорум. В России распространившаяся за последние 50 лет микроспория обусловлена зоофильным грибом — пушистым микроспорумом (Microsporum canis), который паразитирует на коже кошек, собак, реже других животных. Заражение от больного человека наблюдается в 2% случаев.
Эпидемиология. Инфицирование в 80—85% случаев происходит в результате непосредственного контакта с больным животным или через предметы, загрязненные шерстью этих животных. Заражение детей может произойти и после игры в песочнице, так как возбудитель микроспории обладает высокой устойчивостью к факторам внешней среды и в инфицированных чешуйках и волосах может сохранять свою жизнеспособность до 7—10 лет. Чаще микроспорией болеют дети.
Клиника. Через 5—7 дней от момента заражения на гладкой коже возникают очаги, которые могут наблюдаться как на открытых, так и закрытых частях тела (дети любят брать животных на руки, класть с собой в постель). Очаги округлой или овальной формы, розового или красного цвета, с четкими границами, возвышающимся валиком по периферии, покрытым пузырьками и тонкими корочками, с шелушением в центре. Очаги, как правило, мелкие, от 1 до 2 см в диаметре, единичные или множественные, иногда сливающиеся. У 85—90% больных поражаются пушковые волосы.
Лечение. При наличии единичных очагов микроспории на гладкой коже без поражения пушковых волос можно ограничиться только наружными противогрибковыми средствами. Очаги следует смазывать спиртовой настойкой йода (2—5%) утром, а вечером втирать серно-салициловую мазь (10% и 3% соответственно). Можно 2 раза в день втирать следующие антимикотики: микозолон, микосептин, травоген или 1 раз в день вечером — крем мифунгар, микоспор — до разрешения клинических проявлений. При множественном поражении гладкой кожи и единичных очагах (до 3) с вовлечением в процесс пушковых волос рекомендуется назначать противогрибковый антибиотик гризеофульвин из расчета 22 мг на 1 кг массы тела ребенка, в 3 приема после еды, в сочетании с отслаивающими роговой слой эпидермиса в очагах кератолитическими средствами (кислота салициловая 3,0, молочная или бензойная 3,0, коллодий до 30,0). Одним из этих средств очаги смазывают 2 раза в день в течение 3–4 дней, затем на 24 часа накладывают 2%-ную салициловую мазь под компрессную бумагу, удаляют пинцетом отторгающиеся чешуйки рогового слоя эпидермиса и эпилируют пушковые волосы. Если при контрольном исследовании, проводимом с помощью люминесцентной лампы или микроскопа, будут обнаружены пораженные волосы, процедуру повторяют. Отслойку рогового слоя эпидермиса и ручную эпиляцию пушковых волос можно проводить после применения метода «герметизации». Очаги заклеивают черепицеобразно полосками лейкопластыря на 2—3 дня, это вызывает обострение процесса, что, в свою очередь, облегчает удаление волос.
Результаты лечения микроспории гладкой кожи контролируются с помощью люминесцентной лампы либо микроскопического исследования на грибы. Первое контрольное исследование делают после разрешения клинических проявлений, затем через 3—4 дня до первого отрицательного анализа, а в дальнейшем — через 3 дня. Критериями излечения считаются разрешение очагов, отсутствие свечения и три отрицательных анализа при микроскопическом исследовании.
В процессе лечения проводится дезинфекция постельного и нательного белья: кипячение в мыльно-содовом растворе (1%) в течение 15 минут (10 г хозяйственного мыла и 10 г каустической соды на 1 л воды); пятикратное проглаживание верхней одежды, чехлов с мебели, постельных принадлежностей горячим утюгом через влажную материю.
Профилактика. Основная мера профилактики микроспории — это соблюдение санитарно-гигиенических правил (нельзя пользоваться чужим бельем, одеждой и т. д.; после игры с животными необходимо вымыть руки).
Трихофития — грибковое заболевание, обусловленное различными видами грибов рода трихофитон. Трихофитоны могут быть антропофильными, паразитирующими на человеке, и зоофильными, носителями которых являются животные. К антропофильным трихофитонам относятся Trichophyton (Tr.) tonsuraus и Tr. violaceum, к зоофильным — Tr. mentagrophytes var gypseum и Tr. verrucosum.
Эпидемиология. При поверхностной трихофитии, обусловленной антропофильными грибами, заражение происходит при тесном контакте с больным человеком или опосредованно через предметы обихода. Часто дети заражаются от матери, внуки от бабушек, страдающих хронической формой заболевания. Инкубационный период длится до недели. При зооантропонозной трихофитии источниками инфекции являются больные животные: крупный скот, грызуны. Наибольшая заболеваемость этим видом трихофитии регистрируется осенью, что связано с полевыми работами: именно в это время возрастает вероятность заражения через сено и солому. Инкубационный период составляет от 1–2 недель до 2 месяцев.
Клиника. На гладкой коже при поверхностной трихофитии очаги могут возникать на любом участке кожи — лице, шее, груди, предплечьях. Они имеют четкие границы округлой или овальной формы, с возвышающимся валиком по периферии ярко-красного цвета, по размерам они более крупные, чем при микроспории. Очаги поражения красновато-синюшного цвета, с шелушением, узелками на поверхности; при хронической форме они развиваются на коже ягодиц, коленных суставов, предплечий, реже тыла кистей и других участков тела, очаги не имеют четких границ. На коже ладоней и подошв наблюдается пластинчатое шелушение. Часто поражаются пушковые волосы.
При трихофитии, вызываемой зоофильными грибами, заболевание на коже может протекать в трех формах: поверхностной, инфильтративной и нагноительной. Очаги, как правило, располагаются на открытых участках кожи. При поверхностной форме они округлой или овальной формы, с четкими границами, возвышающимся валиком по периферии, на котором видны пузырьки, корочки, центр очага розового цвета, валик ярко-красного. Очаги по размеру крупнее, чем при микроспории. Иногда они располагаются вокруг естественных отверстий — глаз, рта, носа. При инфильтративной форме очаги возвышаются над уровнем кожи, сопровождаются воспалительными явлениями — инфильтрацией. Для нагноительной формы характерно развитие опухолевидных образований, ярко-красного цвета, покрытых гнойными корками вследствие присоединения бактериальной инфекции. При сдавливании очага из волосяных фолликулов выделяется гной, отмечается болезненность. Заболевание сопровождается нарушением общего состояния, иногда повышается температура. На месте бывших очагов после разрешения клинических проявлений остается рубцовая атрофия кожи. Клинические формы зооантропонозной трихофитии могут переходить одна в другую.
Диагностика. Диагноз трихофитии устанавливается на основании клиники и при обнаружении гриба при микроскопии патологического материала, а вид возбудителя определяется с помощью культурального исследования.
Лечение. Лечение проводится антимикотиками для наружного применения. Очаги смазывают настойкой йода (2—5%) днем, вечером втирают серно-салициловую мазь (10% и 3% соответственно) или микосептин. Можно проводить монотерапию мазью или кремом (канизон, мифунгар, микозорал, микоспор (бифосин), экзодерил, микозорал и др. При инфильтративной форме для разрешения инфильтрации назначают 10%-ную серно-дегтярную мазь 2 раза в день. Лечение нагноительной формы трихофитии начинают с удаления корок в очаге поражения с помощью повязок с 2%-ной салициловой мазью, которые накладывают на несколько часов. После удаления корок эпилируют пушковые волосы. Затем применяют примочки с растворами, обладающими дезинфицирующим и противовоспалительным действием (фурацилин 1:5000, риванол 1:1000, калия перманганата 1:6000, раствор ихтиола (10%) и др.). В результате этого лечения волосяные фоликулы освобождаются от гноя, уменьшаются воспалительные явления. Далее для рассасывания инфильтрата назначают серно-дегтярную мазь (5—10%) в виде втирания или под вощаную бумагу. После разрешения инфильтрата используют антимикотики для наружного применения (см. поверхностную форму трихофитии). В тех случаях, когда в очагах на гладкой коже поражены пушковые волосы, проводится отслойка рогового слоя эпидермиса с последующей эпиляцией волос. Для этого можно использовать салициловый коллодий (10—15%), молочно-салицило-резорциновый коллодий (15%). При отсутствии эффекта внутрь назначают гризеофульвин в суточной дозе из расчета 18 мг на 1 кг массы тела, в 3 приема после еды ежедневно — до отрицательного анализа на грибы, затем через день. В качестве альтернативного метода можно назначать тербинафин (ламизил, экзифин) взрослым по 250 мг (1 табл.) 1 раз в день после еды ежедневно, детям с массой тела до 20 кг — 62,5 мг, от 20 до 40 кг — 125 мг, свыше 40 кг — 250 мг в сочетании с антимикотиками для наружного применения.
Критериями излечения при трихофитии являются разрешение клинических проявлений и три отрицательных результата анализов на грибы с трехдневными интервалами.
Профилактика. Профилактика трихофитии зависит от вида возбудителя. При поверхностной трихофитии, вызванной антропофильными грибами, основным профилактическим мероприятием является выявление источника заражения, а им могут быть дети, больные поверхностной трихофитией, или взрослые, страдающие хронической формой поражения. В последние годы наблюдаются случаи хронической трихофитии у детей среднего и старшего возраста. При нагноительной трихофитии профилактические мероприятия проводятся совместно медицинскими работниками, эпидемиологами и ветеринарной службой.
Микоз гладкой кожи стоп (кистей). В ряде стран микозом стоп болеют до 50% населения. Это заболевание чаще встречается у взрослых, но в последние годы нередко наблюдается и у детей, даже грудного возраста.
Этиология. Основными возбудителями микоза стоп являются гриб Trichophyton rubrum (T. rubrum), который выделяется почти в 90% случаев, и T. mentagrophytes var. interdigitale (T. interdigitale). Поражение межпальцевых складок, которое может быть обусловлено дрожжеподобными грибами, регистрируется в 2—5% случаев. Антропофильный гриб Epidermophyton floccosum выделяется в нашей стране редко.
Эпидемиология. Заражение микозом стоп может произойти в семье при тесном контакте с больным или через предметы обихода, а также в бане, сауне, спортзале, при пользовании чужой обувью и одеждой.
Патогенез. Проникновению грибов в кожу способствуют трещинки, ссадины в межпальцевых складках, обусловленные потливостью или сухостью кожи, потертостью, плохим высушиванием после водных процедур, узостью межпальцевых складок, плоскостопием и др.
Клиника. Клинические проявления на коже зависят от вида возбудителя, общего состояния больного. Гриб T.rubrum может вызывать поражение кожи всех межпальцевых складок, подошв, ладоней, тыльной поверхности стоп и кистей, голеней, бедер, пахово-бедренных, межъягодичной складок, под молочными железами и подкрыльцовой области, туловища, лица, редко — волосистой части головы. В процесс могут вовлекаться пушковые и длинные волосы, ногтевые пластины стоп и кистей. При поражении кожи стоп различают 3 клинические формы: сквамозную, интертригинозную, сквамозно-гиперкератотическую.
Сквамозная форма характеризуется наличием шелушения на коже межпальцевых складок, подошв, ладоней. Оно может быть муковидным, кольцевидным, пластинчатым. В области сводов стоп и ладоней наблюдается усиление кожного рисунка.
Интертригинозная форма встречается наиболее часто и характеризуется незначительным покраснением и шелушением на боковых соприкасающихся поверхностях пальцев или мацерацией, наличием эрозий, поверхностных или глубоких трещин во всех складках стоп. Эта форма может трансформироваться в дисгидротическую, при которой образуются пузырьки или пузыри в области сводов, по наружному и внутреннему краю стоп и в межпальцевых складках. Поверхностные пузырьки вскрываются с образованием эрозий, которые могут сливаться, в результате чего образуются очаги поражения с четкими границами, мокнутием. При присоединении бактериальной инфекции возникают пустулы, лимфадениты и лимфангоиты. При дисгидротической форме микоза наблюдаются вторичные аллергические высыпания на боковых и ладонных поверхностях пальцев кистей, ладонях, предплечьях, голенях. Иногда заболевание приобретает хроническое течение с обострением в весенне-летнее время.
Сквамозно-гиперкератотическая форма характеризуется развитием очагов гиперкератоза на фоне шелушения. Кожа подошв (ладоней) становится красновато-синюшного цвета, в кожных бороздках отмечается отрубевидное шелушение, которое переходит на подошвенную и ладонную поверхности пальцев. На ладонях и подошвах может выявляться выраженное кольцевидное и пластинчатое шелушение. У некоторых больных оно бывает незначительным за счет частого мытья рук.
У детей поражение гладкой кожи на стопах характеризуется мелкопластинчатым шелушением на внутренней поверхности концевых фаланг пальцев, чаще 3-х и 4-х, или имеются поверхностные, реже глубокие трещины в межпальцевых складках или под пальцами, гиперемией и мацерацией. На подошвах кожа может быть не изменена или усилен кожный рисунок, иногда наблюдается кольцевидное шелушение. Субъективно больных беспокоит зуд. У детей чаще, чем у взрослых, возникают экссудативные формы поражения с образованием пузырьков, мокнущих экземоподобных очагов. Они появляются не только на стопах, но и на кистях.
Для руброфитии гладкой кожи крупных складок и других участков кожного покрова характерным является развитие очагов с четкими границами, неправильных очертаний, с прерывистым валиком по периферии, состоящим из сливающихся узелков розового цвета, чешуек и корочек, с синюшным оттенком (в центре окраска синюшно-розовая). На разгибательной поверхности предплечий, голеней высыпания могут располагаться в виде незамкнутых колец. Нередко наблюдаются очаги с узелковыми и узловатыми элементами. Заболевание иногда протекает по типу инфильтративно-нагноительной трихофитии (чаще у мужчин при локализации в области подбородка и над верхней губой). Очаги руброфитии на гладкой коже могут напоминать псориаз, красную волчанку, экзему и другие дерматозы.
Гриб T. interdigitale поражает кожу 3-х и 4-х межпальцевых складок, верхнюю треть подошвы, боковые поверхности стопы и пальцев, свод стопы. Этот гриб обладает выраженными аллергизирующими свойствами. При микозе стоп, обусловленном T. interdigitale, наблюдаются те же клинические формы поражения, что и при руброфитии, однако заболевание чаще сопровождается более выраженными воспалительными явлениями. При дисгидротической, реже интертригинозной форме на коже подошв и пальцев наряду с мелкими пузырьками могут появляться крупные пузыри, в случае присоединения бактериальной флоры — с гнойным содержимым. Стопа становится отечной, припухшей, появляется болезненность при ходьбе. Заболевание сопровождается повышением температуры, ухудшением самочувствия, развитием аллергических высыпаний на коже верхних и нижних конечностей, туловища, лица, увеличением паховых лимфатических узлов; клиническая картина сходна с той, что наблюдается при экземе.
Диагноз. Диагноз устанавливается на основании клинических проявлений, обнаружения гриба при микроскопическом исследовании чешуек кожи и идентификации вида возбудителя — при культуральном исследовании.
Лечение. Лечение микоза гладкой кожи стоп и других локализаций проводится антимикотическими средствами для наружного применения. При сквамозной и интертригинозной формах поражения на стопах и других участках кожи используют лекарственные препараты в виде крема, мази, раствора, спрея, можно сочетать крем или мазь с раствором, чередуя их применение. В настоящее время для лечения этого заболевания используют следующие лекарственные средства: крем экзифин, крем микозорал, крем низорал, крем и раствор канизон, крем микозон, крем микоспор (бифосин), крем мифунгар, крем и спрей ламизил, крем микотербин. Эти препараты наносят на очищенную и подсушенную кожу 1 раз в день, продолжительность лечения в среднем составляет не более 2 недель. Такие антимикотики, как травоген, экалин, батрафен, микосептин, микозолон, применяют 2 раза в день до разрешения клинических проявлений, затем лечение продолжают еще в течение 1—2 недель, но уже 1 раз в день — для профилактики рецидива. При узелковой и узловатой формах руброфитии после снятия острых воспалительных явлений с помощью одной из указанных мазей назначают серно-дегтярную мазь (5—10%) с целью дальнейшего разрешения клинических проявлений. При интертригинозной и дисгидротической формах (наличие только мелких пузырьков) микоза стоп применяют препараты с комбинированным действием, в состав которых, наряду с противогрибковым средством, входят кортикостероид, например микозолон, травокорт, либо кортикостероид и антибактериальный препарат — тридерм, пимафукорт.
При острых воспалительных явлениях (мокнутие, наличие пузырей) и выраженном зуде лечение проводится как при экземе: десенсибилизирующие средства (внутривенное или внутримышечное введение раствора кальция хлорида (10%), раствора натрия тиосульфата (30%), раствора кальция глюконата (10%) или кальция пантотената перорально; антигистаминные средства. Из наружных лекарственных средств на первом этапе терапии применяют примочки (2%-ный раствор борной кислоты, раствор калия перманганата 1:6000, 0,5%-ный раствор резорцина), 1—2%-ные водные растворы метиленового синего или бриллиантового зеленого, фукорцин. Затем переходят на пасты — борно-нафталановую, ихтиол-нафталановую, пасту ACD — Ф3 с нафталаном, при осложнении бактериальной флорой — линкомициновую (2%). На 2-м этапе лечения после разрешения острых воспалительных явлений используют указанные выше антимикотические средства.
Быстро и эффективно устранять симптомы воспаления и зуда при наличии как грибковой, так и бактериальной инфекции позволяет такой препарат, как тридерм, содержащий кроме антимикотика (клотримазол 1%) антибиотик широкого спектра действия (гентамицина сульфат 0,1%) и кортикостероид (бетаметазона дипропионат 0,05%). Наличие у тридерма 2 лекарственных форм — мази и крема — дает возможность применять его при различном характере и на различных стадиях патологического процесса.
При неэффективности наружной терапии назначают антимикотики системного действия: итраконазол по непрерывной схеме по 200 мг в день 7 дней, затем по 100 мг — 1—2 недели; тербинафин (ламизил, экзифин) по 250 мг один раз в день ежедневно 3—4 недели; флуконазол (по 150 мг один раз в неделю не менее 4 недель).
Профилактика. Для предотвращения заболевания микозом стоп необходимо соблюдать в первую очередь правила личной гигиены в семье, а также при посещении бани, сауны, бассейна, спортзала и др.; проводить дезинфекцию обуви (перчаток) и белья в период лечения. После посещения бани, бассейна, сауны для профилактики микоза стоп на кожу межпальцевых складок и подошв следует наносить дактарин спрей-пудру.
Разноцветный лишай — это грибковое заболевание, возбудитель которого Malassezia furfur (Pityrosporum orbiculare) относится к дрожжевым грибам. Разноцветный лишай довольно широко распространен во всех странах, болеют им лица молодого и среднего возраста.
Этиология. Malassezia furfur в качестве сапрофита находится на коже человека и при благоприятных для него условиях вызывает клинические проявления.
Патогенез. Факторы, способствующие развитию заболевания, до настоящего времени точно не установлены, однако разноцветный лишай чаще встречается у лиц, страдающих повышенной потливостью, при изменении химического состава пота, заболеваниях желудочно-кишечного тракта, эндокринной патологии, вегетативно-сосудистых нарушениях, а также при иммунной недостаточности.
Клиника. Заболевание характеризуется наличием мелких пятен на коже груди, шеи, спины, живота, реже верхних и нижних конечностей, подкрыльцовых и пахово-бедренных областей, на голове; пятна первоначально имеют розовую окраску, а затем становятся светло- и темно-коричневыми; наблюдается также незначительное шелушение, иногда оно может быть скрытым и выявляться только при поскабливании. Высыпания нередко сливаются, образуя обширные участки поражения. После загара, как правило, остаются пятна белого цвета в результате усиления шелушения. Для заболевания характерно длительное течение с частыми обострениями.
Диагноз. Диагноз ставится на основании клинических проявлений, при обнаружении возбудителя в чешуйках кожи в ходе микроскопического исследования и при наличии характерного желтого или бурого свечения под люминесцентной лампой Вуда, а также положительной пробы с йодом.
Лечение. В настоящее время имеется достаточный выбор антимикотических препаратов для местного применения, обладающих выраженным противогрибковым действием в отношении возбудителя разноцветного лишая. К ним относятся производные имидазола и триазола, аллиламиновые соединения. В ходе лечения заболевания используют: экзифин крем (наносят на очищенную и подсушенную кожу в очагах поражения 2 раза в день в течение 7—14 дней, при необходимости после 2-недельного перерыва курс лечения можно повторить), крем низорал, мазь микозорал, крем и раствор канизон, крем микозон, крем мифунгар (назначают 1 раз в день, продолжительность лечения 2—3 недели); ламизил крем и спрей; низорал шампунь (в течение трех дней наносят на пораженные участки кожи на 3–5 минут и смывают под душем). При распространенных, часто рецидивирующих формах разноцветного лишая более эффективны антимикотики системного действия: итраконазол (назначают по 100 мг один раз в день в течение двух недель, затем делают двухнедельный перерыв, при необходимости курс лечения повторяют), флуконазол (по 150 мг один раз в неделю в течение 4—8 недель). Во время лечения необходимо проводить дезинфекцию одежды, головных уборов, нательного и постельного белья больного кипячением в 2%-ном мыльно-содовом растворе и проглаживанием горячим утюгом во влажном виде. Следует также пройти обследование членам семьи больного.
Профилактика. Для профилактики рецидива микоза необходимо применять низорал шампунь. Лечение следует проводить с марта по май 1 раз в месяц 3 дня подряд.
Кандидоз гладкой кожи — грибковое заболевание, обусловленное дрожжеподобными грибами рода Candida.
Этиология. Возбудители относятся к условно-патогенным грибам, которые широко распространены в окружающей среде. Их также можно обнаружить на коже и слизистой оболочке рта, пищеварительного тракта, гениталий здорового человека.
Эпидемиология. Заражение из внешней среды может произойти при постоянном дробном или массивном инфицировании грибами.
Патогенез. Возникновению кандидоза могут способствовать как эндогенные, так и экзогенные факторы. К эндогенным факторам относятся эндокринные нарушения (чаще сахарный диабет), иммунная недостаточность, тяжелые соматические заболевания и ряд других. Развитие заболевания возможно после применения ряда современных лекарственных средств: антибиотики широкого спектра действия, иммуносупрессивные и гормональные препараты. Возникновению кандидоза в межпальцевых складках кистей способствует частый контакт с водой, так как при этом развивается мацерация кожи, которая является благоприятной средой для внедрения возбудителя из внешней среды.
Клиника. На гладкой коже чаще поражаются мелкие складки на кистях и стопах, реже — крупные (пахово-бедренные, подмышечные, под молочными железами, межъягодичная). Очаги вне складок располагаются преимущественно у больных, страдающих сахарным диабетом, тяжелыми общими заболеваниями, и у грудных детей.
У некоторых пациентов заболевание начинается в мелких складках кожи с образования мелких, едва заметных пузырьков на боковых соприкасающихся поверхностях гиперемированной кожи, постепенно процесс распространяется на область складки, затем появляется шелушение, мацерация или сразу возникают блестящие эрозированные поверхности насыщенно-красного цвета с четкими границами, с отслаиванием рогового слоя эпидермиса по периферии. Чаще поражаются 3-и и 4-е межпальцевые складки на одной или обеих кистях. Заболевание сопровождается зудом, жжением, иногда болезненностью. Течение хроническое, с частыми рецидивами.
В крупных складках очаги поражения темно-красного цвета, блестящие, с влажной поверхностью, с полоской отслаивающегося рогового слоя эпидермиса, занимающие значительную поверхность, имеющие четкие границы и неправильные очертания. Вокруг крупных очагов возникают новые мелкие эрозии. У детей процесс из крупных складок может распространяться на кожу бедер, ягодиц, живота, туловища. В глубине складок иногда образуются болезненные трещины.
Кандидоз гладкой кожи вне складок имеет сходную клиническую картину.
Диагноз. Диагноз ставят на основании типичной клиники при обнаружении гриба в соскобе с чешуек кожи в ходе микроскопического исследования.
Лечение. Ограниченные, а иногда и распространенные острые формы поражения гладкой кожи, особенно развившиеся в процессе терапии антибактериальными препаратами, как правило, легко поддаются лечению местными антимикотическими средствами в виде раствора, крема, мази и могут разрешиться даже без лечения после отмены антибиотиков.
При кандидозе гладкой кожи крупных складок с острыми воспалительными явлениями лечение необходимо начинать с применения водного раствора метиленового синего или бриллиантового зеленого (1—2%) в сочетании с индифферентной присыпкой и проводить в течение 2—3 дней, затем применяются антимикотические препараты — до разрешения клинических проявлений.
Из антимикотических средств при кандидозе гладкой кожи используют: канизон раствор и крем, микозон крем, мифунгар крем, кандид крем и раствор, тридерм мазь и крем, пимафукорт, пимафуцин, травокорт, травоген, низорал крем, микозорал мазь, экалин.
При распространенных процессах на коже и в случае неэффективности местной терапии назначают антимикотики системного действия: флуконазол (дифлюкан, форкан, микосист) — взрослым в дозе 100—200 мг, детям из расчета 3–5 мг на кг массы тела, итраконазол (100—200 мг), низорал (взрослым по 200 мг, детям с массой тела до 30 кг — 100 мг, свыше 30 кг — 200 мг) 1 раз в сутки ежедневно, а также антибиотик полиенового ряда натамицин (взрослым по 100 мг 4 раза в сутки, детям по 50 мг 2–4 раза в сутки). Продолжительность лечения составляет 2–4 недели.
Профилактика. Профилактика кандидоза гладкой кожи у взрослых и детей заключается в предупреждении развития его у людей, страдающих фоновыми заболеваниями, а также у лиц, длительно получающих антибактериальную, кортикостероидную, иммуносупрессивную терапию. Для профилактики развития кандидаинфекции у детей, госпитализированных в соматические отделения и получающих антибиотики широкого спектра действия, необходимо назначать флуконазол из расчета 3 мг на кг массы тела 1 раз в сутки, лечение осуществляется в ходе всего основного курса терапии. Больным с кишечным кандиданосительством назначают нистатин по 2–4 млн. ЕД в сутки или натамицин по 50 мг для детей и по 100 мг для взрослых 2 раза в сутки в течение 15 дней.
Ж.В. Степанова, доктор медицинских наук, ЦНИИКВ
Источник



