- Лонгидаза при пневмофиброзе легких
- Пневмофиброз — это
- Предотвратить развитие пневмофиброза можно с помощью препарата Лонгидаза ®
- Актуализация, статистика
- Виды пневмофиброза
- Причины заболевания
- Последствия и опасность пневмофиброза
- Симптомы
- Исследования
- Применение препарата Лонгидаза ®
- Профилактика спаечной болезни
- Противоспаечные средства ( барьеры) используемые в хирургической и гинекологической практике.
Лонгидаза при пневмофиброзе легких
«Изменения легочной ткани, которые мы наблюдаем при COVID-19, — это не пневмонии, а пневмониты с диффузным поражением альвеол и выпадением большого количества фибринов. Действительно, в этих случаях часто развиваются фиброзы легочной ткани, которые могут определяться рентгенологически и через месяц, и через три после начала заболевания».
Президент Российского респираторного общества, создатель отечественной пульмонологической школы, академик РАН А.Г. Чучалин. Официальный сайт «Медицинское информационное агентство», 05.06.2020 г.
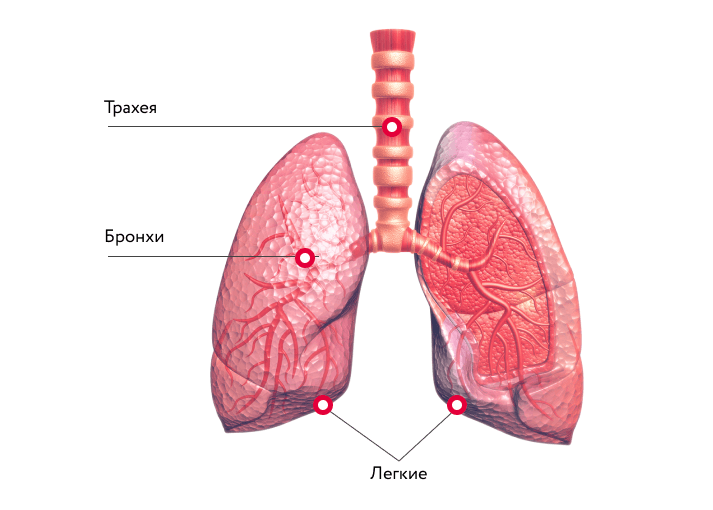
Пневмофиброз — это
Пневмофиброз — заболевание, при котором ткань легких заменяется соединительной под воздействием воспалительных, деструктивных, дистрофических процессов.
Основу легких составляет соединительная ткань, окружающая бронхи, артерии, межальвеолярные перегородки. Она состоит из переплетенных волокон коллагена и эластина, которые дают легким возможность расширяться при вдохе и возвращаться в начальное положение при выдохе. Благодаря коллагеновым волокнам каркасу легочной ткани обеспечена прочность.
Также в соединительной ткани продуцируются ферменты протеиназы, которые разрушают белковые элементы и ингибиторы протеиназ, тормозящие процессы разрушения. Процесс работы такой системы сбалансирован, но при развитии воспаления он нарушается, что вызывает дефицит фермента α1-антитрипсин (A1AT). Недостаточность этого фермента приводит к разрушению эластина и коллагена. На месте поврежденных альвеол образуются пустоты, иммунные реакции провоцируют активность фибробластов (клеток соединительной ткани организма, синтезирующих внеклеточный матрикс) и чрезмерную выработку эластазы и коллагена 1-го типа.
При таком состоянии происходит следующее:
- Сокращается объем легких
- Снижается эластичность и растяжимость легочной ткани
- Сужаются просветы воздухоносных путей
- Начинается дыхательная недостаточность
- Нарушается газообмен
В результате этих процессов у больных появляется одышка во время физических нагрузок. По мере развития заболевания отмечается нарастание одышки, вплоть до полной инвалидизации больного:
- из-за одышки больной не способен произнести и закончить фразу;
- не может ходить;
- не может обслуживать себя.
Предотвратить развитие пневмофиброза можно с помощью препарата Лонгидаза ®
Его применяют для лечения и профилактики. Чем раньше начинается применение препарата, тем лучше может быть прогноз при данном заболевании.
Актуализация, статистика
По данным Всемирной организации здравоохранения, у людей, страдающих от развития заболеваний, приведших к пневмофиброзу, наблюдались последствия:
- около 40% пациентов с идиопатическим легочным фиброзом в конечном итоге умирают от дыхательной недостаточности;
- 5-летняя выживаемость низкая — 20%;
- пневмофиброз позволяет прожить пациенту не более трех-пяти лет.
Заболевание чаще всего встречается у пациентов старше 50 лет. Заболеваемость увеличивается с возрастом, особенно после 60–70 лет. Отмечается преобладание заболевания у мужчин, соотношение полов составляет примерно 1,7: 1 в пользу мужчин. Более частое возникновение пневмофиброза у мужчин, возможно, связано с пристрастием сильной половины человечества к курению. Но пневмофиброз может поражать органы дыхания и у более молодых людей. При хронических инфекциях, не вовремя вылеченных воспалениях легких и бронхов и вследствие других причин соединительная ткань легочной системы замещается фиброзной.
С началом пандемии COVID-19 ситуация усугубилась. Несмотря на то, что основу группы риска составили люди преклонного возраста, согласно данным ВОЗ, вирус наносит удар и по молодым.
Во временных методических рекомендациях от 26 октября 2020 года «Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19)» указано: «После перенесенного COVID-19 у многих пациентов в легких формируются выраженные остаточные изменения в виде фиброза».
На данный момент один из наиболее актуальных вопросов — способна ли легочная ткань восстановиться полностью после перенесенного заболевания.
Пневмофиброз был серьезной проблемой и в доковидные времена, так как любая пневмония — это риск развития пневмофиброза. При вторжении в нашу жизнь вируса COVID-19 значительно возрос процент пневмоний, осложняющихся выраженным пневмофиброзом. Однако при должном и своевременном лечении функциональность органов дыхания может восстановиться.
Важное место в терапии пневмофиброзов занимает Лонгидаза ® , которая способствует ускоренной реабилитации. Даже при тяжелом течении болезни осложнений в виде фиброзных изменений в легочной ткани можно избежать. Отмечались случаи, когда после применения препарата Лонгидаза ® восстановление легочных тканей у пациентов проходило успешно.
По мнению специалистов, делать окончательные выводы о пневмофиброзе после ковидной пневмонии еще рано, так как пандемия продолжается. COVID-19 не похож на обычную внебольничную пневмонию, патология отличается по клиническим показателям, лечится по другой терапевтической схеме.
Большинство пациентов с COVID-19 страдают нарушениями дыхательной функции различной степени выраженности, связанными с пневмофиброзом. Кроме того, возможен рост интерстициальных легочных поражений. Отказ от лечения и реабилитации этих больных может грозить ростом количества пациентов с развившейся стойкой утратой трудоспособности (с присвоением группы инвалидности), снижением качества и продолжительности жизни.
Но уже сейчас можно говорить о том, что пневмофиброз поддается комплексному лечению, в том числе с применением препарата Лонгидаза ® , при этом прогноз выздоровления благоприятный.
Виды пневмофиброза
Пневмофиброз бывает односторонним и двухсторонним, то есть может поразить одно или оба легких. Также заболевание классифицируется по двум основным типам:
Диффузный (смешанный, расплывчатый)
Легкие плотные, их структура нарушена, объем уменьшен. Вентиляция существенно снижена, поражение тканей множественное.
Поражение отдельных участков легочной ткани. Уплотнение на некоторых сегментах легких. Процесс не распространяется, несет меньшую опасность для здоровья, чем диффузный тип.
Независимо от разновидности пневмофиброза комплексное лечение с применением препарата Лонгидаза ® облегчает течение заболевания и улучшает прогноз.
Причины заболевания
Пневмофиброз развивается на фоне заболеваний легких:
- Пневмонии (особенно вирусные, затяжного течения), при этом поражение легких с замещением соединительной тканью может наблюдаться у 10–20% пациентов.
- ХОБЛ (хроническая обструктивная болезнь легких) — заболевание, вызванное аномальной воспалительной реакцией легочных тканей в ответ на раздражители: курение, химические частицы в воздухе, плохую экологию, дефицит витамина С и так далее. К ХОБЛ может привести тяжелое течение бронхиальной астмы.
- Муковисцидоз — наследственное заболевание, при котором поражаются преимущественно железы внешней секреции с образованием вязкого секрета, вызывающего обструкцию выводных протоков и полиорганную патологию. Характеризуется множественными функциональными расстройствами дыхательной и пищеварительной системы. Воспалительный процесс в бронхах вызывает перибронхиальный фиброз.
- Профессиональные заболевания, например, у шахтеров или людей, вдыхающих воздух с частицами высокофиброгенной пыли.
- Экзогенный аллергический альвеолит — заболевание легких, обусловленное реакцией иммунной системы на аллергены. Это могут быть химикаты, красители, грибки. В группу риска попадают люди, проживающие в помещениях с высоким уровнем распространения плесени.
- Саркоидоз — формирование гранулем в легочной ткани.
- Туберкулез. При длительном течении также может приводить к развитию пневмофиброза.
- Механические повреждения легочной ткани — попадание инородных предметов в органы дыхания, ранения.
Также высок риск развития пневмофиброза после хирургических операций на органах системы дыхания. Кроме того, существуют косвенные причины развития патологии:
- вирусные инфекции (гепатит С, цитомегаловирус и другие);
- проживание в неблагоприятном экологическом районе;
- заболевания эндокринной системы (например, сахарный диабет I и II типа);
- лучевая терапия или другие факторы воздействия радиации;
- табакокурение;
- длительный прием некоторых лекарственных средств (химиотерапевтические средства, антиаритмики, амиодарон, цитостатики и другие);
- гастроэзофагеальный рефлюкс;
- аутоиммунные патологии.
Последствия и опасность пневмофиброза
Осложнениями заболевания являются следующие патологии и состояния:
- хроническая дыхательная недостаточность;
- кистозные образования с риском развития пневмоторакса (попадание воздуха в плевральную область, последующее сдавливание сердца и сосудов);
- патологии, связанные с сердечной деятельностью — аритмия, тахикардия, утолщение миокарда (хроническое легочное сердце с риском развития инфаркта миокарда);
- истончение стенок сосудов, ведущее к кровотечениям;
- смещение близлежащих органов в сторону пораженного очага;
- эмфизема легких;
- вторичная легочная гипертония;
- формирование хронического бронхита;
- атрофические изменения грудной клетки и межреберных мышц.
Частота развитий осложнений зависит от ряда факторов: общего состояния организма, наличия других хронических заболеваний, возраста, генетической предрасположенности, работы иммунной системы. Немаловажную роль играет время обращения за врачебной помощью.
Комплексное лечение с применением препарата Лонгидаза ® позволяет снизить риск развития осложнений.
Лучший способ избежать осложнений — своевременная диагностика и лечение. При наличии характерных признаков заболевания нужно как можно раньше обратиться к врачу. Самолечение при патологиях, связанных с пневмофиброзом, недопустимо.
Симптомы
Основной признак пневмофиброза — это одышка. На первых этапах развития заболевания она может появляться только после физической нагрузки. При длительном течении болезни одышка возникает даже в состоянии покоя. К симптомам пневмофиброза также относятся:
- повышенная утомляемость и синдром хронической усталости;
- сухой кашель (около 75%), иногда — продуктивный (до 20-30%), а также продукция гнойной мокроты, особенно у больных с тяжелыми формами пневмофиброза;
- уменьшение массы тела;
- синюшность кожных покровов;
- болезненность в грудной клетке при кашле;
- набухание шейных вен при кашле;
- слышимость хрипов и свиста при дыхании;
- отечность;
- учащенное сердцебиение.
У болезни есть и другие характерные признаки. Например, фаланги пальцев рук приобретают вид «барабанных палочек».
Лихорадка и кровохарканье не характерны для пневмофиброза.
Исследования
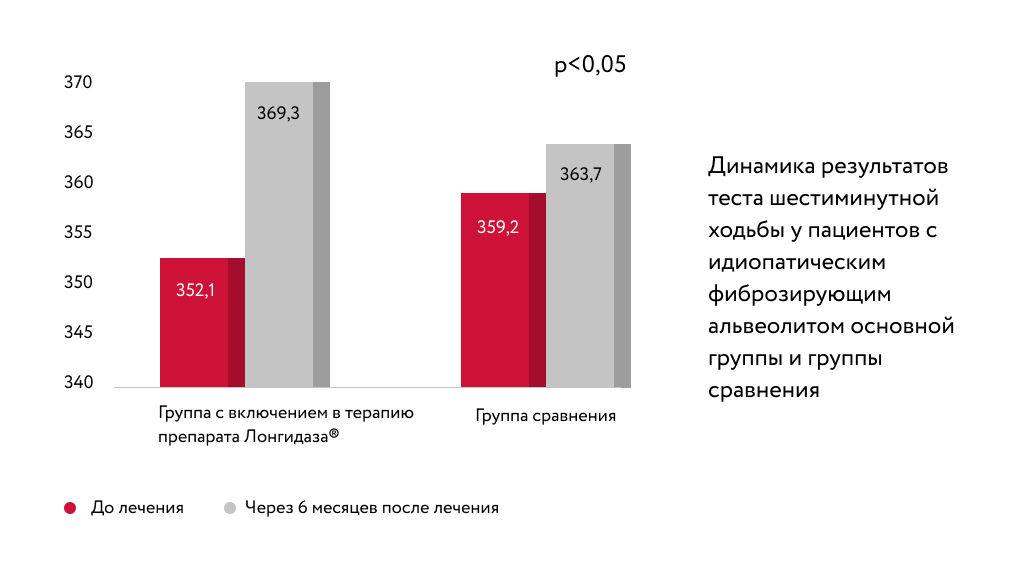
В статье автора более 40 научных работ Л. Н. Новиковой подчеркивается целесообразность включения препарата Лонгидаза ® в комплексное лечение пневмофиброза у больных с идиопатическим фиброзирующим альвеолитом. При использовании препарата Лонгидаза ® отмечалась положительная клиническая динамика: уменьшились кашель и слабость, повысилась толерантность к физической нагрузке.
У исследуемых групп применялся легкий и удобный способ определения степени толерантности к физической нагрузке — тест шестиминутной ходьбы. Оценивали расстояние, которое пациент проходил в течение 6 минут в удобном для него темпе. При включении в терапию Лонгидаза ® пройденное расстояние увеличивалось быстрее, чем в группе сравнения.
Положительная динамика, по данным компьютерной томографии, у пациентов, получавших препарат Лонгидаза ® , определялась с большей частотой (23%), чем в группе сравнения (13%).
Положительным моментом также являлось снижение восприимчивости организма к вирусным и бактериальным агентам, что было отмечено практически всеми пациентами, получавшими препарат Лонгидаза ® .
По данным исследования И. И. Ануфриева и Н. В. Козыревой, при применении Лонгидаза ® наблюдается положительная рентгенологическая динамика у 93% пациентов, а также уменьшение зоны пневмосклероза, что позволяет сделать вывод о повышении эффективности лечения внебольничной пневмонии и обострений хронической обструктивной болезни легких при включении Лонгидаза ® в состав комплексной терапии.
Применение препарата
Лонгидаза ®
Препарат содержит активное вещество бовгиалуронидаза азоксимер, которое способно тормозить процесс разрастания соединительной ткани.
Лонгидаза ® обладает многокомпонентным действием:
Источник
Профилактика спаечной болезни
Видео операции по данной методике проф. Пучкова Вы можете посмотреть здесь
Профилактика спаечной болезни после проводимых мною гинекологических и хирургических лапароскопических операций позволяет существенно повысить качество жизни оперируемых пациентов, сократить период их пребывания в стационаре и ускорить восстановительные процессы после операции. Ключевым вопросом для меня является как профилактика возникновения спаек после операций, так и профилактика повторного образования внутрибрюшинных и тазовых спаек после операций по их рассечению.
Существование спаек приводит к снижению качества жизни, хроническим болям в животе, бесплодию. В ряде случаев может развиться кишечная непроходимость.
Причиной развития спаек вне операции являются воспалительные процессы, протекающие в брюшной полости и малом тазу. Фактически спайки это специфическая патологическая реакция брюшины на воспаление, существующее у пациентов с холециститом, язвой желудка, сальпингитом, оофоритом, эндометриозом, миомой матки. Очень часто ранее возникшая спаечная болезнь является причиной бесплодия у пациенток с трубно-перитонеальной формой бесплодия.
При нарушении техники выполнения операций развиваются воспалительные и деструктивные изменения брюшины, которые приводят к появлению сращений (спаек):
- механический — травмирование брюшины при выполнении различных этапов хирургического вмешательства;
- физический — высушивание брюшины воздухом, воздействие высокой температуры (ожоги) при использовании во время операции электроножа, лазерного излучения и других;
- имплантационный — асептическое воспаление брюшины в результате длительного пребывания в брюшной полости дренажных трубок, длительно рассасывающегося шовного материала и др.
C целью профилактики возникновения новых спаек я активно использую все типы противоспаечных барьеров, включая саморассасывающиеся мембраны (Interseed, Seprafilm, Oxiplex, Preclud) и жидкие среды (Мезогель, Intergel, Hyskon, SprayGel, Oxiplex).
Применение современных противоспаечных средств и барьеров во время операции позволяет:
- значительно снизить число новых спаек в малом тазу и брюшной полости; при этом уменьшается распространенность и плотность новых спаек;
- уменьшается болевой синдром в послеоперационном периоде;
- увеличивается проходимость маточных труб;
- восстанавливается фертильность (при трубно-овариальной форме бесплодия).
Противоспаечные средства ( барьеры) используемые в хирургической и гинекологической практике.
Формирование спайки происходит между поверхностями с травмированным брюшинным покровом (Haney A.F., Doty E., 1994). Очевидно, что разделение травмированных поверхностей в течение 5-7 дней, которые требуются для восстановления брюшинного покрова (Raftery A.T., 1973; DiZerega G.S., 1992; Menzies D., 1992), должно теоретически помочь нормальному заживлению, независимо от изменяющихся биохимических процессов. По этой причине, «барьеры» могут быть прямым и простым средством для сокращения или предотвращения спаек. Хотя концепция «барьера» проста, он должен соответствовать ряду требований, чтобы найти широкое применение в клинической практике (DiZerega G.S., 1994; Wiseman D., 1994). «Барьер» должен быть эффективным в присутствии крови, экссудата, должен быть безопасен, инертен, т.е. не быть очагом воспаления, инфекции, фиброза, не должен инкапсулироваться, стимулировать прорастание сосудов. «Барьер» должен полностью растворяться, быть удобным и легким в применении (в том числе при лапароскопии) (Panay N., Lower A.M., 1999), по возможности не нуждаться в креплении с помощью швов.
К группе барьерных средств можно отнести различные высокомолекулярные соединения, вводимые в брюшную полость в виде растворов, аэрозолей, гелей, мембран, пленок.
Кристаллоиды. Всасывание воды и электролитов из брюшной полости происходит быстро – до 500 мл изоосмолярного раствора хлорида натрия всасывается менее чем за 24 ч . Так как для ремезотелизации поверхностей брюшины требуется 5-8 дней, кристаллоидный раствор всосется задолго до того, как процесс отложения фибрина и образования спаек завершится. По данным исследований, частота повторного образования спаек у пациентов, которым вливались кристаллоидные растворы, составляет приблизительно 80%.
После операции брюшная полость закислена, и следует уделять внимание используемому во время операции промывному раствору. Рингер-лактат безопасен, недорог, широко доступен и имеет лучшую буферную емкость, чем обычный изотонический раствор натрия хлорида. Внутрибрюшное вливание Рингер-лактатного раствора животным уменьшает образование спаек. Механизм действия неясен, учитывая краткосрочность гидрофлотации. Возможно, Рингер-лактат очищает свежеобразованный фибриновый экссудат, который может служить матрицей для фибробластной активности и формирования капилляров. Этот первоначальный фибрин, если он не удаляется путем фибринолиза или абсорбции, создает воспалительный ответ, активирует пролиферацию фибробластов и образование спаек. Эффективность Рингер-лактата в клинических ситуациях не была клинически доказана .
Полимеры глюкозы. 32% декстран 70 (Hyskon®, Pharmacia, Швеция), ранее часто использовался для профилактики спаек. Раствор декстрана медленно всасывается и привлекает жидкость в брюшную полость. Он также подавляет образование сгустков . Однако наблюдения в отдаленном периоде не позволили выявить уменьшения образования спаек. Более того, были отмечены существенные побочные эффекты, такие как асцит, увеличение масс тела, выпот в плевральную полость, отек губ, нарушения функции печени, а также, хотя и редко, диссеминированное внутрисосудистое свертывание и анафилаксия . Результаты оказались неудовлетворительными, и препарат в настоящее время практически не применяется.
Икодекстрин был первоначально разработан как перитонеальный диализат и длительное время использовался в виде 7,5% раствора. Для профилактики спаек икодекстрин производится в изотоническом, 4% растворе и носит название Adept® (Baxter Healthcare, США). Препарат применяется в Европе с 2000 г. и в США с 2006 г.
Adept® гораздо дольше (период полувыведения около 96 ч), чем кристаллоидные растворы, задерживается в брюшной полости, обеспечивая гидрофлотацию в течение критического периода образования спаек. Этот препарат не потенцирует инфекцию, распространение злокачественных клеток, не более чем кристаллоидные растворы влияет на заживление и прочность лапаротомных ран и анастомозов, хорошо переносится пациентами, всего на 1/3 введенного объема выделяется по дренажам.
По данным первичного клинического многоцентрового исследования, направленного на подтверждение безопасности препарата, происходит уменьшение спайкообразования 30% по сравнению с 16% увеличением в контроле (Рингер-лактат). На одну операцию требуется около 1 литра раствора. К недостаткам можно отнести достаточно высокую стоимость (около 200 евро), необходимость хранения в холодильнике при температуре 4-6 °C. Кроме того, перед применением препарат следует нагреть до температуры тела, после нагревания невскрытый мешок с препаратом может храниться при комнатной температуре не более 14 дней.
Гиалуроновая кислота (ГК) представляет собой естественно образующийся гликозаминогликан — основной компонент внеклеточного вещества соединительной ткани. ГК биосовместима, неиммуногенна, нетоксична и естественно биоабсорбируема. ГК была объединена с фосфатным буферным раствором и получила название Sepracoat (Genzym Corporation, USA). Применялась интраоперационно, до диссекции, для защиты брюшинных поверхностей от непрямой хирургической травмы (например, абразии и диссекции), а не послеоперационно, для разделения поверхностей после их травматизации. Многие исследования продемонстрировали неэффективность препарата. В итоге он не был одобрен Управлением по контролю над качеством пищевых продуктов и лекарственных препаратов (FDA, США), и был снят с производства. Это же касается и 0,5% геля гиалуроната железа (Intergel®), который был выведен из клинического применения в 2003 г. в связи с развитием поздних послеоперационных болей.
Аутологичные трансплантаты брюшины. Результаты экспериментальных исследований показали, что микрохирургическое покрытие повреждений париетальной брюшины аутотрансплантатами брюшины может полностью предотвратить образование тяжелых спаек. Но получение такого материала сопряжено с дополнительной травмой и потенциальными проблемами со стороны донорских зон.
Окисленная восстановленная целлюлоза (Interceed®) представляет собой нетканный материал, напоминающий марлю. При нанесении на поврежденную брюшину он превращается в гель в течение 8 ч. ОВЦ можно легко наносить при лапароскопии, она следует контурам органа и не нуждается в пришивании. Препарат начал использоваться с конца 80-х годов в гинекологических операциях, экспериментальное и клиническое применение показало уменьшение количества и серьезности послеоперационных спаек (Мынбаев О.А., 1995; Maxson W.S. et al., 1988; Azziz R., 1993; Gomez N.A. et al., 1993, 1994; Fitzgibbons R.J. et al., 1994; Franklin R.R., 1995; Nordic Adhesion Prevention Study Group, 1995; Farquhar C. et al., 2001; Sawada T., 2002). Однако, даже небольшое кровотечение во время наложения ОВЦ приводит к промоканию кровью и короблению материала. На сегодняшний день широкое применение препарата ограничено уменьшением эффективности в присутствии крови или избытка перитонеальной жидкости (DiZerega GS., 1994; Wiseman D., 1999).
Гиалуроновая кислота + карбоксиметилцеллюлоза. Эти два многоанионных полимера были объединены в биорассасывающуюся мембрану (пленку) Seprafilm® (Genzym Corporation, США), которая является нетоксичной, неимуногенной, биологически совместимой (Burns J., 1997; DeCherney A.H., DiZerega G.S., 1997). Она используется в виде пленки и покрывает травмированные поверхности. Мембрана превращается в гель в течение 24-48 часов, но остается на месте размещения до седьмых суток. Полностью рассасывается к 28 дню, не требует фиксации швами, эффективна в присутствии крови. ГК-КМЦ уменьшал частоту образования послеоперационных спаек к линии разреза более чем на 50%, и средняя частота образования спаек была на 40% меньше, чем при лапаротомном контроле. Частота формирования спаек у разреза, вовлекавших сальник, желудок, тонкую кишку, брюшную стенку и мочевой пузырь, была достоверно снижена у пациентов, перенесших абдоминальную операцию через срединный разрез с использованием ГК-КМЦ. Однако относительная разница в клиренсе ГА и КМЦ может приводить к фрагментации пленки и повышению частоты образования эмболов и абсцессов.
Seprafilm® также неэффективен в присутствии крови, как и Interceed®. Негативно влияние Seprafilm® на заживление анастомозов. Для достижения адекватного покрытия в колоректальной хирургии требуется в среднем 4,5 листа Seprafilm® на пациента, что дорого.
Гидрогели. Гелевая система SprayGel™ (Confluent Surgical, США) была разрешена к применению в лапароскопической и открытой хирургии в Европе в конце 2001 г. Она состоит из двух водных синтетических полиэтиленгликолевых растворов – один бесцветный, другой окрашенный метиленовой синью, чтобы легче было видеть место, где он нанесен. При одновременном распылении эти два раствора взаимодействуют друг с другом на ткани, образуя форму гидрогелевой пленки, создающей физический барьер. Этот барьер остается на месте до 7 дней, а затем рассасывается и выводится через почки. Показано, что SprayGel™ достоверно уменьшает частоту образования, тяжесть и распространенность послеоперационных спаек при повторной лапароскопии . Однако препарат сложен в применении и дорог.
То же можно сказать о недавно вышедшем на рынок композитном препарате Prevadh® KLF (Sofradim, Франция), состоящем из двусторонней пленки (ателоколлаген 1-го типа + полиэтиленгликоль + глицерин) и двухкомпонентного клея в 2 шприцах (окисленный мальтодекстрин + фосфатный буфер), а также о геле-эмульсии Prevadh® KMO (ателоколлаген 1-го типа + окисленный мальтодекстрин). Пленка рассасывается в течение 14 дней, замещаясь мезотелием. Первые данные свидетельствуют об их значительной эффективности, но препараты дороги, обусловливают необходимость особой техники применения, в частности нагрева в специальном устройстве, поставляемом вместе с ними.
Карбоксиметилцеллюлоза (Na-KМЦ) — производное целлюлозы. Карбоксиметилцеллюлоза хорошо растворяется в воде, образуя гель. Она нетоксична, не канцерогенна, не оказывает эмбриотоксического эффекта. В пищевой промышленности применяется как загуститель, пищевая добавка (Е466). Na-KМЦ включена в Государственный реестр лекарственных средств России под номером 68/333/16, а также включена в фармакопию США и Европы. В фармакологии применяется как вспомогательное вещество (Nahata M., 1999) и входит в состав, как препаратов применяемых наружно (лигентен — гель для интравагинального и интрауретрального применения) и через рот (мотилиум, актос), так и в состав инъекционных форм препаратов вводимых парэнтерально (преднизолон, кортизон, сандостатин).
В экспериментальных работах изучавших спайкообразование, КМЦ упоминается с середины 80-х годов. За этот период имеются многочисленные положительные отзывы о ее эффективности в борьбе со спайками при использовании 1-3% растворов (Elkins T.E. et al., 1984; Fredericks C.M. et al., 1986; Moll H.D. et al, 1991, 1992; Parra O.M. et al., 1991; Yaacobi Y. et al., 1993; Heidrick G.W., 1994; Harris E.S. et al., 1995; Ryan C.K., Sax H.C., 1995; Wurster S.H. et al., 1995; Petroianu A. et al., 1999; Hay W., 2001; Peck L., 2002), причем многие исследователи отмечают более выраженные антиспаечные свойства КМЦ по сравнению с другими препаратами этого ряда (Elkins T.E., 1984; Ortega-Moreno J., 1993; Yaacobi Y. et al., 1993; Alponat А. et al., 1997).
В клинической практике с 2004 года используется противоспаечный гель Мезогель (Линтекс, Санкт-Петербрг), созданный на основе КМЦ. Гель наносится на поврежденные участки тканей и органов, где возможно спайкообразование. Мезогель наносится путем выдавливания из пакета или через шприц и распределяется тонким слоем по обрабатываемой поверхности, что создает надежное покрытие на время заживления и не дает склеиваться соприкасающимся поверхностям органов. После введения Мезогель начинает медленно растворяться: концентрация уменьшается путем увеличения объема геля (набирает воду) и расщепления молекул КМЦ на более короткие фрагменты. В брюшной полости КМЦ всасывается в капиллярную сеть перитонеальной мембраны, а также проходит сквозь серозную оболочку кишечника в лимфатическую систему. КМЦ выводится с мочой, а часть КМЦ рападается до углекислого газа, воды и глюкозы.
В недавних российских исследованиях было продемонстрировано, что Мезогель не влиял на заживление анастомозов, не потенцировал развитие послеоперационной внутрибрюшной и раневой инфекции, и не воздействовал на местный гемостаз. Количество хирургических осложнений в условиях применения препарата не превышало таковое в стандартных условиях. При анализе результатов УЗИ выявлено, что в 97% случаев Мезогель из брюшной полости полностью рассасывался к 4 суткам после операции, у остальных 3% пациентов основной группы, гель определялся в брюшной полости до 9 суток. После введения геля нарушения пассажа были достоверно ниже и наблюдались в течение 3-4 дней, после чего появлялась активная перистальтика, прекращалось выделение по кишечному зонду, самостоятельно начинали отходить газы, появлялся стул. Выраженность интоксикационного и болевого синдромов также оказалась достоверно ниже (в 2 раза) в исследуемой по сравнению с контрольной.
Применение видеолапароскопии и барьерного противоспаечного препарата Мезогель в лечении спаечной болезни удалось добиться купирования хронического абдоминального синдрома на протяжении 3-х лет у 84,6% больных группы, устранение острой и рецидивирующей спаечной кишечной непроходимости у 99,3% больных и улучшить качество жизни на 10-14%, в течение 3-х летнего наблюдения.
Применение геля Мезогель в гинекологической практике выявило высокую противоспаечную эффективность. Использование в операциях при трубной беременности показало, что спаечный процесс в малом тазу отмечен лишь у 27,7% пациенток, в отличие от контрольной группы, где спайки обнаружены в 88,8%. При проведении хромогидротубации проходимость труб обнаружена у всех пациенток с использованием геля, а в контрольной группе лишь у 44,4% (Алыев Ш.А, 2008). Также положительный эффект от использования геля получен при лечении лейомиомы матки, достоверно снижался болевой синдром, повышалось количество наступивших беременностей (72,5%, в контрольной группе 53,3%) (Медведев М,В, 2008).
Таким образом, на сегодняшний день наиболее оправданным для профилактики спаечного процесса в брюшной полости является использование минимально инвазивной хирургической техники в сочетании с противоспаечнными барьерными средствами.
Когда вы пишете письмо, знайте:
оно попадает мне на мою личную электронную почту .
На все ваши письма я отвечаю всегда только сам. Я помню, что вы доверяете мне самое ценное — свое здоровье, свою судьбу, свою семью, своих близких и делаю все возможное, чтобы оправдать ваше доверие. Каждый день я по нескольку часов отвечаю на ваши письма. Направляя мне письмо с вопросом, вы можете быть уверены, что я внимательно изучу вашу ситуацию, при необходимости запрошу дополнительные медицинские документы. Огромный клинический опыт и десятки тысяч успешных операций помогут мне разобраться в вашей проблеме даже на расстоянии.
Многим пациентам требуется не хирургическая помощь, а правильно подобранное консервативное лечение, в то время как другие нуждаются в срочной операции. И в том, и в другом случае я намечаю тактику действий и при необходимости порекомендую прохождение дополнительных обследований или неотложную госпитализацию. Важно помнить, что некоторым больным для успешной операции требуется предварительное лечение сопутствующих заболеваний и правильная предоперационная подготовка.
В письме обязательно (!) укажите возраст, основные жалобы, место проживания, контактный телефон и адрес электронной почты для прямой связи. Чтобы я мог детально ответить на все ваши вопросы, прошу высылать вместе с вашим запросом сканированные заключения УЗИ, КТ, МРТ и консультаций других специалистов. После изучения вашего случая, я направлю вам либо подробный ответ, либо письмо с дополнительными вопросами.
В любом случае я постараюсь вам помочь и оправдать ваше доверие, которое является для меня наивысшей ценностью.
Источник