- Прерывистое мочеиспускание, вялая, слабая струя мочи
- Причины прерывистого мочеиспускания, вялой, слабой струи мочи
- Затруднение мочеиспускания
- Слабая струя при мочеиспускании у мужчин
- Причины затрудненного мочеиспускание у мужчин
- Болезни, провоцирующие затрудненное мочеиспускание:
- Симптомы проблем с мочеиспусканием
- Лечение затрудненного мочеиспускания
- Лечение функциональных нарушений опорожнения мочевого пузыря
Прерывистое мочеиспускание, вялая, слабая струя мочи
Главная » Симптомы » Прерывистое мочеиспускание, вялая, слабая струя мочи
основное описание комблока
Прерывистость мочеиспускания, слабость и вялость струи мочи – весьма существенный повод обеспокоиться состоянием своей мочеполовой системы, поскольку такие признаки чаще всего сигнализируют о наличии проблем с этой крайне уязвимой областью мужского организма.
Причины прерывистого мочеиспускания, вялой, слабой струи мочи
К прерывистости мочеиспускания, слабости и вялости струи мочи могут приводить следующие заболевания:
- Простатит является самой распространенной причиной данной дисфункции. При данной патологии происходят дистрофические изменения тканей предстательной железы. Результатом чего становится увеличение её размера и давление на мочевыводящие пути, что приводит к нарушениям нормального тока урины, струя которой становится вялой, мочеиспускание прерывистым, возникают частые, но непродуктивные позывы, появляются болевые ощущения.
- Уретрит, является следствием воспаления мочеиспускательного протока, сопровождающегося отеком, приводящим к сужению отверстия уретры. Итогом становится слабый напор мочи, частые позывы, жжение и резь при мочеиспускании.
- Конкременты (камни) в мочевом пузыре или почках, являющиеся признаком мочекаменной болезни, продвигаются по протокам, значительно затрудняя естественный отток мочи.
- Баланит, следствием которого становится воспаление головки полового члена, также нередко провоцирует возникновение проблем с мочеиспусканием.
- Аденома простаты, приводящая к увеличению предстательной железы, которая давит на мочеиспускательный канал, снижая его способность к нормальному выводу урины.
- Доброкачественная гиперплазия чаще всего выявляется в зрелом возрасте. Характерным симптомом данной патологии является то, что при опорожнении мочевого пузыря моча выделяется по капелькам.
- Злокачественные новообразования простаты также приводят к непринудительному прерыванию потока урины, струя которой становится заметно слабее, а само мочеиспускание сопровождается болью.
Некоторые другие заболевания также могут быть причиной прерывистости мочеиспускания, слабости и вялости струи мочи. Определить её можно только при обращении к специалисту-урологу. И причина эта может быть весьма серьезной, и чем раньше произойдет обращение к врачу, тем эффективнее будет лечение.
Источник
Затруднение мочеиспускания
С целью объективной оценки степени нарушения/затруднения мочеиспускания выполняется урофлоуметрия, которая позволяет достоверно оценить скоростные показатели мочеиспускания. В случае снижения максимальной скорости мочеиспускания говорят об инфравезикальной обструкции, к которой может приводить целый ряд заболеваний и состояний.
Самой частой причиной затруднений мочеиспускания среди мужской части населения старше 45 лет является увеличение объема предстательной железы. Рост предстательной железы может быть связан с ее гиперплазией (ГПЖ) или же развитием рака простаты. При данных заболеваниях происходит сдавление мочеиспускательного канала (уретры), часть которого проходит непосредственно в самой железе. Для исключения вышеперечисленных патологий необходимо провести пальцевое ректальное исследование простаты, ультразвуковое исследование предстательной железы, в том числе трансректальное (ТРУЗИ) и сдать анализ крови для определения уровня простат-специфического антигена (ПСА). Объем простаты и ее чувствительность увеличиваются при простатите, что также может привести к дискомфорту и затруднениям при опорожнении мочевого пузыря. В данной ситуации необходимо лабораторное исследование секрета (сока) простаты.
Наряду с вышеперечисленными гиперплазией (аденомой) и раком проблемы с мочеиспусканием могут возникнуть при наличии стриктуры (сужения, уменьшение просвета) уретры, которое может стать следствием различных воспалительных заболеваний мочеиспускательного канала, а также в результате травм и инструментальных вмешательств.
Причиной проблем с мочеиспусканием могут стать камни (конкременты) в мочевом пузыре и мочеиспускательном канале, который закупоривает внутреннее отверстие или просвет уретры, что может привезти к острой задержке мочеиспускания, требующей неотложной медицинской помощи. Реже, причиной инфравезикальной обструкции могут быть опухоль мочевого пузыря, располагающаяся вблизи шейки мочевого, а также фимоз — сужение крайней плоти полового члена.
Длительно существующая инфравезикальная обструкция приводит к снижению сократительной способности мышцы мочевого пузыря (детрузора) с развитием большого количества остаточной мочи. Такое состояние может привести не только к значительному ухудшению качества жизни пациента, но и к тяжелым последствиям, вплоть до почечной недостаточности, поэтому крайне важно своевременное обращение за квалифицированной медицинской помощью.
Источник
Слабая струя при мочеиспускании у мужчин
У полностью здорового мужчины процесс мочеиспускания не должен длиться более 20 секунд. Частота же и количество мочеиспусканий у взрослого мужчины зависит от особенностей организма и носит индивидуальный характер. Однако определенная норма все же существует. Здоровый мужчина должен мочиться, в среднем 4-7 раз в день.
Слабый напор при мочеиспускании может свидетельствовать о наличие патологического процесса в органах мочеиспускания или в нервной системе.
Причины затрудненного мочеиспускание у мужчин
Чаще всего трудности с мочеиспусканием начинают появляться в пожилом возрасте (в среднем после 50-ти лет) на фоне увеличения предстательной железы. Затрудненное мочеиспускание проявляется у всех по-разному: у кого-то появляются жалобы на слабую струю мочи, раздвоенную струю, для кого-то на первый план выходят жалобы на частые позывы и чувство дискомфорта при мочеиспускании.
Это проблему можно смело назвать мультифакторной, потому что причин, приводящих к нарушению оттока мочи, достаточно много. Очень важно выбрать грамотного специалиста, который сможет определить истинную причину вашего заболевания и устранить её. При необходимости, мы предложим Вам консультацию наших врачей.
Болезни, провоцирующие затрудненное мочеиспускание:
Воспаление предстательной железы (простатит). Воспаленная железа имеет свойство увеличиваться в объеме, что приводит к сдавлению уретры так же, как это происходит при ДГПЖ.
Стриктура уретры. Говоря простым языком, стриктура — это сужение просвета, а из-за сужения просвета скорость потока мочи, естественно, резко падает. К появлению стриктуры чаще всего приводят травмы мочеиспускательного канала и опухоли уретры. Доброкачественная гиперплазия предстательной железы так же может приводить к затруднённому мочеиспусканию т.к. увеличеная железа начинает сдавливать просвет уретры.
Мочекаменная болезнь. Затрудненное мочеиспускание может стать одним из симптомов мочекаменной болезни, потому что камни, образующиеся в мочевых путях при погрешностях в диете или болезнях эндокринной системы, могут частично или полностью перекрывать их просвет, нарушая нормальный отток мочи.
Конечно, этот список гораздо внушительнее, а мы представили только наиболее частые причины затрудненного мочеиспускания. По Вашему желанию, мы предложим Вам помощь врача-уролога, который проведет осмотр, назначит дополнительные методы диагностики, если они понадобятся, и составит индивидуальный план лечения.
Симптомы проблем с мочеиспусканием
У большинства мужчин скорость мочеиспускания под влиянием патологических изменений меняется крайне медленно, из-за чего заметить разницу между нормальным и изменившимся напором не всегда удается своевременно.
Процесс мочеиспускания занимает гораздо больше времени, чем обычно.
Моча выходит отдельными каплями, а не непрерывной струей.
Струя раздваивается, из-за чего капли начинают брызгать во все стороны.
Когда мочи уже не остается и процесс оканчивается, мужчину не покидает ощущение, что его мочевой пузырь до сих пор полон.
Также поход в туалет является рутинным процессом, на который многие люди попросту не обращают никакого внимания.
Лечение затрудненного мочеиспускания

Как правило, для точной диагностики причин затрудненного мочеиспускания врач-уролог использует пальцевое ректальное исследование (можно пропальпировать увеличенную простату), УЗИ органов мочевыделения (на УЗИ определяются камни, их размер и локализация) и экскреторную урографию, на которой мы сможем увидеть стриктуру уретры, если такая имеется.
В зависимости от причины, вызвавшей затрудненное мочеиспускание, врач предложит Вам лечение. Оно может быть консервативным т.е. прем препаратов, расслабляющих стенку уретры, в результате чего увеличивается её просвет и антибиотиков, для лечения простатита или хирургическим, когда под обезболиванием в просвет уретры вводится специальный тонкий инструмент, с помощью которого врач удаляет стриктуру.
В особо сложных случаях, пред началом лечения, возможно, потребуется поставить уретральный катетер, для того чтобы восстановить нормальный отток мочи.
Источник
Лечение функциональных нарушений опорожнения мочевого пузыря
Лечение больных с функциональными нарушениями опорожнения мочевого пузыря является насущной проблемой нейроурологии. Это связано с тем, что до настоящего времени не разработано эффективных и этиопатогенетически обоснованных методов лечения таких больных
Лечение больных с функциональными нарушениями опорожнения мочевого пузыря является насущной проблемой нейроурологии. Это связано с тем, что до настоящего времени не разработано эффективных и этиопатогенетически обоснованных методов лечения таких больных.
Выделяют нейрогенные, миогенные (миопатии) и психогенные (неврозы, шизофрения, истерия и др.) факторы, лежащие в основе функциональных нарушений опорожнения мочевого пузыря. Нейрогенные нарушения и повреждения — основная причина таких нарушений. В отсутствие причины функциональных нарушений опорожнения мочевого пузыря следует думать об идиопатических формах заболевания.
Согласно классификации Международного общества по удержанию мочи, функциональные нарушения опорожнения мочевого пузыря — это результат недостаточной функции мочевого пузыря, гиперактивности уретры или следствие комплексного воздействия обоих нарушений [1]. Недостаточная функция мочевого пузыря возникает вследствие снижения или отсутствия сократительной способности детрузора (арефлексия), которые встречаются при локализации повреждения или неврологического поражения в области фронтальных долей и моста головного мозга, сакрального отдела спинного мозга, при повреждении волокон конского хвоста, тазового сплетения и нервов мочевого пузыря, а также при рассеянном склерозе. Гиперактивность уретры — это следствие наружной детрузорно-сфинктерной диссинергии (ДСД) или нерасслабляющегося (спастического) поперечно-полосатого (п/п) сфинктера уретры, также может проявиться как вариант синдрома Фоулера у женщин. При этом наружная ДСД наблюдается при супрасакральном уровне поражения спинного мозга.
В литературе имеются лишь единичные сообщения о распространенности функциональных нарушений опорожнения мочевого пузыря. Так, P. Klarskov и соавт., оценивая обращаемость в лечебные учреждения Копенгагена, выявили, что ненейрогенные формы нарушения опорожнения мочевого пузыря встречаются в среднем у 7 женщин на 100 000 населения [2]. По данным T. Tammela и соавт., после оперативных вмешательств на органах брюшной полости нарушения опорожнения мочевого пузыря встречаются у 2,9 % пациентов, а после проктологических операций — у 25% больных [3]. Многие авторы считают данную проблему особенно значимой у неврологических больных.
Клиническим проявлением снижения сократительной способности детрузора и нерасслабляющегося п/п сфинктера уретры являются симптомы нарушения опорожнения мочевого пузыря, к которым относятся затрудненное мочеиспускание тонкой, вялой струей, прерывистое мочеиспускание, необходимость прилагать усилия и натуживаться, чтобы начать мочеиспускание, ощущение неполного опорожнения мочевого пузыря.
При отсутствии сократительной способности детрузора в сочетании с паралитическим состоянием п/п сфинктера уретры больные опорожняют мочевой пузырь, искусственно увеличивая внутрибрюшное давление, что клинически проявляется мочеиспусканием слабой струей мочи. При отсутствии сократительной способности детрузора в сочетании со спастическим состоянием наружного сфинктера уретры в большинстве случаев самостоятельное мочеиспускание невозможно и отмечается хроническая задержка мочи.
Нерасслабляющийся п/п сфинктер уретры приводит к инфравезикальной обструкции с симптомами нарушения опорожнения мочевого пузыря.
Клинические проявления наружной ДСД (непроизвольное сокращение п/п сфинктера уретры во время мочеиспускания или непроизвольного сокращения детрузора) включают два вида симптомов, а именно: нарушения опорожнения и накопления мочи в мочевом пузыре. Последние включают учащенное и ургентное мочеиспускание нередко в сочетании с ургентным недержанием мочи и никтурией. Для наружной ДСД характерно неполное опорожнение мочевого пузыря и развитие пузырно-мочеточникового рефлюкса.
Таким образом, различные формы нарушения опорожнения мочевого пузыря могут иметь во многом сходную клиническую картину. В связи с этим правильная и своевременная диагностика функциональных нарушений опорожнения мочевого пузыря является залогом успешного лечения.
Диагностика функциональных нарушений опорожнения мочевого пузыря складывается из сбора жалоб и анамнеза, урологического и неврологического обследования, а также дополнительных методов обследования, среди которых основное место занимает уродинамическое исследование. На начальном этапе обследования обязательна оценка симптомов нижних мочевых путей на основании вопросника I-PSS (Internanional Prostate Symptom Score). Вопросник I-PSS был предложен для оценки нарушений акта мочеиспускания вследствие заболеваний предстательной железы, однако в настоящее время он с успехом применяется и в случаях проявления симптомов заболеваний нижних мочевых путей, вызванных различными факторами, в том числе и неврологического характера.
Для уточнения поведения детрузора и его сфинктеров в фазу опорожнения мочевого пузыря наиболее информативным методом исследования больных является комплексное уродинамическое исследование.
Уродинамическими признаками наружной ДСД, характерной для надкрестцовой локализации патологического процесса, особенно в шейном отделе спинного мозга, являются регистрируемые с помощью электромиографии во время мочеиспускания «всплески» сократительной активности п/п сфинктера уретры и мышц тазового дна. Сокращение мышц тазового дна затрудняет или полностью прерывает поток мочи. Для нерасслабляющегося сфинктера уретры характерно отсутствие снижения электромиографической активности п/п сфинктера уретры во время мочеиспускания. Снижение или отсутствие сократительной способности детрузора уродинамически проявляется отсутствием плавного повышения детрузорного давления в ходе цистометрии или отсутствием позыва к акту мочеиспускания.
Следует подчеркнуть, что только уродинамическое обследование дает возможность достоверно установить форму нарушения функции нижних мочевых путей, приводящих к нарушению опорожнения мочевого пузыря, и во многом определить выбор метода лечения.
Ультразвуковое исследование почек и мочевого пузыря, также как и экскреторная урография, позволяет уточнить анатомическое состояние верхних мочевых путей и количество остаточной мочи в мочевом пузыре. По количеству остаточной мочи в мочевом пузыре после акта мочеиспускания (в норме до 50 мл) можно косвенно судить о функциональном состоянии детрузора и наличии инфравезикальной обструкции.
В таблице перечислены методы лечения больных с функциональными нарушениями опорожнения мочевого пузыря, из которых только медикаментозная терапия и дорзальная ризотомия с электростимуляцией передних корешков могут действительно считаться методами лечения, тогда как другие скорее являются способами опорожнения мочевого пузыря. При этом даже медикаментозная терапия во многом является симптоматическим методом лечения. Несмотря на это, назначение лекарственных средств представляет собой первый этап лечения больных с функциональными нарушениями опорожнения мочевого пузыря. Выбор медикаментов зависит от вида нарушения функции нижних мочевых путей. Так, в случае нарушения сократительной способности детрузора применяют антихолинэстеразные средства и М-холиномиметики, а при гиперактивности уретры — центральные миорелаксанты и α-блокаторы.
У 22 больных со сниженной сократительной способностью детрузора использовали дистигмина бромид (убретид) в дозе 5 мг через день за 30 мин до завтрака в течение 2 мес. При этом через каждые 2 нед делали 7-дневный перерыв в приеме препарата. Механизм действия дистигмина бромида заключается в блокировании ацетилхолинэстеразы, что сопровождается увеличением концентрации ацетилхолина в синаптической щели и соответственно приводит к облегчению передачи нервного импульса.
У всех больных терапевтический эффект развивался в первую неделю приема препарата и выражался в снижении среднего балла I-PSS c 15,9 до 11,3, а количества остаточной мочи — с 82,6 до 54,3 мл. Субъективно пациенты отмечали усиление ощущения позыва и облегчение начала акта мочеиспускания.
Следует отметить, что до настоящего времени остается открытым вопрос о продолжительности лечения антихолинэстеразными средствами. По нашим данным, у 82% больных в разные сроки после окончания 2-месячного курса лечения отмечалось возобновление симптомов, потребовавшее повторного назначения препарата.
К сожалению, мы не накопили собственного опыта применения бетанехола у больных со сниженной сократительной способностью детрузора, так как данный препарат не зарегистрирован для клинического применения в нашей стране и соответственно отсутствует в аптечной сети. Механизм действия бетанехола аналогичен действию ацетилхолина на гладкие миоциты. Данные других авторов показывают, что бетанехол может применяться при лечении больных с легкой степенью нарушения сократительной способности детрузора [4, 5].
α1-адреноблокатор доксазозин (кардура) использовали в ходе лечения 30 больных с гиперактивностью уретры, в том числе 14 пациентов с наружной ДСД и 16 с нарушением произвольного расслабления п/п сфинктера уретры. Доксазозин назначали в дозе 2 мг/сут на ночь.
Через 6 мес средний балл по шкале I-PSS у больных с наружной ДСД снизился с 22,6 до 11,4, количество остаточной мочи уменьшилось с 92,6 до 32,4 мл, а максимальная скорость потока мочи увеличилась с 12,4 до 16,0 мл/сек.
Кроме того, через 6 мес у больных с нарушением произвольного расслабления п/п сфинктера уретры средний балл I-PSS снизился с 14,6 до 11,2, количество остаточной мочи — с 73,5 до 46,2 мл, а максимальная скорость потока мочи увеличилась с 15,7 до 18,4 мл/сек.
Баклофен и тизанидин (сирдалуд) являются центральными миорелаксантами. Они снижают возбуждение моторных нейронов и интернейронов и могут ингибировать передачу нервного импульса в спинном мозге, уменьшая спастичность п/п мышц. По нашим данным, после применения баклофена в дозе 20 мг/сут и тизанидина в дозе 4 мг/сут не было выявлено существенной динамики субъективных и объективных симптомов как у больных с наружной ДСД, так и у пациентов с нарушением расслабления п/п сфинктера уретры. Выраженная слабость мускулатуры конечностей на фоне приема этих препаратов не позволяет увеличивать дозу препаратов, что существенно ограничивает их применение в клинической практике.
Следует отметить, что медикаментозная терапия эффективна у больных с начальными и легкими формами нарушения опорожнения мочевого пузыря. Тем не менее ее целесообразно использовать в качестве первого этапа лечения. В случае недостаточной эффективности медикаментозной терапии необходимо искать новые пути решения проблемы адекватного опорожнения мочевого пузыря.
Предложенная Lapides и соавт. в 80-е гг. прошлого столетия интермиттирующая аутокатетеризация мочевого пузыря до настоящего времени остается одним из основных методов опорожнения мочевого пузыря [6]. Однако этот метод имеет ряд осложнений, к которым относятся инфекции нижних мочевых путей, стриктуры уретры и, самое главное, значительное снижение качества жизни. При невозможности выполнения (неврологические больные с тетраплегией, больные с ожирением) или отказе пациента от аутокатетеризации, у лиц с наружной ДСД и нерасслабляющимся сфинктером уретры, а также со сниженной сократительной способностью детрузора для адекватного опорожнения мочевого пузыря применяют в последние годы имплантацию специальных стентов (производства фирм Balton, Mentor, МедCил) и инъекции ботулинического токсина в зону п/п сфинктера уретры.
 |
| Рисунок 1. Временный уретральный стент |
Временные уретральные стенты имеют форму цилиндра, выполненного из проволочной спирали толщиной 1,1 мм, изготовлены они на основе полимолочной и полигликоликовой кислот с различным периодом разрушения (от 3 до 9 мес) посредством гидролиза (рис. 1). Механические свойства и время разрушения временных стентов зависят от степени поляризации, места и формы зоны имплантации.
Мы имеем опыт применения временных уретральных стентов у семи мужчин с наружной ДСД и у четырех пациентов, у которых отсутствовала сократительная способность детрузора. Временный уретральный стент устанавливали при уретроцистоскопии таким образом, чтобы он «шинировал» как простатический, так и мембранозный отделы уретры. Такое положение стента обеспечивает адекватное опорожнение мочевого пузыря.
У всех больных отмечалось восстановление самостоятельного мочеиспускания сразу после имплантации уретрального стента. Пациенты с наружной ДСД осуществляли мочеиспускание по позыву, а больные с отсутствием сократительной способности детрузора с интервалом 4 ч (6 раз в сутки) с использованием приема Креда. По данным ультразвукового сканирования, через 10 нед после установки стента у больных с наружной ДСД не отмечалось остаточной мочи, а у больных с отсутствием сократительной способности детрузора среднее количество остаточной мочи составило 48 мл и зависело от адекватности выполнения приема Креда. Очень важно, что у больных с наружной ДСД было выявлено снижение максимального детрузорного давления во время мочеиспускания в среднем с 72 до 35 см вод. ст. (профилактика развития пузырно-мочеточникового рефлюкса).
Мы считаем, что временные уретральные стенты обеспечивают адекватное опорожнение мочевого пузыря и показаны тем больным с нарушением опорожнения мочевого пузыря, которым не может быть выполнена интермиттирующая катетеризация мочевого пузыря или которые воздерживаются от нее по различным причинам. Временные стенты могут являться методом отбора больных для установки постоянных (металлических) стентов.
В последние годы в литературе появились сообщения об успешном использовании ботулинического токсина у больных с функциональными нарушениями опорожнения мочевого пузыря. В нашей клинике ботулинический токсин применялся у 16 больных с нарушением опорожнения мочевого пузыря, в том числе у девяти с наружной ДСД, у трех с нерасслабляющимся п/п сфинктером уретры и у четырех с нарушением сократительной способности детрузора. Мы использовали ботулинический токсин типа А фармацевтической фирмы Allergan. Коммерческое название препарата — ботокс (Botox), он представляет собой лиофилизированный порошок белого цвета в вакуумных стеклянных флаконах объемом 10 мл, закрытых резиновой пробкой и герметичным алюминиевым затвором. В одном флаконе содержится 100 ЕД ботулинического токсина типа А.
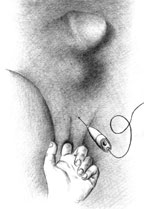 |
| Рисунок 2. Введение ботулинического токсина у мужчин |
Механизм действия ботокса заключается в блокировании выброса ацетилхолина из пресинаптической мембраны в нервно-мышечном синапсе. Фармакологическим эффектом этого процесса является стойкая хемоденервация, а клиническим проявлением — расслабление мышечных структур.
Согласно рекомендациям фирмы-производителя, лиофилизированный порошок разводили 8 мл стерильного 0,9% раствора натрия хлорида без консервантов (1 мл полученного раствора содержит 12,5 ЕД ботокса). Использовали трансперинеальную методику введения препарата. У мужчин под контролем указательного пальца, введенного в прямую кишку, специальную иглу с изоляционным покрытием вводили в точку, находящуюся на 2 см латеральнее и выше анального отверстия (рис. 2). У женщин иглу под контролем указательного пальца, введенного во влагалище, вводили в точку на 1 см латеральнее и выше наружного отверстия уретры на глубину 1,5–2,0 см (рис. 3). Во всех случаях положение иглы контролировали электромиографически по характерному звуку динамика электромиографа. В каждую точку вводили по 50 ЕД ботокса.
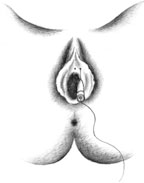 |
| Рисунок 3. Введение ботулинического токсина у женщин |
У всех больных через 10 дней после введения ботулинического токсина исчезла остаточная моча и было отмечено увеличение максимальной скорости потока мочи. Важно, что хемоденервация сфинктера уретры после инъекции ботокса у всех пациентов с нерасслабляющимся п/п сфинктером и наружной ДСД приводила к снижению детрузорного давления, а у больных с нарушением сократительной способности детрузора — к снижению максимального абдоминального давления, вызывающего выделение мочи из наружного отверстия уретры. Это наблюдение представляется крайне важным в отношении профилактики развития пузырно-мочеточникового рефлюкса и сохранения функциональной способности почек. Только у одного больного клинический эффект после инъекции ботокса продолжал сохраняться на протяжении 16 мес, остальным пациентам потребовались повторные инъекции препарата с периодичностью 3–8 мес.
В отдельных случаях, при выраженной инвалидизации больных с нарушением опорожнения мочевого пузыря, используют трансуретральную инцизию или резекцию наружного сфинктера уретры, дренируют мочевой пузырь постоянным уретральным катетером или выполняют цистостомию.
Таким образом, нарушение опорожнения мочевого пузыря может быть следствием различных форм дисфункции нижних мочевых путей. Требуются проведение комплексного уродинамического обследования для уточнения функционального состояния мочевого пузыря и его сфинктеров и выбор адекватного метода опорожнения мочевого пузыря. Отсутствие высокоэффективных и универсальных способов лечения больных с функциональными нарушениями опорожнения мочевого пузыря диктует необходимость поиска новых методов терапии таких больных.
Г. Г. Кривобородов, доктор медицинских наук
М. Е. Школьников, кандидат медицинских наук
РГМУ, Москва
Источник