- Шейная миелопатия народными средствами
- Стеноз спиномозгового канала с миелопатией
- Болезнь спинного мозга неуточненная. Миелопатия
- Общая информация
- Краткое описание
- Автоматизация клиники: быстро и недорого!
- Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран 1 место — 800 RUB / 4500 KZT / 27 BYN в месяц
- Классификация
- Диагностика
- Дифференциальный диагноз
- Лечение
- Госпитализация
- Информация
- Источники и литература
- Информация
Шейная миелопатия народными средствами
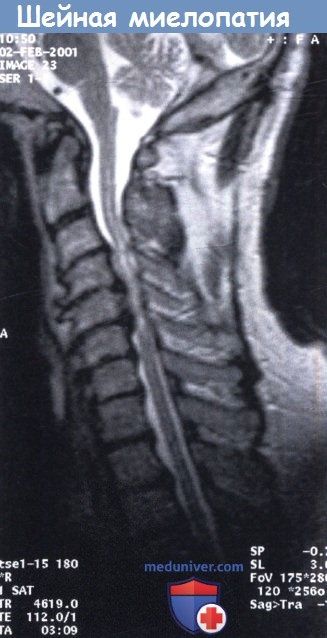
а) Определение. Шейная спондилотическая миелопатия — хорошо описанный клинический синдром, который может быть вызван различными механизмами (травматическими, дегенеративными, опухолевыми или инфекционными).
б) Этиология/эпидемиология шейной миелопатии. Общая концепция о том, что сужение позвоночного канала вызывает компрессию спинного мозга и приводит к ишемии, повреждению и неврологическим нарушениям, в последнее время была поставлена под сомнение. Существует доказательство того, что спондилотическое сужение позвоночного канала и ненормальные или чрезмерные движения в шейном отделе позвоночника приводят к локализованным повреждениям спинного мозга.
Клинически значимая шейная миелопатия обычно появляется в пожилом возрасте в условиях нарастающих дегенеративных изменений, что вызывает усиливающееся давление передних и задних структур. Основой этих анатомических изменений являются дегенеративные процессы шейных межпозвоночных дисков, образование остеофитов и грануляций, утолщение желтой связки и гипертрофия фасеток в результате остеоартрита. Пациенты с врожденным стенозом подвергаются более высокому риску по сравнению с пациентами с более широким позвоночным каналом.
Таким образом, при диаметре позвоночного канала менее 12 мм в сагиттальной проекции существует прямая связь с развитием миелопатии, а пациенты с диаметром позвоночного канала более 16 мм имеют более низкий риск развития заболевания.
в) Симптомы. Признаком шейной миелопатии является поражение длинных трактов!
— Ощущения прохождения тока в конечностях, связанные с быстрым сгибанием/разгибанием шеи (симптом Лермитта)
— Восходящее онемение в нижних конечностях при разгибании шеи.
— Постепенное развитие признаков дисфункции спинного мозга с мышечной спастично-стью, гиперрефлексией, нарушением рефлексов (симптом Бабинского, рефлекс Гоффмана) и клонусы.
— Спастический парез в руках и мышцах предплечья
— Онемение рук с нарушением мелкой моторики.
— Болезненные парестезии.
— Слабость нижних конечностей.
— Спастическая походка, стойка с широко расставленными ногами.
— Атрофия и/или фасцикулляции.
— Дисфункция сфинктеров.
г) Диагностика шейной миелопатии:
• МРТ (следить за изменением сигнала спинного мозга!).
• Обычная рентгенография.
• КТ с дополнительной двухмерной реконструкцией.
д) Лечение шейной миелопатии:
• Консервативное лечение: иммобилизация, физиотерапия, лекарственные препараты.
• Оперативное лечение: разногласия относительно оптимальных сроков и показаний к хирургическим вмешательствам. Показаниями является прогрессирующая мышечная слабость, нарушения походки, частое мочеиспускание или недержание мочи, потеря координации кистей и нарушение навыков мелкой моторики. Выбор оперативного вмешательства, с ожидаемой наибольшей пользой для пациента, зависит от многих факторов, таких как направление компрессии, очаговое или диффузное/многоуровневое поражение, концентрическая компрессия, наличие или отсутствие нестабильности или деформации. Должны быть рассмотрены минимально инвазивные оперативные процедуры с адекватной декомпрессией спинного мозга.
— Передний доступ для декомпрессии: (мы предпочитаем передний доступ при хирургическом лечении миелопатии, особенно, если компрессия связана с нестабильностью или кифотической деформацией).
• Передняя дискэктомия и фиксация (на одном или нескольких уровнях) с укреплением пластиной или без, при передней компрессии на уровне межпозвонкового диска.
• Передняя шейная корпорэктомия и фиксация с использованием костного аутотрансплантанта или другого материала. Для предотвращения дислокации трансплантата проводится дополнительное усиление пластиной.
• Передняя многоуровневая корпорэктомия.
— Задний доступ для декомпрессии:
• Ламинэктомия (на одном или нескольких уровнях): учитывать риск деформации шеи. Существующий шейный кифоз является противопоказанием для многоуровневой ламинэктомии без последующей фиксации. В таких случаях необходимо прибегать к остеосинтезу и задней фиксации (например, имплантации винтов в латеральные массы с балками).
• Ламинопластика: описаны различные методики, но многие являются модификацией техники «открытых дверей».
— Комбинированные переднезадние доступы для декомпрессии:
• Показаны в случае компрессии с обеих сторон. Эти случаи почти всегда связаны с нестабильностью и поэтому после передней дискэктомии и фиксации выполняется задняя декомпрессия и фиксация. Декомпрессия изначально выполняется на стороне большей компрессии.
е) Прогноз. Естественное течение шейной миелопатии вариабельно. Ранние исследования указывали на прогрессирующее ухудшение неврологических симптомов при миелопатии, но сообщалось и о длительном периоде без ухудшения. В большинстве случаев первоначальное ухудшение сменяется длящимся многие годы статическим периодом. Пожилые пациенты с моторным дефицитом более склонны к развитию прогрессирующего ухудшения, а пациенты с более легким течением болезни имеют лучший прогноз.
Сравнение хирургического и медикаментозного лечения пациентов с миелопатией выявило, что более благоприятный исход описывается после хирургического лечения. У пациентов с высоким интрамедуллярным изменением сигнала на Т2-взвешенных изображениях без клонусов или спастичности можно ожидать хороший хирургический результат и регресс изменений по данным МРТ, в то время как у пациентов с низким интрамедуллярным сигналом на Т1-взвешенных изображениях с клонусами или спастичностью прогнозируется менее благоприятный исход.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Источник
Стеноз спиномозгового канала с миелопатией
Стеноз спиномозгового канала с миелопатией- это сужение анатомического канала позвоночника, в котором расположен спинной мозг- главная магистраль нервной проводимости нашего организма.
Чаще всего сужение канала носит комбинированный характер на фоне дегенеративного заболевания (остеохондроза и спондилеза позвоночника).
Стеноз спинномозгового канала с миелопатией — это сужение анатомического канала позвоночника, в котором расположен спинной мозг- главная магистраль нервной проводимости нашего организма.
Причины боли в шее и стеноза:
Чаще всего сужение канала носит комбинированный характер на фоне дегенеративного заболевания (остеохондроза и спондилеза позвоночника).
Например, имеется нестабильность в сегменте между двумя позвонками. Это часто ведет к появлению грыжи или протрузии диска — образуется передняя компрессия спинного мозга. Защитной реакцией организма на нестабильность является разрастание желтой связки — так формируется задняя компрессия спинного мозга.
В результате спинной мозг оказывается в «удавке», нарушается его кровоснабжение, питание, появляются неврологические выпадения.
- боль в шее,
- повышение сухожильных рефлексов,
- слабость в руках и ногах,
- онемение в руках (сначала ночью, а затем постоянно).
В зависимости от стадии болезни лечение может быть консервативным или хирургическим.
Консервативное лечение включает в себя применение:
- тракционных методик (вытяжение позвоночника),
- массаж,
- современная физиотерапия,
- сосудистые препараты,
- иглорефлексотерапия.
В Клинике Боли, в Калуге очень эффективной считается программа восстановительного лечения. Туда входят 4-5 необходимых для Вашего лечения процедур.
Хирургическое лечение — операция передним или задним доступом, в зависимости от того, какая компрессия спинного мозга является основной. Большинство операций выполняется передним доступом. Тем более, что передний доступ устраняет и основную причину стеноза — нестабильность и смещение позвонков.
Если есть показания к удалению грыжи диска, в нашей операционной проводятся малоинвазивные операции по удалению грыжи диска. Пациенты после неё смогут на следующий день после операции покинуть стационар и через 2 недели вернуться к легкому труду.
Если у Вас болит шея, есть сужение спинномозгового канала, то это считается серьезными симптомами и Вам необходимо записаться к неврологу или нейрохирургу по телефону: 8 (4842) 28-12-12 или в системе онлайн-записи на сайте. Не забудьте взять с собой данные МРТ позвоночника.
Нет опубликованных отзывов
Окончил в 1998г. Приднестровский государственный университет им. Т.Г. Шевченко по специальности «Лечебное дело»
интернатура по специальности «Терапия» — 1998 – 1999гг.
клиническая ординатура по специальности «Терапия» — 2000-2002гг.
2002г. – 2005г. – Московский областной институт управления, г. Балашиха. Квалификация «юрист» по специальности «Юриспруденция».
«Психолого-педагогический блок», 2000 — 2001 гг.
повышение квалификации по терапии – в 2008, 2013гг.
повышение квалификации в ГОУ ВПО «Калужский государственный университет имени К.Э. Циолковского» по программе «Современные технологии образования» в 2011г.
профессиональная переподготовка по программе «Эндокринология» — в 2011 – 2012гг.
профессиональная переподготовка по программе «Организация здравоохранения и общественное здоровье» — 2012 – 2013гг.
Наличие сертификатов специалиста:
«Организация здравоохранения и общественное здоровье»
Обучение по нейрохирургии для взрослых в 1998, 2006 и 2011 годах. Специализация по детской нейрохирургии в 2000 году. Специализация по хирургии и лечению заболеваний позвоночника в 2006 году. В 2008 году прошел узкую специализацию «Локальная инъекционная терапия болевых синдромов»(Проведение блокад). Ежегодно принимает участие в Российских и Европейских научных конференциях по нейрохирургии и проблемам боли.
Член Российской Ассоциации интервенционного лечения боли.
В 2011 году прошел первичную специализацию «Организация здравоохранения и общественное здоровье» и обучение в Высшей медицинской школе «Организация работы медицинского центра». С 2012 года ведет хирургическую практику в Клинике «Ортоспайн» г Москва. В 2014 году прошел курс обучения «Малоинвазивные методы хирургического лечения заболеваний позвоночника». В 2017 году прошел специализацию по технике проведения УЗИ контролируемых медикаментозных блокад.
В 2005г. поступил на факультет «Лечебное дело» в Смоленскую Государственную Медицинскую Академию. Успешно окончил ее в 2011г., получил квалификацию врача по специальности «Лечебное дело».
С 2011г. по 2012г. проходил интернатуру на базе больницы скорой медицинской помощи г. Смоленска по специальности «Травматология и ортопедия». За время прохождения интернатуры получил базовые знания работы с пациентами травматологического профиля. По окончании интернатуры получил сертификат по специальности «Травматология и ортопедия».
В 2012г. произошло первое знакомство с городом Калуга, получил опыт работы в Больнице Скорой Медицинской Помощи им. Шевченко К.Н. в травматологическом отделении. За время работы в должности врача травматолога-ортопеда овладел всеми видами консервативного лечения пациентов травматологического и ортопедического профиля, основными методиками интрамедуллярного, накостного, комбинированного, внеочагового остеосинтеза при переломах различной локализации и степени сложности у пациентов травматологического и ортопедического профиля.
В 2015 г. — повышение квалификации по дополнительной профессиональной подготовке «Эндопротезирование крупных суставов» на базе «РМАПО» Министерства здравоохранения Российской Федерации. Город Москва.
В 2018 г. — повышение квалификации по дополнительной профессиональной подготовке «Основы чрескостного остеосинтеза при переломах» на базе ФГБУ «РНИИТО им. Вредена» Минздрава России. Город Санкт- Петербург.
В 2019 г. — повышение квалификации по дополнительной профессиональной подготовке «Основы артроскопии коленного сустава» на базе ФГБУ «РНИИТО им. Вредена» Минздрава России. Город Санкт- Петербург.
С 2019 г. по настоящее время работает в ортопедическом отделении Калужской Областной Клинической Больнице в должности врача травматолога-ортопеда.
С 2020 г. работает в Калужской Клинике Боли в должности врача травматолога-ортопеда.
Источник
Болезнь спинного мозга неуточненная. Миелопатия
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив — Клинические протоколы МЗ РК — 2010 (Приказ №239)
Общая информация
Краткое описание
Протокол «Болезнь спинного мозга неуточненная. Миелопатия»
Код по МКБ-10: G95.9
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
— 800 RUB / 4500 KZT / 27 BYN — 1 рабочее место в месяц
Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место — 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Приобретенные:
1. Дискогенная (спондилогенная миелопатия).
2. Атеросклеротическая миелопатия.
3. Карциноматозная миелопатия.
4. Посттравмитическая миелопатия.
5. Токсическая миелопатия (при дифтерии, вызванные свинцом, гексахлорфеном, ацетилэтилтетраметилтетралином — АЭТТ, цианидами).
6. Миелопатия при хронических менингитах.
7. Радиационная миелопатия.
8. Идиопатические инцфекционные или постинфекционные (острые, хронические, рецидивирующие, поствакцинальные).
9. Метаболические (при сахарном диабете, диспротеинемиях).
Демиелинизирующие заболевания (генетически обусловленные), вызывающие миелопатию:
1. Лизосомальные болезни накопления.
4. Митохондральная лейкодистрофия.
6. Амиотрофия невральная Шарко-Мари.
7. Гипертрофическая интерстециальная Дежерина-Сотта.
8. Рефсума болезнь.
9. Синдром Руси-Леви.
10. Болезнь Пелицеуса-Мерцбахера.
Диагностика
Диагностические критерии
Жалобы и анамнез: на слабость в конечностях, ограничение активных и пассивных движений, нарушение походки. В анамнезе различные патологические процессы нервной системы и других систем.
Физикальные обследования: неврологический статус — вялые и спастические парезы и параличи; чувствительные, тазовые нарушения и пирамидная симптоматика, трофические нарушения.
Лабораторные исследования:
1. Общий анализ крови с целью исключения анемии, воспалительного процесса.
2. Общий анализ мочи с целью исключения уронефрологической патологии.
3. Микрореакция, реакция Вассермана.
4. Биохимический анализ крови: сахар, холестерин.
Инструментальные исследования:
1. Электромиография. ЭМГ исследование позволяет уточнить топику процесса, но не его этиологию.
2. Рентгенография позвоночника для исключения остеопороза, остеохондроза.
3. Магниторезонансная томография позвоночника и спинного мозга выявляет сдавление спинного мозга, отек или атрофию спинного мозга и другую патологию спинного мозга
Показания для консультаций специалистов:
1. Ортопед — с целью решения вопроса об оперативном лечении (ликвидация контрактур, удлинение конечностей).
2. Нейрохирург — для решения вопроса об оперативном лечении при грыжах межпозвоночных дисков, травматических миелопатиях.
3. Протезист — для оказания ортопедических мероприятий — протезирование, ортопедическая обувь, лангеты, тутора на пораженные конечности.
4. Врач ЛФК для назначения индивидуальных занятий лечебной физкультуры, ортопедических укладок.
5. Врач-физиотерапевт для назначения физиотерапевтических процедур.
Минимум обследования при направлении в стационар:
1. Общий анализ крови.
2. Общий анализ мочи.
3. Кал на яйца глист.
Основные диагностические мероприятия:
1. Общий анализ крови.
2. Общий анализ мочи.
4. Неврологический осмотр.
5. Консультация ортопеда.
6. Консультация протезиста.
8. МРТ спинного мозга.
9. Рентгенография позвоночника.
Перечень дополнительных диагностических мероприятий:
1. УЗИ органов брюшной полости.
3. УЗИ органов брюшной полости, почек.
5. Компьютерная томография головного мозга.
6. Анализ мочи на обменные нарушения.
Дифференциальный диагноз
Заболевание
Этиология
Патогенез заболевания
Начало, возраст
Клиническая симптоматика
Исход, прогноз
Остеохондроз позвоночника, срединные и срединно-боковые грыжи диска
Постепенно, на протяжении нескольких лет, увеличение остеофитов сопровождается хронической травматизацией мозговых оболочек, спинного мозга и его сосудов
В возрасте от 40 до 60 лет, чаще болеют мужчины. Наиболее характерный тип течения болезни — медленное нарастание симптомов на протяжении многих месяцев или лет
В типичных случаях в основном проявляется поражением двигательных структур спинного мозга, степень парезов обычно относительна невелика, однако нередки случаи тяжелых тетрапарезов или парапарезов. При шейной локализации — комбинированный спастикоамиотрофичес-кий парез рук, сочетающийся со спастическим парезом ног, пирамидная симптоматика
Стабилизация процесса, гораздо реже — ремиссия
Атеросклероз сосудов спинного мозга
Нарушение кровообраще-ния, ишемия спинного мозга
Заболевают преимуществен-но люди пожилого и старческого возраста
Прогрессирующие спастико-атрофические параличи, разлитые фасцикуляции, бульбарные симптомы при минимальных дефектах чувствительности
Неуклонно прогрессирует, тяжело инвалидизирует больного
Карциноматоз-
ная миелопатия
Лимфома, рак легкого, лейкоз и другие онкологические заболевания
В любом возрасте, в результате онкологического заболевания. Симптомы проявляются через 6 мес., 3 года после диагностики опухоли
Быстро нарастающая вялая параплегия, которой иногда предшествуют боли в спине и корешковые боли. При восходящем течении могут возникать нарушения дыхания с летальным исходом
Травма спинного мозга
Нарушение кровообраще-ния, травматическое поражение
После повреждения спинного мозга развивается различной выраженности спинальный синдром
Параличи или парезы, расстройства чувствительности, тазовые нарушения
Часто присоединяются интеркуррент-
ные инфекции, чаще всего сепсис или уросепсис
При хронических менингитах туберкулезного или сифилити- ческого характера
Нейроинфекции туберкулезной, сифилитической этиологии
Вовлечение в процесс сосудов постепенно приводит к их облитерации с развитием ишемических очагов в спинном мозге
В зависимости от уровня поражения заболевания проявляется тетра- или парапарезами, выпадением чувствительности, тазовыми нарушениями
Неблагоприят- ный, но в некоторых случаях удается добиться определенного улучшения путем назначения специфической терапии
После лучевой терапии по поводу рака гортани или глотки при применении больших доз облучения
Некроз спинного мозга на почве облитерации спинномозговых артерий
Клиническая картина формируется медленно, через 6-36 месяцев (в среднем 12 месяцев) после облучения области средостения, шеи или головы
Восходящие парестезии, выпадение преимущественно поверхностной чувствительности, спастические парезы и нарушение функций тазовых органов
Наряду с признаками поражения шейного отдела спинного мозга длительное время может сохраняться и синдром Броун-Секара
В большинстве случаев неуклонно прогрессирует, приводит к гибели больного, однако иногда процесс может стабилизиро-ваться и даже подвергаться обратному развитию
Демиелиниза-ция головного и спинного мозга
В детском возрасте
Признаки поражения головного и спинного мозга. Спастические парезы, пирамидная симптоматика, судороги, задержка психомоторно-
го развития
Неуклонно прогрессирую-
щее. Прогноз неблагоприят-ный
Лечение
Тактика лечения: зависит от клинической формы миелопатии, этиологии заболевания. Лечение основного заболевания. Симптоматическое лечение.
Цель лечения: улучшение двигательной активности, увеличение силы и объема активных движений, предупреждение осложнений (контрактур, атрофий, пролежней), приобретение навыков самообслуживания, социальная адаптация, улучшение качества жизни.
Немедикаментозное лечение
Лечебная физкультура занимает одно из ведущих мест в лечении больных с парезами и параличами. Основная задача лечебных упражнений — тренировка основных параметров двигательной системы, которая заключается в постепенном и дозированном увеличении силы мышечного сокращения, амплитуды. У больных с глубокими парезами при мышечной силе в пределах 1-0 балла, помимо лечения положением применяют пассивные и пассивно-активные упражнения с переходом к активным упражнениям.
Стимулирующий массаж пораженных конечностей, мышц спины. Физиолечение — магнитотерапия, биоптрон, УВЧ на пораженные сегменты спинного мозга, СМТ паретичных мышц, озокеритовые аппликации, электрофорез с прозерином. Иглорефлексотерапия.
Медикаментозное лечение
Лечение основного заболевания.
Кортикостероиды. Чаще всего лечение начинают с преднизолона в дозе — длительное назначение в дозе 0,5-1,5 мг/кг/сут. (до 100 мг в день). Для защиты желудочно-кишечного тракта необходим прием Н2-рецепторов ранитидина (150 мг 2 раза в день) или ингибитор протонных помп омепразола (20 мг/сут.). При длительной кортикостероидной терапии необходимо контролировать вес, артериальное давление, уровень глюкозы и калия в крови. Следует придерживаться низкосолевой диеты с высоким содержанием белка, но низким содержанием жира. Учитывая риск остеопороза, рекомендуют прием препаратов кальция.
Лечение препаратами, действующими на сосудистую систему, улучшающими реологические свойства крови и микроциркуляцию, проводится в виде последовательных курсов, каждый из них длительностью 2-3 недели. Применяются в возрастных дозировках трентал, кавинтон, танакан.
Спазмолитическим, сосудорасширяющим, стимулирующим влиянием на спинной мозг обладает дибазол. Дозировка — 0,001 на год жизни у младших детей до 3 лет, у старших детей применяется в возрастной дозировке. Лечение продолжатся в течение 3- 4 недель, показаны повторные курсы лечения.
Препараты, улучшающие метаболизм: церебролизин, актовегин, пирацетам, пиритинол, гингко-билоба.
Метаболические средства — фолиевая кислота, аевит, оротат калия.
Витаминотерапия: витамины группы В — В1, В6, В12, последний участвует в синтезе нуклеиновых кислот. Витамины В1, В6, В12, вводятся внутримышечно в возрастных дозах, в течение 2-3 недель.
Противосудорожная терапия при эпилептическом синдроме.
Профилактические мероприятия:
— предупреждение контрактур, атрофий, растяжение мышц, ретракции сухожилий, скелетных деформаций — сколиоза, подвывиха и вывиха суставов, эквиноварусной деформации стопы;
— профилактика вирусных и бактериальных инфекций;
Дальнейшее ведение: регулярное занятия ЛФК, ортопедические вмешательства, обучение родителей навыкам массажа, ЛФК, ортопедические укладки.
Перечень основных медикаментов:
— актовегин, ампулы по 80 мг
— винпоцетин (кавинтон), таблетки 5 мг
— дибазол, таблетки 0,02, 0,005
— пиридоксин гидрохлорид (витамин В6), ампулы 5% 1 мл
— преднизолон, таблетки 5 мг
— ранитидина, таблетки 0,15
— тиамин бромид (витамин В1), ампулы 5% 1 мл
— фолиевая кислота, таблетки 0,001
— цианокобаламин (витамин В12), ампулы 200 и 500 мкг
Дополнительные медикаменты:
— вальпроевая кислота (депакин, конвулекс)
— кальций-Д3 Никомед, таблетки
— нейромидин, таблетки 20 мг
— оксибрал, ампулы 2 мл
— омепразола, капсулы 20 мг
— оротат калия, таблетки 0,5
— пентоксифиллин (трентал), таблетки 0,1
— пирацетам, ампулы 5 мл
— танакан, таблетки 40 мг
— церебролизин, ампулы 1 мл
Индикаторы эффективности лечения:
1. Увеличение объема активных движений, мышечного тонуса в пораженных конечностях.
2. Повышение мышечной силы.
3. Улучшение трофики паретичных мышц, двигательных функций.
Госпитализация
Показания к госпитализации (плановая): парезы, параличи, нарушение походки, слабость в конечностях, контрактуры, тазовые нарушения.
Информация
Источники и литература
- Протоколы диагностики и лечения заболеваний МЗ РК (Приказ №239 от 07.04.2010)
- Е. И. Гусев, Г. С. Бурд, А. С. Никифоров. Неврологические симптомы, синдромы, симптомокомплексы и болезни. Москва 1999 Е. В. Шмидт. Справочник по невропатологии. Москва Д. Р. Штульман. Неврология. Москва 2005 Неврология. Под редакцией М. Самуэльса. Перевод с английского языка. Москва 1997
Информация
Список разработчиков:
Разработчик
Место работы
Должность
Кадыржанова Галия Баекеновна
РДКБ «Аксай», психоневрологическое отделение №3
Серова Татьяна Константиновна
РДКБ «Аксай», психоневрологическое отделение №1
Мухамбетова Гульнара Амерзаевна
КазНМУ, кафедра нервных болезней
Ассистент, кандидат медицинских наук
Балбаева Айым Сергазиевна
РДКБ «Аксай», психоневрологическое отделение №3
Источник












