- Новорожденный ребенок
- Пособие при рождении ребенка в 2021 году
- Что важно знать будущей маме о социальных выплатах?
- Пособие по факту беременности при постановке на учет
- Единовременное пособие или декретные
- Документы для получения пособия
- Материнский капитал
- Ежемесячные выплаты матерям
- Пособие женам призывников
- Внебольничные роды: неотложные мероприятия на догоспитальном этапе
- Лечебно-тактические мероприятия для работников СиНМП
- Ведение последового периода
Новорожденный ребенок
Первая оценка
Сразу после рождения малыш получает свою первую оценку. Для определения здоровья ребенка и прогнозирования его развития врачи используют 10-бальную шкалу Апгар, разработанную еще в 1953 году.
Шкала Апгар предназначена для оценки цвета кожных покровов, характера дыхательных движений, особенностей крика, частоты сердцебиения, мышечного тонуса и рефлекторных реакций. Все эти параметры оцениваются в пределах от нуля до двух баллов.
Чем выше набранная оценка, тем лучше себя чувствует малыш и тем оптимистичнее прогноз его дальнейшего физического и психического развития.
Важно! Низкая оценка по шкале Апгар – не приговор. Своевременная медицинская помощь способна дать малышу шанс на нормальное развитие.
Первые обмеры
Масса тела доношенного малыша в среднем равна 3400–3500 грамм для мальчиков и 3200–3400 грамм для девочек. Средний рост может колебаться в пределах 45–54 сантиметров.
На массу и длину тела при рождении влияют множество факторов: состояние здоровья мамы, особенности ее питания во время беременности, рост и вес родителей, а также наличие у них вредных привычек. У курящих мам дети обычно рождаются с массой тела ниже, чем у некурящих.
В первые дни жизни малыш немного теряет в весе, в норме не более шести процентов от массы тела. Сказывается так называемая физиологическая убыль. Больше всего веса теряется на вторые-четвертые дни после рождения. Восстанавливается вес, как правило, к 7–12 дням жизни.
Как он выглядит
Кожа у здорового новорожденного эластичная, упругая и бархатистая на ощупь. В то же время она очень тонкая, чувствительная и легко пересыхает. Потовые и сальные железы у малыша еще не очень активны.
Практически все тело ребенка покрыто тонкими волосиками. Больше всего их на плечах и спине. Через пару недель они начнут выпадать.
Волосы есть и на голове новорожденного. Обычно не длиннее двух сантиметров. Нередко рождаются дети с вполне сформировавшейся «шевелюрой».
Есть у новорожденных малышей и вполне сформировавшиеся ноготки, которыми они могут себя случайно поцарапать. В первые дни жизни педиатры рекомендуют надевать на ручки малышам рукавчики без пальчиков – «антицарапки» – или пользоваться специальными отворотами на рукавах кофточек.
Как работает его организм
В первые двое-трое суток жизни у малыша выделяется так называемый первородный кал – меконий. Он густой и темноокрашенный.
С седьмого-восьмого дня жизни у ребенка формируется обычный стул. Он желтый, с кисловатым запахом.
Желудочно-кишечный тракт ребенка еще не развит. Ферментов желудочного сока вырабатывается мало, желчь бедна кислотами, а сокращения кишечника слабые.
Все эти особенности затрудняют для малыша переваривание любой пищи, кроме материнского молока или заменяющих его смесей.
Кроме того, у малыша еще несовершенная система терморегуляции – он может легко перегреться или переохладиться. В первые недели жизни надо особенно тщательно следить за тем, достаточно ли комфортно одет ребенок, и беречь его от сквозняков.
Как работает его органы чувств
Новорожденный малыш плохо различает окружающие звуки, не фокусирует взгляд и различает не все цвета. В это время знакомство с миром у малыша осуществляется преимущественно при помощи тактильных ощущений.
Поэтому для него очень важно ощущать тепло маминого тела, слышать ее голос и биение сердца – все то, что сопровождало его внутриутробную жизнь.
В первые дни педиатры рекомендуют как можно чаще брать ребенка на руки, особенно, когда он плачет. Это позволит малышу почувствовать себя защищенным.
Самое важное
В первые часы жизни малыш получает свою первую оценку и учится жить в новом для него мире. Он очень уязвим, и для него важно ощущать тепло маминого тела, слышать ее голос и биение сердца – все то, что сопровождало его внутриутробную жизнь.
Источник
Пособие при рождении ребенка в 2021 году
Находясь в декретном отпуске, многие женщины чувствуют себя финансово незащищенными, многие из них интересуются тем, каким по размеру будет пособие при рождении ребенка в 2021 году, и будет ли его достаточно для обеспечения малыша всем необходимым. Несмотря на то, что социальное обеспечение в нашей стране большими суммами не отличается, правительственные органы стараются найти выход из этого положения.
Что важно знать будущей маме о социальных выплатах?
Еще, будучи в декретном отпуске нелишним будет выяснить то, какие пособия положены при рождении ребенка. Так, все полагающиеся пособия можно подразделить на единовременные и ежемесячные. В основной массе за их выплату отвечает территориальный орган центра социальной защиты населения или служба социального обеспечения.
Пособие по факту беременности при постановке на учет
Самое первое единовременное пособие, которое могут получить девушки, обратившись в медицинское учреждение для постановки на учет до 12 недели беременности, составляет 708,23 руб.
За данным пособием следует обратиться в службу социального обеспечения со следующим набором документов:
- копия паспорта и сам паспорт соответственно;
- справка из женской консультации.
Заявление необходимо будет написать в самой службе, так как оно имеет унифицированную форму. Документы эти необходимо представить в течение полугода с момента рождения ребенка.
Единовременное пособие или декретные
Данный вид пособия также выплачивается единовременно. В отношении работающих женщин эту обязанность исполняет работодатель по факту предоставления больничного листа. Студенткам пособие выплачивается по месту регистрации органами социальной защиты. Что касается размера пособия, то для категории работающих женщин оно исчисляется, исходя из суммы заработной платы.
Размер пособия при рождении ребенка равен 18 886,32 рублей.
Документы для получения пособия
Работающие родители своему работодателю должны предоставить ряд документов:
- копию свидетельства о рождении ребенка;
- заявление на имя руководителя;
- копию свидетельства о браке, для разведенных – о расторжении брака;
- справку о том, что второй родитель выплаты не получает;
- справку о составе семьи для матерей – одиночек.
Неработающие родители должны дополнить вышеперечисленные документы:
- копией трудовой книжки или документом об образовании;
- копией всех страниц паспорта;
- справкой об отсутствии индивидуального предпринимательства.
Единовременное пособие при родах начисляется за 140 дней больничного листа. А также:
- если роды были сложными – 156;
- если родилась двойня или тройня – 180 дней.
Важно! С 03.04.2021 справку о рождении ребенка, выданную органами ЗАГС, предоставлять для назначения и выплаты пособия нужно не всем. Подробнее о том, кому не нужно предоставлять справку из ЗАГСа, можно узнать на портале consultant.ru.
Размер пособия равен 100% среднемесячного заработка. Данное пособие должны выплатить в течение 10 дней с момента подачи заявления. В бюджетных организациях и на предприятиях выплаты допускается производить в первый последующий за подачей документов день выдачи зарплаты.
Материнский капитал
Данный вид единовременного пособия выплачивается женщинам, родившим первого ребенка. Этот вопрос решается в территориальном отделении пенсионного фонда. Срок обращения за материнским капиталом не ограничен. Материнский капитал выдается в сумме сертификата. В 2021 году размер такого пособия составляет 483 881,83 руб. При рождении второго ребенка размер материнского капитала увеличивается и составляет 639 431,83 руб.
Важно! Размер материнского капитала за второго ребенка представлен с учетом маткапитала за первого ребенка, рожденного или усыновленного с 01.01.2020.
Предусмотрен материнский капитал и за третьего ребенка в размере 639 431,83 руб, но с оговорками:
- у семьи ранее не возникало право на дополнительные меры государственной поддержки, т.е. маткапитал получен не был.
Потратить данные средства можно только на улучшение жилищных условий, в частности, на приобретение жилья или строительство, а также можно внести средства на пенсионный накопительный счет матери ребенка. В основной массе средства тратятся на приобретение жилья. Например, многие банки принимают материнский капитал в качестве первоначального взноса при оформлении ипотеки. Также, если осуществляется строительство дома, то средства можно потратить на приобретение строительных материалов. При этом перечисляются они безналичным путем, а значит, в пенсионный фонд необходимо представить договор поставки строительных материалов.
Ежемесячные выплаты матерям
В период отпуска по уходу за ребенком мать получает два вида ежемесячных выплат:
Детское пособие выплачивается в том случае, если доход семьи ниже прожиточного минимума в регионе, а также матерям — одиночкам. Обращаться за начислением пособия необходимо в центр социальной защиты населения.
Пособие по уходу за ребенком для работающих матерей начисляет работодатель, а для неработающих центры социальной защиты населения.
Пособие женам призывников
Беременным женам призывников начнут выплачивать единовременную помощь в размере 29 908,46 рублей. Право на пособие не зависит от дохода семьи. Однако стоит отметить, что получить выплату могут только законные жены призывников, у которых срок беременности составляет не менее 180 дней.
Помощь окажут и тем семьям призывников, в которых уже рожден ребенок. Размер пособия составит 12 817,91 рублей. Данные суммы подлежат индексации как и другие социальные выплаты. Такое постановление вступило в силу 8 сентября 2020 года.
Источник
Внебольничные роды: неотложные мероприятия на догоспитальном этапе
Роды — физиологический процесс изгнания плода, плодовых оболочек и плаценты по родовым путям матери. Врач, фельдшер или акушерка скорой и неотложной медицинской помощи (СиНМП) могут столкнуться с любым периодом родового акта: раскрытия, изгнания, послед
Роды — физиологический процесс изгнания плода, плодовых оболочек и плаценты по родовым путям матери.
Врач, фельдшер или акушерка скорой и неотложной медицинской помощи (СиНМП) могут столкнуться с любым периодом родового акта: раскрытия, изгнания, последовым и ранним послеродовым периодом.
Медработник должен уметь диагностировать периоды родов, оценить их физиологическое или патологическое течение, выяснить состояние плода, выбрать рациональную тактику ведения родов и раннего послеродового периода, провести профилактику кровотечения в последовом и раннем послеродовом периоде, уметь оказать акушерское пособие при головном предлежании.
Роды вне стационара чаще всего возникают при недоношенной беременности или при доношенной беременности у многорожавших женщин. В таких случаях они протекают, как правило, стремительно.
Различают преждевременные, срочные и запоздалые роды.
Роды, наступившие при сроке беременности от 22 до 37 недель беременности, в результате чего рождаются недоношенные дети, считаются преждевременными. Недоношенные дети характеризуются незрелостью, масса их тела колеблется от 500 до 2500 г, длина от 19–20 до 46 см.
Роды, наступившие при сроке беременности 40 ± 2 нед и заканчивающиеся рождением живого доношенного плода с массой тела примерно 3200–3500 г и длиной от 46 см, считаются срочными.
Роды, наступившие при сроке беременности свыше 42 нед и закончившиеся рождением плода с признаками переношенности (плотные кости черепа, узкие швы и роднички, выраженное слущивание эпителия, сухость кожных покровов), считаются переношенными. Роды переношенным плодом характеризуются высоким процентом родового травматизма.
Различают роды физиологические и патологические. Осложненное течение родов развивается у беременных с экстрагенитальной патологией, отягощенным акушерско-гинекологическим анамнезом или патологическим течением беременности.
Лечебно-тактические мероприятия для работников СиНМП
- Решить вопрос о возможности транспортировки роженицы в родильный дом.
- Оценить данные общего и акушерского анамнеза: количество беременностей и родов в анамнезе, их течение, наличие осложнений.
- Определить течение настоящей беременности: угроза прерывания беременности, общая прибавка в весе, динамика артериального давления, изменения в анализах крови (по данным обменной карты).
- Проанализировать данные общего объективного исследования.
- Оценить период родов: начало схваток, их регулярность, продолжительность, интенсивность, болезненность. Провести 4 приема наружного исследования и определить высоту стояния дна матки, положение и позицию плода, характер предлежащей части и ее отношение к плоскости входа в малый таз (подвижна над входом в таз, фиксирована малым сегментом, большим сегментом во входе в таз, в полости малого таза, на тазовом дне). Произвести аускультацию плода.
- Оценить характер выделений: наличие кровянистых выделений, подтекание околоплодных вод, наличие в них мекония.
- При необходимости произвести влагалищное исследование.
- Поставить диагноз родов:
- первые или повторные;
- срочные, преждевременные или запоздалые;
- период родов — раскрытия, изгнания, последовый;
- характер излития околоплодных вод — преждевременное, раннее, своевременное;
- осложнения беременности и родов;
- особенности акушерско-гинекологического анамнеза;
- сопутствующая экстрагенитальная патология.
- При наличии условий и возможностей транспортировки — госпитализация в акушерский стационар.
При отсутствии возможности транспортировки роженицы в родильный дом следует приступить к ведению родов. Женщине ставится очистительная клизма, сбриваются волосы на лобке, наружные половые органы обмываются кипяченой водой с мылом, производится смена постельного белья, под которое подкладывается клеенка, готовится самодельный польстер — маленькая подушка, обернутая в несколько слоев простыней (желательно стерильной). Польстер в родах подкладывается под таз роженицы: благодаря возвышенному положению открывается свободный доступ к промежности.
С момента полного или почти полного раскрытия шейки матки начинается поступательное движение плода по родовому каналу (биомеханизм родов). Биомеханизм родов — это совокупность поступательных и вращательных движений, которые производит плод, проходя по родовому каналу.
Первый момент — при развивающейся родовой деятельности головка вставляется одним из косых размеров входа в малый таз: при первой позиции — в правом косом, при второй — в левом косом размере. Стреловидный шов располагается в одном из косых размеров, ведущей точкой является малый родничок. Головка находится в состоянии умеренного сгибания.
Второй момент — внутренний поворот головки (ротация). В состоянии умеренного сгибания в одном из косых размеров головка проходит широкую часть полости малого таза, начиная внутренний поворот, который заканчивается в узкой части малого таза. В результате головка плода из косого размера переходит в прямой.
Поворот головки завершается, когда она достигает полости выхода из малого таза. Головка плода устанавливается стреловидным швом в прямом размере: начинается третий момент биомеханизма родов.
Третий момент — разгибание головки. Между лонным сочленением и подзатылочной ямкой головки плода образуется точка фиксации, вокруг которой происходит разгибание головки. В результате разгибания последовательно рождаются темя, лоб, лицо и подбородок. Головка рождается малым косым размером, равным 9,5 см, и окружностью 32 см, ему соответствующим.
Четвертый момент — внутренний поворот плечиков и наружный поворот головки. После рождения головки происходит внутренний поворот плечиков и наружный поворот головки. Плечики плода производят внутренний поворот, в результате которого они устанавливаются в прямом размере выхода малого таза таким образом, что одно плечико (переднее) располагается под лоном, а другое (заднее) обращено к копчику.
Родившаяся головка плода поворачивается затылком к левому бедру матери (при первой позиции) или к правому бедру (при второй позиции).
Между передним плечом (в месте прикрепления дельтовидной мышцы к плечевой кости) и нижним краем лона образуется точка фиксации. Происходит сгибание туловища плода в грудном отделе и рождение заднего плечика и ручки, после чего легко рождается остальная часть туловища.
Поступательное движение головки плода в конце второго периода родов становится заметным на глаз: обнаруживается выпячивание промежности, увеличивающееся с каждой потугой, вследствие чего промежность становится более обширной и несколько цианотичной. Задний проход также начинает выпячиваться и зиять, половая щель раскрывается и на высоте одной из потуг из нее показывается самый нижний отрезок головки, в центре которого находится ведущая точка. С окончанием потуги головка скрывается за половой щелью, а при новой потуге вновь появляется: начинается врезывание головки, указывающее на то, что внутренний поворот головки заканчивается и начинается ее разгибание.
Вскоре после окончания потуги головка не уходит обратно за половую щель: она видна как во время потуги, так и вне последней. Такое состояние называется прорезыванием головки. Прорезывание головки совпадает с третьим моментом биомеханизма родов — разгибанием. К концу разгибания головки значительная ее часть уже выходит из-под лонной дуги. Затылочная ямка находится под лонным сочленением, а теменные бугры плотно охвачены сильно растянутыми тканями, образующими половую щель.
Наступает самый болезненный, хотя и кратковременный, момент родов: при потуге через половую щель проходят лоб и лицо, с которых соскальзывает промежность. Этим заканчивается рождение головки. Последняя совершает свой наружный поворот, за головкой следуют плечики и туловище. Новорожденный делает свой первый вдох, издает крик, двигает конечностями и начинает быстро розоветь.
В этом периоде родов ведется наблюдение за состоянием роженицы, за характером родовой деятельности, сердцебиением плода. Сердцебиение необходимо выслушивать после каждой потуги; следует обращать внимание на ритм и звучность тонов сердца плода. Необходимо следить за продвижением предлежащей части — при физиологическом течении родов головка не должна стоять в одной плоскости малого таза более 2 ч, а также за характером выделений из половых путей (в период раскрытия и изгнания кровянистых выделений из половых путей не должно быть).
Как только головка начинает врезываться, то есть в тот момент, когда при появлении потуги она появляется в половой щели, а с окончанием потуги уходит во влагалище, надо быть готовым к приему родов. Роженицу помещают поперек кровати, ее голову — на прикроватный стул, под таз подкладывают самодельный польстер. Под голову и плечи роженицы кладут еще одну подушку: в полусидячем положении легче тужиться.
Наружные половые органы повторно обмывают теплой водой с мылом, обрабатывают 5%-ным раствором йода. Задний проход закрывают стерильной ватой или пеленкой.
Принимающий роды тщательно моет с мылом руки и обрабатывает их дезинфицирующим раствором; целесообразно использовать стерильный одноразовый акушерский комплект.
Прием родов заключается в оказании акушерского пособия.
При головном предлежании акушерским пособием в родах называется совокупность последовательных манипуляций, направленных как на содействие физиологическому механизму родов, так и на предупреждение травматизма матери и плода.
Как только головка врежется в половую щель и будет сохранять такое положение и вне схватки, начинается прорезывание головки. С этого момента врач или акушерка, стоящая справа от роженицы, боком к ее голове, ладонью правой руки с широко отведенным большим пальцем обхватывает промежность, покрытую стерильной салфеткой, через которую старается при схватке задержать преждевременное разгибание головки, способствуя этим выхождению затылка из-под симфиза. Левая рука остается «наготове» на случай, если бы поступательное движение головки оказалось чрезмерно сильным и одна правая рука не смогла бы удержать ее. Как только подзатылочная ямка подойдет под лонную дугу (принимающий роды ощущает затылок в ладони), а с боков прощупываются теменные бугры, приступают к выведению головки. Роженицу просят не тужиться; ладонью левой руки обхватывают вышедшую часть головки, а ладонью правой руки с отведенным большим пальцем обхватывают промежность и медленно, как бы снимая ее с головки (с лица), одновременно другой рукой бережно приподнимают головку кверху — при этом над промежностью сначала показывается лоб, затем нос, рот и, наконец, подбородок. Непременно нужно выводить головку до тех пор, пока промежность «не сойдет» с подбородка, т. е. пока подбородок не выйдет наружу. Все это проделывается обязательно вне схватки, так как при схватке медленно вывести головку очень трудно, а при быстром выведении рвется промежность. В этот момент из ротика плода следует отсосать вытекающую слизь, так как ребенок может сделать первый вдох, вследствие чего слизь может попасть в дыхательные пути и вызвать асфиксию.
После рождения головки пальцем проводят по шее плода до плеча: проверяют, не обвилась ли пуповина вокруг шеи. Если имеется обвитие пуповины, петлю последней осторожно снимают через головку.
Родившаяся головка обычно поворачивается затылком в сторону бедра матери; иногда наружный поворот головки задерживается. Если показаний к немедленному окончанию родов не имеется (внутриутробная асфиксия плода, кровотечение), не следует торопиться: надо дождаться самостоятельного наружного поворота головки — в таких случаях женщину просят потужиться, при этом головка поворачивается затылком в сторону бедра матери и переднее плечико подходит под лоно.
Если переднее плечико не подошло под лоно, оказывают помощь: повернувшуюся головку захватывают между обеими ладонями — с одной стороны за подбородок, а с другой — за затылок или кладут ладони на височно-шейные поверхности и осторожно, легко вращают головку затылком в сторону позиции, одновременно бережно оттягивая ее книзу, подводя переднее плечико под лонное сочленение.
Далее обхватывают головку левой рукой так, что ладонь ее ложится на нижнюю щечку и приподнимают головку, а правой рукой, подобно тому, как это делали при выведении головки, осторожно сдвигают промежность с заднего плечика.
Когда оба плечика вышли, осторожно обхватывают младенца за туловище в области подмышечных впадин и, приподнимая кверху, извлекают полностью из родовых путей.
Принцип «защиты промежности» при переднем виде затылочного предлежания заключается в том, чтобы не допустить преждевременного разгибания головки; только после того, когда выйдет затылок и подзатылочная ямка упрется в лунную дугу, медленно выпускают головку над промежностью — это важное условие для сохранения целости промежности и рождения головки наименьшим размером — малым косым. Если головка будет прорезываться в половой щели не малым косым размером (при затылочном предлежании), легко может произойти ее разрыв.
С техникой и методикой проведения родов нередко может быть связана родовая травма новорожденного (внутричерепные кровоизлияния, переломы).
Если акушерское ручное пособие при прорезывании головки проводить грубо (или принимающий роды давит пальцами на головку), это может привести к указанным осложнениям. Во избежание подобных осложнений рекомендуется устранить чрезмерное противодавление растягивающейся промежности на головку плода, для чего применяют операцию рассечения промежности — перинео- или эпизиотомию.
Акушерское ручное пособие при прорезывании головки должно быть всегда максимально бережным. Оно имеет целью прежде всего помочь рождению здорового ребенка, не причиняя ему никакой травмы, и одновременно сохранить по возможности целость тазового дна. Только так нужно понимать термин «защита промежности».
Сразу же после рождения головки из верхних частей глотки и ноздрей необходимо отсосать слизь и околоплодные воды с помощью заранее прокипяченной резиновой груши. Для избежания аспирации содержимым желудка у новорожденного сначала очищают глотку, а затем — нос.
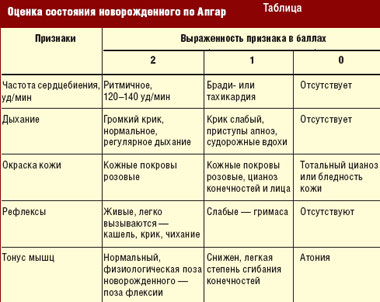
Родившегося младенца кладут между ног матери на стерильные пеленки, накрывают сверху еще одной, чтобы не допустить переохлаждения. Производится осмотр и оценка ребенка по методу Апгар сразу при рождении и через 5 мин (табл.). Метод оценки состояния плода по Апгар позволяет произвести быструю предварительную оценку по пяти признакам физического состояния новорожденного: частоты сердцебиения — при помощи аускультации; дыхания — при наблюдении за движениями грудной клетки; цвета кожи младенца — бледный, цианотичный или розовый; мышечного тонуса — по движению конечностей и рефлекторной активности при пошлепывании по подошвенной стороне ступни.
Количество баллов от 7 до 10 (10 баллов указывает на наилучшее из возможных состояний младенца) не требует реанимационных мероприятий.
Количество баллов от 4 до 6 свидетельствует о том, что эти дети цианотичны, имеют аритмичное дыхание, ослабленный мышечный тонус, повышенную рефлекторную возбудимость, частоту сердцебиения свыше 100 уд/ мин и могут быть спасены.
Количество баллов от 0 до 3 указывает на наличие тяжелой асфиксии. Такие дети при рождении должны быть отнесены к числу нуждающихся в немедленной реанимации.
0 баллов соответствует понятию «мертворожденный».
Оценка через 1 мин после рождения (или раньше) должна выявить младенцев, которые нуждаются в оказании им немедленной помощи, оценка через 5 мин коррелирует с показателями неонатальной заболеваемости и смертности.
После появления первого крика и дыхательных движений, отступив 8–10 см от пупочного кольца, пуповину обрабатывают спиртом и между двумя стерильными зажимами рассекают и перевязывают толстым хирургическим шелком, тонкой стерильной марлевой тесемкой. Культя пуповины смазывается 5%-ным раствором йода, а затем на нее накладывают стерильную повязку. Нельзя пользоваться для перевязки пуповины тонкой ниткой — она может прорезать пуповину вместе с ее сосудами. Тут же на обе ручки ребенка надевают браслетки, на которых обозначены его пол, фамилия и имя матери, дата рождения и номер истории родов.
Дальнейшая обработка новорожденного (кожа, пуповина, профилактика офтальмобленореи) производится только в акушерском стационаре, в условиях максимальной стерильности для профилактики возможных инфекционных и гнойно-септических осложнений. Кроме того, неумелые действия при вторичной обработке пуповины могут вызвать трудноостановимое кровотечение после отсечения пуповины от пупочного кольца.
Роженице выводят мочу с помощью катетера и приступают к ведению третьего — последового — периода родов.
Ведение последового периода
Последовый период — время от рождения ребенка до рождения последа. В течение этого периода происходит отслойка плаценты вместе с ее оболочками от маточной стенки и рождение плаценты с оболочками — последа.
При физиологическом течении родов в первые два их периода (раскрытия и изгнания) отслойки плаценты не бывает. Последовый период продолжается в норме от 5 до 20 мин и сопровождается кровотечением из матки. Через несколько минут после рождения ребенка возникают схватки и, как правило, кровянистые выделения из половых путей, указывающие на отслойку плаценты от стенок матки. Дно матки находится выше пупка, а сама матка вследствие тяжести отклоняется вправо или влево; одновременно отмечается удлинение видимой части пуповины, что заметно по перемещению зажима, наложенного на пуповину около наружных половых органов. После рождения последа матка приходит в состояние резкого сокращения. Дно ее находится посередине между лоном и пупком и пальпируется как плотное, округлое образование. Количество теряемой крови в последовом периоде обычно не должно превышать 100–200 мл.
После рождения последа родившая женщина вступает в послеродовый период. Теперь она называется родильницей.
Ведение последового периода родов консервативное. В это время нельзя ни на минуту отлучаться от роженицы. Нужно следить, все ли благополучно, т. е. нет ли кровотечения — как наружного, так и внутреннего; необходим контроль за характером пульса, общим состоянием роженицы, за признаками отделения плаценты; следует вывести мочу, поскольку переполненный мочевой пузырь препятствует нормальному течению последового периода. Во избежание осложнений не допускается производить наружный массаж матки, потягивать за пуповину, что может привести к нарушениям физиологического процесса отделения плаценты и возникновению сильного кровотечения.
Вышедшее из влагалища детское место (плацента с оболочками и пуповиной) тщательно осматривается: оно раскладывается плашмя материнской поверхностью кверху. Обращается внимание, все ли дольки плаценты вышли, нет ли добавочных долек плаценты, полностью ли выделились оболочки. Задержка в матке частей плаценты или ее дольки не дает возможности матке хорошо сократиться и может стать причиной гипотонического кровотечения.
Если не хватает плацентарной дольки или ее части и имеется кровотечение из полости матки, следует тотчас же произвести ручное обследование стенок полости матки и удалить рукой задержавшуюся дольку. Недостающие оболочки, если нет кровотечения, можно не удалять: обычно они в первые 3–4 дня послеродового периода выходят самостоятельно.
Родившийся послед обязательно должен быть доставлен в акушерский стационар для тщательной оценки его целости врачом-акушером.
После родов производят туалет наружных половых органов, их дезинфекцию. Осматриваются наружные половые органы, вход во влагалище и промежность. Имеющиеся ссадины и трещины обрабатываются йодом; разрывы должны быть зашиты в условиях стационара.
Если имеется кровотечение из мягких тканей, необходимо наложение швов до транспортировки в акушерский стационар или наложение давящей повязки (кровотечение из разрыва промежности, области клитора), возможна тампонада влагалища стерильными марлевыми салфетками. Все усилия при данных манипуляциях должны быть направлены на срочную доставку родильницы в акушерский стационар.
После родов родильницу следует переодеть в чистое белье, уложить на чистую постель, накрыть одеялом. Необходимо следить за пульсом, артериальным давлением, состоянием матки и характером выделений (возможно кровотечение); следует напоить женщину горячим чаем или кофе. Родившийся послед, родильницу и новорожденного необходимо доставить в акушерский стационар.
А. З. Хашукоева, доктор медицинских наук, профессор
З. З. Хашукоева, кандидат медицинских наук
М. И. Ибрагимова, кандидат медицинских наук
М. В. Бурденко, кандидат медицинских наук
РГМУ, Москва
Источник