- Оказание первой помощи при травме коленного сустава и голени
- Голень
- Травмы ахиллова сухожилия.
- Фиксирующие шины на поврежденную голень
- Возможные травмы колена
- Какие виды повязок применяются при травмах коленей
- Открытая рана — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы открытой раны
- Патогенез открытой раны
- Воспалительная фаза
- Пролиферативная фаза
- Реорганизационная фаза
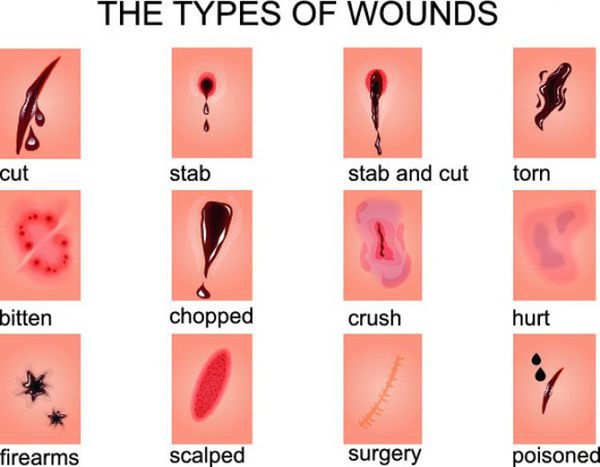
- Классификация и стадии развития открытой раны
- Осложнения открытой раны
- Диагностика открытой раны
- Лечение открытой раны
- Вакуум-терапия
- Физиолечение
- Хирургические способы лечения
- Общая терапия
- Прогноз. Профилактика
Оказание первой помощи при травме коленного сустава и голени

Голень
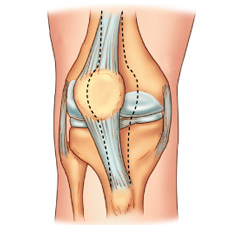
Голень – находится между коленным и голеностопным сочленениями. Сформирована большой берцовой костью снаружи и малой берцовой костью изнутри. Вокруг этих костей располагается мышечная ткань, отвечающая за подвижность стопы. Коленный сустав соединяет большую берцовую кость сверху и бедренную снизу, а спереди защищается надколенником. Внутри сустава головки костей от трения защищают мениски – хрящевые прослойки.
Повреждения нижних конечностей встречаются часто – это ушибы и разрывы мышечных тканей, переломы и трещины. Причина тому – падения, удары, вывихи или неудачные движения. У пожилых людей к травме приводит плохое кровообращение, неподвижность суставов и недостаток минеральных веществ в питании. В качестве первой помощи нужно оставить в покое поврежденную ногу, приложить холод к месту травмы и приподнять конечность.
Если травма обширная, то необходима так называемая иммобилизация – придание неподвижности поврежденной ноге в течении 2 – 3 недель в зависимости от самочувствия. После периода покоя назначают реабилитационные мероприятия – лечебную физкультуру и массаж.
Травмы ахиллова сухожилия.
Ахиллово сухожилие располагается в нижней части голени с задней стороны. При травмах этой части голени характерным признаком будет хрустящий звук. Получившееся повреждение такого рода не дает возможность поднять пятку и подняться на носок, нижняя часть ноги в течение часа отекает. Холодным компрессом можно снять боль и замедлить появление отека. Необходимо вытянуть носок стопы, немного согнуть ногу в колене и закрепить конечность в этом положении, чтобы оба сустава были неподвижны. К голени и внешней части стопы хорошо прибинтовать твердую планку, к примеру, школьную линейку или часть тонкой дощечки. Наступать на поврежденную ногу категорически не рекомендуется, а при получении разрыва следует больного отвезти в больницу.
1. Очистить кожные покровы вокруг от загрязнений, при возможности продезинфицировать.
2. Остановить кровотечение самодельным жгутом или давящей повязкой.
3. Приложить чистую марлю или кусок ткани, которые есть под рукой.
Доставить человека в лечебное учреждение необходимо быстро, чтобы в больнице сняли жгут, который перекрывает доступ кровотоку.
Фиксирующие шины на поврежденную голень
Голень наиболее часто травмируется. Закрытый перелом происходит без повреждения кожных покровов, мы видим ненормальное смещение поврежденной части ноги. При переломе пострадавший ощущает сильную боль, на месте травмы быстро появляется отек. Чтобы не сдвинуть кости еще больше, опираться на конечность категорически нельзя, даже если травмированный может это сделать. При закрытых повреждениях костей возникают внутренние кровотечения, которые могут привести к отмиранию нервов, поэтому пострадавшего необходимо как можно скорее доставить в медучреждение для проведения хирургической операции.
Перелом голени требует немедленной иммобилизации поврежденного органа. Удобнее сделать шину Крамера из подручных материалов, которую моделируют в соответствии с формой ноги, помещая внутрь сложенную в несколько слоев ткань для амортизации движения. Шину необходимо накладывать по всей задней поверхности ноги, начиная от подъягодичной складки, заканчивая пяткой, затем загнуть и обеспечить неподвижность всей стопы. Для более прочной фиксации желательно использовать дополнительные боковые шины из фанеры по обеим сторонам травмированной ноги. Их необходимо аккуратно прибинтовать к конечности.
Разумеется, под рукой не всегда есть необходимые приспособления, поэтому можно импровизировать. Если есть возможность найти легко сгибаемый пластиковый материал, его накладывают по бокам ноги, охватывая пятку и наложив на стопу подходящую по размеру дощечку. Прибинтовывать такую импровизированную шину следует от колена до пальцев ноги.
Зонт, трость, лыжная палка, ветки – все это может послужить импровизированными шинами в сложной ситуации, когда под рукой ничего больше не оказалось. Самое важное – обездвижить и зафиксировать голеностопное сочленение и стопу.
Если же вы не смогли найти вообще ничего, что послужило бы шиной, то в крайнем случае можно зафиксировать сломанную ногу, плотно прибинтовав ее к здоровой с помощью любой ткани – полотенца, платка, части одежды.
Если случился открытый перелом с повреждением кожных покровов и кровотечением, то сначала необходимо остановить кровь, прижав пальцем артерию выше места перелома. Затем нужно наложить кровоостанавливающий жгут и обязательно записать время, когда он был наложен. Разломы костей, которые видны из раны, руками трогать нельзя, чтобы не занести инфекцию. Следует аккуратно наложить стерильную ткань поверх раневой поверхности и ехать в травматологический пункт.
Спиральный восходящий метод укладки повязки выполняется просто – это несколько круговых обертываний бинта на лодыжке, затем поднимаются вверх, перекрывая каждым последующим ходом бинта лежащий под ним примерно на две трети. Для моделирования формы ноги необходимо делать перегибы по передней её части. Под коленом повязку нужно закрепить несколькими круговыми оборотами. Другой вариант перевязки – косыночная. Ее делают с помощью платка, который укладывают длинной стороной ниже места повреждения, а треугольной – выше.
Если есть специальный медицинский бинт с резиновыми волокнами, его также можно использовать в приподнятом состоянии ноги, чтобы не спровоцировать застой лимфы, двигаясь снизу вверх, так как можно повредить лимфатические сосуды. Важно при этом следить, чтобы не образовывались складки, а бинт не был натянут чересчур сильно.
Возможные травмы колена
Нагрузки на связываемый аппарат в колене у спортсменов очень серьезные, поэтому при их превышении получаются травмы. При этом наблюдается смещение, и форма сустава изменяется из-за отека. Это значит, что травма сопровождается повреждением сосудов и истечением крови в близлежащую область. Травма вызывает боль при попытке согнуть или разогнуть ногу в колене. Разрывы внутри одновременно повреждают сосуды и крови вытекает быстрее. Припухлость появляется быстро. При обычных ушибах сустав отекает постепенно.
Травмы колена, которые произошли дома, на спортивной площадке, нуждаются в наложении круглой повязки из ваты и марли вокруг надколенника – его фиксируют в неподвижном состоянии. Затем следует приложить холод. Давать нагрузку на ногу категорически запрещено, нужно сразу обратиться в лечебное учреждение и провести детальную диагностику.
Неестественное положение конечности при падении, нагрузках может вызвать полный разрыв связок, их трещины или растяжение. Появляется резкая боль, голень отклоняется в сторону, можно наблюдать подкожное кровоизлияние. Отек сустава из-за разрыва сосудов появляется в течение часа.
Первое, что необходимо сделать при разрыве связок или боли в месте их расположения, это не пытаться двигать поврежденным местом, по возможности приложить лед.
У людей, подвергающих себя физическим нагрузкам, иногда случается разрыв мениска – хрящевой ткани, расположенной внутри колена. При этом часть его может оказаться в полости сустава и будет мешать двигать коленом. Устранить последствия такого ущемления самостоятельно невозможно и не рекомендуется. Сустав фиксируют неподвижно и везут человека в больницу.
Смещение надколенника можно устранить своими силами, после этого обязательно нужно наложить закрепляющую повязку и сделать рентген в больнице. Хирург при необходимости удалит скопившуюся в мышцах кровь и наложит гипс. Если пренебречь этими мерами, то из-за слабости и плохого заживления связок может в дальнейшем происходить вывих надколенника.
Вывих голени – одна из самых тяжелых и болезненных травм, после которой потребуется хирургическое вмешательство под общим наркозом. Большая берцовая кость смещается назад или вперед, вызывает сдавливания или разрыв сосудов и нервов, что может привести к болевому шоку. Нарушение кровоснабжения опасно тем, что ткани не получают кислорода и начинается некроз. Отек, изменение формы сустава – типичные признаки такого повреждения. Движение сустава становится невозможным из-за нарушения положения костей относительно друг друга. Вправление требует общего обезболивания и манипуляций в стерильных условиях. Если необходима длительная поездка в больницу, а налицо признаки разрыва сосудов, то можно слегка потянуть поврежденную ногу за стопу, чтобы попытаться переместить голень ближе к естественному положению костей, но делать это надо крайне осторожно, так как процедура крайне болезненная – человек с низким болевым порогом может потерять сознание или получить болевой шок. Перевозка травмированного возможна только при условии обездвиживания медицинской или самодельной шиной.
Внутрисуставной перелом характеризуется сильной болью, изменением формы и отеком сустава, внутренним кровоизлиянием. Отечность распространяется на голень. Эта травма крайне тяжелая, так как требует наложения гипса по боковой поверхности ребер до самого низа конечности, а также по внутренней стороне бедра до стопы. После этого человек находится в лежачем положении до снятия гипса.
При прямом статическом давлении на коленную чашечку, падении с высокой точки, при толчке сзади может возникнуть трещина или перелом надколенника. Его сопровождают отек из-за разрыва сосудов и боль. В разломе между частями кости можно увидеть вмятину. Необходимо взять пострадавшего под руки и помочь дойти до ближайшего медпункта, где ему наложат шину. После этого травмированный может наступать на ногу и следующий шаг – обращение к хирургу-травматологу.
При открытых изначально накладывают чистую повязку, стараясь не менять положения ноги, чтобы не сдвинуть кости еще больше. Укладывают человека на носилки и отвозят в больницу в машине скорой помощи. При попадании в рану посторонних предметов, извлекать их самостоятельно категорически нельзя. Необходимо осторожно прикрыть рану повязкой, стараясь не затронуть инородный предмет.
Какие виды повязок применяются при травмах коленей
Для фиксации всех суставов одной конечности используется двусторонняя шина. Накладывают ее похожим образом, как при повреждениях бедренных костей: планка располагается от подложки до самой стопы, а также с внутренней стороны ноги – до пятки. Концы шины для безопасности конечности выступают за пятку. Необходимо обездвижить стопу, изготовив подошву из прочного материала и прибинтовав ее к стопе. При наложении шины помогает веревка. Также вытягивать конечность можно с ее помощью: один конец протягивают между подошвой и планкой шины, закрепленной к стопе. После этого к конечности прикладывают дополнительное фиксирующее приспособление и все вместе крепят к телу.
Не всегда на месте травмы можно найти медицинскую шину. В этом случае используют подручные средства или фиксируют больную ногу, прибинтовывая ее к здоровой. Главная цель при оказании первой помощи – обездвижить все суставы, чтобы не усугублять степень травмы.
При мелких ранениях кожи используют обычное бинтование или закрывают царапины пластырем, но если разрывы кожи большие, то придется бинтовать поверхность елочкой. Колено закрепляется в полусогнутом положении и обматывается сверху и снизу витками бинта.
Если накладывают повязку на ровную конечность, пригодится восьмиобразная бинтование: ногу ниже и выше наколенника фиксируют, не затрагивая чашечки. Можно использовать и косыночную повязку: угловую часть ткани располагают выше колена и плотно обматывают ногу, после чего верхний угол опускается.
К сожалению, травмы нижних конечностей чреваты опасными последствиями. Среди них нарушения двигательных функций, неподвижность ноги, остеомиелит. Чтобы исключить риск осложнений и отдаленных негативных последствий, пострадавшего необходимо доставить в больницу после оказания первой помощи.
Источник
Открытая рана — симптомы и лечение
Что такое открытая рана? Причины возникновения, диагностику и методы лечения разберем в статье доктора Николенко Виталия Александровича, травматолога со стажем в 11 лет.
Определение болезни. Причины заболевания
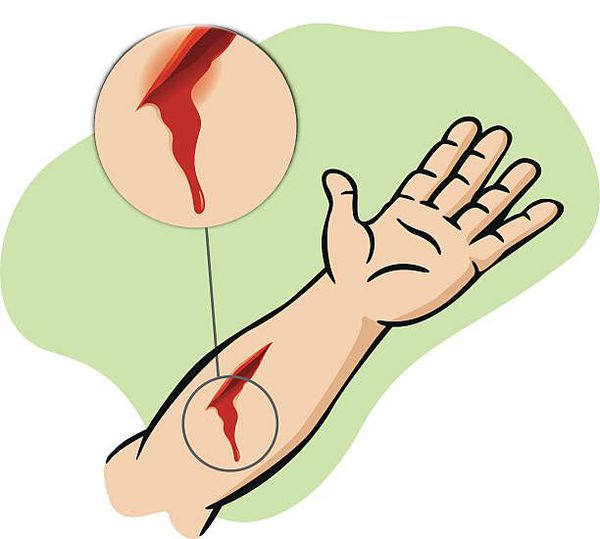
Раной называют повреждение кожных покровов или слизистых оболочек, вызванное внешним воздействием механических сил.
Исходя из приведённого определения, причиной раны, как нозологической формы, может являться исключительно травмирующий агент.
Природа раны всегда экзогенная (возникает под воздействием внешних факторов). Даже если речь идёт о травматизации мягких тканей изнутри костями или разрыве кожи от перенапряжения — всё же изначальной причиной поврежения является приложенная извне сила, которая превысила предел прочности тканей и привела к ране косвенным путём. [1]
В большинстве случаев рана — результат прямого нарушения целостности покровной ткани тем или иным ранящим объектом. Характер раны, тактика лечения, вероятные осложнения и её клинический исход напрямую зависят от изначального воздействия и свойств ранящего объекта (преимущественно его геометрии и силе соударения). [2]
Как отдельные варианты ранения рассматриваются размозжение тканей и травматические отслойки тканей в результате тупой травмы тела. Последний вариант отличается обширной зоной деструкции и дополнительными факторами, отягощающими раневой процесс в отсроченном периоде. [3]
Огнестрельные раны также рассматриваются обособленно в силу особого подхода в лечении. Ранящий источник в этом случае, обладая значительной кинетической энергией, образует вокруг раны область контузии тканей. [4]
Тяжесть раневого процесса определяется способом воздействия. В настоящее время достаточно изучен профиль осложнений, характерный для каждого вида раны. Наглядным примером комплексного раневого процесса, приводящего к общему заболеванию, служит глубокая колотая рана, осложнившаяся клостридиальной инфекцией. [5]
Симптомы открытой раны
Первым и патогномоничным симптомом, характерным для раны, является нарушение целостности кожных покровов или слизистой оболочки. Другими неотъемлемыми клиническими признаками являются:
- диастаз краёв повреждённых тканей;
- кровотечение из зоны повреждения;
- боль и функциональные расстройства.
Перечисленная тетрада, четко и академично характеризует рану. [6]
Под диастазом понимают расхождение краёв раны, неизменно возникающее при любом ранении в той или иной степени выраженности. Даже резаная рана с гладкими краями имеет диастаз, в том числе при макроскопически адаптированных краях раны.
Кровотечение из раны присутствует всегда, за исключением редких случаев коагулопатии (нарушений свёртываемости крови). [7] Собственно кровотечение может нести раннюю и непосредственную угрозу жизни. Оно явным образом даёт понять, что человек имеет дело именно с раной. Капиллярное, венозное, артериальное или смешанное кровотечение — компонент, присущий любой ране.
Боль — специфичный вариабельный признак раны. Его вариабельность обусловлена не только характером и локализацией раны, но и общим состоянием организма, индивидуальной лабильностью и уровнем болевого порога.
Диагноз можно установить при одновременном сочетании всех перечисленных выше симптомов, однако это не ограничивает спектр всех проявлений раны. Диагностирование раны не представляет особой сложности ввиду внешних очевидных признаков травмы. Кроме того, при осмотре обращает на себя внимание выраженное нарушение функции, которое следует рассматривать как симптомокомплекс. [8]
Нарушение функции проявляет себя неспецифически, то есть может быть присуще не только последствиям ранения, но и сочетанных повреждений.
Функциональные расстройства, связанные с раной, стоит разделить на локальные и системные — это упрощает диагностику и поясняет природу симптоматики раны.
- К локальным нарушениям функции относят последствия острой воспалительной и посттравматической реакций, которые характерны для отёка. [9]
- К системным функциональным расстройствам относят общие реакции организма (например, лихорадку).
Под нарушением функции в симптоматике раны, как правило, понимают не дисфункцию на тканевом уровне с патогенетическими сдвигами, а глобальные проявления анатомического характера: нарушение подвижности в сегменте, вплоть до утери опороспособности и объёма движений. [10]
Патогенез открытой раны
Патогенез ранений детально изучен. На его основе строится лечение ран. Неизменность патогенетических звеньев при ранении позволяет говорить о раневом процессе и его течении как об общем комплексе типичных проявлений, характерных для любой раны, независимо от её морфологии.
Существуют различные класификации терминологий и длительности фаз, однако классификация Росса заслужила признание повсеместно. Согласно ей, выделяют три фазы раневого процесса:
- воспалительная фаза;
- пролиферативная фаза;
- реорганизационная фаза. [11]
Воспалительная фаза
В первой фазе происходит острая сосудистая реакция, характеризующаяся:
- вазоспазмом (сужением артерий и капилляров) с целью локального гемостаза (остановки кровотечения);
- выбросом гуморальных факторов свёртывания, катализаторов местных иммунных реакций.
Задача воспалительной фазы — мобилизовать силы организма с целью локализации процесса и подготовки к успешной репарации (восстановлению) в дальнейшем. [12]
Второй этап этой фазы состоит в элиминации (устранении) организмом поврежденных структур. Длительность перечисленных процессов — от трёх до пяти суток. После чего наступает следующая стадия раневого процесса.
Пролиферативная фаза
Как видно из названия, в этот период начинается восстановление повреждённых и замещение утраченных тканей.
Чтобы избежать «кондовости» и механистического понимания раневого процесса, отметим сразу, что фазы могут пересекаться и идти параллельно, будучи единым процессом, разделённым искусственно с целью удобства изучения. [13]
Как правило, эта фаза протекает от нескольких суток до нескольких недель. Существует прямая зависимость от количества утраченной ткани при ранении. В основе пролиферативной фазы лежит преобладание процессов синтеза за счёт клеток-предшественников. [14]
Реорганизационная фаза
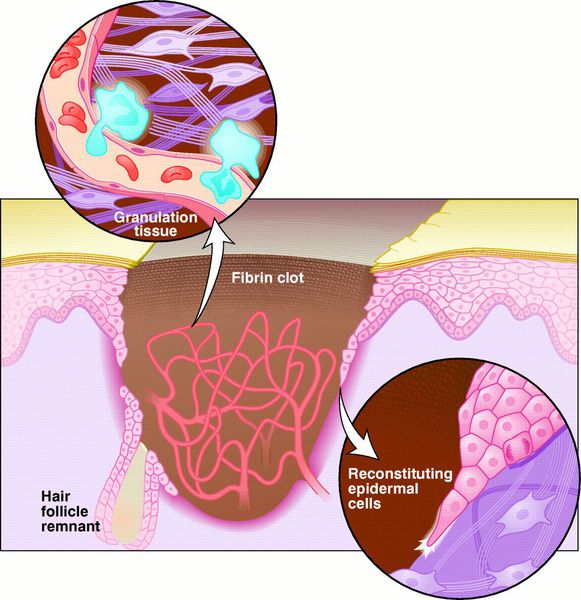
Учитывая ограниченные возможности организма к репарации, регенерация происходит за счёт соединительной ткани, как наиболее универсального и «пригодного» для закрытия дефекта вещества с удовлетворительным пластическим и функциональным эффектами. В этой фазе активны фибробласты и эндотелиоциты, которые образуют ткань, богатую коллагеном, пронизанным новообразованными капиллярами. С точки зрения патогистологии, формируется грануляционная ткань. Она с течением времени структурируется, обладая послойной дифференцировкой и тенденцией к формированию пучков коллагена с последующим образованием фиброзной ткани, более плотной и пригодной к покровной функции. [15]
Заживление ран проходит по одному из трёх путей: первичным или вторичным натяжением, или под струпом. [19]
Первичное натяжение — самый благоприятный способ заживления. Для него, однако, требуются изначальные благоприятные условия: рана с минимальной микробной контаминацией, плотно соприкасающиеся края раны, отсутствие некротических тканей.
Вторичное натяжение — вариант заживления раны, противоположный описанного выше натяжения. Этот тип заживления характерен для инфицированных ран. [20]
Заживление под струпом — заживление, характерное для ран с большой площадью, но малой глубиной. При этом, протекает процесс, аналогичный заживлению первичным натяжением, но ориентированный в продольной плоскости. Кроме того, раневая поверхность покрывается струпом — слоем высохшей крови, тканевой жидкости и детрита. [21] Струп выполняет функцию биологической повязки до заживления и эпителизации раны.
Классификация и стадии развития открытой раны
Классификация ран обширна, в основном, за счёт обилия классифицируемых признаков.
В основную класификацию ран, радикально влияющую на способ их ведения, включают инфицированные и неинфицированные повреждения или, как их называют врачи, гнойные и чистые раны.
Также ранения классифицируются по давности нанесения раны — «свежие» и «несвежие». И хотя данная формулировка больше походит на профессиональный сленг, но данные типы ран не могут быть упущены из виду.
По способу и обстановке нанесения раны делятся на хирургические, случайные, умышленные и раны военного времени.
По характеру раневых ворот, что зависит от механизма нанесения раны:
- огнестрельные;
- размозженные;
- укушенные;
- резаные;
- ушибленные;
- колотые;
- рубленные;
- рваные;
- скальпированные;
- раздавленные. [16]
В классификациях по данному признаку встречаются раны смешанного характера (например, укушено-рваные или размозжено-рваные).
По обширности выделяют рану с малой зоной повреждения и обширную рану.
По количеству ран: одиночная и множественные раны. Эта классификация включает дополнительный критерий: множественные раны разделяются на сочетанные и комбинированные. [17]
По характеру раневого канала раны разделяются на слепые, сквозные, касательные, проникающие и непроникающие.
По наличию осложнений раны могут быть осложненными и неосложненными. Осложниться раны могут общими и местными процессами.
Независимо от характера раны, ей присуща клиническая стадийность, которая отражает аналогичную последовательность патогенеза.
Непосредственно после нанесения раны, возникает первичный рефлекторный спазм сосудов микроциркуляторного русла, как нейровегетативный ответ на травму. [18] Это короткий период, с характерным отсутствием кровотечения, несмотря на масштаб повреждения. После чего, развивается кровотечение.
Независимо от характера и интенсивности кровотечения, организм стремится к гемостазу сосудистым и гуморальным звеном. Если гемостаз наступил, и состояние после кровопотери стабилизировано — начинается репаративная фаза.
Осложнения открытой раны
Осложнения ран делятся на местные и общие. И те, и другие могут быть ранними и поздними, в зависимости от сроков развития.
Местные осложнения ран могут носить инфекционный и неинфекционный характер. Инфекционные местные осложнения — присоединение активного микробного заражения раны с клиническим проявлением воспалительной реакции. [22]
Абсцесс («гнойник»), флегмона (гнойное воспаление), восходящая гангрена — конечные варианты течения осложнённой раны при неадекватном лечении.
Инфицирование раны — бесспорное осложнение, замедляющее заживление раны, снижающее вероятность первичного заживления, приносящее риск генерализованных осложнений и ухудшающее отдалённый прогноз. [23]
Местные осложнения, не связанные с инфекцией — гематомы, серомы, некроз. Гематомы и серомы представляют скопление жидкости в тканях — это результат продолжающегося кровотечения или «пропотевания» жидкой части крови в ткани с формированием отграниченного скопления.
Некроз — гибель тканей в зоне раны. Это вторичный процесс, развивающийся уже в отделённом времени после получения раны.
Эти осложнения, как было отмечено, неинфекционного характера, но они уже своим наличием несут риск инфицирования. [24] Если гематома и серома могут «организоваться» и остаться неинфицированными, то некроз всегда сопровождается инфекционным компонентом.
Как отдельный вид местных осложнений, рассматривают вторичное кровотечение, возникшее после изначально выполненного гемостаза раны. В случае выполненного хирургического лечения возможны осложнения раны другого характера — несостоятельность швов.
К неинфекционным местным осложнениям относят повреждение крупных нервов, магистральных сосудов, сухожилий. Это приводит к необходимости расширения объёмов оперативного пособия (и даёт абсолютные показания к нему), резко уменьшая шансы на восстановление функции сегмента. [25]
Общие или генерализованные осложнения раны опасны нарушениями жизненных функций организма. Общие осложнения ран могут стать фатальными для пациента.
Выделяют следующие неинфекционные осложнения общего характера:
- Геморрагический шок — декомпенсация витальных показателей организма, на фоне массивной кровопотери. Это раннее общее осложнение, которое встречается наиболее часто.
- Травматический шок — преобладание болевой импульсации, как ключевого компонента в нарушении гемостаза. Травматический шок включает в себя понятие массивной кровопотери, но связан с отягощением раны другой травмой либо множественными ранами. [26]
Общие осложнения инфекционной причины: сепсис, клостридиальная инфекция.
Осложнения местные и общие тесно связаны. Генерализация осложнений напрямую указывает на вероятную ошибку в подходах к лечению. Любой раневой процесс может генерализоваться даже при правильных тактических решениях врача. [16]
Диагностика открытой раны
Диагностика раны в своем большинстве — визуальна. Результатов осмотра достаточно, чтобы установить предварительный и, в большинстве случаев, полный диагноз. Нарушение целостности тканей, зияние краёв раны, кровотечение — критерии диагноза. [3]
Для детализации и получения исчерпывающего диагноза необходима ревизия раны — её исследование хирургом, уточнение глубины, установление хода раневого канала, его характера. Ревизия раны косвенно выявляет признаки загрязнённости раны бактериями, исходя из её макроскопического загрязнения. В ходе ревизии раны определяются повреждения нервных и сосудистых пучков, нарушения целостности кости, проникающий характер ран, «карманы», затёки и травматические отслойки тканей. Ревизия раны выполняется как этап оперативного её лечения и может носить экстренный характер, если наблюдается профузное кровотечение. [27] В этом случае приоритетна ревизия, проводимая с целью выполнения гемостаза. Диагностическая информация в ходе ревизии раны дополнит диагноз послеоперационно.
Очевидность раны может «перетягивать» внимание хирурга, приводя к диагностическим ошибкам и последующим недиагностированным повреждениям, в том числе сочетанным, либо к недооценке обширности раны. [6]
Не стоит пренебрегать сбором жалоб пациента, уточнением деталей об обстоятельствах получения раны с целью моделирования механизма нанесения раны. Общеклинический план опроса пациента позволит дополнить диагноз сопутствующей патологией, важной для лечения раны.
В ряде случаев, определить повреждение подлежащих анатомических структур позволят клинические тесты. Оценка объёмов движений сегмента при ранении в проекции сухожилий, нагрузочные тесты выявляют полные или частичные повреждения, которые могут быть не визуализированы во время ревизии. [10]
Инструментальные методы диагностики раны направлены на исключение сопутствующего повреждения сосудов, нервов, внутренних органов. Рентген-визуализация выявляет рентгеноконтрастные инородные тела, что станет ценной информацией для хирурга перед операцией.
Лабораторный минимум — общий анализ крови, коагулограмма. Они позволят в кратчайшие сроки оценить объём кровопотери и проблемы с гемостазом.
Одним из немногих специфичных для раны лабораторных тестов является посев раневого содержимого на рост бактериальной флоры с определением чувствительности к антибиотикам.
Лечение открытой раны
Лечение ран бывает общим и местным, консервативным и оперативным.
Монотерапия (только общее или местное) раны не применятся, за редким исключением.
Показания к консервативному лечению — поверхностные и осаднённые раны, раны с адаптированными краями, отказ пациента от оперативного лечения, терминальное состояние пациента либо абсолютные противопоказания к выполнению наркоза или анестезии. [28] Условным показанием к консервативному лечению, является первичное инфицирование раны. В этом случае применимы отсроченные швы либо консервативное ведение.
Технически, лечение раны консервативным способом заключается в регулярных перевязках раны до заживления с целью минимизации риска инфекционных осложнений. Вопрос о хирургическом лечении в таком случае, может быть поставлен в ходе динамического наблюдения. [12]
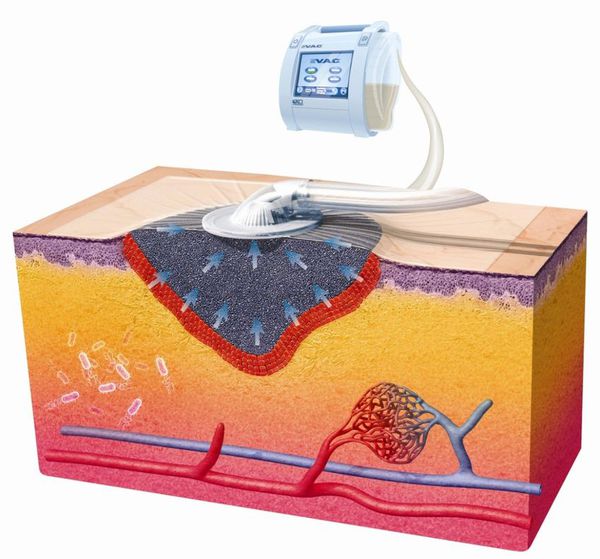
Вакуум-терапия
Эффективный и современный способ консервативного лечения ран — вакуум терапия, проводимая с использованием окклюзионных повязок. Отрицательное давление, импульсный и переменный режимы приводят к положительным эффектам: адекватному дренированию раны, щадящей стимуляции репаративных процессов, устранению затёков и отслойки кожи. [29]
Этот способ лечения подходит как для чистых, так и для инфицированных ран, не ограничивая способность пациента к передвижению.
Физиолечение
Как вспомогательный метод местной терапии, применяется физиолечение — ультрафиолетовое облучение раны, гипербарическая оксигенация, воздействие холодным плазменным потоком. [27]
Хирургические способы лечения
Раневой процесс может протекать таким образом, что показания к хирургической активности появляются в отдаленном периоде. [8]
Оперативное лечение первично показано при «свежих» ранах с диастазом краёв, при продолжающемся либо вторичном кровотечении.
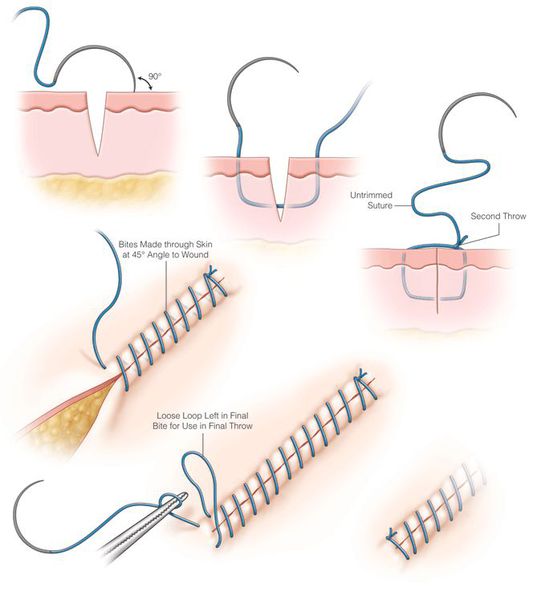
Лечение раны оперативным путём заключается в хирургической обработке: ревизии, гемостазе, иссечении нежизнеспособных тканей, анатомическом (послойном) восстановлении целостности тканей путём ушивания либо сопоставления и удержания скобами.
При ранах с дефектами тканей применима первичная пластика раны с целью реконструкции сегмента и профилактики неминуемых некротических и инфекционных осложнений.
Общая терапия
Общее лечение раны выполняется с соблюдением комплексных принципов: антибиотикотерапия, анальгетики, инфузионно-трансфузионная терапия (при показаниях), введение противостолбнячной, противогангренозной сыворотки, применение анаболических препаратов, поливитаминных комплексов, лечение сопутствующей патологии организма с целью повышения его компенсаторных возможностей. [27]
Отсутствие хирургического, местного лечения раны или его несостоятельность не компенсируется общим лечением и, в том числе, мощной антибиотикотерапией. Санация (лечение) локального очага — приоритетная. Заживление раны без адекватной хирургической обработки затягивается на недели и месяцы.
Прогноз. Профилактика
Прогноз раны определяется её характером — очевидно, что рваная рана заживает длительнее и хуже, чем резаная. [11] Обширность повреждения, сопутствующая и сочетанная патология значительно повлияют на сроки заживления.
Во многом, течение раневого процесса подвластно осложнениям. Осложнения, возникшие в отдалённом периоде, могут замедлить хорошо протекавшее ранее заживление.
Прогнозы зависят и от того, насколько своевременно выполнена хирургическая обработка раны, насколько корректно и, опять же, своевременно назначены антибиотики. «Чем раньше, тем лучше» — актуальный постулат в лечении раны.
Опыт врача хирурга, радикальность обработки раны, способ хирургического пособия и ошибки в его выполнении, техническая и материальная база лечебного учреждения — всё это переменные факторы, объясняющие условность прогноза. [19]
Неблагоприятный прогноз несут раны с дефектами мягких тканей, с нарушением целостности сосудов, нервов, мышц и сухожилий, а также раны, сопровождающиеся переломами.
Исходя из перечисленного, клиницисты определили благоприятные условия нанесения раны и её заживления. Только от раны, умышленно нанесённой в операционной на фоне антибиотикопрофилактики, соблюдения атравматичности и бережного отношения к тканям можно ожидать «гладкого» заживления. Однако даже строгое соблюдение вышеприведённых условий, к сожалению, не гарантирует отсутствия осложнений.
Отдельного внимания заслуживает прогноз ран инфицированных неспецифичной и специфичной флорой. [11] Первая группа характеризуется вариабельным течением раневого процесса со сроками, превышающими время заживления неинфицированных ран. Вторая группа ран может нести инвалидизирующее влияние: анаэробная агрессивная флора вынуждает хирургов выполнять ампутации и экзартикуляции с целью спасения жизни. [16]
Получение случайных ран не подвержено контролю. Это объясняет трудность их профилактики. Производственный травматизм — единственное звено, подвластное влиянию профилактики. Соблюдение техники безопасности на рабочих местах значительно снижает риск ранений. В остальном, профилактика направлена на раннее и корректное лечение раны с целью минимизации раневых осложнений. [4]
Источник