Пункция
Пункция (лат. punctio — укол) — прокол стенки сосуда (чаще вены) или какого-либо органа с лечебной или диагностической целью. Часто производится с обеими целями сразу.
Содержание
Диагностическая пункция
Во время пункции производится забор биологического материала (например, при взятии крови из вены), измеряется давление в крупных сосудах или в сердце, вводятся контрастные вещества для рентгенодиагностики.
Лечебная пункция
В качестве лечения во время пункции может производиться введение лекарственных веществ, извлечение избытка жидкости (например, кровопускание) или воздуха, а также промывание.
Пункция брюшной полости
- Назначение:
Предпринимают для удаления скопившегося в брюшной полости асцита, наложения пневмоперитонеума, введения различных лекарственных веществ. Пункцию выполняет врач в асептических условиях. Медсестра готовит всё необходимое для пункции и помогает врачу во время процедуры, готовит больного, поддерживает его во время манипуляции и наблюдает за ним после пункции в палате.
- Методика:
Для пункции необходимы: стерильные инструменты (специальный троакар, пуговчатый зонд, иглы и шприцы для местной анестезии, инструменты для наложения швов), стерильные салфетки, помазки, ватные шарики, широкое плотное полотенце, стерильные пробирки, стерильный 1-2 % раствор новокаина, спиртовой раствор йода, спирт, клеол, таз для собирания асцитической жидкости. Больному накануне или рано утром в день пункции очищают кишечник клизмой, а перед пункцией он освобождает мочевой пузырь. Непосредственно перед пункцией делают подкожную инъекцию промедола с кордиамином. Для выпускания асцита больного усаживают на стул так, чтобы спина имела опору, а между ног его на пол ставят таз. Обрабатывают кожу, намечают и анестезируют новокаином место прокола. Троакаром прокалывают брюшную стенку и извлекают мандрен. Первые порции свободно истекающей жидкости берут в пробирку для исследования, а затем жидкость стекает в таз. Когда напряжение струи ослабевает, начинают стягивать живот полотенцем, чтобы восстановить внутрибрюшное давление. После извлечения троакара место прокола обрабатывают спиртовым раствором йода и спиртом и заклеивают асептической наклейкой или накладывают 1-2 шёлковых шва на кожу. Полотенце, стягивающее живот, зашивают и больного увозят в палату на каталке. Для наложения пневмоперитонеума больного укладывают на спину. Газ (чаще кислород) вводят в брюшную полость при помощи аппарата для пневмоторакса медленно, под контролем состояния больного.
Пункция под контролем УЗИ
- Назначение:
Применяется для диагностики и лечения патологических жидкостных скоплений (абсцессы, кисты, гематомы, мочевые затеки и др), расположенных в брюшной полости, плевральных полостях,полости перикарда и пр. Характеризуется высокой точностью попадания и наибольшей безопасностью. Применяются специальные иглы, имеющие ультразвуковые метки на рабочем конце.
- Методика:
Под контролем УЗИ выбирают наиболее безопасную траекторию проведения иглы. В зависимости от задачи пункции, размеров и глубины расположения пунктируемого образования, и выбранной траектории пункции выбирают иглу определенного типа заточки, длины и диаметра. Осуществляют местную анестезию кожи в месте прокола и тканей по ходу иглы. Введение иглы осуществляют при помощи пункционного датчика, пункционной насадки к ультразвуковому датчику или методом «свободной руки». После попадания иглы в полость под УЗИ контролем аспирируют содержимое, осуществляют санацию (промывание), вводят лекарственные средства Иглу удаляют.
Пункция костей
- Назначение:
Пункцию костей (грудины, подвздошной, пяточной, эпифиза большеберцовой) производят донорам с целью получения костного мозга и больным для исследования костного мозга и для переливания крови и кровезаменителей.
- Методика:
Пункцию делают иглой Кассирского. Готовят хорошо притёртый и пригнанный к игле Кассирского шприц, другие иглы, 1-2 % раствор новокаина для анестезии, спирт, эфир, спиртовой раствор йода, предметные стёкла, шлифованное стекло для мазков. Инструменты стерилизуют, операционное поле и руки готовят как для операции. Игла Кассирского и шприц для аспирации должны быть не только стерильные, но и сухие, так как иначе может произойти гемолиз. Высушивают их непосредственно перед пункцией промыванием сначала спиртом, а затем эфиром.
- Пункция грудины:
Больного укладывают на спину на твёрдую низкую кушетку, рубашку снимают. Место для пункции — тело грудины на уровне третьего межреберья по средней линии или слегка отступая от средней линии вправо. Делают сразу прокол кожи и наружной костной пластинки грудины; прохождение иглы через костную пластинку сопровождается характерным хрустом и ощущением преодолённого сопротивления. После этого мандрен извлекают, а на иглу насаживают шприц и всасывают костный мозг. Аспирация ощущается больным в форме несильной тянущей боли. Получив пунктат (часто довольно скудный), делают мазки, а иглу извлекают. К месту прокола прижимают ватный шарик, пропитанный коллодием, делают наклейку.
- Пункция подвздошной кости:
Наиболее выгодным местом для прокола считают гребень подвздошной кости вблизи от передне-верхней её ости. После подготовки и анестезии кожи иглу сверлящими движениями вводят прямо перпендикулярно в кость на глубину 2 см, после чего аспирируют костный мозг.
- Пункция пяточной кости:
Делают аналогично на глубину 1-2 см.
Пункция плевральной полости
- Назначение:
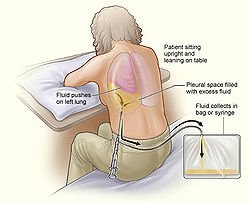
При скоплении в плевральной полости воспалительной или отёчной жидкости часть её извлекают путём прокола с целью диагностики и лечения.
- Исследовательская методика:
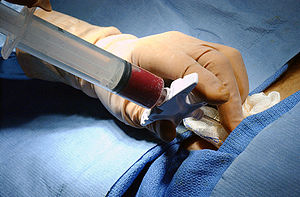
Для диагностического прокола обычно пользуются 20-граммовым шприцем и иглой (длина 7-10 см, диаметр 1-1,2 мм, срез под углом 45 градусов). Для местного обезболивания готовят 1-2 % раствор новокаина, шприц или хлорэтил. Для исследования жидкости — 2-3 стерильные пробирки и столько же предметных стёкол для мазков. Кроме того, берут спирт, спиртовой раствор йода, коллодий или клеол, стерильные ватные шарики, помазки и пинцет. Пункцию выполняют в перевязочной или в палате. Больного усаживают на перевязочный стол спиной к врачу и лицом к поддерживающей его медсестре. Руку со стороны пункции больной кладёт на голову или на противоположное плечо, чтобы межрёберные промежутки на стороне прокола были шире. Место прокола выбирает врач по данным осмотра, выстукивания, выслушивания и рентгеноскопии. Руки готовят как для операции. Операционное поле обрабатывают спиртовым раствором йода и спиртом. После анестезии делают прокол у верхнего края ребра, перпендикулярно грудной клетке. Полученную жидкость из шприца вливают в пробирки и делают мазки для микроскопии.
- Лечебная методика:
С лечебной целью используют прокол, вводя в плевральную полость антибиотики. После окончания пункции иглу извлекают быстрым движением, держа вблизи прокола наготове вату, смоченную коллодием, для немедленного закрытия отверстия прокола. При значительном скоплении жидкости в полости плевры используют плевроаспиратор, который представляет собой стеклянный сосуд ёмкостью 500 мл с делениями. Резиновая пробка с двумя металлическими дисками, соединёнными в центре винтом, плотно закрывает горловину сосуда. Через пробку проходят в сосуд две стеклянные трубки: длинная, наружный конец которой соединён резиновой трубкой с иглой или троакаром, и короткая, соединённая резиновой трубкой с насосом. На резиновых трубках недалеко от места их соединения со стеклянными имеются зажимы. Все части аппарата (за исключением насоса) перед использованием разъединяют, тщательно промывают и хранят в сухом виде. Отсасывание жидкости начинают с выкачивания воздуха из сосуда. Делают это насосом при открытом кране на короткой трубке и закрытом — на длинной, соединённой с иглой. После откачивания кран на трубке, соединённой с насосом, закрывают. Выполняют пункцию, как описано выше, и открывают кран, соединяющий сосуд с иглой. Жидкость из полости плевры вследствие разницы давлений устремляется в сосуд. Когда сосуд наполнен, нужно зажать отверстие трубочки, соединённой с иглой, извлечь из сосуда пробку и вылить жидкость. Затем вставляют пробку и повторяют откачивание воздуха и отсасывание жидкости 2-3 раза.
Люмбальная пункция
Спинномозговую жидкость извлекают как с диагностической, так и с лечебной целью.
Пункцию производит врач. Медсестра готовит для пункции бировскую иглу с мандреном или обычную иглу длиной 5-6 см; в детской практике применяют только простые иглы. Помимо игл, сестра должна подготовить йод для обработки кожи, эфир, 0,25 % раствор новокаина для взятия спинномозговой жидкости. Больного укладывают на правый или левый бок как можно ближе к краю кровати; ноги приводят к животу, а голову наклоняют к груди, отчего спина выгибается дугой и остистые отростки отходят друг от друга. Иглу вводят в промежуток между III и IV поясничным позвонком или на позвонок выше (ниже). Для диагностики берут в пробирку 10 мл жидкости, отмечая давление, под которым жидкость вытекает, и степень её прозрачности, бесцветности.
В норме спинномозговая жидкость имеет вид дистиллированной воды и вытекает с частотой приблизительно 60 капель/мин. При повышении давления капли могут сливаться в отвесную струю или даже вытекать дугообразной струёй. В патологических случаях жидкость иногда приобретает желтоватый оттенок (ксантохромия) или становится совсем мутной (например, при воспалении мозговых оболочек). При извлечении иглы место укола заклеивают ваткой с коллодием. В течение 2 часов после пункции больной должен лежать на спине, подушку под голову ему не кладут. В России в течение суток больному запрещают вставать с кровати. В зарубежных клиниках постельный режим дольше часа признан неэффективным и больше не практикуется. У некоторых больных (особенно у лиц с неустойчивой нервной системой) после пункции могут появиться общая слабость, головная боль, боль в спине, тошнота (рвота), задержка мочеиспускания, то есть явления раздражения мозговых оболочек. В этих случаях назначают уротропин внутривенно, орально — амидопирин, фенацетин.
Пункционная биопсия
Для пункционной биопсии применяют три группы игл: аспирационные; модифицированные аспирационные; режущие. Аспирационные иглы имеют тонкостенные канюли с кончиками, заточенными под разными углами, используются для проведения прицельной тонкоигольной биопсии с аспирацией материала для цитологического исследования. Модифицированные аспирационные иглы имеют канюлю с заточенными острыми краями и кончики различной формы, предназначены для взятия как цитологических, так и гистологических образцов. Режущие иглы бывают трех типов: Menghini, с остро заточенным рабочим концом, Tru-Cut, имеющая канюлю с острыми краями и внутренний стилет с вырезкой и пружинно-режущие со специальным «пистолетом». Предназначены для получения образца тканей для гистологического исследования. Методика выполнения и диагностическая точность исследования зависит от типа применяемой иглы [1] и может достигать 93-95%, что сравнимо с обычной гистологией.
Источник
Хирургия для медсестер. Пункции и дренажи.
Пункции — это прокол полости, тканей или органа полой иглой или троакаром.
Пункции применяют для:
- эвакуации жидкости в лечебных и диагностических целях;
- введения лекарственных веществ с лечебной целью;
- взятия ткани на биопсию при опухолях.
- Пункцию делают полыми иглами различной длины и диаметра просвета, в зависимости от цели манипуляции и глубины пунктируемой области.
- Медицинская сестра подготавливает пациента, определяет его положение во время пункции, готовит нужные инструменты, лекарственные средства, оказывает помощь врачу во время манипуляции. Перед пункцией проводится премедикация и местная анестезия, место пункции обрабатывается спиртом. Получаемую жидкость, первую порцию, из шприца переливают в пробирку или предметное стекло, взятые из бактериологической лаборатории. Место пункции после извлечения иглы протирают спиртом, накладывают тампон и закрепляют лейкопластырем.
Дренирование — это способ выведения наружу отделяемого и продуктов распада из раны, межтканевых пространств, полостей тела, а также способ введения лекарственных препаратов в рану или полость.
Механизм действия дренажей:
- отток отделяемого из раны или полости по резиновому дренажу пассивно. Это возможно при строгом соблюдении положения пациента и дренажа;
- отток отделяемого по марлевым дренажам, которые обладают капилярно-всасывающими свойствами;
- активное дренирование, которое может совмещаться с промыванием раневой полости антисептическими растворами.
Плевральная пункция — прокол грудной стенки и париетальной плевры полой иглой или троакаром с целью диагностики (диагностическая пункция) и (или) лечения (лечебная пункция).
- Плевральную пункцию осуществляют главным образом при экссудативном плеврите, эмпиеме плевры, гидротораксе; кроме того, ее производят при гемотораксе, хилотораксе, спонтанном или травматическом пневмотораксе, реже при подозрении на опухоль плевры.
- Она позволяет установить наличие в плевральной полости экссудата, транссудата, крови, воздуха, получить её содержимое для бактериологического, цитологического и физико-химического исследований.
- С помощью пункции отсасывают патологическое содержимое плевральной полости, осуществляют промывание и вводят в неё различные лекарственные средства (антисептики, антибиотики, протеолитические ферменты, фибринолитические, гормональные и противоопухолевые средства).
- Пункцию выполняют также при наложении пневмоторакса с лечебной или диагностической целью.
Техника проведения плевральной пункции
- Для выполнения исследования используют иглу длиной 9-10 см, диаметром 2,0 мм с круто скошенным (до 60°) острием. С помощью переходника — резиновой трубочки иглу соединяют с 20 граммовым шприцем. Переходник по мере заполнения шприца удаленным из плевральной полости содержимым периодически пережимают инструментом. Этот приём необходим для предотвращения проникновения в нее воздуха. Достаточно удобным в качестве переходника является использование специально изготовленного двухходового краника.
- Пунктируют плевральную полость в положении больного сидя с отведенной в сторону и размещенной на опоре рукой. В такой позиции задний реберно-диафрагмальный синус занимает нижние отделы плевральной полости.
- Прокол грудной стенки выполняют в VII-VIII межреберье по задней подмышечной, или лопаточной линиям. В случае осумкования экссудата место введение иглы в плевральную полость определяют, руководствуясь результатами рентгенологического или ультразвукового исследования.
- Набираем в шприц новокаин 0,5%. Для начала лучше всего взять шприц 2- граммовый. И набрать его новокаином полностью;
- прокалываем кожу и сразу начинаем медленно предпосылать новокаин, медленно надавливая на поршень шприца, также медленно продвигая иглу дальше – в мышцы и мягкие ткани грудной стенки;
- чувствуем упругое сопротивление тканей, расположенных в области внутригрудной фасции. А в момент проникновения иглы в плевральную полость появляется чувство «свободного пространства»;
- обратным движением поршня в шприц извлекают содержимое плевральной полости: кровь, гной, хилезный или иного вида экссудат. Эта первая — визуальная оценка результата плевральной пункции является важной в диагностическом отношении;
- Меняем тонкую иглу от одноразового шприца, которым делали обезболивание, на более толстую, многоразовую, подсоединяем к ней через переходник шланг от электроотсоса и снова прокалываем грудную стенку по уже обезболенному месту. И откачиваем экссудат из плевральной полости с помощью отсоса.
- Как правило, диагностическую пункцию переводят в лечебную процедуру, включающую полное удаление патологического содержимого, промывание плевральной полости антисептическими препаратами, введение антибиотиков, дренирование с присоединением системы для заготовки аутологичной крови в случаях гемоторакса.
Пункция перикарда
- Пункция перикарда показана для эвакуации жидкости при гидроперикардиуме (скопление жидкости в сердечной сумке), гемоперикардиуме (скопление крови в сердечной сумке), экссудативном перикардите, введения лекарственных веществ.
- Диагностическую пункцию перикарда выполняют в перевязочной или операционной. Для этой цели используют иглу длиной 9-10 см, диаметром 1,0-2,0 мм, надёжно соединенную с 20-граммовым шприцем.
- В положении больного лёжа на спине в углу, образованном левой реберной дугой и мечевидный отростком, послойно инфильтрируя кожу и подлежащие ткани 2% раствором тримекаина, прокалывают поверхностный слой и прямую мышцу живота. После этого корпус шприца отклоняют к брюшиной стенке и продвигают иглу в направлении ориентированном положением правого плечевого сустава больного, сохраняя угол 45° к горизонтальном плоскости.
- При проникновении конца иглы в полость перикарда в шприц начинает свободно поступать экссудат или кровь.
- Первые порции патологического содержимого изучают визуально и направляют для цитологического, биохимического, бактериологического исследования. Диагностическую пункцию завершают лечебной процедурой — полным освобождением полости перикарда, её промыванием антисептическим раствором.
Пункция грудины, или стернальная пункция
- Стернальная пункция — это один из способов исследования костного мозга, который проводится путем прокола передней стенки грудины. Костный мозг – центральный орган кроветворения, который представляет собой мягкую массу, заполняющую в костях все пространства, не занятые костной тканью.
- Пункция грудины (стернальная пункция) производится для диагностики заболеваний крови. Она выполняется в стационаре в условиях процедурного кабинета или малой операционной при помощи специальной иглы (Кассирского).
- Кассирского игла (И.А. Кассирский, 1898—1971, советский терапевт и гематолог) — короткая прочная трубчатая игла, снабженная гайкой для ограничения глубины погружения, мандреном и съемной рукояткой, облегчающей прокол.
- Пункцию производит врач. Он же объясняет пациенту ход процедуры, информирует о возможных осложнениях, убеждает в её необходимости и получает согласие пациента.
- Оснащение: 70° этанол, 5% спиртовой раствор йода, 2% раствор новокаина, шприц на 10-20 мл, стерильные салфетки, лейкопластырь, игла Кассирского.
- Подготовка пациента: пациент в день исследования находится на обычном водном и пищевом режиме. Исследование проводится через 2 часа после еды. Исключаются все лекарственные препараты, кроме необходимых по жизненным показаниям. В день проведения пункции отменяются все другие лечебные и диагностические процедуры. Перед исследованием необходимо опорожнить кишечник и мочевой пузырь.
Роль медсестры:
- Убедиться, что согласие пациента получено;
- подготовить кабинет, инструменты, перевязочные и дезсредства;
- оформить направление;
- пригласить лаборанта для приготовления мазков костного мозга;
- транспортировать или сопровождать больного в кабинет и обратно;
- продезинфицировать и простерилизовать инструменты, соприкасающиеся с кровью, по окончании процедуры;
- наблюдать за состоянием пациента после обследования в течение суток, об ухудшении состояния доложить врачу;
- результат исследования поместить в историю болезни.
Осложнения: кровотечения из места прокола.
Техника проведения пункции
Место пункции обрабатывают этиловым спиртом и спиртовым раствором йода. Проводят анестезию кожи 2% раствором новокаина. Грудину прокалывают иглой Кассирского на уровне прикрепления III—IV ребра по срединной линии или пунктируют рукоятку грудины. Иглу вводят быстрым вращательным движением. При прохождении её через слой коркового (компактного) вещества и попадании в губчатое (костномозговое пространство) появляется ощущение провала. После извлечения мандрена к игле присоединяют шприц и насасывают не более 0,2—0,3 мл костномозговой взвеси. Затем иглу извлекают из грудины. На место прокола накладывают стерильную салфетку и закрепляют лейкопластырем.
Содержимое шприца выдавливают в чашку Петри и готовят мазки на предметном стекле. Мазки высушивают, фиксируют, окрашивают по Романовскому и изучают под микроскопом
Пункция средостения, или медиастинальная пункция
Показаниями для неё служат медиастинит, эмфизема средостения, диагностическая пневмомедиастинография. Для пункции используются специальные иглы: при пункции переднего средостения — изогнутая игла под углом 150° на растоянии 1,5 см от кончика длиной 8 см; при пункции заднего средостения — тонкая прямая пункциональнная игла длиной 8 см.
Пациент во время манипуляции лежит на спине с валиком под плечи при пункции переднего средостения и лёжа на животе или на боку с валиком при пункции заднего средостения. При загрудинном методе, иглу вводят в области яремной ямки. При парастернальном методе — у края грудины и 2-5 ребра. При загрудинно-предбрюшном методе — в области мечевидного отростка.
При паравертебральном методе — у края позвоночника и 4-6 ребра. Пункцию проводит врач.
Содержимое средостения удаляется медленно, чтобы расправление органов не усилило их кровенаполнение и не вызвало отёк лёгкого. Возможны такие осложнения, как пневмоторакс вследствие ранения плевральных мешков пункции сосудов и других органов.
Пункция брюшной полости, или абдоминальная пункция
К абдоминальной пункции (лапароцентезу) прибегают в диагностических сомнительных случаях тупой травмы живота и груди, при подозрении на проникающий характер ранений заднебоковой стенки живота или торако-абдоминальное ранение.
Исследование нацелено на обнаружение в полости брюшины крови, желчи, желудочного или кишечного содержимого, свидетельствующих о наличии внутренних повреждений. Чувствительность метода при тщательном исполнении превышает 90%.
Брюшную стенку под местной анестезией пунктируют толстой иглой или троакаром. При подозрении на травму печени игольную пункцию выполняют в области правого бокового канала, куда чаще затекает кровь. У женщин пункция брюшной полости может быть произведена через задний свод влагалища
Троакарный лапароцентез обычно выполняют в инфраумбиликальной зоне по средней линии живота, хотя для этого может быть избрана любая другая точка вне проекции эпигастральных сосудов, достаточно удаленная от послеоперационных рубцов на брюшной стенке. Использование методики шарящего катетера расширяет возможности слепой ревизии живота. При этом вводимую через гильзу троакара прозрачную пластиковую трубку поочередно проводят в различные отделы брюшной полости, производя пробные отсасывания. Для исключения ложноотрицательного результата исследования, когда небольшое количество патологического содержимого аспирировать не удается, следует ввести в брюшную полость 500—800 мл изотонического раствора хлорида натрия, который затем постепенно отекает по дренажной трубке, либо его аспирируют. Розовое окрашивание жидкости свидетельствует о наличии там некоторого количества свободной крови. Лабораторное исследование промывной жидкости даёт более точную характеристику патологического содержимого в полости брюшины.
Прокол брюшной стенки не требует сложного инструментального оснащения, быстро и легко выполним в условиях любого стационара, благодаря чему широко используется в клинической практике для разрешения диагностических сомнений, прежде всего при травмах живота.
Пункция мочевого пузыря
Пункция проводится при острой задержке мочи в случае невозможной катетеризации и при цистографии.
Перед манипуляцией сбриваются волосы над лобком, пальпаторно и перкуторно определяются границы мочевого пузыря. Пациент укладывается на спину с приподнятым тазом. Прокол производится строго по средней линии живота на 2 см выше симфиза. Мочу удаляют постепенно, прижимая зажимом дренажную трубку, присоединённую к пункционной игле, чтобы избежать быстрого падения внутрибрюшного давления. После удаления мочи мочевой пузырь через пункционную иглу можно промыть стерильным раствором фурацилина.
Опасность повреждения брюшины и органов при пункции незначительная, поскольку растянутый мочевой пузырь отодвигает складку брюшины к верху.
Для профилактики цистита необходимо 2 раза в день промывать мочевой пузырь через введённый катетер тёплым раствором фурацилина 1:5000.
Люмбальная пункция
Люмбальная пункция (поясничная пункция, пункция субарахноидального пространства спинного мозга, спинномозговая пункция, поясничный прокол) — введение иглы в субарахноидальное пространство спинного мозга с диагностической или лечебной целью.
Люмбальную пункцию проводят с диагностической или лечебной целью.
- с диагностической целью пункцию проводят для исследования ликвора. При анализе ликвора обязательно определяют цвет, прозрачность, клеточный состав. Возможно изучение биохимического состава ликвора, проведение микробиологических тестов, в том числе его посев на специальные среды. Во время люмбальной пункции проводят измерение ликворного давления, исследуют проходимость субарахноидального пространства спинного мозга с помощью компрессионных тестов;
- с лечебной целью люмбальную пункцию выполняют для выведения ликвора и нормализации ликвороциркуляции, контроля состояний, связанных с сообщающейся гидроцефалией, а также для санации ликвора при менингитах различной этиологии и введения лекарственных препаратов (антибиотиков, антисептиков, цитостатиков).
Люмбальную пункцию можно выполнять в положении больного лёжа или сидя. Последнее положение в настоящее время используют крайне редко. Обычно пункцию проводят в положении больного лёжа на боку с наклоном головы вперёд и согнутыми в тазобедренных и коленных суставах ногами. Конус спинного мозга у здорового взрослого человека в большинстве случаев расположен между средними отделами позвонков L1 и L2. Дуральный мешок обычно заканчивается на уровне S2. Линия, соединяющая гребни подвздошных костей, пересекает остистый отросток L4 либо промежуток между остистыми отростками L4 и L5 (линия Якоби). Взрослым люмбальную пункцию обычно проводят в промежутке L3-L4, у детей следует стараться проводить процедуру через промежуток L4-L5.
Проводят обработку кожных покровов в области прокола раствором антисептика, затем местное обезболивание путём введения анестетика внутрикожно, подкожно и по ходу прокола. Специальной иглой с мандреном выполняют пункцию субарахноидального пространства в сагиттальной плоскости параллельно остистым отросткам (под небольшим углом). Срез иглы должен быть ориентирован параллельно длине тела. Костная преграда, как правило, возникает при отклонении от средней линии. Часто при прохождении иглы через жёлтые связки и твёрдую мозговую оболочку отмечают ощущение провала. При отсутствии такого ориентира положение иглы можно проверить по появлению ликвора в павильоне иглы, для этого нужно периодически вынимать мандрен.
При появлении типичных корешковых болей в процессе введения иглы процедуру следует немедленно прекратить, иглу извлечь на достаточное расстояние и провести пункцию с некоторым наклоном иглы в сторону контралатеральной ноги. Если игла упирается в тело позвонка, необходимо подтянуть её на 0,5-1 см. Иногда просвет иглы может прикрыть корешок спинного мозга, в этом случае может помочь лёгкое вращение иглы вокруг её оси и её подтягивание на 2-3 мм. Иногда даже при попадании иглы в дуральный мешок ликвор получить не удаётся в связи с выраженной ликворной гипотензией. В этом случае помогает приподнимание головного конца, можно попросить больного покашлять, применить компрессионные пробы. При многократных пункциях (особенно после химиотерапии) в месте проколов развивается грубый спаечный процесс. Если при соблюдении всех правил появления ликвора добиться не удалось, целесообразна попытка провести пункцию на другом уровне. Редкими причинами невозможности осуществить люмбальную пункцию бывают опухоль позвоночного канала и далеко зашедший гнойный процесс.
Пункция сустава
Пункция сустава это диагностическая или лечебная манипуляция, выполняемая в медицинском учреждении в условиях малой операционной. Обычно пункция сустава является малоболезненной процедурой и проводится без анестезии.
Показания к пункции сустава
- уточнение диагноза. Довольно часто больные обращаются к хирургу с жалобами на припухлость сустава. Обследовав сустав руками, врач определяет наличие жидкости;
- удаление синовиальной жидкости из полости сустава с дальнейшим исследованием (посев, микроскопия) нередко позволяют уточнить диагноз и облегчить состояние больного;
- лечебная пункция. Введение лекарственного препарата уменьшает или нивелирует неприятные ощущения в пораженном суставе (при установленном диагнозе);
- контроль эффективности лечения при инфекционном артрите;
- удаление крови после травмы сустава.
Техника проведения прокола сустава
- Независимо от места пункции больного следует уложить на стол.
- Инструментарий: шприц емкостью 10 см3 с хорошо подогнанным поршнем, несколько тонких и толстых, заточенных под тупым углом инъекционных игл, стерильные пробирки с пробками, предметные стекла.
- Кожу в месте предполагаемой пункции обрабатывают в начале спиртом, а затем двукратно 5% настойкой йода и
- изолируют стерильным материалом. С помощью тонкой иглы 0,5% раствором новокаина делают послойную анестезию мягких тканей в месте прокола. Затем, иглу на шприце, заменяют на более толстую, которой и производится пункция полости. При пункции сустава надо стараться, как можно меньше производить движения кончиком иглы, чтобы не травмировать хрящевой покров костей и внутренний слой капсулы.
В процессе прокола в шприце создается отрицательное давление потягиванием за поршень. Этот приём позволяет достаточно точно определить момент попадания в полость по поступлению содержимого в просвет шприца. При получении пунктата отмечают, как он поступает в шприц — под давлением или приходится отсасывать, измеряется количество, определяют консистенцию, цвет, запах. Для микроскопического и бактериологического исследования пунктат собирают в стерильные пробирки в количестве около 10 мл или приготавливают мазки на предметном стекле. После извлечения иглы место пункции смазывают настойкой йода и накладывают стерильную повязку или наклейку, а иногда для иммобилизации пораженного сустава временную гипсовую лонгету или сустав туго бинтуют.
Пункция мягких тканей
Пункция может быть рекомендована с целью диагностики в случае обнаружения патологических изменений в мягких тканях. Полученный материал (жидкость или ткань) в дальнейшем направляется на цитологической исследование, направленное на определение наличия или констатацию отсутствия злокачественных клеток. Данный метод исследования является единственным наиболее точным методом обнаружения рака мягких тканей. Кроме того, методом пункции обнаруживаются абсцессы мягких тканей.
Пункция мягких тканей позволяет определить наличие гнойного содержимого и характер инфекции в очаге воспаления. Подтвердить доброкачественность новообразований в мягких тканях тоже можно, используя метод пункции.
С лечебной целью методом пункции вводят различные лекарственные препараты в патологические участки мягких тканей. Методом пункции можно излечивать жидкостные кисты мягких тканей.
Трахеостомическая пункция
- Пункция проводится для оказания первой медицинской помощи при стенозе гортани и трахеи III-IV степени. Перед пункцией пациент укладывается на спину с валиком под лопатки.
- Иглы Дюфо (4-6 игл) вводятся между кольцами трахеи ниже щитовидного хряща на 2 см.
- Трахеостома в хирургической практике применяется для длительного поддержания свободной проходимости дыхательных путей.
- Основная задача ухода — сохранить проходимость трахеи и канюли. Внутреннюю трубку дважды в сутки извлекают, очищают от слизи, моют кипятком и снова, вставляют. Лучше пользоваться простерилизованными пластиковыми трубками. Для того чтобы слизистая оболочка трахеи не высыхала, трубку закрывают влажной марлевой занавеской: от загрязнения повязку предохраняет подложенная под трубку резиновая прокладка. Туалет трахеи и бронхов включает отсасывание содержимого через катетер (стерильный), проведенный через канюлю.
Перед отсасыванием дают вдыхать кислород, закапывают в трахею 3-5 мл теплого стерильного раствора гидрокарбоната натрия, чтобы разжижить густую слизь. Еще лучше разжижают мокроту растворы ферментов (химотрипсин). По назначению в трахеостому вводят раствор антибиотиков. При трахеостоме в легкие попадает неувлажненный и неподогретый воздух, что приводит к высыханию слизистой оболочки дыхательного дерева. Поэтому необходимо принять меры к увлажнению воздуха в палате (специальный увлажнитель, развешивание мокрых простынь), показаны периодические ингаляции аэрозолей. Длительное пребывание трахеостомической трубки может быть причиной трахеобронхита, предотвратить который может лишь хороший уход за свищом. Кожу вокруг свища надо тщательно обрабатывать: осушивать, смазывать пастой Лассара. Надо предупредить больного, что при трахеостоме он не сможет разговаривать.
Источник