Эпидуральная блокада
При проведении эпидуральной блокады в эпидуральное пространство (рис.1) под контролем специальной рентгеновской установки – С-дуги (рис.2) вводят лекарственную смесь, состоящую из препаратов, обладающих обезболивающим и противовоспалительным действием.

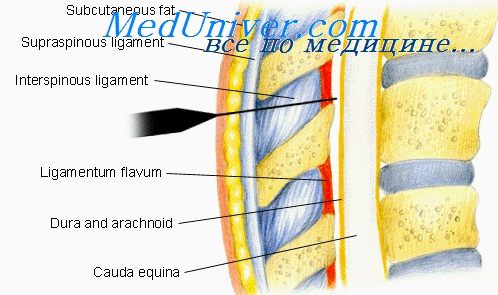
Рис.1. Эпидуральное пространство
- Спинной мозг и твердая мозговая оболочка
- Дужка позвонка формирует наружную стенку спинно-мозгового канала
- Эпидуральное пространство
Раствор распространяется по спинно-мозговому каналу и попадает непосредственно к проблемному спинномозговому корешку. Действие лекарства можно разделить на два этапа:
- Сначала обезболивающие препараты блокируют проведение болевого сигнала от корешка в центральную нервную систему. В результате боль полностью исчезает на несколько часов. После окончания действия обезболивающего препарата боль может вернуться, однако ее интенсивность становится значительно меньшей.
- Одновременно начинается действие противовоспалительного компонента лекарственной смеси. Поскольку препарат присутствует в форме для длительного высвобождения, его действие продолжается от одной до двух недель. В результате подавления воспалительной реакции исчезает отек корешка, что прекращает его компрессию (сдавление) в межпозвоночном отверстии. Кроме того, прекращается выброс так называемых «медиаторов воспаления», обладающих способностью непосредственно раздражать спинно-мозговой корешок.
Показания к проведению эпидуральной блокады:
- Грыжи межпозвоночного диска
- Поражение межпозвоночных дисков без грыжеобразования
- Стеноз (сужение) спинно-мозгового канала
- Спондилолистез (смещение позвонков в передне-заднем направлении)
- Синдром неудачно оперированной спины
Подготовка к процедуре
Необходимо иметь клинический анализ крови с определением количества тромбоцитов и времени свертывания крови, а также уровня глюкозы (сахара) крови. Если процедура запланирована на утро, лучше воздержаться от завтрака, ограничившись стаканом чая или любого ПРОЗРАЧНОГО напитка, если на послеполуденное время – можно съесть легкий завтрак или обед. Желательно, чтобы от времени последнего приема пищи до процедуры прошло не менее 3 часов. Необходимость приема в день манипуляции постоянно принимаемых Вами лекарств следует обсудить с доктором заранее.
Методика проведения эпидуральной блокады
Эпидуральная блокада не требует госпитализации, ее осуществляют в амбулаторных условиях. Это значит, что через несколько часов пациент способен покинуть клинику в сопровождении родственников.
Необходимо приехать в клинику за час до начала процедуры, Вас проводят в палату, предложат переодеться в специальное одноразовое белье, медсестра установит катетер для внутривенных инъекций.
После подготовки Вы попадете в операционную. Для проведения блокады пациент ложится на специальный стол в положении «на животе». С помощью С-дуги врач размечает место укола, обрабатывает кожу антисептическим раствором и накрывает ее стерильным бельем. Кожу и подлежащие ткани обезболивают 2% раствором лидокаина, после чего вводят специальную иглу. Положение иглы постоянно контролируют с помощью С-дуги. После того, как игла установлена, для контроля правильности ее положения, а также характера распределения препарата в эпидуральном пространстве, вводят контраст и делают рентгеновский снимок. Если распространение контраста удовлетворительно, вводят лекарственный препарат. Во время введения возможно чувство распирания в спине, ощущения заложенности в ушах, небольшая болезненность. Все эти ощущения исчезают немедленно после прекращения инъекции.

Рис.2
Как я буду чувствовать себя сразу после процедуры?
После окончания процедуры Вас доставляют в палату. Практически сразу, в течение 15-20 минут после завершения процедуры исчезает боль. Кроме того, в ближайшие один-два часа Вы можете ощущать слабость и чувство тепла в пояснице, ягодицах и нижних конечностях. Это связано с тем, что препарат не может избирательно блокировать проведение болевых импульсов от корешка спинного мозга в центральную нервную систему, а препятствует проведению сигнала от мозга к мышцам и сосудам. После того, как сила в нижних конечностях восстановится, Вы можете покинуть клинику.
Сколько процедур необходимо?
Иногда для достижения эффекта достаточно одной процедуры, но обычно требуется 3 процедуры с интервалом 1-2 недели.
Как долго длится эффект?
Исследования американского общества специалистов по интервенционному лечению боли (American Society of Interventional Pain Physician — ASIPP) показали, что эпидуральные блокады эффективны для лечения боли как в краткосрочном периоде (от нескольких недель до нескольких месяцев), так и в долгосрочном (от нескольких месяцев до нескольких лет). Эффект зависит от многих факторов, в том числе: чем вызвана компрессия корешка, как долго существует болевой синдром, предшествовали ли обращению в клинику попытки оперативного лечения, насколько выражен процесс образования спаек и т.п.
Как часто можно повторять блокады?
Серию из трех блокад можно повторять 3-4 раза в год.
Источник
Продленная лечебная эпидуральная блокада
Эпидуральной блокадой условились называть блокаду корешков спинномозговых нервов, осуществляемую путем введения новокаина в эпидуральное пространство крестцового отдела позвоночника. При этом виде блокады раствор новокаина подводят фактически к корешковым нервам Нажотта, проходящим в эпидуральной клетчатке между основной линией твердой мозговой оболочки и внутренним краем межпозвоночного отверстия.
Вообще говоря, эпидуральное пространство — это щелевидное замкнутое пространство цилиндрической формы между надкостницей позвоночного канала и твердой мозговой оболочкойа. Это позволяет вводить эпидурально анестезирующий раствор без вреда для больного. Эпидуральное пространство заполнено очень рыхлой жировой клетчаткой, которая окружает корешковые нервы и массивные венозные сплетения.
Условились различать «собственно эпидуральное пространство» — на уровне крестца в крестцовом канале — и «перидуральное пространство» — на всем остальном протяжении позвоночного канала. На границе поясничного и крестцового отделов позвоночника эти пространства отделены друг от друга соединительнотканными тяжами, которые тянутся между твердой мозговой оболочкой и надкостницей. Анестезирующий раствор, введенный в эпидуральное пространство, разъединяя эти тяжи, проникает в перидуральное пространство. Вот почему при повторных блокадах новокаин легче и выше распространяется в перидуральное пространство поясничного отдела позвоночника.
При проведении эпидуральной блокады необходимо помнить, что в полости крестцового канала находится дуральный мешок, нижний конец которого заканчивается на уровне SII—III позвонков, т. е. на расстоянии 6—8 см от крестцового отверстия. Вот почему при более глубоком продвижении иглы она может проникнуть через твердую мозговую оболочку, и тогда становится реальной опасность введения новокаина в субарахноидальное пространство, распространение его в область вышележащих отделов спинного мозга со всеми вытекающими отсюда последствиями. Крестцовый канал заканчивается отверстием, в области которого эпидуральное пространство отграничено соединительнотканной мембраной, подкожной клетчаткой и кожей. Ориентирами входа в крестцовый канал служат крестцовые рожки, расположенные по бокам от входа и обычно хорошо пальпируемые под кожей.
Показаниями к эпидуральной блокаде являются те клинические формы пояснично-крестцового радикулита, при которых отмечается множественное поражение крестцовых и поясничных корешковых нервов. Блокада показана также при асептических, реактивных эпидуритах этой локализации. Блокады не эффективны при арахнорадикулитах, менингорадикулитах, менингорадикулитах и неврите седалищного нерва.
Методику эпидуральной блокады В.К.Романов (1971) описывает следующим образом. Больной принимает коленно-локтевое положение или положение на боку с согнутыми и приведенными к животу ногами (желательно — на стороне поражения корешков). Необходимо полностью изолировать задний проход, что осуществляется с помощью тампонов и стерильного полотенца, которое фиксируют к коже клеолом. После тщательной дезинфекции кожи спиртом и спиртовым раствором йода пальпаторно определяют вход в крестцовый канал — нижнее крестцовое отверстие, расположенное между ножками копчика. В этом месте очень тонкой иглой производят внутрикожную анестезию, так чтобы не утратить пальпаторные ориентиры входа в крестцовый канал. Для эпидуральной блокады используют иглу длиной 5—6 см, желательно с более коротким, чем обычно, срезом, что позволяет предотвратить ранение вен эпидуральной клетчатки. Быстрым коротким «ударом» перпендикулярно мембране, закрывающей вход в канал, прокалывают кожу, подкожную клетчатку и саму мембрану. Затем изменяют направление иглы, опуская ее павильон вниз на 20—30°, т. е. почти до горизонтального уровня. Иглу вводят в крестцовый канал на глубину не более 4—5 см, осуществляя при этом контроль за местонахождением кончика иглы путем отсасывания шприцем.
При появлении из иглы прозрачной жидкости (СМЖ!) иглу удаляют и новой попытки осуществить эпидуральную блокаду в этот день уже не предпринимают.
При появлении в шприце крови иглу перемещают обратно и вновь контролируют ее положение путем аспирации шприцем. Отсутствие в шприце крови и СМЖ дает право приступить к введению раствора новокаина. Раствор новокаина 0,25—0,5% вводят очень медленно, порциями по несколько миллилитров, при этом ощущается отсутствие сколько-нибудь значительного сопротивления.
Больной указывает на чувство распирания, постепенно перемещающееся вверх.
Общее количество новокаина, вводимого при эпидуральной блокаде, обычно 30—60 мл. При проведении эпидуральной блокады вместе с новокаином могут быть введены 3 мл 5% раствора тиамина (витамин B1) и 200—500 мкг цианокобаламина (витамин В12).
С успехом применяют также новокаинокортизоновые и новокаиногидрокортизоновые эпидуральные блокады. Эффект их связывают с противоотечным действием кортикостероидов, что делает их применение для лечения дискогенных радикулитов теоретически обоснованным, так как в патогенезе этой болезни большую роль играет реактивный отек диска и корешков. Во время блокады врач должен тщательно контролировать состояние больного. По окончании блокады больного направляют в палату, где он должен 30—40 мин лежать на больной стороне с несколько приподнятым головным концом кровати.
Источник
Эпидуральная блокада позвоночника – показания, как проводится
Эпидуральная блокада – современный метод обезболивания, применяемый у лиц с заболеваниями опорно-двигательного аппарата. Основное показание – наличие позвоночной грыжи. Грыжевое выпячивание требует длительного и комплексного подхода в лечении.
Болезнь тяжелая и часто сопровождается невыносимой болью. Требуются действенные методы устранения дискомфорта, к которым относится эпидуральная блокада. Следует знать, в каких случаях она действительно показана, и когда уместно назначать такой способ обезболивания.
Преимущество метода – низкая частота системных побочных эффектов от лекарственного средства, ведь медикамент всасывается локально в пораженный участок, и лишь потом частично разносится по организму вместе с кровотоком. Блокада называется эпидуральной, потому что лекарство попадает в этот участок позвоночника, который не соединен со спинным и головным мозгом. Результат от блокады относительно продолжительный – эффект обезболивания длится около 4-5 недель с момента введения лекарства.
Процедура нередко позволяет только частично устранить боль, а не полностью от нее избавиться. В запущенных случаях имеется однозначный минус – частое повторение манипуляции. Если способ обезболивания не помогает в полной мере, а у пациента грыжа большая, то рекомендуют радикальный способ решения проблемы – удаление выпячивания хирургическим путем.
В зависимости от конкретного случая, блокада может отличаться по месту введения препарата, типа лекарства. Лекарства подбирают в зависимости от результата, который необходимо получить и реакции больного на конкретный медикамент. Обычно используют гормональные кортикостероидные средства, анальгетики наркотического ряда, анестетики. Правильно подобранное средство существенно улучшает качество жизни пациента с хронической болью в спине.
Имеется два типа эпидуральной блокады, которые эффективны в терапии боли при наличии межпозвоночной грыжи. Первый вариант – трансфораминальная блокада.
При ее выполнении медикамент вводят в область выхода межпозвоночных отверстий и спинномозговых нервов. Требуется провести перед выполнением блокады исследование позвоночника с помощью МРТ или КТ, так как необходимо узнать точную локализацию нервных окончаний, вызывающих дискомфорт.
Второй вариант – проведение интраламинарной блокады. Суть метода заключается во введении медикамента по центру, между отростками позвонков. Этот вариант устранения боли врачи выбирают чаще всего. Обычно назначают в этом случае анестетики или кортикостероиды.
Среди анестетиков используют такие препараты:
- Лидокаин – действует быстро, но эффект длится в течение нескольких часов.
- Новокаин – слабее по эффективности, но боль устраняет в течение минуты.
- Миркаин – самый сильный анестетик, но назначают его редко, так как он оказывает негативное влияние на сердечно-сосудистую систему.
Анестетики не влияют на воспалительный процесс, лишь быстро и временно убирают ощущение боли.
Кортикостероиды используют для снятия воспаления. Наличие воспалительного процесса должны подтвердить с помощью МРТ. Кортикостероиды не влияют напрямую на ощущение боли, но за счет устранения воспалительного процесса хорошо помогают снизить неприятные ощущения в спине.
Какие действующие вещества и препараты обычно используют:
- Дексаметазон.
- Преднизолон.
- Дипроспан (бетаметазон).
- Метипред (метилпреднизолон).
- Флостерон.
Не нужно предварительно проводить серьезную подготовку. Главное – наличие психологического спокойствия у больного. Чем меньше больной нервничает, тем проще он перенесет процедуру. Перед началом манипуляции важно провести электрокардиограмму. Излишнее волнение может показать искаженный результат – синусовую аритмию или тахикардию, что нежелательно. Также перед уколом проводится разъяснительная консультация, в ходе которой пациенту подробно объясняют, что с ним будет происходить, чтобы не было излишнего волнения.
Так как в ходе процедуры нужно будет глубоко вводить действующие вещества, то предварительно делают подкожную пробу. Такая манипуляция обязательна и исключает риск аллергической реакции. После введения лекарства непосредственно в область позвоночника, врач наблюдает с помощью флюороскопа за распространением препарата в конкретном участке тела.
Общая длительность проведения блокады – 2-3 часа. В этот временной промежуток входит двухчасовое нахождение в стационаре, где наблюдают за состоянием пациента. Если нет признаков ухудшения, больного отпускают домой. Блокада при правильном выполнении не вызывает побочных эффектов. Реже наблюдается онемение конечностей и ощущение слабости. Эти явления временны и проходят в течение нескольких часов.
Алгоритм выполнения эпидуральной блокады поясничного отдела позвоночника выглядит таким образом:
- Пациента укладывают на бок, подгибая ноги к животу.
- Кожу обеззараживают, а пораженный участок аккуратно прощупывают.
- Затем подкожно-жировую клетчатку обезболивают, так как инъекция болезненная.
- Далее вводят шприц в эпидуральное пространство. Длина иглы – 6 см.
Такое приспособление является необходимостью, так как нужно вогнать инъекцию глубоко. Затем специалист меняет угол наклона иглы, чтобы попасть в точку, провоцирующую возникновение болевого синдрома.
Чтобы понять, оказалась ли игла в эпидуральном канале, нужно потянуть плунжер шприца. Если в жидкости содержится кровь, необходимо изменить место прокола. При появлении спинномозговой жидкости в шприце можно продолжить процедуру, ведь риск попадания препарата в кровеносный сосуд более не страшен. После выполнения инъекции эпидурально, пациенту придется полежать на животе некоторое время с целью улучшения эффективности терапии.
Источник