Прием лекарственных средств при беременности
На сегодняшний день Перинатальный центр остается одним из медицинских учреждений, не перепрофилированных для лечения пациентов с коронавирусной инфекцией.
В период сложившейся эпидемиологической обстановки хотим обратить внимание, что у нас одноместные палаты, а это значит:
— вы сможете проводить время со своим малышом только наедине;
— ежедневный осмотр врачами малыша и мамы проводится в индивидуальном порядке в палате;
— отсутствуют контакты с другими пациентами;
— запрещены посещения родственниками;
— питание по графику с разграничением по времени;
— уникальная современная вентиляционная система, в каждой палате установлен фильтр тонкой очистки (Hepa H13),что дает 99% очистку воздуха от вирусов, бактерий и токсичной пыли.
При входе всем пациентам проводят измерение температуры тела, в случае повышения температуры более 37˚С пациент в Перинатальный центр не допускается.
Данные меры исключают риск заражения коронавирусной инфекцией.
АКТУАЛЬНЫЕ НОВОСТИ!
Уважаемые пациенты.
⚡⚡⚡ Информация для сопровождающих лиц
В связи с повышенным риском распространения COVID-19 нахождение лиц, сопровождающих пациентов амбулаторных отделений, в здании Перинатального центра не допускается. Вход в здание Перинатального центра разрешен только сопровождающим недееспособных пациентов и пациентов с ограниченными возможностями.
⚡⚡⚡ Информация для пациентов с бесплодием, нуждающихся в проведении ВРТ
В соответствие с приказом Минздрава РФ от 31.07.2020 №803н «О порядке использования вспомогательных репродуктивных технологий, противопоказаниях и ограничениях к их применению», который вступил в силу 01.01.2021, наличие показаний к проведению программ ВРТ осуществляет лечащий врач. Он же оформляет направление на проведение лечение бесплодия методом ЭКО.
Для получения направления необходимо обратиться на консультацию к врачу-репродуктологу отделения охраны репродуктивного здоровья ГБУЗ ЯО «Областной перинатальный центр», который принимает решение о направлении на программу ЭКО. Запись по телефону регистратуры (4852) 78-81-96.
Особенности применения лекарственных препаратов во время беременности
Проблема безопасности и эффективности лекарственных средств становится все более актуальной во всем мире. Это связано с внедрением в медицинскую практику большого числа фармакологических препаратов, нерациональным использованием лекарств, бесконтрольным их применением.
При назначении медикаментов беременной женщине необходимо помнить, что лекарственные препараты могут оказывать влияние на созревание и функциональную активность половых клеток, процессы оплодотворения, имплантации плодного яйца, этапы эмбрио- и фетогенеза. Считают, что ЛС обуславливают около 1% всех врождённых аномалий. Вред, наносимый ЛС, зависит от их фармакологических действий, доз, а также стадии развития плода. Выделяют 5 периодов с точки зрения потенциальной опасности лекарственного воздействия на эмбрион/плод:
предшествующий зачатию (нарушение развития эмбриона возможно, когда токсические вещества, включая ЛС, принимаются незадолго до зачатия, причем не только женщиной, но и мужчиной.
с момента зачатия до 11 дня (в этот период эмбрион высоко устойчив к врожденным дефектам).
с 11 дня до 3 недели (начинается органогенез, максимально опасный период с точки зрения формирования врожденных аномалий. Тератогенный эффект развивается при применении ЛС с 31 по 81 день после последней менструации (с 15 по 60 день беременности).
с 3 до 9 недели (ЛС обычно не вызывают серьезных врожденных дефектов, но могут нарушать рост и функционирование нормально сформированных органов и тканей).
с 9 недели до родов (структурные дефекты, как правило, не возникают. Возможны нарушения метаболических процессов и постнатальных функций, включая поведенческие расстройства).
Таким образом, следует максимально ограничить лечение женщины во время беременности, назначая лекарственные препараты только в необходимых случаях, по определённым показаниям.
В связи с этим принципиально важно:
1. При необходимости постоянного приема лекарственных препаратов необходимо заранее проконсультироваться с лечащим врачом. Если вы постоянно принимаете лекарственные препараты по назначению врача, то к вопросам планирования беременности стоит отнестись очень внимательно. Необходимо обсудить свои планы с врачом, который может провести коррекцию терапии с учетом потенциальной беременности.
2. Если вы планируете беременность, то все препараты должны приниматься только по назначению врача и с учетом возможной беременности. При нынешней доступности лекарственных препаратов, люди часто принимают их бесконтрольно, без соблюдения показаний, дозировок и кратности приема.
3. Если нет возможности проконсультироваться с врачом, то не стоит выбирать современные и многокомпонентные лекарственные препараты.
4. В первый триместр беременности стоит, по возможности, воздерживаться от приема препаратов без показаний врача, ведь именно в этот период происходит закладка органов и тканей ребенка. Следует помнить, что эффективность большинства лекарственных препаратов, принимающих в первом триместре, не доказана, за исключением фолиевой кислоты и препаратов йода. Поэтому, с учётом их сомнительной эффективности в большинстве случаев, препараты в первом триместре лучше не принимать.
5. Случайный прием лекарственных препаратов во время беременности в большинстве наблюдений не является показанием к медицинскому аборту и проведению инвазивной диагностики. Если вы, не зная о беременности, употребляли препараты на ранних сроках, не стоит принимать скоропалительных решений и прерывать беременность. Прежде всего, нужно обратиться к своему лечащему врачу и обсудить ситуацию. Врач, на основании имеющихся данных о лекарственном средстве, дозировке, длительности применения, и сроке беременности поможет принять верное решение. Как правило, не требуется дополнительной инвазивной диагностики, будет достаточно традиционного скрининга УЗИ высокого разрешения. Но каждая ситуация индивидуальна.
Лекарственная терапия – это вынужденная необходимость. Но в неумелых руках пациента бесконтрольный прием лекарств может сыграть «злую шутку». Беременность – это ответственный период, когда формируется здоровье ребенка на всю жизнь, вмешиваться в этот процесс без показаний нельзя. Все препараты во время вынашивания ребенка и, особенно на ранних сроках беременности, должны приниматься только по назначению врача!
Врач клинический фармаколог
ГБУЗ ЯО “Областной перинатальный центр” Стусь Н.Н.
Источник
Прием лекарственных средств при беременности
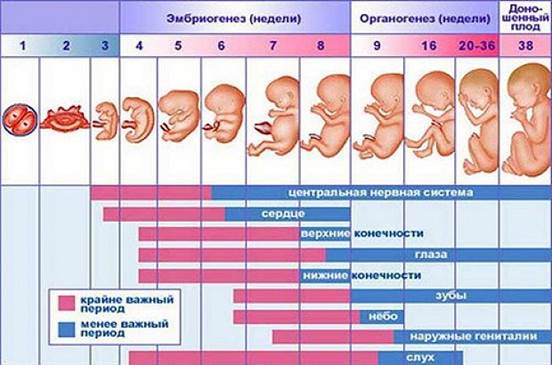
Врожденные аномалии у детей имеют широкий этиологический спектр. В настоящее время актуальность проблемы высока как на всем земном шаре, так и в России. Статистически частота врожденных пороков развития в России составляет 5-6 случаев на 1000 детей, тогда как в странах Европы 3-4 случая на 1000 родов. В настоящее время медицина не до конца выяснила причины врожденных аномалий у детей. Известно, что 10% врожденных пороков вызваны хромосомными и генетическими изменениями, 1% пороков вызваны действием лекарственных препаратов, в остальных 89% случаев изменения повлекли иные факторы. Путем рандомизированного исследования в странах мира лекарственные препараты во время беременности принимали более 80% опрошенных по данным Всемирной организации здравоохранения[2, 5]. Лекарства, которые выписывают доктора беременным, необходимы для нормального протекания беременности и развития здорового ребенка. Однако, есть определенный процент женщин, которые прибегают к самолечению, не выполняя указания врача. Во время беременности выделяют 3 триместра, в каждом из которых бесконтрольный и неправильный прием лекарственных средств может привести к врожденным порокам развития. Анализируя периоды беременности можно отметить, что отклонения от нормы будущего ребенка связаны с приемом лекарственных препаратов. Так, в первый триместр беременности, с 1-ой по 12-13-ю гинекологическую неделю, зародыш претерпевает ряд изменений, среди которых образование наружных половых органов, появляется точечно окостенение в хрящевом скелете, а также начинают функционировать мышцы, происходит окончание формирования плаценты[3]. (Рис.1) Во время 1-2 недели беременности, которые являются критическим периодом, эмбрион чувствителен к действию лекарств и при неправильном их приеме может произойти внутриутробная смерть зародыша. Второй триместр беременности длительностью с 14-ой по 26-ю гинекологическую неделю отличается относительным спокойствием, для этого периода характерно совершенствование органов и систем органов, которые начали закладываться в первом триместре. Третий триместр продолжается с 27-ой недели до родов. На данном этапе происходит формирование плода в плаценте. Происходит совершенствование нервной системы, почек, печени, органов чувств. Развиваются дыхательный, глотательный рефлексы. Плод набирает массу и активно растет в длину [3]. (Рис.1)
Рис.1 Внутриутробное развитие
Различают 3 вида патологических вариантов воздействия лекарственных средств на развитие плода: эмбриотоксический, тератогенный,фетотоксический. Эмбриотоксическое действие лекарственных препаратов, возникающее в первые 2-3 недели беременности, отмечается в негативном влиянии на зиготу и бластоцисту. Как следствие, может возникнуть гибель плода или морфофункциональные нарушения клеточных систем. Среди препаратов, которые вызывающие эмбриотоксическое действие выделяют противоопухолевые средства, противосудорожные препараты, никотин, эстрогены, гестогены, минералокортикоиды, антибиотики, сульфаниламиды, мочегонные препараты. (Табл. 1) Тератогенные эффекты, возникающие с 3 недели эмбриогенеза, вызывают нарушения биохимического, морфологического и функционального характера. Действие зависит от химической структуры, способности проникать через плаценту, дозировки препарата и скорость выведение лекарства из организма матери. По опасности препараты с тератогенными эффектами делятся на 3 группы: препараты, высоко опасные для плода, их употребление категорически запрещается даже за 6 месяцев до беременности, лекарства с определенной тератогенной опасностью, препараты, вызывающие отклонения при наличии определенных условий, например, высокий возраст беременной женщины, дозы применяемых лекарств [6]. Препараты с тератогенными эффектами являются наиболее опасными, так как они действуют на плод во время гистогенеза и органогенеза. Таким образом нарушение дифференцировки тканей может привести к порокам опорно-двигательной системы, а также внутренних органов. К таким средствам относятся: противоэпилептические средства, препараты половых гормонов, антибиотики, антикоагулянты, анальгетики, антидепрессанты, противомалярийные и противоопухолевые средства. Также известно, что прием ретиноидов, которые оказывают тератогенный эффект, вызывал врожденные аномалии развития, даже если курс лечения был завершен до начала беременности. (Табл. 1) [2,7]. Фетотоксическое действие наблюдается с 14-ой по 38-ую неделю беременности. Вызывают дисфункцию жизненно-важных систем органов. Примеры препаратов: аминогликозидные антибиотики, бета-адреномиметики и т.д. ( Табл. 1) [2,7] Лекарственные препараты проникают в организм плода через систему «мать-плацента-плод». Безусловно, самым важным органом во время беременности является плацента. Она служит своеобразным барьером между организмом матери и плода. Изначально толщина плаценты достигает 25мкм, но ближе к завершению беременности плацента становится заметно тоньше, ее толщина достигает 2 мкм. Этот факт способствует более легкому проникновению лекарств через плацентарный барьер в кровь плода. Также на ослабление плацентарного барьера влияют различные заболевания, например, сахарный диабет. Способность к проникновению различных веществ через плаценту обусловлена различными факторами, среди которых морфофункциональное состояние плаценты, плацентарный кровоток, физико-химическая характеристика лекарственных веществ и т.д. Известно, что большей проницаемостью через плаценту обладают низкомолекулярные вещества. Проникновение различных веществ через плаценту возможно различными путями, среди которых пиноцитоз, диффузия, активный транспорт. После проникновения лекарственного препарата происходит его дальнейшее попадание в пупочную вену, поэтому препарат достигает главных органов, например, сердце и мозг, минуя печень. Также важной проблемой является то, что некоторые препараты могут несколько раз циркулировать по организму плода, вызывая у него больший риск возникновения аномалий и пороков [8].
Таблица 1. Влияние лекарственных препаратов на развитие плода в первом, втором и третьем триместре беременности [4,5,9].
Источник
Чем лечат беременных
Поделиться:
В предыдущей статье «Лекарства при беременности» мы говорили о том, каким страшным и порой непредсказуемым эффектом обладают разные лекарственные препараты во время беременности. И, конечно же, в идеале будущей маме лучше не болеть. Однако во время беременности бывают ситуации, когда назначение лекарств совершенно необходимо:
- острые состояния (боль, высокая температура, инфекции, кашель, насморк);
- хронические состояния, не связанные с беременностью (сахарный диабет, эпилепсия, бронхиальная астма, ревматоидный артрит и др.);
- состояния, характерные для беременности (анемия, тошнота по утрам, артериальная гипертензия и пр.);
- осложнения беременности (угроза выкидыша или преждевременных родов, гестоз и т. д.).
Категории риска
Выбирая лекарственную терапию для беременной, врачи ориентируются на категории риска, разработанные FDA
Категория А — доказано отсутствие риска (фолиевая кислота, L-тироксин). Препарат использован многими беременными и женщинами детородного возраста, нет достоверных данных о том, что препарат вызывает пороки развития, не обнаружено негативного влияния на плод.
Категория В — нет доказательств риска (амоксициллин). Исследование на животных доказало безопасность препарата, но данных клинических испытаний на беременных женщинах нет либо при исследовании на животных обнаружены побочные эффекты, не подтвержденные клиническими испытаниями.
Категория С — риск не может быть исключен (нифедипин, омепразол). Препарат может вызывать неблагоприятные побочные эффекты, а также провоцирует пороки развития; побочные эффекты могут быть обратимыми, исследование на животных доказало опасность препарата, но данных клинических испытаний на беременных женщинах нет. Такие препараты назначаются только тогда, когда польза выше, чем риск.
Категория D — есть доказательства риска (фенитоин, пропилтиоурацил). Препарат может вызывать необратимые побочные эффекты, включая пороки развития, либо исследования показали его опасность для людей. Применение во время беременности возможно только по жизненным показаниям, когда все более безопасные варианты не помогли.
Категория Х — противопоказан при беременности (варфарин, талидомид). Исследования на животных или опыт применения у людей демонстрируют большую опасность препарата, превышающую любую возможную пользу от его применения во время беременности. Такие препараты противопоказаны не только беременным, но и женщинам, которые могут забеременеть.

К сожалению, эта классификация редко обновляется, не учитывает дозу препарата и клиническую ситуацию, а большинство данных получено только в экспериментах на животных, что автоматически относит лекарство к категории С. К тому же многие лекарственные средства, применяемые в нашей стране, не используют в США, поэтому в классификации FDA они отсутствуют.
Новые правила
В 2015 году было принято решение сделать информацию более доступной и понятной. По новым правилам FDA 1 , информацию будут структурировать по трем разделам:
- Беременность и роды — дозировки и потенциальные риски для развивающегося плода.
- Лактация — информация о препаратах, запрещенных во время грудного вскармливания, известных метаболитах в грудном молоке и их воздействии на младенца.
- Репродуктивный потенциал мужчин и женщин — о влиянии препарата на фертильность, о возможности наступления или потери беременности до, во время и после завершения лекарственной терапии
Что «посмотреть в Интернете»

Из русскоязычных ресурсов можно рекомендовать международную базу FetalRisk или сервис «Фармугроза».
Кроме того, современные смартфоны позволяют хранить справочную информацию под рукой не только специалистам, но и всем заинтересованным. Приложение-шпаргалка «Лекарства для мам» ориентировано на будущих мам и позволяет оставлять собственные отзывы о препаратах. Не знаю, какой в этом смысл, но полагаю, что людям просто нравится делиться своими впечатлениями обо всем: об отпуске, о покупках, о врачах. Вот теперь можно и о лекарствах.
Врачи и тревожные пациентки
Сегодня врачи акушеры-гинекологи находятся в достаточно сложном положении. С одной стороны, количество совершенно безопасных и эффективных препаратов, применяемых во время беременности, исчезающе мало. С другой стороны, беременные с высоким индексом тревожности часто требуют от нас лечения то мнимой угрозы, то «гарднереллезов-уреалазмозов», то отеков, то плацентарной недостаточности. Для того чтобы не назначить ненужную терапию, врачу порой требуется настоящее мужество. С точки зрения некоторых пациенток, хорошим будет тот врач, который назначит не только таблетки, но и уколы, а еще лучше — капельницы.
Есть и другая сторона: попытка назначить жизненно необходимый препарат (антибиотик, или прогестерон, или кортикостероидный препарат для профилактики дыхательных расстройств у малыша при преждевременных родах, или проведение эпидуральной анестезии в родах) может встречать ожесточенное сопротивление желающих, чтобы «все было естественно».
Разумеется, это крайности, и, как любые крайности, они не сулят ничего хорошего. Беременным нужно придерживаться рекомендаций своего врача, поверьте, мы точно так же хотим, чтобы ваш малыш родился здоровым.
1 Pregnancy and Lactation Labeling (Drugs) Final Rule
Источник