- Какой нужен бандаж при опущении почек?
- Что такое нефроптоз?
- Причины и следствия опущения почки
- Как лечат опущение почек?
- Бандаж при опущении почек
- Бандаж при опущении почек (нефроптозе): какой выбрать, как носить
- В каких случаях показано ношение бандажа?
- Правила эксплуатации бандажа
- Особенности ношения бандажа
- В каких случаях ношение бандажа противопоказано?
- Ношение бандажа при опущении почек, что нужно знать
- Описание патологии
- Что из себя представляет бандаж при опущении почек
- Когда рекомендуют ношение бандажа
- Как правильно носить бандаж
- Специфические моменты при ношении бандажа
- Противопоказания для ношения бандажа
- Важность правильного ношения бандажа
- Информация для пациентов с мочекаменной болезнью
- К группе риска прогрессирования мочекаменной болезни относятся следующие факторы:
- Методы диагностики
- Факторы, которые влияют на тактику лечения, включают в себя:
- Консервативная терапия
- Даже когда у вас нет симптомов, вам может понадобиться лечение, если:
- Хирургическое лечение
- Хирургическое лечение показано, если:
- Дистанционная ударно-волновая литотрипсия (ДЛТ)
- Перкутанная (чрескожная) нефролитотрипсия (ПНЛ)
- Уретерореноскопия (УРС) и гибкая УРС
- Общие советы:
- Как записаться на прием к врачу урологу
Какой нужен бандаж при опущении почек?
Автор статьи: Эдуард Свитич — врач ортопед-травматолог
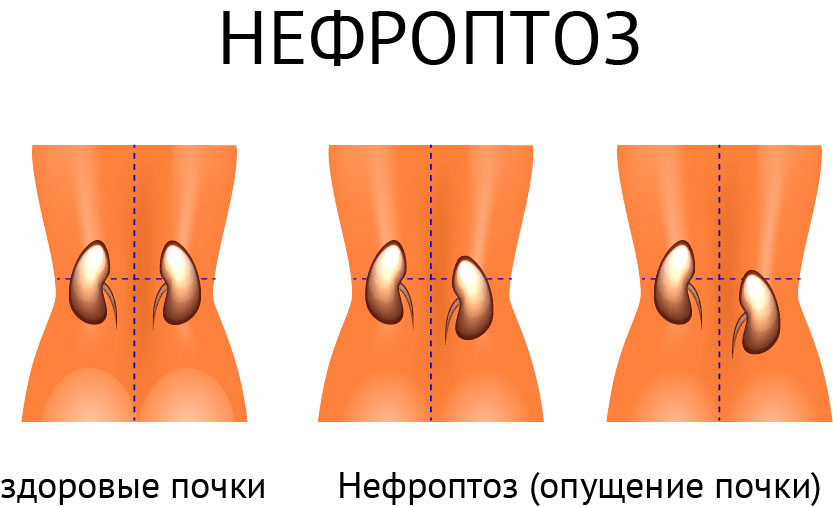
Нефроптоз — патология, при которой почки опускаются ниже своего анатомического расположения. Эта болезнь также именуется опущением почек или «блуждающей почкой». В зависимости от степени и причины, нефроптоз может либо совсем не вызывать симптомы, либо становиться причиной опасных для жизни состояний.
Содержание
Что такое нефроптоз?
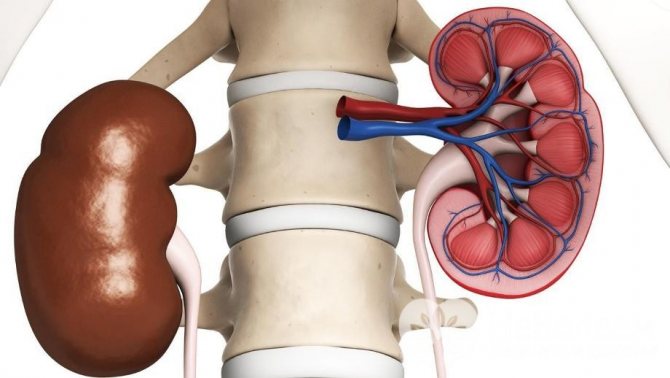
Практически все органы нашего тела имеют фиксированное естественное положение. Даже такие подвижные образования как сердце или легкие надежно удерживаются на месте окружающими тканями. Физиологическая фиксация почек обеспечивается несколькими механизмами:
- Жировая подушка. Каждая почка в норме окружена толстым слоем упругого жира. Он защищает ее от ударов и удерживает в правильном положении.
- Достаточное внутрибрюшное давление. Вторая «подушка» почек – давление внутри полости живота. Нормальное давление возможно только при сильных и здоровых мышцах брюшной стенки.
- Плотная капсула и связочный аппарат. Фиксация почек в диафрагме и поясничной зоне обеспечивается связками. Они не дают органу двигаться при перемене положения тела и движении.
Причины и следствия опущения почки
Чаще нефроптоз наблюдается у женщин, особенно резко похудевших. Девушки, излишне увлекающиеся строгими диетами, рискуют потерять жировую подушку почек. Однажды сместившись, орган не всегда «становится» на место.
Повреждают связочный аппарат почек перепады внутрибрюшного давления: частый кашель, запоры, поднятия тяжестей, гипертонус или гипотонус мышц пресса. Характерно появление блуждающей почки после серьезных травм: ДТП, падений с высоты, хулиганских нападений. Реже связки мочевыделительной системы повреждаются после гнойных инфекций.
Выделяют три степени болезни. Первая степень отличается минимальным смещением почки. На последней степени почка может опускаться в полость таза.
Страшнейшее осложнение нефроптоза- повреждение сосудов ворот почки. При смещении органа перегибаются и перекручиваются мочеточник, почечная артерия и вены. Это, в свою очередь, приводит к омертвению почки или перекрытию тока мочи.
Как лечат опущение почек?
Тактика лечения при нефроптозе зависит от его степени и наличия осложнений. Если симптомы не выражены, а почка смещена незначительно, лечение менее интенсивное. Если развиваются осложнения, требуется операция.
В большинстве случаев нефроптоз 1-2 степени лечится консервативно, без операции. Для стабилизации почки назначаются специальные бандажи. Регулярно проводится наблюдение и контроль стояния органа.
Иногда уменьшать подвижность почек помогают специальные упражнения. В случае уменьшения жировой подушки рекомендуется диета для набора массы тела. Тем не менее, наиболее ощутимые результаты дает бандаж или хирургия.
Бандаж при опущении почек
Если операция не показана или нежелательна, пациенту с нефроптозом назначается бандаж. Повязка уменьшает подвижность почки и часто способствует ее закреплению в более благоприятной зоне.
Хороший бандаж при опущении почек выполняет несколько функций. В первую очередь, подобный пояс несколько повышает внутрибрюшное давление и «включает» удерживающую органы подушку. Дополнительные ребра жесткости препятствуют избыточным движениям и также оберегают почки от перемещений. Для усиления эффекта под бандаж можно вкладывать объемные подушечки. В некоторых случаях они еще лучше стабилизирую блуждающую почку. Если повязка правильная и выбрана точно по размеру, она будет эффективной и удобной.
В магазинах «Медтехника Ортосалон» всегда в наличии сертифицированные, удобные, гипоаллергенные и прочные бандажи для поясницы. Различие форм, свойств и размеров позволяет выбрать наиболее подходящий именно для Вас вариант. Опытные консультанты подберут необходимое изделие и ответят на все вопросы.
Источник
Бандаж при опущении почек (нефроптозе): какой выбрать, как носить
Содержание:
В этой статье мы постараемся разобраться, что собой представляет такое заболевание как нефроптоз (опущение почек). А также расскажем об одном из консервативных методов лечения данного недуга – ношение бандажа. Краткое описание болезни. Для нефроптоза характерно патологическое смещение почки. Чаще всего орган выходит из почечного ложа, когда человек находиться в вертикальном положении. Смещение почки может провоцировать болевые ощущения в поясничной области. Если начать своевременное лечение, то можно исправить ситуацию консервативными методами, одним из которых является поддержание почки в правильном положении. Для этого врач может назначить специальный пояс при опущении почек. Важно отметить, что такие ортезы эффективны только на 1-2 стадии заболевания. Если поставлен диагноз нефроптоз 3 стадии, то скорей всего будет назначено оперативное вмешательство.
Бандаж при опущении почек назначается на длительный период времени, срок ношения пояса составляет как минимум один год. Поэтому очень важно научиться правильно, подбирать и пользоваться поясом. Бандаж при нефроптозе могут носить как мужчины, так и женщины. Современные производители изготавливают очень качественные пояса, из материалов которые пропускают воздух. Фиксация пояса, может осуществляться при помощи специальных липучек или дополнительных стягивающих шнуров, все зависит от модели.
В каких случаях показано ношение бандажа?
Несмотря на всю кажущуюся простоту конструкции бандажа, его назначают во многих случаях. И так зачем нужен корсет?
- Во время реабилитационного периода, после хирургического вмешательства;
- При диагнозе «блуждающая почка»;
- Во время тяжелых физических нагрузок при опущении почек, он будет удерживать орган в почечном ложе;
- Ношение назначается при лево и правостороннем опущении почек;
- Для профилактики нефроптоза.
Правила эксплуатации бандажа
Как правильно надевать пояс? Это один из самых часто задаваемых вопросов, с которым пациенты обращаются к врачу. Важно! Пояс для почек при опущении органов необходимо надевать с утра, непосредственно в постели, пока человек не успел принять вертикальное положение. Все что, для этого потребуется – это сделать глубокий вдох и слегка приподнять таз, после чего зафиксировать пояс в области поясничного отдела. Почечный бандаж, абсолютно незаметен под одеждой, в нем удобно, так как пояс абсолютно не сковывает движения. Можно ходить на работу, заниматься гимнастикой и вести привычный образ жизни.
Особенности ношения бандажа
Многие люди ошибочно полагают, что достаточно просто надеть пояс при опущении почек и походить в нем некоторое время. Однако это в корне неправильное мнение. Так как ношение предусмотрено на длительный период времени, мышцы могут атрофироваться и расслабиться. Поэтому необходимо совмещать бандаж при нефроптозе с лечебной гимнастикой, и использованием массажеров для тела. При этом важно знать, что при нефроптозе врачи запрещают тяжелые физические нагрузки, особенно если идет речь об упражнениях на поднятие большого веса. Также в комплекс упражнений не должны входить такие элементы как: прыжки и бег. Еще при выполнении зарядки нельзя делать резких движений. Пациент с диагнозом нефроптоз должен внимательно относиться к своему организму.
В каких случаях ношение бандажа противопоказано?
При опущении почки противопоказано в случаях, когда на теле имеются механические повреждения в виде ссадин и царапин, которые находятся в области фиксации пояса. Также не рекомендуется использовать почечный бандаж, если орган сильно смещен от правильного анатомического места, конкретно почечного ложе. При сильных болях специалисты тоже не советуют носить бандаж. В этом случае лучше пройти всестороннее обследование, чтобы врач выявил причину возникновения сильных болей и назначил другой алгоритм лечения.
Справедливости ради следует отметить, что бывают случаи, когда пациенты не соблюдают все предписания и рекомендации врачей по ношению. Как следствие, неправильное ношение пояса не дает ожидаемых результатов. Напротив, при очередном обследовании доктором выявляются еще более усугубившиеся проблемы, нередко они приводят к оперативному вмешательству.
Сегодня в аптеках имеется широкий выбор моделей и размеров поясов, поэтому каждый пациент сможет с легкостью подобрать бандаж, который будет соответствовать обхвату талии. Однако прежде чем приобрести бандаж, необходимо предварительно проконсультироваться с лечащим врачом.
Источник
Ношение бандажа при опущении почек, что нужно знать
Различные заболевания почек — очень серьезная проблема, которую приходится решать людям, живущим в современном мире. Одна из довольно распространенных патологий нефроптоз или опущение почки. Если это заболевание не дошло до серьезной стадии, врачи назначают для его лечения специальные бандажи. Данный метод относится к консервативным методам терапии.
Описание патологии
Основная клиническая характеристика нефроптоза патологическое изменение места расположения почки. В большинстве случаев орган смещается, то есть, выходит за пределы почечного ложа, во время вертикального положения туловища: когда человек сидит, стоит или ходит. При опущении почки возникает значительный дискомфорт, боль в пояснице. Патология вполне исправима, если вовремя обратить на нее внимание и приступить к лечению. Существуют консервативные методы, позволяющие сохранять правильное положение почки. В частности, врач назначает специальный пояс.
Немаловажный момент: такого рода ортезы обычно рекомендуются, если болезнь – на первой или второй стадии, когда эффективно лечение нефроптоза консервативными методами. Если заболевание перешло уже в третью стадию, то, скорее всего, такому пациенту будет рекомендовано хирургическое вмешательство.
Что из себя представляет бандаж при опущении почек
Бандаж при опущении почек носят как минимум год. Следовательно пояс должен быть правильно подобран. Также нужно научиться правильно им пользоваться. Бандажи рекомендуются и мужчинам, и женщинам.
Сейчас выпускается немало качественных бандажей различных видов. Они производятся из материалов, превосходно пропускающих воздух. Закрепляется пояс в зависимости от разновидности или с помощью контактных лент (липучек), или же стягивается на теле шнурами.
Когда рекомендуют ношение бандажа
Конструкция бандажа проста. Но при этом он эффективное средство. И рекомендуется при ряде патологий. Также бандаж рекомендуют для реабилитации и профилактики.
Ношение специального корсета показано:
- при реабилитации пациентов, перенесших операцию;
- в случае наличия «блуждающей почки»;
- для удержания почки в почечном ложе, если больному предстоят физические нагрузки;
- как профилактическое средство, позволяющее избежать нефроптоза.
Как правильно носить бандаж
Пациенты, которым назначено носить бандаж послеоперационный, как правило просят врача, чтоб тот обучил их правилам использования лечебного средства. Впрочем, любая терапия – это свод рекомендаций, от правильности выполнения которых зависит успешность лечения. Специальный пояс, применяемый при опущении почек тоже терапия со своей особой методикой, которая не сложна, но обязательна для достижения хорошего результата.
Очень важный момент! Бандаж непременно надевается утром и обязательно – когда человек еще пребывает в постели, то есть положение тела – горизонтальное. Именно в это время почки находятся в анатомически правильном положении. Перед надеванием делается глубокий вдох, человек немного приподнимает тазовую область, пояс надевается, а потом закрепляется в области поясницы.
Такие пояса очень удобны в использовании. Бандаж послеоперационный эластичный нельзя заметить под одеждой, они не мешают человеку нормально двигаться, не вызывают сковывания. Ношение пояса — не повод менять привычный образ жизни. Например, можно работать, заниматься физкультурой. Разумеется, определенные коррективы вынуждает внести само заболевание. Патологии почек довольно серьезны, и их лечение непростой процесс.
Специфические моменты при ношении бандажа
Длительное ношение пояса негативно сказывается на тонусе мышц, то есть, может привести к их атрофии. Потому для поддержания мышц в нормальном состоянии очень важны специальная лечебная физкультура и массажи. Однако нужно исключить упражнения, связанные со значительными нагрузками. При нефроптозе в принципе противопоказаны значительные физические нагрузки. В том числе и упражнения, связанные с нагрузками: подъемом большого веса и тому подобными. Также нужно исключить бег, прыжки.
Внимательное отношение человека к своему организму одна из важных составляющих успешного лечения нефроптоза.
Противопоказания для ношения бандажа
Носить бандаж послеоперационный на живот не рекомендуется, если на самом животе, имеются незажившие царапины или ссадины. Также пояс не рекомендуется и при значительном смещении почки относительно почечного ложа. Не показан он и при сильном болевом синдроме. В таком случае пациент должен тщательно обследоваться. Чтоб правильно выявить причины боли и назначить адекватное лечение.
Важность правильного ношения бандажа
При несоблюдении пациентом рекомендаций по правильному ношению пояса такая терапия может оказаться неэффективной. Более того, есть риск перехода заболевания на стадию, требующую его лечения хирургическими методами.
Наша компания предлагает множество разновидностей бандажей. Можно запросто подобрать пояс в соответствии с физическими параметрами человека, другими его предпочтениями. Разумеется, покупать и носить специальный пояс нужно после консультации с доктором.
Источник
Информация для пациентов с мочекаменной болезнью
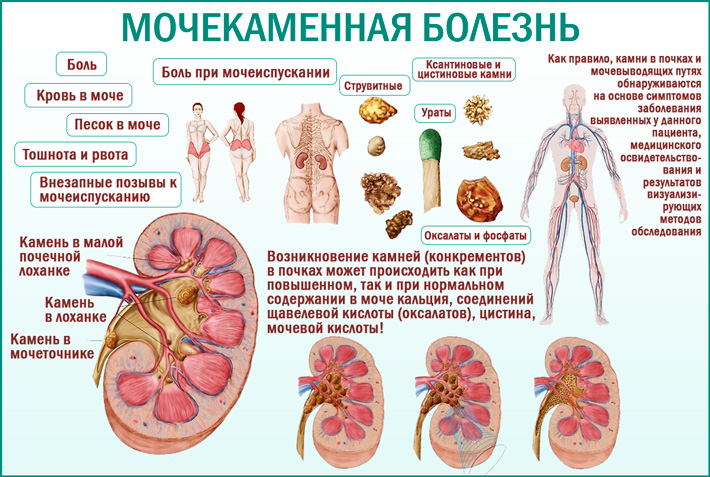
К группе риска прогрессирования мочекаменной болезни относятся следующие факторы:
- камни почек, обнаруженные в детском или подростковом возрасте;
- мочекаменная болезнь есть или была у прямых родственников;
- камень, содержащий брушит, мочевую кислоту или урат;
- инфекция мочевой системы;
- генетическая предрасположенность к образованию камней;
- сужение мочеточников, чаще на уровне его отхождения от почки;
- врожденные аномалии почек: подковообразная почка, удвоение мочевых путей, медуллярная губчатая почка и др.;
- поликистоз почек;
- нефрокальциноз (слишком много кальция в почках);
- пузырно-мочеточниковый рефлюкс (обратный заброс мочи из мочевого пузыря в мочеточники или почки);
- гиперпаратиреоз (чрезмерная продукция гормона околощитовидными железами);
- заболевания желудочно-кишечного тракта (шунтирование тощей кишки, резекция кишечника, болезнь Крона);
- саркоидоз и др.
В ряде случаев камни почек не вызывают никаких неприятных ощущений. Они называются бессимптомными камнями и выявляются случайно при ультразвуковом и рентгенологическом обследовании. Однако, при их попадании в мочеточник и блокировке оттока мочи из почки может развиться острая, непереносимая боль в поясничной области – почечная колика. Почечная колика вызвана внезапным повышением давления в мочевых путях и стенке мочеточника. Боль приходит волнами и не уменьшается при изменении положения тела и может сопровождаться тошнотой, рвотой, окрашиванием мочи кровью и лихорадкой. Почечная колика является чрезвычайной ситуацией, и требует немедленной медицинской помощи. Камни, которые не блокируют мочеточник, могут вызывать периодические тупые боли в боку и также требуют медицинского обследования.
Методы диагностики
Первой линией диагностики камней почек и мочеточников является ультразвуковое исследование (УЗИ). УЗИ способно определить расположение, размеры и степень блокировки камнем мочевых путей. Однако только рентгенологическое исследование и компьютерная томография способны определить плотность и точные размеры камня, что может быть определяющим фактором в выборе метода лечения. При необходимости получения дополнительной информации о строении собирательной системы почек и особенно при их аномалиях, компьютерная томография может быть выполнена с внутривенным введением контрастного препарата. Анализ крови и мочи необходимы при боли и лихорадке, а также при планировании лечения и профилактике камнеобразования.
Если вы «поймали» самостоятельно отошедший камень, его следует отдать на анализ, для точного определения состава, что поможет врачу назначить верное лечение и профилактику.
Факторы, которые влияют на тактику лечения, включают в себя:
- симптомы;
- характеристики камня (размер, локализация, плотность);
- историю болезни;
- вид лечения, доступный в вашей больнице, и опыт вашего врача;
- ваши личные предпочтения.
Не все камни почек требуют активного лечения. Все зависит от наличия симптомов и личных предпочтений. Если у вас есть почечный или мочеточниковый камень, который не вызывает дискомфорта, вы, как правило, не будете получать лечение. Ваш врач предоставит вам график регулярных контрольных посещений, чтобы убедиться, что ваше состояние не ухудшается. Если ваш камень по прогнозу врача может «отойти» самостоятельно с мочой, вам могут назначить лекарства для облегчения этого процесса. Это называется консервативным лечением.
Если ваш камень продолжает расти или вызывает частые и сильные боли, Вам показано активное лечение.
Консервативная терапия
В зависимости от размера и расположения камня, вам может потребоваться некоторое время, чтобы камень вышел с мочой. В этот период может возникнуть почечная колика, что требует врачебного контроля. Если у вас очень маленький камень, с вероятностью 95% он отойдет самостоятельно в течение 6 недель. Чем больше камень, тем меньше вероятность его отхождения. Существует два распространенных варианта консервативного лечения: литокинетическая терапия – медикаментозная помощь в прохождении камня по мочевым путям и литолитическая – медикаментозное растворение камней, если они состоят из мочевой кислоты.
Даже когда у вас нет симптомов, вам может понадобиться лечение, если:
- камень продолжает расти;
- у вас высокий риск формирования другого камня;
- имеется инфекция мочевых путей;
- ваш камень очень большой;
- вы предпочитаете активное лечение.
Хирургическое лечение
Существует 3 распространенных способа удаления камней: дистанционная ударно-волновая литотрипсия, уретерореноскопия и перкутанная (чрескожная) нефролитотомия. Выбор варианта хирургического лечения зависит от многих аспектов. Наиболее важными факторами являются характеристики камня и симптомы, которые он вызывает. В зависимости от того, находится ли камень в почке или мочеточнике, врач может порекомендовать различные варианты лечения. В редких случаях удаление камня возможно только открытым, либо лапароскопическим доступом.
Хирургическое лечение показано, если:
- камень больших размеров, что затруднит его самостоятельного отхождение;
- лекарственная терапия не помогает;
- развиваются инфекционные осложнения из-за камня;
- имеется боль и/или примесь крови в моче;
- единственная почка;
- начинает страдать функция почек.
Дистанционная ударно-волновая литотрипсия (ДЛТ)
Дистанционная ударно-волновая литотрипсия проводится с помощью аппарата, который может разбивать камни в почке и мочеточнике. Для разрушения камня, сфокусированные ударные волны (короткие импульсы волн высокой энергии) передаются на камень через кожу. Камень поглощает энергию ударных волн и разбивается на более мелкие кусочки. Фрагменты камней затем проходят с мочой. Процедура длится около 45 минут. Если у вас большой камень, вам может понадобиться несколько сеансов, чтобы полностью разбить его.
ДЛТ противопоказано при:
- беременности;
- риске сильного кровотечения;
- наличии неконтролируемой инфекции;
- сужении мочевых путей под камнем;
- очень твердых камнях (например, цистиновые камни).
Следует знать! ДЛТ разбивает камень на мелкие кусочки. Эти фрагменты будут выходить с мочой несколько дней или недель после процедуры. У вас может быть кровь в моче, но это не должно длиться более 2 дней. Ваш врач может назначить вам лекарства, которые способствуют более быстрому отхождению фрагментов и уменьшению боли. ДЛТ может сопровождаться как интра-, так и послеоперационными осложнениями.
В ходе операции могут возникнуть:
- повреждение почки, кровотечение с образованием клинически проявляющейся гематомы, иногда требующей хирургического вмешательства (до 1 %);
- повреждение почки с образованием бессимптомной гематомы (до 19 %);
В послеоперационном периоде могут развиться:
- скопление фрагментов камня в мочеточнике, требующее консервативного, либо хирургического лечения (до 7%);
- инфекционные осложнения (до 20%);
- рост оставшихся в почке фрагментов камней (до 50 %);
- почечная колика, связанная с закупоркой мочеточника фрагментами камня (до 4%);
- аневризма, артерио-венозная фистула;
- повреждение внутренних органов (описаны отдельные клинические случаи).
Вам нужно немедленно вернуться в больницу, если:
- появилась лихорадка выше 38°С;
- возникла сильная боль в боку;
- кровь в моче присутствует более 2 дней после процедуры.
Перкутанная (чрескожная) нефролитотрипсия (ПНЛ)
ПНЛ используется чаще всего, когда камни в почках больших размеров, высокой плотности или их много. ПНЛ обычно проводится под общим наркозом. Во время этой процедуры в мочевой пузырь устанавливается небольшая трубка, называемая катетером. Другой катетер устанавливается в мочеточник. Контраст, или краситель, может быть введен через этот катетер для обеспечения лучшего обзора и точного определения местоположения камня. Как только камень обнаружен, доступ к собирательной системе почек осуществляется с помощью тонкой иглы и так называемого проводника. Проводник обеспечивает безопасный доступ для нефроскопа (инструмент для визуализации внутренней части почки). После визуализации камня, некоторые из них могут быть удалены с помощью щипцов. Камни больших размеров должны быть раздроблены с помощью специального пневматического, ультразвукового или лазерного устройства — нефролитотрипсия. После удаления фрагментов камня из почки, в мочеточник, как правило, устанавливается временная маленькая трубка, соединяющая почку с мочевым пузырем (катетер-стент), а рабочий канал, через который производилась операция, ставят трубку, дренирующую почку (нефростома). После операции эти трубки удаляются через несколько дней.
Следует знать! ПНЛ может сопровождаться как интра- так и послеоперационными, осложнениями.
В ходе операции могут возникнуть:
- кровотечение, которое может потребовать переливание крови (до 20%), эмболизацию сосудов почки, либо удаление почки (до 1,5%);
- повреждение плевры (до 11,6%);
- повреждение внутренних органов (до 1,7%);
- летальный исход (до 0,3%).
В послеоперационном периоде могут развиться:
- лихорадка (до 32,1%);
- сепсис (до 1,1%);
- уринома (скопление мочи в околопочечной или забрюшинной клетчатке, окруженное фиброзной капсулой) до 1%;
- остаточные фрагменты камня (до 19,4%), в ряде случаев требуется повторное вмешательство;
- аневризма, артерио-венозная фистула;
Вам нужно немедленно вернуться в больницу, если:
- температура тела выше 38 °С;
- тошнота и рвота;
- боль в груди и затрудненное дыхание;
- большое количество крови в моче;
- сильная боль на стороне операции;
- не можете помочиться.
Уретерореноскопия (УРС) и гибкая УРС
Уретероскопия является предпочтительным методом лечения камней малого и среднего размера, расположенных в любой части мочевыводящих путей. Процедура обычно выполняется под общим наркозом. Во время этой процедуры уретероскоп (длинный, тонкий инструмент с крошечной камерой на конце) вводится через мочеиспускательный канал и мочевой пузырь в мочеточник или в почку. Как только камень найден, его можно извлечь с помощью «щипцов или корзинки», либо используют лазер или пневматику, чтобы разбить камень на более мелкие кусочки, прежде чем они будут извлечены с помощью корзины. Уретероскопы могут быть гибкими, как тонкая длинная соломинка или более жесткими. После удаления камня, в мочеточник может быть установлена небольшая временная трубка, называемая стентом, которая облегчает отток мочи из почки в мочевой пузырь. Мочевой катетер и/или стент обычно удаляют вскоре после процедуры.
Следует знать! УРС может сопровождаться как интра- так и послеоперационными, осложнениями, которые в редких случаях могут потребовать конверсии в открытую операцию, либо повторного вмешательства.
В ходе операции могут возникнуть:
- миграция камня в почку (до 12%);
- инфекционные осложнения (до 6%);
- повреждение мочеточника (до 2%);
- кровотечение, которое может потребовать переливание крови (0,1%);
- отрыв мочеточника (0,1%);
В послеоперационном периоде могут развиться:
- лихорадка и сепсис (до 1,1%);
- стойкая примесь крови в моче (до 2%)
- почечная колика (2,2%)
- сужение мочеточника (стриктура) 0,1%;
- заброс мочи из мочевого пузыря в почку (0,1%);
- повреждение внутренних органов (до 0,05%);
Вам нужно немедленно вернуться в больницу, если:
- температура тела выше 38 °С;
- не можете помочиться;
- большое количество крови в моче;
- продолжаете испытывать сильную боль в боку.
Даже если у вас низкий риск образования другого камня, вам необходимо внести некоторые изменения в образ жизни. Эти меры снижают риск повтора заболевания и улучшают ваше здоровье в целом.
Общие советы:
- пейте от 2,5 до 3 литров воды равномерно в течение дня;
- выберите pH-нейтральные напитки, такие как вода;
- следите за количеством выделяемой мочи (должно быть от 2 до 2,5 литров в день);
- следите за цветом вашей мочи: она должна быть светлой;
- пейте еще больше, если вы живете в жарком климате или занимаетесь спортом;
- питайтесь сбалансированно и разнообразно;
- избегайте чрезмерного потребления витаминных добавок.
Как записаться на прием к врачу урологу
Чтобы записаться к врачу-урологу, воспользуйтесь интерактивной формой. В ней приведены поля, которые вам необходимо заполнить. Укажите в них следующие данные:
- Полное имя (фамилию, имя, отчество).
- Желаемую дату приему.
- Контактный номер, по которому с вами можно связаться.
- Адрес электронной почты.
- В поле «Сведения» – краткую информацию о симптомах, которые вас беспокоят.
Нажав на кнопку «Прикрепить файл» вы можете отправить нам документы: снимки, результаты анализов, выписки из истории болезней и другие бумаги, которые могут быть полезны для постановки диагноза. Еще не забудьте отметить на какой прием вы хотите записаться: первичный или вторичный.
Когда все поля будут заполнены, нажмите кнопку «Добавить», и ваша заявка будет отправлена нам. Сразу после этого по указанному контактному номеру позвонит наш специалист, чтобы уточнить дату и время приема записи к урологу.
Если у вас возникли сложности с заполнением формы или вы хотите лично задать интересующие вопросы, свяжитесь с нами по номеру +7 (499) 409-12-45 или +7 (926) 242-12-12.
Источник

.jpg)
.jpg)
.jpg)


