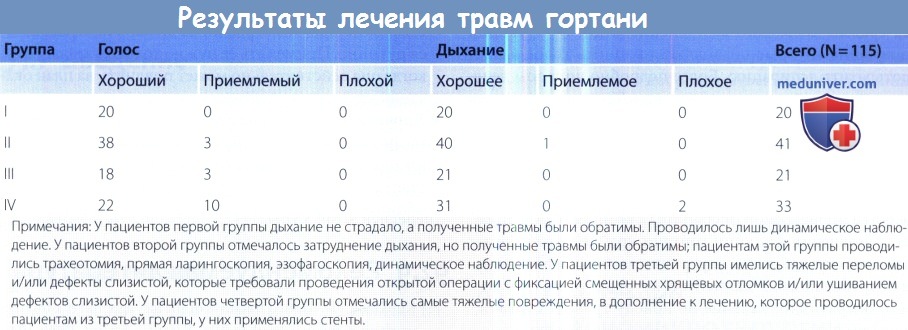
Порез горла первая помощь
а) Консервативное лечение травмы гортани. Выбор консервативного лечения подразумевает, что пациенту не требуется трахеотомия, т.е. состояние дыхательных путей стабильное.
Мы рекомендуем проводить наблюдение за пациентом в течение 24 часов после травмы в условиях стационара (положение пациента лежачее, с приподнятым концом кровати), если у пациента имеются следующие повреждения:
(1) небольшое повреждение слизистой оболочки гортани без вовлечения передней комиссуры или свободных краев голосовых складок;
(2) односторонний несмещенный перелом щитовидного хряща без дефекта покрывающей его слизистой оболочки и без оголения самого хряща;
(3) отек слизистой гортани без обструкции дыхательных путей;
(4) небольшая, стабильная гематома, которая не нарушает функцию дыхания.
В первые часы после травмы полезно назначение кортикостероидов.
КТ, компьютерная томография.
б) Хирургическое лечение травмы гортани — варианты операций. Хирургическое лечение показано в тех случаях, когда самостоятельно заживление после травмы невозможно, и для восстановления нормальной структуры гортани необходимо проведение операции. К таким повреждениям относятся:
(1) травмы передней комиссуры или свободного края голосовой складки;
(2) травмы с оголением хряща;
(3) множественные переломы или перелом со смещением отломков щитовидного хряща; любой перелом перстневидного хряща;
(4) паралич или парез голосовых складок, требующие интубации или трахеотомии;
(5) разрывы слизистой оболочки на уровне голосовой щели или проходящие через голосовую щель;
(6) травма другой области шеи, которая требует оперативного лечения.
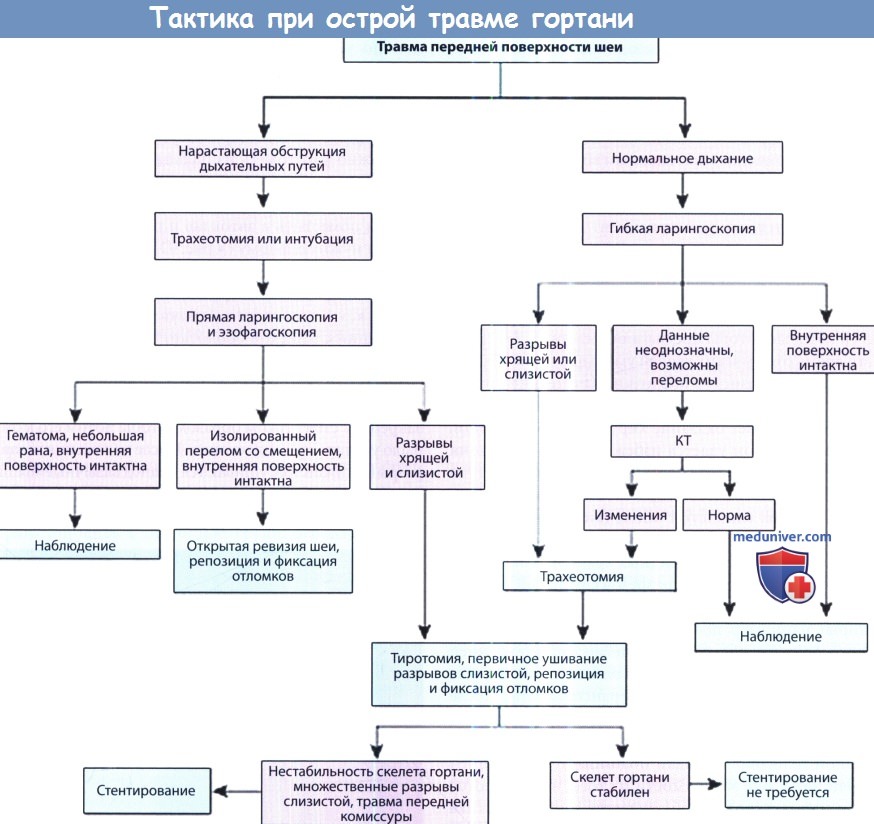
Необходимо координировать свои действия с анестезиологами и со всеми другими хирургами, которые занимаются данным пациентом. Еще до транспортировки в операционную нужно решить, кто и на каком этапе отвечает за проходимость дыхательных путей. Заранее планируют действия на случай срочной необходимости восстановления дыхания и подготавливают соответствующий инструмент.
Наиболее консервативным и надежным методом обеспечения дыхания пациенту с травмой гортани является трахеотомия, выполняемая под местной анестезией. Интубация трахеи может нанести гортани дополнительную травму, создать сложности при проведении и помешать дальнейшему осмотру гортани и выполнению операций на ней до такой степени, что потребуется оказание уже не неотложной, а экстренной помощи. Интубацию трахеи можно выполнять в следующих случаях:
(1) отсутствуют повреждения слизистой оболочки гортани;
(2) смещение скелета гортани минимально;
(3) интубацию выполняет опытный специалист.
После выполнения трахеотомии или, в отдельных случаях, интубации, под наркозом проводится прямая ларингоскопия. Гортань осматривается на предмет оголения хрящей, гематом, разрывов слизистой, оценивается подвижность истинных голосовых складок. При осмотре подскладочного пространства оценивается состояние перстневидного хряща и трахеи. Для оценки степени повреждения пищевода выполняется прямая эзофагоскопия.
Особую сложность представляет оказание помощи детям с травмой дыхательных путей. Эндотрахеальная интубация несет с собой те же риски, что и у взрослых. Выполнить трахеотомию под местной анестезией испуганному травмированному ребенку невозможно. Поскольку насыщение артериальной крови кислородом у детей падает значительно быстрее, времени на раздумья значительно меньше. В таком случае для обеспечения проходимости дыхательных путей выполняется прямая бронхоскопия, а трахеотомия проводится при установленном бронхоскопе.
После восстановления дыхательной функции, выполнения ларингоскопии и оценки результатов КТ, следует повторно оценить необходимость проведения оперативного вмешательства. От него можно отказаться в тех случаях, когда у пациента имеются лишь отек, гематома, перелом щитовидного хряща без смещения, подвижность голосовых складок сохранена, а область передней комиссуры или свободные края голосовых складок не травмированы. После завершения анестезиологического пособия необходимо тщательное наблюдение за пациентом, лежащим на кровати с приподнятым головным концом. Состояние гортани оценивается в динамике, для этого удобнее всего использовать фиброларингоскоп. Трахеотомическая трубка удаляется, как только пациент может начать самостоятельно дышать.
При более тяжелых травмах показана хирургическая ревизия. Длительное время не существовало единого мнения о том, когда лучше проводить оперативное лечение. Некоторые авторы предлагали выжидать 3-5 дней. За это время отек мягких тканей уменьшается, а обнаружить разрывы слизистой оболочки значительно проще. Мы считаем, что оптимальным вариантом является как можно более раннее оказание хирургической помощи, поскольку при этом удается избежать инфицирования существующей открытой раны.
Для получения доступа к внутренней поверхности гортани выполняется тиротомия. Разрывы слизистой оболочки ушиваются 5-0 или 6-0 рассасывающимися швами. Проводится репозиция смещенных черпаловидных хрящей. В большинстве случаев для ушивания разрезов слизистой используются местные ткани. В случаях, когда травма крайне обширна, например, получена вследствие применения боевого оружия, для пластики дефектов внутренней поверхности гортани можно использовать регионарные слизистые лоскуты или кожные трансплантаты. После ушивания слизистой оболочки и мышц нужно восстановить переднюю комиссуру.
которые можно использовать при отсутствии готовых форм.
Для этого передний край истинной голосовой складки подшивается к внешней надхрящнице. Вне зависимости от того, используются стенты или нет (вопрос обсуждается ниже), пластика передней комиссуры необходима для восстановления формы голосовой щели и нормального голоса. Разрез после тиротомии ушивается нерассасывающимися швами, либо фиксирующей проволокой или скобами.
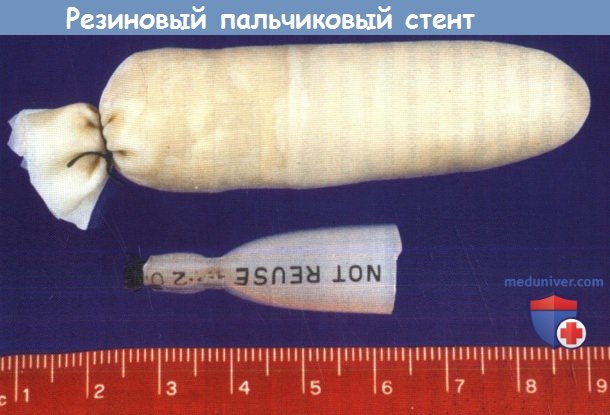
Рассматривая вопрос о применении стентов, взвешивают преимущества и риск дополнительной травмы слизистой оболочки. Использовать стенты рекомендуется в следующих случаях: при травмах затрагивающих переднюю комиссуру, обширных разрывах слизистой оболочки, оскольчатых переломах щитовидного хряща, а также в случаях, когда нормальную форму гортани не удается восстановить за счет открытой фиксации отломков. В данных случаях применение стентов снижает риск образования рубцов в области передней комиссуры, уменьшает вероятность формирования синехий вследствие обширных разрывов слизистой, улучшает поддержание нормальной структуры гортани в процессе заживления.
Если же открытой фиксации костных отломков не выполнялось, а внутренние травмы слизистой не были ушиты, использовать эндоларингеальные стенты нецелесообразно, поскольку и анатомия гортани, и полученные повреждения слишком сложны, чтобы на них значимо повлияло изолированное стентирование. Выбор стентов разнится от пальчиковых тампонов, наполненных поролоном, до промышленных стентов из полимеров силикона. При отсутствии готового стента его можно изготовить из пальца резиновой перчатки, набив марлей. Силиконовый стент можно сделать из интубационной трубки. Сначала трубку нужно обрезать, а затем поместить в автоклав и после нагревания придать ей нужную форму.
Все стенты должны быть изготовлены из мягких материалов, а форма примерно соответствовать форме гортани, т.к. это позволяет избежать дополнительной травматизации слизистой оболочки. Чтобы стент придавал гортани стабильность и препятствовал формированию спаек, он должен располагаться от уровня ложных голосовых складок до первого кольца трахеи. Желательно закрепить стент таким образом, чтобы потом его можно было удалить при эндоскопии. После наложения швов на разрывы слизистой, ушиваются подподъязычные мышцы и кожа, в рану устанавливается дренаж.
Во время проведения операции хирург может столкнуться с другими различными повреждениями. До одной трети перстневидного хряща или трахеи можно восстановить с помощью грудино-подъязычной мышцы и ее фасции. При потере трети щитовидного хряща или половины голосовой щели, нужно установить в гортань стент и ушить разрывы слизистой над стентом. Если в результате травмы произошла массивная потеря тканей гортани, а восстановить ее скелет при помощи фиксации и стентов невозможно, выполняется частичная или полная ларингэктомия. Выбор методики ларингэктомии зависит от объема потери тканей, в соответствии с принципами реконструктивной хирургии, которые применяются в онкологии.
Согласно крупным сериям случаев, необходимость в проведении полной ларингэктомии возникает очень редко. Рассматривать ее выполнение стоит в первую очередь при травмах, полученных во время военных действий.
в) Послеоперационный уход при травме гортани. Для профилактики инфицирования и снижения вероятности формирования грануляционной ткани мы назначаем антибиотики на 5-7 дней после операции. Тем не менее, нам неизвестны публикации, которые бы подтверждали послеоперационное применение антибиотиков. Головной конец кровати нужно поднять до приемлемого для пациента уровня, поскольку это помогает уменьшить выраженность отека. Мы рекомендуем пациенту вставать, как это позволяет сделать его состояние. Проводится стандартный уход за трахеостомой. Стент, установленный во время операции, нужно удалить как можно раньше, чтобы предотвратить избыточное повреждение слизистой.
Обычно мы удаляем стенты на 10-14 день после операции. Декануляцию можно выполнить сразу после удаления стента. Как минимум в течение года необходим регулярный осмотр, чтобы оценивать восстановление подвижности истинных голосовых складок и следить за тем, не формируется ли стеноз в области подскладочного пространства. Для профилактики рефлюкса обычно назначаются ингибиторы протонной помпы, т.к. рефлюксная болезнь способствует образованию рубцов в гортани. По возможности следует избегать использования назогастральных зондов, чтобы не провоцировать рефлюкс желудочного содержимого и предотвратить эрозию задней пластинки перстневидного хряща.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Источник
Травмы гортани
Травмы гортани чаще всего встречаются у автомобилистов, мотоциклистов, велосипедистов и бывают вызваны ударом шеей о руль. Травма может также возникнуть, если человек случайно либо намеренно проглотит кислоту или щелочь. Травмы возникают при попадании инородных тел в гортань.
Все травмы гортани принято подразделять на ушибы, раны, ожоги, вывихи и переломы хрящей. Переломы могут быть открытыми и закрытыми, иногда травма гортани может сочетаться с травмами соседних органов – глотки, пищевода, щитовидной железы.
Ушибы и сдавления. Причиной сдавления гортани может быть образование кровоизлияния (гематомы), ушибы возникают при ударе по передней поверхности шеи. При ушибах и сдавлениях нет ни наружных, ни внутренних разрывов, ран лил нарушения целостности гортани. Больные обычно жалуются на болевые ощущения и дискомфорт в области гортани, может быть припухлость.
Лечение: больной должен обязательно наблюдаться в условиях стационара, т.к. позже могут возникнуть осложнения. Назначается режим молчания, холод на шею, щадящую диету.
Раны относятся к открытым повреждениям, раны бывают резаные, колотые, огнестрельные и укушенные. Обычно через рану входит и выходит воздух, выделяются пенистая кровь и слизь. У больного наблюдается приступообразный кашель, нарушается дыхание и глотание, изменяется голос. Пища может попадать в дыхательные пути и выбрасываться через рану. Постепенно нарастает эмфизема легких, особенно при колотых ранах.
Лечение: проводится в стационаре. Проводится восстановление дыхания (трахеостомия), остановка кровотечения, хирургическая обработка и ушивание раны.
Ожоги гортани делят на термические и химические. Обычно они сочетаются с ожогами губ, полости рта, глотки и пищевода. Различают поверхностные ожоги I-II степени и глубокие — III степени.
Термические ожоги возникают в результате воздействия горячего воздуха, пара или жидкости, химические – кислот, щелочей (чаще всего уксусной кислоты, каустической соды), нашатырного спирта.
При термических ожогах определяется покраснение и отек слизистой оболочки гортани, при ожоге второй степени появляется серовато-белый налет, иногда образуются пузыри, наполненные серозной жидкостью. Наиболее тяжелые изменения при ожогах третьей степени, т.к. наблюдается некроз (омертвение) тканей. При химических ожогах наблюдается также картина общего отравления. Ожоги гортани могут в дальнейшем привести к образованию грубых рубцов и сужению просвета гортани.
Помощь и лечение: при термических ожогах назначаются болеутоляющие средства, щадящая диета. Внутривенно вводится 10-20% глюкоза и физиологический раствор натрия хлорида (0,9%). При химическом ожоге важно выяснить, каким веществом он вызван. Обязательно проводится промывание желудка и орошение глотки и гортани нейтрализующими средствами. При отравлении кислотами желудок промывают 4% раствором гидрокарбоната натрия (соды), при отравлении щелочами – слабыми растворами кислот. Для профилактики бактериальных осложнений применяются антибиотики.
Вывихи хрящей гортани. Вывихи, как правило, встречаются в комбинации с ранениями гортани или переломами ее хрящей. Вывих черпаловидного хряща сопровождается нарушением голоса и глотания. Полный вывих гортани может быть по отношению к трахее и по отношению к вышележащим отделам. Гортань при этом смещается в сторону с одновременным поворотом вокруг вертикальной оси. У больного сильно затруднено дыхание.
Лечение: проводится в ЛОР-стационаре. Назначается режим молчания, антибиотики, противовоспалительное лечение, местно – сосудосуживающие препараты. Хирургическое вмешательство производится при развитии сужения просвета гортани, затрудняющего дыхание.
Переломы хрящей гортани. Переломы хрящей гортани встречаются в основном у мужчин, реже у женщин и практически отсутствуют у детей в связи с тем, что у детей хрящи гортани более эластичны. Типичными переломами щитовидного хряща являются горизонтальный поперечный – перелом сразу обеих пластинок, оскольчатый перелом с вертикальным и горизонтально-вертикальным ходом трещин. При переломе перстневидного хряща обычно из передней части его кольца выламывается фрагмент. Переломы хрящей гортани бывают открытыми и закрытыми.
Сразу после травмы больной теряет сознание вследствие остановки дыхания от гортанного шока или удушья. У него появляется одышка с напряженным дыханием, мокрота с примесью крови, изменение или полное отсутствие голоса, боль в передней части шеи, кашель.
Отрывы. Результатом тупой или острой травмы передней поверхности шеи может быть отрыв гортани от подъязычной кости. Полные отрывы встречаются редко, частичные возникают довольно часто. При полном отрыве, если разорвана глоточная мускулатура, гортань опускается вниз, а подъязычная кость вверх и кпереди, глотание невозможно. Видно втяжение на месте подъязычной кости, а угол между подбородком и передней поверхностью шеи становится острым.
Лечение: хирургическое, проводится в ЛОР-стационаре.
Следует помнить, что при всех видах травм нарушается нормальное дыхание, изменяется голос, становится больно глотать, кашлять, иногда наблюдается кровохарканье. Эти симптомы могут проявиться как непосредственно после травмы, так и спустя некоторое время.
Первая помощь при травмах гортани. Если произошло повреждение гортани, необходимо быстро вызвать “Скорую” помощь. До приезда врача необходимо создать пострадавшему максимальный покой, надо придать полусидячее или сидячее положение, дать пососать кусочки льда. Пострадавший не должен говорить. При открытой травме гортани на рану нужно наложить стерильную или сухую чистую повязку. Пострадавший может сидеть или лежать, в зависимости от того, как ему легче дышать.
Травма гортани опасна и тем, что ее последствия могут проявиться спустя несколько месяцев или даже лет. В таких случаях человек жалуется на постоянные нарушения дыхания, глотания, изменение голоса, тогда необходимо восстановительное хирургическое лечение.
Травмы гортани чаще всего встречаются у автомобилистов, мотоциклистов, велосипедистов и бывают вызваны ударом шеей о руль. Травма может также возникнуть, если человек случайно либо намеренно проглотит кислоту или щелочь. Травмы возникают при попадании инородных тел в гортань.
Все травмы гортани принято подразделять на ушибы, раны, ожоги, вывихи и переломы хрящей. Переломы могут быть открытыми и закрытыми, иногда травма гортани может сочетаться с травмами соседних органов – глотки, пищевода, щитовидной железы.
Ушибы и сдавления. Причиной сдавления гортани может быть образование кровоизлияния (гематомы), ушибы возникают при ударе по передней поверхности шеи. При ушибах и сдавлениях нет ни наружных, ни внутренних разрывов, ран лил нарушения целостности гортани. Больные обычно жалуются на болевые ощущения и дискомфорт в области гортани, может быть припухлость.
Лечение: больной должен обязательно наблюдаться в условиях стационара, т.к. позже могут возникнуть осложнения. Назначается режим молчания, холод на шею, щадящую диету.
Раны относятся к открытым повреждениям, раны бывают резаные, колотые, огнестрельные и укушенные. Обычно через рану входит и выходит воздух, выделяются пенистая кровь и слизь. У больного наблюдается приступообразный кашель, нарушается дыхание и глотание, изменяется голос. Пища может попадать в дыхательные пути и выбрасываться через рану. Постепенно нарастает эмфизема легких, особенно при колотых ранах.
Лечение: проводится в стационаре. Проводится восстановление дыхания (трахеостомия), остановка кровотечения, хирургическая обработка и ушивание раны.
Ожоги гортани делят на термические и химические. Обычно они сочетаются с ожогами губ, полости рта, глотки и пищевода. Различают поверхностные ожоги I-II степени и глубокие — III степени.
Термические ожоги возникают в результате воздействия горячего воздуха, пара или жидкости, химические – кислот, щелочей (чаще всего уксусной кислоты, каустической соды), нашатырного спирта.
При термических ожогах определяется покраснение и отек слизистой оболочки гортани, при ожоге второй степени появляется серовато-белый налет, иногда образуются пузыри, наполненные серозной жидкостью. Наиболее тяжелые изменения при ожогах третьей степени, т.к. наблюдается некроз (омертвение) тканей. При химических ожогах наблюдается также картина общего отравления. Ожоги гортани могут в дальнейшем привести к образованию грубых рубцов и сужению просвета гортани.
Помощь и лечение: при термических ожогах назначаются болеутоляющие средства, щадящая диета. Внутривенно вводится 10-20% глюкоза и физиологический раствор натрия хлорида (0,9%). При химическом ожоге важно выяснить, каким веществом он вызван. Обязательно проводится промывание желудка и орошение глотки и гортани нейтрализующими средствами. При отравлении кислотами желудок промывают 4% раствором гидрокарбоната натрия (соды), при отравлении щелочами – слабыми растворами кислот. Для профилактики бактериальных осложнений применяются антибиотики.
Вывихи хрящей гортани. Вывихи, как правило, встречаются в комбинации с ранениями гортани или переломами ее хрящей. Вывих черпаловидного хряща сопровождается нарушением голоса и глотания. Полный вывих гортани может быть по отношению к трахее и по отношению к вышележащим отделам. Гортань при этом смещается в сторону с одновременным поворотом вокруг вертикальной оси. У больного сильно затруднено дыхание.
Лечение: проводится в ЛОР-стационаре. Назначается режим молчания, антибиотики, противовоспалительное лечение, местно – сосудосуживающие препараты. Хирургическое вмешательство производится при развитии сужения просвета гортани, затрудняющего дыхание.
Переломы хрящей гортани. Переломы хрящей гортани встречаются в основном у мужчин, реже у женщин и практически отсутствуют у детей в связи с тем, что у детей хрящи гортани более эластичны. Типичными переломами щитовидного хряща являются горизонтальный поперечный – перелом сразу обеих пластинок, оскольчатый перелом с вертикальным и горизонтально-вертикальным ходом трещин. При переломе перстневидного хряща обычно из передней части его кольца выламывается фрагмент. Переломы хрящей гортани бывают открытыми и закрытыми.
Сразу после травмы больной теряет сознание вследствие остановки дыхания от гортанного шока или удушья. У него появляется одышка с напряженным дыханием, мокрота с примесью крови, изменение или полное отсутствие голоса, боль в передней части шеи, кашель.
Отрывы. Результатом тупой или острой травмы передней поверхности шеи может быть отрыв гортани от подъязычной кости. Полные отрывы встречаются редко, частичные возникают довольно часто. При полном отрыве, если разорвана глоточная мускулатура, гортань опускается вниз, а подъязычная кость вверх и кпереди, глотание невозможно. Видно втяжение на месте подъязычной кости, а угол между подбородком и передней поверхностью шеи становится острым.
Лечение: хирургическое, проводится в ЛОР-стационаре.
Следует помнить, что при всех видах травм нарушается нормальное дыхание, изменяется голос, становится больно глотать, кашлять, иногда наблюдается кровохарканье. Эти симптомы могут проявиться как непосредственно после травмы, так и спустя некоторое время.
Первая помощь при травмах гортани. Если произошло повреждение гортани, необходимо быстро вызвать “Скорую” помощь. До приезда врача необходимо создать пострадавшему максимальный покой, надо придать полусидячее или сидячее положение, дать пососать кусочки льда. Пострадавший не должен говорить. При открытой травме гортани на рану нужно наложить стерильную или сухую чистую повязку. Пострадавший может сидеть или лежать, в зависимости от того, как ему легче дышать.
Травма гортани опасна и тем, что ее последствия могут проявиться спустя несколько месяцев или даже лет. В таких случаях человек жалуется на постоянные нарушения дыхания, глотания, изменение голоса, тогда необходимо восстановительное хирургическое лечение.
Источник