- Реберный хондрит (синдром Титце)
- Причины
- Симптомы
- Диагностика
- Лечение
- Первое ребро с грудиной соединяется при помощи
- Видео урок №1 анатомии первого ребра
- Видео урок №2 анатомии ребра
- Первое ребро с грудиной соединяется при помощи
- Соединения ребер с позвонками
- Первое ребро с грудиной соединяется при помощи
- Основные теории возникновения данных деформаций.
- Воронкообразная деформация ГК.
- Клиника.
- Лечение.
- Килевидная деформация грудной клетки.
- Клиника.
- Лечение.
- Плоская грудная клетка.
- Лечение.
Реберный хондрит (синдром Титце)
Реберный хондрит (синдром Титце)
Реберный хондрит очень часто называют синдромом Tитце. Синдром Титце — редкое воспалительное заболевание, характеризующееся болью в груди и набуханием хряща в области крепления второго или третьего ребра к грудине . Боль возникает остро и бывает иррадиация в руку, в плечо .Болеют как мужчины, так и женщины чаще в возрасте от 20 до 40 лет. Встречается в основном у людей, работа которых связана с физическими нагрузками или спортсменов.
Причины
Симптомы
Болям в груди, связанным с реберным хондритом, как правило, предшествуют физические перегрузки, небольшие травмы или острые респираторные инфекции верхних дыхательных путей.
- Боль, как правило, появляется остро и локализуется в передней области грудной клетки. Боль может иррадиировать вниз или чаще в левую половину грудной клетки.
- Наиболее частая локализация боли — область четвертого, пятого и шестого ребра. Боль усиливается при движении туловища или при глубоком дыхании. И, наоборот, происходит уменьшение болей в покое и при неглубоком дыхании.
- Болезненность, которая четко выявляется при пальпации (нажатии в области крепления ребер к грудине). Это является характерной особенностью хондрита и отсутствие этого признака говорит о том, что диагноз реберного хондрита маловероятен.
Когда причиной реберного хондрита является послеоперационная инфекция, то можно заметить отечность, красноту и/ или выделение гноя в области послеоперационной раны.
Учитывая, что симптоматика хондрита нередко похожа на неотложные состояния, необходимо экстренно обратиться за медицинской помощью в случаях:
- Проблемы с дыханием
- Высокая температура
- Признаки инфекционного заболевания (отечность, краснота в области крепления ребер)
- Боль в грудной клетке постоянного характера, сопровождающаяся тошнотой, потоотделением
- Любая боль в грудной клетки без четкой локализации
- Усиление болей на фоне лечения
Диагностика
Основой диагностики является история болезни и внешний осмотр. Характерным для этого синдрома является болезненность при пальпации в области крепления 4-6 ребра.
Рентгенография (КТ, МРТ) обычно малоинформативна для диагностики этого синдрома и применяется только для дифференциальной диагностики с другими возможными причинами болей в грудной клетке (онкологические заболевания, заболевания легких и т.д.). ЭКГ, лабораторные исследования необходимы для исключения заболеваний сердца или инфекций. Диагноз реберного хондрита выставляется в последнюю очередь после исключения всех возможных других причин (особенно заболеваний сердца).
Лечение
Если диагноз верифицирован, то лечение заключается в назначении НПВС на короткое время, физиотерапии, ограничение на некоторый период времени физических нагрузок, иногда инъекции в область локализации боли анестетика совместно со стероидом.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Источник
Первое ребро с грудиной соединяется при помощи
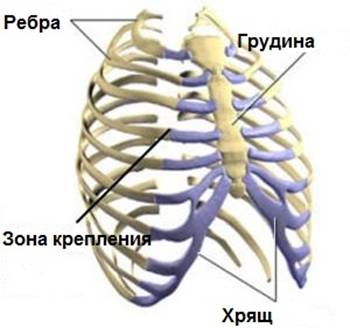
Ребер на каждой стороне 12. Все они своими задними концами соединяются с телами грудных позвонков. Передними концами 7 верхних ребер соединяются непосредственно с грудиной. Это истинные ребра, costae verae. Три следующих ребра (VIII, IX и X), присоединяющиеся своими хрящами не к грудине, а к хрящу предыдущего ребра, называются ложными ребрами, costae spuriae. Ребра XI и XII передними концами лежат свободно — колеблющиеся ребра, costae fluctuantes.
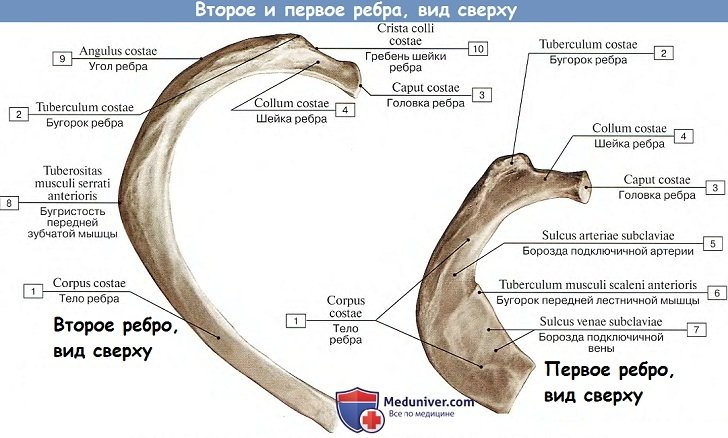
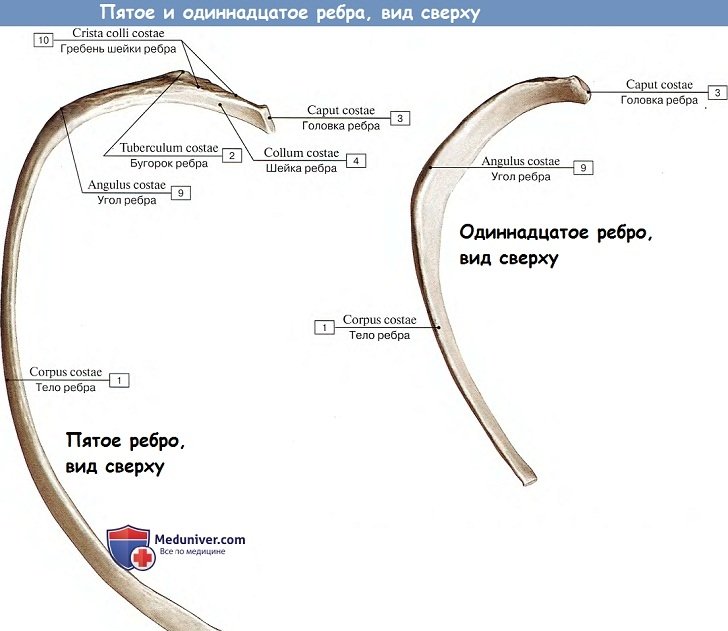
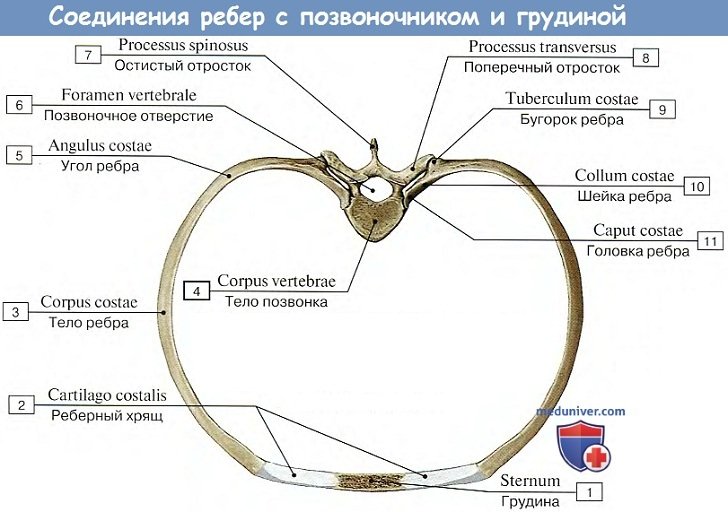
Ребра, costae, представляют узкие изогнутые пластинки, состоящие в своей задней, наиболее длинной, части из кости, os costale, относящейся к длинным губчатым костям, а в передней, более короткой, из хряща, cartilago costalis. На каждом костном ребре различают задний и передний концы, а между ними тело ребра, corpus costae. Задний конец имеет утолщение, головку ребра, caput costae, с суставной поверхностью, разделенной гребешком, посредством которой ребро сочленяется с телами позвонков.
У I, XI и XII ребер суставная поверхность гребешком не разделяется. За головкой следует суженная часть — шейка ребра, collum costae, на верхнем краю которой проходит продольный гребешок, crista colli costae, отсутствующий у I и последнего ребра. У места перехода шейки в тело ребра находится бугорок ребра, tuberculum costae, с суставной поверхностью для сочленения с суставной поверхностью поперечного отростка соответствующего позвонка. На XI и XII ребрах бугорок отсутствует, так как эти ребра не сочленяются с поперечными отростками последних грудных позвонков.
Видео урок №1 анатомии первого ребра
Латерально от бугорка ребра изгиб ребра резко изменяется, и на этом месте на теле ребра сзади находится угол ребра, angulus costae. У I ребра angulus costae совпадает с бугорком, а на остальных ребрах расстояние между бугорком и реберным углом увеличивается до XI ребра, а на XII угол исчезает. На внутренней поверхности средних ребер вдоль нижнего края имеется борозда, sulcus costae, по которой проходят межреберные сосуды.
На верхней поверхности I ребра замечается практически важный бугорок, tuberculum m. scaleni anterioris, служащий местом прикрепления передней лестничной мышцы, m. scalenus anterior. Тотчас позади этого бугорка можно видеть небольшую борозду, sulcus a. subcldviae, в которую ложится подключичная артерия, перегибаясь через I ребро. Впереди бугорка находится другая, более плоская борозда для подключичной вены, sulcus v. subclaviae.
У взрослых на передних рентгенограммах ясно видны все 12 пар ребер, при этом передние части ребер наслаиваются на задние, пересекаясь между собой. Чтобы разобраться в этих наслоениях, надо иметь в виду, что задние части ребер связаны с позвоночным столбом и расположены косо — вниз и латерально. Передние части наклонены вниз, но в обратном направлении — медиально. Вследствие перехода костной ткани в хрящевую тени передних концов ребер как бы обрываются. На рентгенограммах заметны головки и шейки ребер, накладывающиеся на тело, и поперечные отростки соответствующих им позвонков. Около поперечных отростков видны также бугорки ребер и их сочленения.
Из вариантов развития ребер большое практическое значение имеют так называемые добавочные ребра (VII шейное ребро и I поясничное); XII пара ребер как образование рудиментарное варьирует сильнее других ребер. Различаются две формы XII ребер: саблеобразная, при которой длинное ребро наклонено вниз, и стилетообразная, когда маленькое короткое ребро расположено горизонтально. XII ребро может отсутствовать.
Видео урок №2 анатомии ребра
Редактор: Искандер Милевски. Дата обновления публикации: 21.07.2021
Источник
Первое ребро с грудиной соединяется при помощи
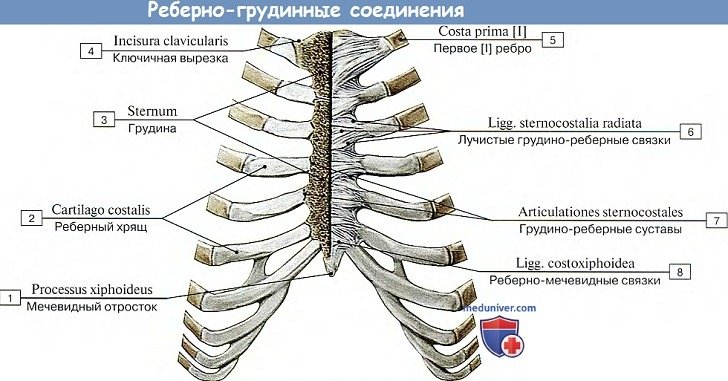
Соединения ребер с грудиной. Хрящевые части 7 истинных ребер соединяются с грудиной при посредстве симфизов или, чаще, плоских суставов, articulatibnes sternocostales. Хрящ I ребра непосредственно срастается с грудиной, образуя синхондроз.
Спереди и сзади эти суставы подкрепляются лучистыми связками, ligg. sternocostalia radiata, которые на передней поверхности грудины вместе с ее надкостницей образуют плотную оболочку, membrana sterni.
Каждое из ложных ребер (VIII, IX и X) соединяется передним концом своего хряща с нижним краем вышележащего хряща при помощи плотного соединительнотканного сращения (синдесмоза).
Между хрящами VI, VII, VIII, а иногда и V ребра имеются сочленения, называемые artt. interchondrales, суставной капсулой которых служит надхрящница.
Соединения ребер с грудиной и art. sternoclavularis получают питание из a. thoracica interna. Венозный отток — происходит в одноименные вены. Отток лимфы осуществляется по глубоким лимфатическим сосудам в nodi lymphatici parasternals et cervicales profundi. Иннервация обеспечивается rr. anteriores nn. intercostales.
Соединения ребер с позвонками
1. Artt. capitis costae образованы сочленовными поверхностями головок ребер и foveae costales грудных позвонков. Суставные поверхности головок ребер от II до X ребра сочленяются каждая с foveae costales двух соседних позвонков, причем от гребешка головки ребра идет к межпозвоночному диску внутрисуставная связка, lig. capitis costae intraarticular, делящая полость сочленения на 2 отдела. Сочленения I, XI и XII ребра не имеют lig. intraarticulare.
2. Artt. costotransversariae образуются между бугорками ребер и реберными ямками поперечных отростков. У последних 2 ребер (XI и XII) эти суставы отсутствуют.
Artt. costotransversariae укрепляются вспомогательными связками, ligg. costotransversaria. Оба сочленения ребер с позвонками действуют как единый комбинированный сустав (вращательный) с осью вращения, проходящей вдоль шейки ребра.
Таким образом, ребра соединяются с позвонками и грудиной при помощи всех видов соединений. Здесь имеются синартрозы в виде синдесмозов (различные связки) и синхондрозов, симфизы (между некоторыми реберными хрящами и грудиной) и диартрозы (между ребрами и позвонками и между II — V реберными хрящами и грудиной). Наличие всех видов соединений, как и в позвоночном столбе, отражает линию эволюции и является функциональным приспособлением.
Источник
Первое ребро с грудиной соединяется при помощи
- Воронкообразная деформация ГК.
- Килевидная деформация ГК.
- Аномалии развития рёбер и грудины (аплазия и гипоплазия).
- Генетические заболевания (синдромы Марфана, Элерса – Данлоса, Турнера и др.). В их симптомокомплекс входит патология ОДА, в том числе деформация ГК.
Наиболее часто встречаются первые две в соотношении 10:1.
В литературе описано около 30-и теорий возникновения данных деформаций.
Основные теории возникновения данных деформаций.
- Аномалии внутриутробного развития: задержка роста тканей, нарушение процесса нормального слияния тканей в период 6-9 недель, нарушение дифференцировки тканей (различные дисплазии): расщепление грудины, сращения и дефекты рёбер, аномалии грудных мышц.
- Метаболические ферментопатии, связанные с нарушением с синтезом гликозаминогликанов, что ведёт к нарушению образования и развития соединительных тканей.
- Аномалия диафрагмы (недоразвитие её переднего отделов).
Воронкообразная деформация ГК.
ВГК – это деформация ГК, характеризующаяся вдавлением её срединной части и эпигастральной области. Участок наибольшего западения приходится на тело грудины и мечевидный отросток. Деформация распространяется на всю хрящевую часть рёбер, а у детей старше 10 лет затрагивает и костную часть.
Классификация по В.Н. Кондрашину.
По форме: Обычная и плосковоронкообразная.
По виду деформации: симметрична и ассиметричная (лево- и правосторонняя).
По степени (глубине) деформации:
I степень 0.7-1.
II степень 0.7-0.5.
III степень менее 0.5.
Степень деформации устанавливается по рентгенографии, выполненной в боковой проекции. По рентгенограмме замеряется наименьшее и наибольшее расстояние от задней поверхности грудины до передней поверхности тел грудных позвонков.
Степень деформации = наименьшее расстояние/наибольшее расстояние.
По стадии заболевания: компенсированная, субкомпенсированная, декомпенсированная.
Клиника.
В стадии компенсации ВГК проявляется только, как косметический дефект. Функциональные нарушения со стороны дыхательной и сердечно-сосудистой систем отсутствуют. Физическая нагрузка переносится хорошо.
В стадии субкомпенсации присоединяются умеренно выраженные функциональные нарушения со стороны дыхательной и сердечно-сосудистой систем. Плохо переносится физическая нагрузка, отмечается дискомфорт в проекции сердца и пародоксальное дыхание, связанное с аномалиями диафрагмы. Пародоксальное дыхание нарушает экскурсию ГК и уменьшает лёгочную вентиляцию, что ведёт к функциональным нарушениям в малом кругу кровообращения за счёт хронической гипоксемии и возникновению частых бронхо-лёгочных заболеваний.
В стадии декомпенсации деформация ГК выражена, отмечаются значительные функциональные нарушения со стороны сердечно-сосудистой и дыхательной систем.
Лечение.
Оперативное лечение при 2 и 3 степенях деформации. Оптимальный возраст 5-7 лет т.к.
- Лучшие результаты в связи с неоконченным формированием скелета.
- Отсутствие значительных функциональных нарушений и вторичных деформаций со стороны ГК и позвоночника.
- Более лёгкая техника выполнения.
- Более гладкое течение послеоперационного течения.
Применяют различные варианты торакопластики. На сегодня известно более 30-и методов и их модификаций.
Килевидная деформация грудной клетки.
КГК – деформация ГК, характеризующаяся заметным выступлением грудины, горизонтальным расположением рёбер, увеличением передне-заднего размера ГК, образованием грудинно-рёберного горба.
В первые три года жизни деформация малозаметна и редко выявляема. В периоды роста происходит нарушение правильного развития структур ГК и деформация становится хорошо заметной.
Классификация по Г.А. Баирову и А.А. Фокину.
- Манубриокостальный тип.
- Корпорокостальный тип.
- Костальный тип.
Значительно чаще встречается второй тип.
Клиника.
Манубриокостальный тип характеризуется выступлением вперёд рукоятки и верхней части тела грудины, 2-3 рёберных хрящей.
Корпорокостальный тип. В зависимости от формы грудины (прямая, выпуклая, жеклобоватая), размеров угла в местах соединения рёбер с грудиной, степени прогиба 5-10 рёбер различают 4 формы КГК: линейную, круглую, пирамидальную и трапециевидную. Рёбра в краниальной части проходят более горизонтально. На уровне грудины рёберные хрящи приподнимаются вертикально, опускаются желобообразно или гребневидно выступают вперёд. Для круглой формы характерен больший изгиб её средней части или средней и нижней. При пирамидальной форме грудина с деформированными рёбрами направлена косо вниз и кпереди по прямой линии от рукоятки к мечевидному отростку. В динамике возможен переход круглой формы в пирамидальную.
Описанные типы ГК бывают симметричными и асимметричными.
Костальный тип характеризуется боковым выпячиванием ГК за счёт чрезмерного роста рёбер с одной стороны. Грудина может ротироваться в противоположную деформации сторону. Рёбра со здоровой стороны либо не деформированы, либо западают.
У детей до 10 лет функциональные нарушения выражены слабо. После 10 лет отмечается уменьшение ЖЁЛ, увеличен минутный объём дыхания (объём воздуха, вдыхаемого за 1 мин.). Отмечаются функциональные нарушения со стороны сердца.
Лечение.
Оперативное при всех типах. Оптимальный возраст 10-13 лет. Применяют различные виды торакопластики.
Плоская грудная клетка.
ПГК – это отклонение от нормы формы грудинно-рёберного комплекса, сплющенного в передне-заднем направлении.
Классификация по Волански.
Три степени уплощения: несколько уплощённая ГК, плоская ГК и чрезмерно плоская ГК.
Лечение.
- Лечебная физкультура. Дыхательная гимнастика.
- Укрепление мышц спины и плечевого пояса.
- Плавание.
- В ряде случаев торакопластика.
Статью подготовил врач-ортопед детской клиники Тигренок Кравченков Павел Вячеславович
Источник