Первая врачебная помощь при отравлении фосгеном
К удушающим относятся вещества, поражающие главным образом легочные ткани и вызывающие отек легких. Речь идет о следующих соединениях: CG — фосген (карбонилхлорид, дихлорангидрид угольной кислоты); DP — дифосген (трихлорметилхлорформиат, трихлорметилхлоркарбонат); CL — хлор; PS — хлорпикрин.
Лучше всего среди них известен фосген. Вещества этой группы раздражают бронхи, трахею, гортань, глотку и нос, а это вместе с острым отеком легких приводит к ощущению удушья.
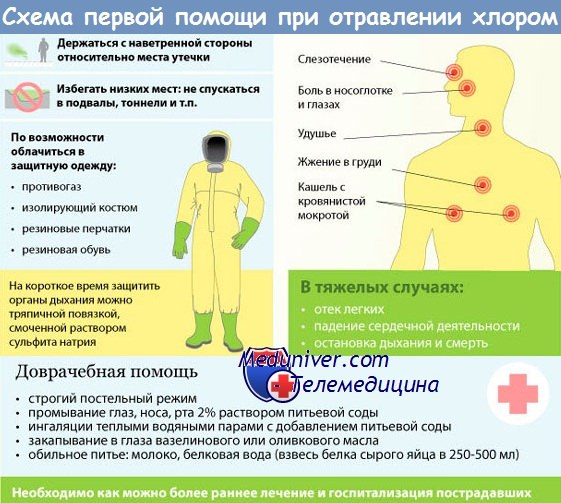
Хлор рассмотрен также в отдельной статье о загрязнении воздуха.
а) Отравление хлорпикрином. Хлорпикрин (CCl3NО2) — это бесцветная, слегка маслянистая жидкость, применяемая в качестве фумиганта для обработки зерна, почвенного инсектицида и БОВ. Она вызывает сильное раздражение глаз, слизистых оболочек и легких. Летальная экспозиция для человека соответствует примерно 119 млн-1 в течение 30 мин, а смерть наступает от отека легких. Остатки аэрозоля на объектах могут вызывать сухой кашель.
б) Предельно допустимые концентрации. В США Национальный институт техники безопасности и гигиены труда/Управление по технике безопасности и гигиене труда (NIOSH/OSHA) установили следующие средневзвешенные по времени производственные ПДК:
Хлор 0,15 млн -1 (1,5 мг/м 3 );
Хлорпикрин 0,1 млн -1 (0,7 мг/м 3 );
Фосген 0,1 млн -1 (0,4 мг/м 3 ).
— История вопроса. Хлор — первое вещество, использованное в качестве наступательного оружия и открывшее саму эру химических войн: 22 апреля 1915 г. германская армия накрыла войска Антанты зеленовато-желтым облаком, убившим 5000 человек и уложившим в госпитали еще 10 000. Под Ипром 22 декабря 1915 г. немцы применили второе в истории БОВ — фосген, отравив им 1069 человек, из которых 116 умерли от острого отека легких.
Более 80 % всех жертв БОВ в первую мировую войну вызвано именно этим веществом. Дифосген, в принципе представляющий собой соединение фосгена с хлороформом, разработан уже после ее окончания с целью «улучшения» фосгена, но в 30-е годы его производство было свернуто с появлением веществ нервно-паралитического действия. Хлорпикрин применяли во время первой мировой войны как БОВ, раздражающее кожу и слизистые.
в) Отравление фосгеном и дифосгеном:
— Физические свойства. Фосген при комнатной температуре и атмосферном давлении представляет собой бесцветный газ с запахом свежего сена. Он тяжелее воздуха, поэтому в зависимости от погодных условий может скапливаться на некоторое время в траншеях, низинах и древесно-кустарниковых зарослях.
— Защита. Адекватную защиту против веществ удушающего действия обеспечивает стандартный полевой противогаз или пылеулавливающий фильтр.
— Дозы:
1. Уровень экспозиции ниже 25 млн-1/мин считается безвредным.
2. Экспозиция к низким дозам (50—150 млн-1/мин) требует ингаляционного или системного введения стероидов пострадавшим и наблюдения за ними как минимум в течение 8 ч, после чего, если рентгенограмма грудной клетки нормальная, их можно выписывать. Если рентгеновское оборудование недоступно, наблюдение продлевают до 24 ч.
3. Экспозиция к уровням фосгена выше 150 млн-1/мин индуцирует клинический отек легких, а выше 300 млн -1 /мин опасна для жизни.
— Механизм действия фосгена и дифосгена:
Дыхательная система. Массивному отеку легких предшествуют поражение бронхиального эпителия, развитие эмфизематозных очагов, дольковых ателектазов и отек околососудистой соединительной ткани. Трахея и бронхи после экспозиции к фосгену обычно выглядят нормально. Это резко контрастирует с картиной отравления хлором или хлорпикрином, когда эпителиальная выстилка обеих этих структур бывает сильно повреждена и слущивается.
— Клиника отравления фосгеном и дифосгеном:
1. Начальный период. Сначала бывает слабое раздражение глаз и глотки с кашлем, нехваткой воздуха, чувством стеснения в груди, тошнотой, иногда рвотой, головной болью и слезотечением.
2. Латентный период. Затем следует латентный период продолжительностью от 30 мин до 48 ч, когда пациент относительно бессимптомен и при объективном обследовании грудной клетки признаков поражения не выявляется.
3. Отек легких. Затем, если отравление сильное, быстро развивается отек легких с учащенным поверхностным дыханием, цианозом и болезненным приступообразным кашлем, приводящим к отхаркиванию обильной пенистой, белой или желтоватой жидкости. Обследование грудной клетки демонстрирует прогрессирующее ослабление дыхательных шумов с булькающими хрипами по всей области легких. Усиливаются общее недомогание, состояние тревоги, одышка и цианоз. Гиповолемия, гипоксия и недостаточность кровообращения могут привести к летальному исходу.
Рентгенограмма грудной клетки примерно в середине клинического латентного периода иногда позволяет выявить начало токсического отека легких гораздо раньше, чем он станет симптоматическим. В фирме Bayer в Германии используют персональные фосгеновые дозиметры.
— Диагностика. Раздражение носа и глотки фосгеном можно спутать с инфекцией верхних дыхательных путей. Затрудненное дыхание и жалобы на стеснение в груди позволяют также подозревать отравление нервно-паралитическим веществом или острый приступ астмы. Некардиогенный отек легких можно принять за отек, связанный с сердечной недостаточностью. Диагноз зависит от подтверждения экспозиции к фосгену в анамнезе. Клиническое состояние коррелирует с газовым составом артериальной крови. Ранняя диагностика промышленной передозировки фосгена затруднительна. Обоняние выявить такую экспозицию не позволяет.
Существенные изменения уровня гемоглобина, гематокрита, РаО2, РаСО2 и рН часто появляются только ближе к концу клинически латентного периода.
— Лечение отравления фосгеном и дифосгеном: Поддерживающая терапия:
1. Показаны покой и тепло: покой во время латентной стадии очень важен, поскольку любая активность в период между экспозицией и появлением легочной симптоматики повышает вероятность летального исхода.
2. При кашле: кодеина фосфат (30—60 мг).
3. Кислород: по возможности увлажненный. Своевременное использование перемежающегося положительного давления, положительного давления в конце выдоха (ПДКВ), маски («ПДКВ-маски») или, если необходимо, интубации с дыхательным аппаратом или без него может отсрочить или свести к минимуму отек легких и облегчить гипоксемию.
4. Седатация: не применяйте седативных средств, пока не обеспечена адекватная оксигенация и не подготовлено оборудование для вспомогательного дыхания на случай необходимости. Атропин, барбитураты, аналептики и антигистаминные средства противопоказаны.
5. Антибиотики: используются только при развитии бактериального бронхита или пневмонита, но не профилактически.
6. Диуретики при токсическом отеке легких малоэффективны, но они бывают полезны в сочетании с ПДКВ в плане уменьшения интерстициального отека.
Специфические средства. Стероиды, примененные вскоре (желательно в течение 15 мин) после экспозиции, могут уменьшить тяжесть отека. Когда он уже начал развиваться, они гораздо менее эффективны. Первая доза в 5 раз выше обычно используемой при астме. Затем в течение 12 ч применяют половину этой дозы, а в следующие 72 ч, пока риск отека легких не исчезнет, — стандартную противоастматиче-скую дозу.
Рекомендуются: бетаметазона валерат, беклометазона дипропионат или дексаметазона натрия фосфат.
Схема применения стероидов:
1. Ингаляция (дексаметазона натрия фосфата): 4 дозы-нажима (на головку аэрозольного баллончика) сразу, а затем по одному каждые 3 мин, пока не пройдет чувство раздражения. После этого по 5 нажимов с интервалом 15 мин, пока не кончится содержимое стандартного ингалятора. Затем в течение дня 1 нажим в час и по 5 нажимов каждые 15 мин до 30 нажимов в сумме перед отходом ко сну.
Такую схему повторяют ежедневно как минимум в течение 5 сут или дольше, если возникают аномалии, например признаки отека легких или инфильтраты на рентгенограмме грудной клетки, после чего ингаляции можно отменить. Если выздоровление идет медленно, свести дозу к 6 нажимам в день до полной нормализации состояния.
2. Если используется беклометазона или бетаметазона дипропионат, как можно быстрее проводят ингаляцию 10 доз-нажимов «разбрызгиваний» стероида из аэрозольного ингалятора. Следующие 10 ч применяют по 5 нажимов 1 раз в час, затем в течение как минимум 5 сут — 1 нажим ежечасно круглосуточно. Системная терапия: сначала внутривенно 20 мг бетаметазона или эквивалент этой дозы; повторяют внутривенно или внутримышечно каждые 6 ч в течение 24 ч и снижают дозу на протяжение следующих 5 сут.
3. Системная стероидная терапия.
Начинают как можно быстрее после экспозиции с 2 г метилпреднизолона внутривенно или внутримышечно (или с эквивалента этой дозы), повторяют через 6 и 12 ч. Затем вводят эту дозу с интервалом 12 ч от 1 до 5 сут в зависимости от тех же критериев, что и при стероидной ингаляционной терапии. Можно назначить антибиотики и противогрибковые средства для предупреждения инфекции и грибковой суперинфекции. Альтернативная схема системного лечения следующая:
День 1 1000 мг преднизолона внутривенно;
День 2 и 3800 мг преднизолона внутривенно;
День 4 и 5700 мг преднизолона внутривенно;
День 6 Если рентгенограмма грудной клетки остается нормальной, начинают быстро снижать дозу.
В острой стадии бронхоспазма могут потребоваться адреналин и кислород. Применяют также отхаркивающие средства.
Антидоты. Антидоты для фосгена не известны.
Перечный аэрозоль. Главный ингредиент перечного аэрозоля — экстракт кайенского перца. Известны отдельные сообщения о тяжелом поражении легких и летальном исходе после его применения. Необходимы дальнейшие клинические исследования с контролем.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Источник
Отравления
Правила поведения
Отравления, пути попадания ядов в организм
Токсическое вещество может попасть в организм человека четырьмя путями.
1. Через пищеварительный тракт. Отравление через пищеварительный тракт чаще всего происходит при попадании токсических веществ в организм через рот. Это могут быть топливо, лекарственные препараты, моющие средства, пестициды, грибы, растения и т.д.
2. Через дыхательные пути. Газообразные токсические вещества попадают в организм при вдохе. К ним относятся газы и пары, например, угарный газ, хлор. Использование различных видов клея, красителей, растворителей, очистителей в определенных условиях также может приводить к отравлениям через дыхательные пути.
3. Через кожу и слизистые оболочки. Токсические вещества, проникающие через кожный покров, могут содержаться в некоторых растениях, растворителях и средствах от насекомых.
4. В результате инъекции. Инъецируемые токсические вещества попадают в организм при укусе или ужаливании насекомыми, животными и змеями, а также при введении яда, лекарства или наркотиков шприцем.
Признаки острого отравления
Основные проявления отравлений.
•Особенности места происшествия – необычный запах, открытые или опрокинутые емкости с химическими веществами, открытая аптечка с рассыпанными таблетками, поврежденное растение, шприцы и т.д.
•Общее болезненное состояние или вид пострадавшего; признаки и симптомы внезапного приступа заболевания.
•Внезапно резвившиеся тошнота, рвота, понос, боли в груди или животе.
•Затруднение дыхания, потливость, слюнотечение.
•Потеря сознания, мышечные подергивания и судороги, ожоги вокруг губ, на языке или на коже, неестественный цвет кожи, раздражение, ранки на ней.
•Странная манера поведения человека, необычный запах изо рта.
Оказание первой помощи при попадании отравляющих веществ в организм через дыхательные пути, пищеварительный тракт, кожу
Отравления проще предупредить, чем оказывать первую помощь. Для предупреждения случаев отравлений рекомендуется использовать при работе с ядами средства индивидуальной защиты (респираторы, перчатки, защитную одежду); держать все лекарства, хозяйственные средства, ядовитые растения и прочие опасные вещества вне доступности от детей; относиться ко всем хозяйственным и лекарственным веществам как к потенциально опасным; хранить все продукты и химические вещества в их фабричных упаковках с соответствующим названием; использовать специальные символы для ядовитых веществ и объяснить детям, что они обозначают; не употреблять в пищу просроченные продукты или продукты, качество которых вызывает сомнения, удостовериться, чтобы они не попали к детям.
Для профилактики отравлений необходимо соблюдать все предупреждения, указанные на наклейках, ярлыках и плакатах с инструкциями по технике безопасности, и следовать описанным там мерам предосторожности.
Общие принципы оказания первой помощи при отравлении.
— Прекратить поступление яда в организм пострадавшего (например, удалить из загазованной зоны).
— Опросить пострадавшего и попытаться выяснить, какой вид отравляющего вещества был принят, в каком количестве и как давно. Выяснение этих вопросов может облегчить оказание первой помощи, диагностику и интенсивную терапию отравления квалифицированными специалистами в дальнейшем. Если ядовитое вещество неизвестно, собрать небольшое количество рвотных масс для последующей медицинской экспертизы.
— Попытаться удалить яд (спровоцировать рвоту, стереть или смыть токсическое вещество с кожи и т.д.).
— Оценить состояние пострадавшего и оказать первую помощь в зависимости от его тяжести.
Первая помощь при отравлении через рот – попытаться удалить ядовитое вещество. Для этого можно рекомендовать пострадавшему вызвать рвоту, выпив большое количество воды (5-6 стаканов) и надавив двумя пальцами на корень языка. Следует вызвать рвоту как можно в более короткий срок после приема вещества, способного вызвать отравление.
Рвоту нельзя вызывать, если пострадавший находится без сознания. После рвоты необходимо посоветовать пострадавшему выпить еще 5-6 стаканов воды, чтобы уменьшить концентрацию ядовитого вещества в желудке и, при необходимости, вызвать рвоту повторно. До прибытия скорой медицинской помощи необходимо контролировать состояние пострадавшего.
Первая помощь при отравлении через дыхательные пути – убедиться, что место происшествия не представляет опасности, при необходимости следует использовать средства индивидуальной защиты. Надо изолировать пострадавшего от воздействия газа или паров, для этого нужно вынести (вывести) пострадавшего на свежий воздух.
При отсутствии сознания необходимо придать пострадавшему устойчивое боковое положение, а при отсутствии дыхания надо приступить к проведению сердечно-легочной реанимации в объеме давления руками на грудину пострадавшего и вдохов искусственного дыхания, при этом следует использовать маску с одноходовым клапаном ил устройство для искусственного дыхания.
Первая помощь при отравлении через кожу – снять загрязненную одежду, удалить яд с поверхности кожи промыванием, при наличии повреждений кожи – наложить повязку.
Источник