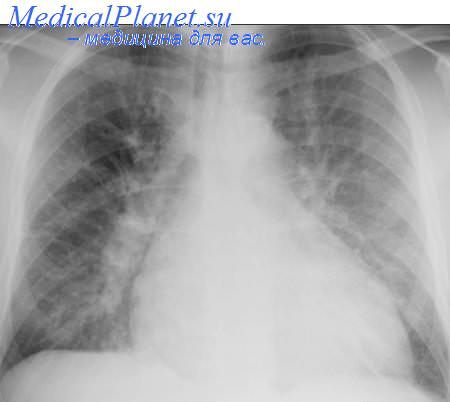
- Первая врачебная помощь при отеке легкого
- Алгоритм применения негликозидных инотропных средств (отек легких, кардиогенный шок):
- 47. Оказание врачебной помощи при остром отёке легких.
- Первая врачебная помощь при отеке легкого
- Отек легких
- Оценка состояния
- Прогноз заболевания
- Диагностика
- Симптомы отека легких
- Причины отека легких
- Виды отека легких
- Кардиогенный отек (сердечный отек)
- Гемодинамические условия кардиогенного отека
- Токсический отек легких
- Некардиогенный отек легких
- Последствия отека легких
- Неотложная помощь при отеке легких
- Основные осложнения после оказания неотложной помощи
- Лечение отека легких
- Алгоритм лечения отека легких
Первая врачебная помощь при отеке легкого
Острая сердечная недостаточность является жизнеугрожающим состоянием, которое требует неотложной медицинской помощи. Несвоевременное и неадекватное лечение неминуемо ведет к смерти, т.е. первоочередная цель — это спасение жизни пациента и только потом нормализация электролитов и биохимических маркеров крови и т.д.
Для целенаправленной терапии необходимо выявить:
• причину острой левожелудочковой недостаточности: наличие болевого синдрома, состояние АД, ЦНС, признаки хронического нарушения кровообращения; нарушение ритма, контакт с токсическими веществами, прием медикаментов, патология легких и др.;
• условия, при которых развился отек легкого — например, физическая нагрузка, кровохарканье, нам также представляются важными, так как могут служить одним из диагностических критериев (ориентиров) в выявлении заболевания.
Основные лечебные мероприятия при сердечной астме должны быть неотложными, а при отеке легких — экстренными и направленными:
1) на устранение этиологического фактора (каузальная, дифференцированная терапия);
2) на основные патогенетические звенья отека легких (недифференцированная терапия):
— уменьшение массы циркулирующей крови (перераспределение, выведение);
— снижение давления в малом круге кровообращения;
— улучшение сократительной способности миокарда;
— снижение сосудистой проницаемости;
— улучшение условий оксигенации крови и уменьшение пенообразования.
Вазодилататоры показаны в качестве 1-й линии в терапии большинства больных острой сердечной недостаточностью. Нитраты уменьшают застой в легких без неблагоприятного изменения ударного объема и потребности миокарда в кислороде, что является очень важным особенно при остром коронарном синдроме. В низких дозах они вызывают дилатацию только венозных сосудов, при увеличении дозы — также и артерий, включая коронарные артерии. В адекватных дозах нитраты позволяют соблюсти баланс между дилатацией артериального и венозного русла, что уменьшает преднагрузку и постнагрузку без ухудшения тканевой перфузии.
Терапия нитратами может быть начата с сублингвального применения нитроглицерина или изосорбида динитрата. При неэффективности первой дозы сублингвального нитроглицерина возможно повторное его применение через 5-10 мин. Наиболее эффективным является в/в введение нитратов (нитроглицерин 20мкг/мин., или изосорбид динитрата 1-10 мг/ч). Дозу нитратов необходимо титровать по уровню среднего АД. Оптимальной считается лоза, когда среднее АД снизится на 10 мм рт. ст. Дозу нитратов нужно уменьшить, если систолическое давление достигнет уровня 90-100 мм рт. ст.
Инотропные средства. Их применение носит потенциально опасный характер, так как повышается потребность миокарда в кислороде, а также увеличивается риск развития нарушений ритма. Они показаны при наличии периферической гипоперфузии — артериальная гипотензия, ухудшение функции почек вне зависимости от наличия застоя в легких и отека легких, рефрактерных к терапии диуретиками и вазодилататрами в оптимальных дозах.
Алгоритм применения негликозидных инотропных средств (отек легких, кардиогенный шок):
Нитроглицерин 10-20 mg/kg/min или нитропруссид 0,1-0,5 mg/ kg/min, левосимендан в/в 0,05-0,2 мкг/кг в мин.
Сердечные гликозиды являются эффективным средством у пациентов тяжелой сердечной недостаточностью с эпизодами острой декомпенсации. Предикторами благотворных эффектов сердечных гликозидов служат: третий тон сердца, выраженная дилатация левого желудочка и набухание шейных вен.
Инотропная поддержка сердечными гликозидами не рекомендуется при наличии острого коронарного синдрома. Внутривенное введение 5 мг морфия (1 мл 1% р-ра содержит 10 мг препарата); при необходимости введение повторяют 2-3 раза в течение 15 мин. Противопоказан при остром отеке легких в сочетании с кровоизлиянием в мозг, хроническом легочном сердце, бронхиальной астме
Транспортировка осуществляется бригадой интенсивной терапии в положении с приподнятым головным концом с продолжением поддерживающей терапии (по необходимости). Госпитализация осуществляется в кардиологическое или реанимационное отделения.
Вышеприведенная терапия является актуальной. В дальнейшем должна быть проведена каузальная (дифференцированная) терапия, направления на устранение причины, приведшей к отеку легких -гипертонический криз, инфаркт миокарда, нарушения ритма, пороки сердца и др.
В процессе курации больного врач должен оценить эффективность лечебных мероприятий и определить дальнейшую тактику ведения больного. Основным критерием эффективности лечения (определяющим) является исчезновение влажных хрипов в легких (наряду с исчезновением одышки, цианоза). С целью профилактики отека легких должна быть продолжена поддерживающая терапия.
Источник
47. Оказание врачебной помощи при остром отёке легких.
Отёк легких – состояние, связанное с избыточным пропотеванием тканевой жидкости на поверхность диффузионной альвеолярно-капиллярной мембраны легких в результате повышения давления в левом предсердии и капиллярах легких.
Лечение на догоспитальном этапе.
1. Придать больному сидячее или полусидячее положение с опущенными ногами.
2. а) Введение наркотических анальгетиков:
морфин 1% раствор 1 мл в/в медленно в 10 мл физ. раствора,
или промедол 2% — 1 мл в/в медленно в 10 мл физ. раствора;
б) Проведение нейролептаналгезии:
фентанил 0,005% — 2 мл + дроперидол 0,25% — 2 мл в/в медленно на растворе 0,9% хлорида натрия (при нормальном или повышенном АД);
в) Оксибутират натрия 20% раствор 20 мл в/в медленно (при тенденции АД к снижению).
3. Ингаляция кислорода с пеногасителем (антифомсилан аэрозоль 10% раствора или пары 30 % раствора спирта), введение в трахею 2 мл 96% раствора этилового спирта в исключительно тяжелых случаях.
4. При высоком АД:
а) ганглиоблокаторы: пентамин 5% раствор 1-2 мл разводят в 0,9% растворе хлорида натрия до 20 мл, вводят в вену дробно по 3-5 мл с интервалом в 5-10 минут до желаемого эффекта (контроль АД ежеминутно).
5. При нормальном или умеренно повышенном АД:
а) петлевые диуретики: фуросемид 40-80 мг в/в; этакриновая кислота 0,1 мг в/в.
б) венулярные вазодилататоры: нитроглицерин 1-2-3 таблетки или нитросорбид 20-30 мг под язык; лучше — нитроминт аэрозоль (более эффективен, чем сублингвальные таблетки нитроглицерина, отличается быстротой действия, точностью дозирования, гарантированной стабильностью в течение 3 лет (в отличие от 2 месяцев у сублингвальных таблеток нитроглицерина), хорошей переносимостью (на 27% реже, чем нитроглицерин вызывает головную боль), легкостью использования и экономичностью).
в) морфин по 3 мг в/в дробно, до 10 мг или диазепам до 10 мг.
6. При сниженном АД:
а) если причиной отека легких не является инфаркт миокарда, то показано введение сердечных гликозидов: строфантин 0,025% 1-2 мл;
б) преднизолон 60-90-120 мг в/в, только при респираторном дистресс — синдроме (аспирация, инфекция, вдыхание раздражающих веществ и т.п.)
в)по возможности, начать в/в введение прессорных аминов (добутамин, добутрекс).
Лечение на госпитальном этапе.
1. Постоянный контакт с центральной веной, измерение ЦВД, мониторинг АД и ЭКГ; уточнение этиологии и непосредственной причины отека легких.
2. Положение больного с приподнятым изголовьем.
3. Седативная терапия.
4. Ингаляция кислорода с пеногасителями.
5. При высоком или нормальном АД
— фуросемид 40-80 мг в/в;
— венулярные вазодилататоры: нитроглицерин 10 мг на 100 мл 0,9% раствора натрия хлорида, или изокет 10 мг, или перлинганит 10 мг на 100-200 мл 0.9% раствора хлорида натрия;
— нитропруссид натрия в/в капельно со скоростью 1-2 мг/кг/мин.
6. При низком АД:
— добутамин 250 мг на 200-250 мл 0,9% раствора хлорида натрия (скорость введения 20-40 мг/кг/мин);
— сочетанное введение в разные вены прессорных аминов и венулярных вазодилататоров: добутамин или дофамин 100-200 мг на 200 мл физ. раствора (скорость в/в инфузии 3-5 мг/кг/мин) + нитроглицерин 1-2 мл на 100 мл физ. раствора
— фуросемид 40 мг в/в после стабилизации АД.
Источник
Первая врачебная помощь при отеке легкого
Отек легких
Отек легких — это тяжелое патологическое состояние, связанное с массивным выходом транссудата не воспалительной природы из капилляров в интерстиций легких, затем в альвеолы. Процесс приводит к снижению функций альвеол и нарушению газообмена, развивается гипоксия. Газовый состав крови существенно изменяется, повышается концентрация углекислого газа. Наряду с гипоксией наступает тяжелое угнетение функций ЦНС. Превышение нормального (физиологичного) уровня интерстициальной жидкости ведет к возникновению отека.
В составе интерстиция есть: лимфатические сосуды, соединительнотканные элементы, межклеточная жидкость, кровеносные сосуды. Вся система покрыта висцеральной плеврой. Разветвленные полые трубочки и трубки – это комплекс, составляющий легкие. Весь комплекс погружен в интерстиций. Формируется интерстиций плазмой, выходящей из кровеносных сосудов. Затем плазма всасывается обратно в лимфатические сосуды, впадающие в полую вену. По такому механизму межклеточная жидкость доставляет кислород и необходимые питательные вещества к клеткам, удаляет продукты обмена.
Нарушение количества и оттока межклеточной жидкости приводит к отеку легких:
- когда повышение гидростатического давления в кровеносных сосудах легких вызвало увеличение межклеточной жидкости, возникает гидростатический отек;
- увеличение произошло по причине избыточной фильтрации плазмы (например: при активности медиаторов воспаления) возникает мембранный отек.
Оценка состояния
В зависимости от скорости перехода интерстициальной стадии отека в альвеолярную оценивается состояние больного. В случае хронических заболеваний отек развивается более плавно, чаще в ночное время. Такой отек хорошо купируется лекарственными препаратами. Отек, связанный с пороками митрального клапана, инфарктом миокарда, поражением легочной паренхимы нарастает быстро. Состояние быстро ухудшается. Отек в острой форме оставляет очень мало времени на реагирование.
Прогноз заболевания
Прогноз отека легких неблагоприятный. Зависит от причин, собственно вызвавших отек. Если отек некардиогенный – он хорошо поддается лечению. Кардиогенный отек сложно купировать. После продолжительного лечения после кардиогенного отека выживаемость в течение года составляет 50%. При молниеносной форме – спасти человека часто не удается.
При токсическом отеке – прогноз очень серьезный. Благоприятный прогноз при приеме больших доз диуретиков. Зависит от индивидуальной реакции организма.
Диагностика
Картина любого типа отека легких яркая. Поэтому диагностика проста. Для адекватной терапии нужно определить причины, вызвавшие отек. Симптоматика зависит от формы отека. Молниеносная форма характеризуется быстро нарастающим удушьем и остановкой дыхания. Острая форма имеет более выраженную симптоматику, в отличие от подострой и затяжной.
Симптомы отека легких
К основным симптомам отека легких относят:
- частое покашливание;
- нарастающая хрипота;
- цианоз (лицо и слизистые оболочки приобретают синюшный оттенок);
- нарастающее удушье;
- стеснение в груди, боль давящего характера;
- учащение дыхания;
- головокружение, слабость;
- слышны клокочущие хрипы;
- при нарастающем кашле – пенистая розовая мокрота;
- при ухудшении состояния мокрота выделяется из носа;
- человек испуган, сознание может быть спутанным;
- потливость, пот холодный и липкий;
- страх смерти;
- учащение пульса до 200 ударов в минуту. Легко может перейти в брадикардию, угрожающую жизни;
- падение или скачки артериального давления.
Сам по себе отек легких – это заболевание, которое не возникает самостоятельно. К отеку могут привести многие патологиии, иногда совсем не связанные с заболеваниями бронхолегочной и других систем.
Причины отека легких
К причинам отека легких относят:
- Сепсис. Обычно является проникновением в кровоток экзогенных или эндогенных токсинов;
- Пневмония;
- Передозировка некоторых (НПВС, цитостатики) лекарственных средств;
- Радиационное поражение легких;
- Передозировка наркотических веществ;
- Инфаркт миокарда, порок сердца, ишемия, гипертония, любые заболевания сердца в стадии декомпенсации;
- Застои в правом круге кровообращения, возникающие при бронхиальной астме, эмфиземе и других легочных заболеваний;
- Резкое или хроническое снижение белка в крови. Гипоальбуминемия возникает при циррозе печени, нефротический синдром и другие патологии почек;
- Инфузии в больших объемах без форсированного диуреза;
- Отравление токсическими газами;
- Яды;
- Аспирация желудка;
- Шок при серьезных травмах;
- Энтеропатии;
- Нахождение на большой высоте;
- Острый геморрагический панкреатит.
Виды отека легких
Выделяют два вида отека легких: кардиогенный и некардиогенный. Есть ещё и 3 группа отека легких (относится к некардиогенному) – токсический отек.
Кардиогенный отек (сердечный отек)
Кардиогенный отек всегда обусловлен острой левожелудочковой недостаточностью, обязательным застоем крови в легких. Инфаркт миокарда, пороки сердца, стенокардия, артериальная гипертензия, левожелудочковая недостаточность – основные причины кардиогенного отека. Для связи отека легких с хронической или острой сердечной недостаточностью измеряют капиллярное давление легких. В случае кардиогенного типа отека давление поднимается выше 30 мм рт. ст. Кардиогенный отек провоцирует транссудацию жидкости в интерстициальное пространство, далее в альвеолы. Приступы интерстициального отека наблюдаются ночью (пароксизмальная одышка). Больному не хватает воздуха. Аускультация определяет жесткое дыхание. Дыхание увеличено на выдохе. Удушье — главный признак альвеолярного отека.
Для кардиогенного отека характерны следующие симптомы:
- удушье;
- нарастающий кашель;
- инспираторная одышка. Для больного характерно сидячее положение, в положении лежа одышка усиливается;
- гипергидратация тканей (отечность);
- сухие свистящие, переходящие во влажные булькающие хрипы;
- отделение розовой пенистой мокроты;
- акроцианоз;
- нестабильное артериальное давление. Его трудно снизить до нормы. Снижение ниже нормы может привести к брадикардии и летальному исходу;
- тахикардия;
- сильный болевой синдром за грудиной или в области груди;
- страх смерти;
- На электрокардиограмме читается гипертрофия левого предсердия и желудочка, иногда блокада левой ножки пучка Гиса.
Гемодинамические условия кардиогенного отека
- нарушение систолы левого желудочка;
- диастолическая дисфункция;
- систолическая дисфункция.
Ведущая причина возникновения кардиогенного отека – дисфункция левого желудочка.
Кардиогенный отек следует дифференцировать от некардиогенного отека. При некардиогенном виде отека изменения в кардиограмме менее выражены. Кардиогенный отек протекает более быстро. Времени на неотложную помощь отводится меньше, чем при другом виде отека. Летальный исход чаще именно при кардиогенном отеке.
Токсический отек легких
Токсический отек имеет определенные специфические, способствующие дифференциации особенности. Здесь присутствует период, когда самого отека ещё нет, есть только рефлекторные реакции организма на раздражение. Ожог тканей легких, ожог дыхательных путей вызывают рефлекторный спазм. Это комбинация симптомов поражения дыхательных органов и резорбтивного воздействия токсических веществ (ядов). Токсический отек может развиваться независимо от дозы лекарств, вызвавших его.
Лекарственные средства, способные вызвать отек легкого:
- наркотические анальгетики;
- многие цитостатики;
- диуретики;
- рентгеноконтрастные препараты;
- нестероидные противовоспалительные средства.
Факторами риска к возникновению токсического отека являются пожилой возраст, длительное курение.
Имеет 2 формы развитую и абортивную. Существует так называемый «немой» отек. Его можно обнаружить при рентгенологическом исследовании легких. Определенная клиническая картина у такого отека практически отсутствует.
Характеризуется периодичностью. Имеет 4 периода:
- Рефлекторные расстройства. Характеризуется симптомами раздражения слизистых оболочек: слезотечением, кашлем, одышкой. Период опасен остановкой дыхания и сердечной деятельности;
- Скрытый период стихания раздражений. Может длиться 4-24 часа. Характеризуется клиническим благополучием. Тщательное обследование может показать признаки надвигающегося отека: брадикардия, эмфизема легких;
- Непосредственно отек легких. Течение иногда медленное, достигает 24 часов. Чаще всего симптоматика нарастает за 4-6 часов. В этом периоде повышается температура, в формуле крови есть нейтрофильный лейкоцитоз, есть опасность коллапса. У развитой формы токсического отека есть четвертый период завершенного отека. Завершенный период имеет «синюю гипоксемию». Цианоз кожи и слизистых. Завершенный период повышает частоту дыхания до 50-60 раз в минуту. Клокочущее дыхание слышно на расстоянии, мокрота с примесью крови. Увеличивается свертываемость крови. Развивается газовый ацидоз. «Серая» гипоксемия характеризуется более тяжелым течением. Присоединяются сосудистые осложнения. Кожа приобретает бледный сероватый оттенок. Конечности холодеют. Нитевидный пульс и падение до критических значений артериального давления. Такому состоянию способствует физическая нагрузка или неправильная транспортировка больного;
- Осложнения. При выходе из периода непосредственного отека легких есть риск развития вторичного отека. Это связано с левожелудочковой недостаточностью. Пневмония, пневмосклероз, эмфизема – частые осложнения, вызванного лекарственными препаратами, токсического отека. В конце 3-ей недели может произойти «вторичный» отек на фоне острой сердечной недостаточности. Редко наступает обострение латентного туберкулеза и других хронических заболеваний. Депрессия, сонливость, астения.
При быстрой и эффективной терапии наступает период обратного развития отека. Он не относится к основным периодам токсического отека. Здесь все зависит только от качества оказываемой помощи. Уменьшается кашель и одышка, снижается цианоз, исчезают хрипы в легких. На рентгене заметно исчезновение крупных, потом мелких очагов. Картина периферической крови нормализуется. Срок выздоровления после токсического отека может составлять несколько недель.
В редких случаях токсический отек может быть вызван приемом токолитиков. Катализатором отека могут послужить: большие объемы вводимой внутривенно жидкости, недавнее лечение глюкокортикоидами, многоплодная беременность, анемия, нестабильная гемодинамика у женщины.
Клинические проявления болезни:
- Ключевым симптомом является дыхательная недостаточность;
- Тяжелая одышка;
- Кашель;
- Сильная боль в груди;
- Цианоз кожи и слизистых;
- Артериальная гипотония в сочетании с тахикардией.
От кардиогенного отека отек токсический отличается затяжным течением и содержанием небольшого количества белка в жидкости. Размеры сердца не изменяются (изменяются редко). Венозное давление часто находится в пределах нормы.
Диагностика токсического отека не вызывает затруднений. Исключение – бронхорея при отравлении ФОС.
Некардиогенный отек легких
Происходит из-за повышенной проницаемости сосудов и высокой фильтрации жидкости сквозь стенку легочных капилляров. При большом количестве жидкости работа сосудов ухудшается. Жидкость начинает заполнять альвеолы и нарушается газообмен.
Причины некардиогенного отека:
- стеноз почечной артерии;
- феохромоцитома;
- массивная почечная недостаточность, гиперальбуминемия;
- экссудативная энтеропатия;
- пневмоторакс может вызывать односторонний некардиогенный отек легкого;
- тяжелый приступ бронхиальной астмы;
- воспалительные заболевания легких;
- пневмосклероз;
- сепсис;
- аспирация желудочного содержимого;
- раковый лимфангиит;
- шок, особенно при сепсисе, аспирации и панкреонекрозе;
- цирроз печени;
- радиация;
- вдыхание токсических веществ;
- рак легких;
- большие переливания растворов препаратов;
- у пожилых больных, длительно принимающих препараты ацетилсалициловой кислоты;
- наркозависимость.
Для четкого разграничения отеков следует провести следующие мероприятия:
- изучить историю больного;
- применить методы прямого измерения центральной гемодинамики;
- рентгенография;
- провести оценку зоны поражения при ишемии миокарда (ферментные анализы, ЭКГ).
Для дифференциации некардиогенного отека главным показателем будет измерение давления заклинивания. Нормальные показатели сердечного выброса, положительные результаты давления заклинивания говорят о некардиогенной природе отека.
Последствия отека легких
Когда отек купирован – лечение заканчивать рано. После крайне тяжелого состояния отека легких нередко возникают серьезные осложнения:
- присоединение вторичной инфекции. Чаще всего развивается пневмония. На фоне сниженного иммунитета даже бронхит может повлечь за собой неблагоприятные осложнения. Пневмония на фоне отека легких сложно поддается лечению;
- гипоксия, характерная для отека легких, поражает жизненно важные органы. Самые серьезные последствия могут поражать мозг и сердечно-сосудистую систему – последствия отека могут оказаться необратимыми. Нарушение мозгового кровообращения, кардиосклероз, сердечная недостаточность без мощной фармакологической поддержки приводят к летальному исходу;
- ишемическое поражение многих органов и систем организма;
- пневмофиброз, сегментарные ателектазы.
Неотложная помощь при отеке легких
Требуется каждому больному с признаками отека легких. Основные моменты неотложной помощи:
- больному нужно придать полусидячее положение;
- аспирация (удаление) пены из верхних дыхательных путей. Аспирацию выполняют путем ингаляции кислорода через 33% этанол;
- срочная ингаляция кислорода (оксигенотерапия);
- устранение болевого острого синдрома при помощи нейролептиков;
- восстановление сердечного ритма;
- коррекция электролитного баланса;
- нормализация кислотно-щелочного баланса;
- нормализация гидростатического давления в малом круге кровообращения. Применяются наркотические анальгетики «Омнопон», «Промедол». Они угнетают дыхательный центр, снимают тахикардию, уменьшают приток венозной крови, снижают артериальное давление, уменьшают тревогу и страх смерти;
- сосудорасширяющие средства (аэрозоль «Нитроминт»). Средства понижают сосудистый тонус, внутригрудной объем крови. Препараты нитроглицерина облегчают отток крови от легких, действуя на периферическое сопротивление сосудов;
- наложение венозных турникетов на нижние конечности. Процедура необходима для уменьшения ЦОК – старый эффективный метод. Сейчас для обезвоживания паренхимы легких используют 40 мг лазикса внутривенно. Действие фуросемида (лазикса) развивается в течение нескольких минут, продолжается до 3-х часов. Препарат способен за короткий промежуток времени вывести 2 л мочи. Уменьшенный объем плазмы с повышенным коллоидно-осмотическим давлением, способствуют переходу отечной жидкости в кровеносное русло. Фильтрационное давление уменьшается. При низком артериальном давлении применять диуретики можно только после его нормализации;
- назначение диуретиков для дегидратации легких («Лазикс» 80 мг внутривенно);
- назначение сердечных гликозидов для повышения сократимости миокарда;
- немедленная госпитализация.
Основные осложнения после оказания неотложной помощи
К таким осложнениям относят:
- развитие молниеносной формы отека;
- интенсивная выработка пены может спровоцировать обструкцию дыхательных путей;
- депрессия (угнетение) дыхания;
- тахиаритмия, асистолия;
- ангиозная боль. Такая боль характеризуется невыносимым болевым синдромом, у больного может наступить болевой шок, ухудшающий прогноз;
- невозможность стабилизации АД. Часто отек легких протекает на фоне низкого и высокого артериального давления, которое может чередоваться в пределах большой амплитуды. Такую нагрузку сосуды не смогут выдерживать долго и состояние больного ухудшается;
- нарастание отека легких на фоне высокого артериального давления.
Лечение отека легких
Сводится к одному – снять отек следует как можно скорее. Затем после интенсивной терапии самого отека легких назначаются средства для лечения заболевания, спровоцировавшего отек.
Итак, средства для снятия отека и последующая терапия:
- Морфина гидрохлорид. Жизненно необходимый препарат для лечения кардиогенного типа и других отеков в случае гипервентиляции. Введение морфина гидрохлорида требует готовности к переводу больного на управляемое дыхание;
- Препараты нитратов в инфузионной форме (глицерина тринитрат, изосорбита динитрат) применяют при любом отеке, исключая отек с гиповолемией при тромбоэмболии легочной артерии;
- Введение петлевых диуретиков («Фуросемид», «Торасемид») в первые минуты отека спасает жизнь многим пациентам;
- В случае кардиогенного отека легких в результате инфаркта миокарда обязательно введение тканевого активатора плазминогена;
- При мерцательной аритмии назначают «Амиодарон». Только при низкой эффективности электроимпульсной терапии. Часто на фоне даже небольшого снижения ритма состояние больного может значительно ухудшиться. При назначении амиодарона иногда требуется инфузия добутамина для учащения ритма;
- Кортикостероиды применяют только при некардиогенном отеке. Чаще всего используется дексаметазон. Он активно всасывается в системный кровоток и отрицательно влияет на иммунитет. Современная медицина сейчас рекомендует применять метилпреднизолон. Период выведения его значительно меньше, меньше выражены побочные эффекты, активность выше, чем у дексаметазона;
- Для инотропной поддержки ритма при передозировке b-адреноблокаторов используется дофамин;
- Сердечные гликозиды (дигоксин) необходимы при постоянной мерцательной аритмии;
- «Кетамин», тиопентал натрия необходимы для кратковременного наркоза, для снятия болевого синдрома;
- «Диазепам» с кетамином используют для премедикации;
- При героиновом отеке легких или ятрогенных осложнениях назначают миорелаксанты (налоксон);
- В условиях высокогорного отека легких нужен «Нифедипин», он быстро снижает артериальное давление;
- На стационарном этапе лечения назначают ударные дозы антибиотиков, для исключения присоединения инфекции. На первом месте стоят препараты из группы фторхинолонов: «Таваник», «Цифран», левофлоксацин;
- Для облегчения вывода скопившейся жидкости прописываются большие дозы амброксола;
- Обязательно назначение сурфактанта. Он снижает натяжение в альвеоле, обладает защитным действием. Сурфактант улучшает усвоение кислорода легкими, уменьшает гипоксию;
- Седативные средства при отеке легких. В лечении больных, перенесших отек легких, ведущую роль играет нормализация эмоционального фона. Часто сам по себе сильный стресс может спровоцировать отек. Пусковой механизм стресса часто вызывает и панкреонекроз и инфаркт миокарда. Седативные препараты способны в комплексе с другими средствами нормализовать содержание катехоламинов. За счет этого – уменьшается спазм периферических сосудов, значительно снижается приток крови, снимается нагрузка с сердца. Нормальная работа сердца позволяет улучшить отток крови из малого круга. Успокаивающее действие седативных средств способно снять вегето-сосудистые проявления отека. С помощью седативных средств можно уменьшить фильтрацию тканевой жидкости через альвеолярно-капиллярную мембрану. Средства способные воздействовать на эмоциональный фон способны снизить артериальное давление, тахикардию, уменьшают одышку, вегето-сосудистые проявления, снижают интенсивность процессов обмена – это облегчает течение гипоксии. Не считая раствора морфина – первой, самой действенной помощи при отеке легких, назначается 4 мл раствора дроперидола 0,25% или реланиума 0, 5% — 2мл. В отличие от морфина эти препараты применяют при всех типах отека легких;
- Ганглиоблокаторы: «Арфонад», пентамин, бензогексоний. Позволяют быстро купировать отек легких при высоком артериальном давлении (от 180 мм рт.ст.). Улучшение наступает быстро. Через 20 минут после первого введения препаратов уменьшается одышка, хрипы, дыхание становится более спокойным. С помощью этих препаратов отек легкого можно купировать полностью.
Алгоритм лечения отека легких
Сам алгоритм лечения можно разделить на 7 этапов:
- седативная терапия;
- пеногашение;
- сосудорасширяющая терапия;
- диуретики;
- сердечные гликозиды при кардиогенном отеке и глюкокортикоиды при некардиогенном;
- кровяная эксфузия;
- после купирования отека – госпитализация для лечения основного заболевания.
Для купирования 80% случаев отека легких достаточно морфина гидрохлорида, фуросемида и нитроглицерина.
Затем начинают терапию основного заболевания:
- в случае цирроза печени, гиперальбуминемии назначают курс гепатопротекторов: «Гептрал», с препаратами тиоктовой кислоты: «Тиоктацид», «Берлитион»;
- если отек спровоцирован панкреонекрозом, назначают препараты, угнетающие работу поджелудочной железы «Сандостатин», затем стимулирующие заживление некроза «Тималин», «Иммунофан» наряду с мощной ферментной терапией – «Креон»;
- комплексная терапия инфаркта миокарда. B-адреноблокаторы «Конкор», «Метопролол». И блокаторы ангиотензинпревращающего фермента «Эналаприл», антиагреганты «Тромбо Асс»;
- при бронхолегочных заболеваниях нужен курс антибиотиков. Предпочтение отдается макролидам и фторхинолонам, пенициллины на данный момент неэффективны. Назначение препаратов амброксола: «Лазолван», «Амбробене» – они обладают не только отхаркивающим действием, но и имеют противовоспалительные свойства. Обязательно назначение иммуномодуляторов. Состояние легких после отека нестабильное. Вторичная инфекция может привести к смерти;
- в случае токсического отека назначается дезинтоксикационная терапия. Восполнение потерянной после диуретиков жидкости, восстановление электролитного баланса – это основное действие солевых смесей. Препараты, направленные на снятие симптомов интоксикации: «Регидрон», «Энтеросгель», «Энтеродез». При выраженной интоксикации применяют противорвотные средства;
- при тяжелом приступе астмы назначают глюкокортикостероиды, муколитики, отхаркивающие средства, бронхолитики;
- в случае токсического шока назначают антигистаминные средства: «Цетрин», «Кларитин», в комбинации с кортикостероидами;
- отек легких любой этиологии требует назначения мощных антибиотиков и эффективной противовирусной (иммуномодулирующей) терапии. Новейшие назначения фторхинолоны плюс «Амиксин», «Циклоферон», «Полиоксидоний». Часто требуется назначение противогрибковых средств, так как антибиотики способствуют их росту. «Тербинафин», «Флуконазол» помогут предотвратить суперинфекцию;
- для улучшения качества жизни назначают энзимы: «Вобэнзим» и иммуномодуляторы: «Полиоксидоний», «Циклоферон».
Прогноз после перенесенного отека легких редко благоприятный. Для выживаемости в течение года необходимо находиться под наблюдением. Эффективная терапия основного заболевания, вызвавшего отек легкого, значительно улучшает качество жизни пациента и прогноз.
Терапия отека легких в первую очередь сводится собственно к снятию самого отека. Терапия в стационаре направлена на лечение заболевания, спровоцировавшего отек.
Автор статьи: Вафаева Юлия Валерьевна, врач-нефролог
Источник