- Первая помощи при гипергликемической коме симптомы
- Клиника гипогликемической комы
- Диагностика гипогликемической комы
- Неотложная помощь при гипогликемической коме.
- неотложные состояния при СД
- 3. Ответы на контрольные вопросы
- Гипергликемическая кома
- Признаки
- Описание
- Первая помощь
- Диагностика
- Лечение
- Профилактика
Первая помощи при гипергликемической коме симптомы
Под гипогликемией понимаются те или иные клинические симптомы, проявляющиеся у больных при снижении уровня гликемии ниже 3 ммоль/л; однако у больных сахарным диабетом (СД), находящихся на инсулинотерапии, симптомы гипогликемии могут появиться и при резких колебаниях (перепадах) уровня гликемии — когда сахар крови быстро снижается с высоких цифр, но не достигая при этом низкого уровня; гипогликемия может развиться и на фоне лечения таблетированными сахароснижающими препаратами (группа глибенкламида — манинил и его аналоги) больных диабетом пожилого возраста. Глубокая гипогликемическая кома наступает обычно при снижении гликемии до 1-2 ммоль/л.
В основе патогенеза гипогликемии лежит резкое снижение поступления глюкозы в клетки (нейроны) головного мозга (углеводное и кислородное голодание головного мозга), что ведет к нарушению психики, сознания — вплоть до развития глубокой комы.
Клиника гипогликемической комы
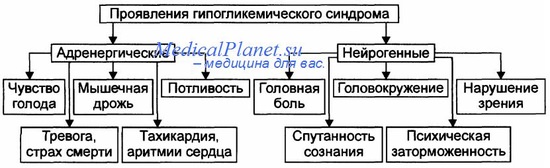
Гипогликемическая кома (на фоне инсулинотерапии) развивается быстро, внезапно, в течение 15-30 минут, тем не менее, в клинике можно выделить начальную стадию, стадию психических нарушений с возбуждением или без него и стадию собственно (полной) гипогликемической комы.
Начальная стадия гипогликемической комы характеризуется внезапной общей слабостью, профузной потливостью, дрожью всего тела, чувством голода; может быть головная боль, сердцебиение, онемение губ, языка, парестезии, диплопия. У детей нередко наблюдаются тошнота, рвота, подавленное настроение, иногда возбуждение, агрессивность. При отсутствии помощи, через несколько минут развивается состояние психоза: поведение больного может напоминать алкогольное опьянение, нередко наблюдаются агрессивность, негативизм, немотивированные поступки; у больных могут быть слуховые, зрительные галлюцинации. Больной в этой стадии комы невменяем.
Затем присоединяются клонико-тонические судороги, наступает оглушенность, сопорозное состояние и полная потеря сознания — кома.
При осмотре характерны следующие симптомы гипогликемической комы: дыхание ровное, кожные покровы влажные, гипертонус мышц, умеренная тахикардия, иногда брадикардия, АД нормальное или незначительно повышено. Гипогликемическая кома может осложниться развитием отёка мозга, что наблюдается или при запоздалой диагностике, и соответственно, поздно начатом лечении, или в результате проведения неадекватной терапии.
Диагностика гипогликемической комы
В случае развития гипогликемии вне дома, отсутствие медицинских документов может сильно затруднить постановку диагноза. При подозрении у больного развития гипогликемии с лечебно-диагностической целью на догоспитальном этапе можно ввести внутривенно 40-60 мл 40% глюкозы. Если с момента развития гипогликемической комы прошло не более 1 часа, то обычно после введения 40-60 мл глюкозы наступает улучшение состояния больного до восстановления сознания. Диагноз гипогликемической комы окончательно может быть подтверждён исследованием глюкозы крови, когда обнаруживается низкий уровень гликемии.
Напоминаем, что клиника гипогликемии может развиться и при быстром падении уровня гликемии с высоких цифр до нормальных значений из-за введения высоких доз инсулина.
Неотложная помощь при гипогликемической коме.
В начальной стадии гипогликемия может купироваться приёмом внутрь легкоусвояемых углеводов — сладкий чай, варенье, сахар, конфеты — у больных сохраняется глоточный рефлекс. На стадии психических нарушений или при развитии глубокой комы неотложная помощь оказывается путём струйного вливания в вену 40% раствора глюкозы. Количество вливаемой глюкозы зависит от степени скорости восстановления сознания, в тяжёлых случаях гипогликемической комы может потребоваться введение до 100-150 мл 40% раствора глюкозы. В случае затянувшейся тяжёлой гипогликемии, несмотря на вливание больших доз глюкозы, если не происходит восстановления сознания, это может свидетельствовать о развитии осложнения — отёка мозга. При этом желательно ведение больного совместно с невропатологом.
Источник
неотложные состояния при СД
Диабетические комы
1 Актуальность и мотивация изучения темы.
Эндокринно-метаболические комы хотя и относят к числу редких, однако давно перестали быть раритетными, а тем более казуистическими. К началу 60-х годов ХХ века, благодаря лучшему пониманию патофизиологии комы и разработке на этой основе новых принципов лечения, удалось существенно улучшить результаты лечения. В частности, при диабетической коме летальность снизилась в различных центрах до 10%. В то же время летальность при гиперосмолярной коме по-прежнему составляет не менее 50%, а при лактатацидозе до 80-100%.
Одним из важнейших факторов, а при гипогликемической коме – решающим фактором, определяющим прогноз, является своевременность максимально ранней диагностики и распознавание ее патогенетической разновидности. Это очень важная задача, т.к. у трети больных начало заболевания протекает как диабетическая кома. Т.е. у этих больных отсутствует такой важнейший диагностический признак, как наличие СД в анамнезе.
Таким образом, знание основных принципов диагностики и ургентной терапии гипергликемической и гипогликемической комы относят к числу обязательных навыков практического врача любой специальности.
2 Контрольные вопросы
1.Причины развития гипергликемической комы.
2.Патогенез развития гипергликемической комы. Основные звенья патогенеза.
3.Стадии развития гипергликемической комы.
4. Клиническая картина кетоацидоза. Основные клинические признаки кетоацидоза, отличия от не осложненного сахарного диабета.
5.Принципы лечения кетоацидоза
6.Клиническая картина прекомы и комы. Основное клиническое отличие кетоацидоза и прекомы. Основное отличие в клинической картине прекомы от комы.
7.Лабораторные критерии постановки диагноза кетоацидоза.
8.Лабораторные критерии постановки диагноза комы.
9.Основные принципы лечения гипергликемической комы.
1) метод лечения инсулином гипергликемической комы
2) какой инсулин вводим
3) метод введения инсулина
4) скорость введения инсулина
5) при каком условии дозу инсулина увеличивают вдвое
6) при каком условии дозу инсулина снижают вдвое
7) при каком уровне глюкозы крови переходят с в/в на в/м и п/к введение препаратов инсулина.
8) критерий адекватности терапии
1) цели и задачи инфузионной терапии
2) как рассчитать объем вводимой жидкости
3) распределение объема жидкости по часам
4) стартовый раствор инфузионной терапии
5) скорость введения жидкости в 1-й час, в последующее время
6) при каком уровне сахара к инфузионной среде присоединяют 5% раствор глюкозы и почему?
12. Причина развития «ранней» гипокалиемии. Клинико-лабораторные маркеры.
13. Причина развития «поздней» гипокалиемии. Клинико-лабораторные маркеры.
14. Коррекция гипокалиемии, расчёт дозы, методы введения.
15. Коррекция ацидоза, препараты, доза, методы введения.
16. Принципы диетотерапия при выведении ребенка из состояния гипергликемической комы
17. Причины развития гипогликемической комы.
18. Лабораторные критерии гипогликемической комы.
1) у доношенных новорожденных и грудных детей?
2) у недоношенных новорожденных
3) у детей старшего возраста и у взрослых
19. Клиническая картина гипогликемической комы.
20. Гипогликемическое состояние, клиническая картина.
21. Неотложная помощь при гипогликемической коме. Прогноз.
22. Дифференциальный диагноз гипогликемической и кетоацидотической комы.
1) время развития комы
2) отличия клиники
3) лабораторные критерии
4) эффективность лечения
23. Причины и провоцирующие факторы гиперосмолярной комы.
24. Особенности клинической картины гиперосмолярной комы
1) этапы развития
2) частота встречаемости
3) неврологическая симптоматика
25. Лечение гиперосмолярной комы (принципы).
26. Гиперлактоцидемическая кома. Причины возникновения и провоцирующие факторы.
27. Особенности клиники гиперлактоцидемической комы.
28. Принципы лечения гиперлактоцидемической комы.
3. Ответы на контрольные вопросы
1. Выделяют 3 основных причины гипергликемической комы:
1) поздняя диагностика СД.
2) погрешности в диете.
3) Несвоевременная коррекция лечения (недостаточная доза, интеркуррентные заболевания).
2. При декомпенсации СД усугубляется нарушение метаболизма (см. схему 1). Основные звенья патогенеза: дегидратация клеток, электролитные нарушения, метаболический ацидоз.
3. Гипергликемическая кома развивается не мгновенно, от начала декомпенсации до развернутой клинике комы может пройти несколько суток. Учитывая длительное развитие и для более эффективного лечения, в течение комы выделяют 3 периода:
1) кетоацидоз (кетоз)
3) собственно кома
4. Кетоацидоз – это первая стадия декомпенсации СД. В клинической картине преобладают все симптомы СД, за исключением прогрессирующего похудания, и появляются симптомы интоксикации (головная боль, слабость, субфебрильная температура, тошнота и т.д.). Поэтому сформулировать клиническую картину этой стадии можно следующим образом: Кетоацидоз = СД + интоксикация.
5. В лечение этой стадии необходимо соблюдать 3 принципа – диетотерапия, инсулинотерапия, дезинтоксикация.
Диета – исключаем жиры на 7-10 дней, как основной источник кетоновых тел. Другие требования диеты при СД сохраняются. Постепенно вводим в диету сначала растительные жиры, затем животные.
Инсулинотерапия – переходим на введение инсулина только короткого действия (каждые 4-6 час. в дозе 0,25-0,5 Ед/кг в сутки). Соблюдается кратность кормлений.
Дезинтоксикация – оральная дегидратация, поскольку ребенок в этой стадии охотно пьет.
6. В случае поздней постановки диагноза и продолжающейся декомпенсации усиливаются метаболические нарушения. Кетоацидоз переходит в следующую стадию – прекома. Основное клиническое отличие этой стадии от кетоацидоза – отсутствие аппетита. При дальнейшем развитии декомпенсации развивается финальная стадия – кома. Основное клиническое отличие комы от прекомы – отсутствие сознания.
7. Лабораторные критерии постановки диагноза кетоацидоза:
1) сахар крови до 20 ммоль/л и более (у детей младшего возраста до14-16 ммоль/л)
2) содержание кетоновых тел выше нормы
3) рН – компенсированный ацидоз; Na + в норме, К + в норме или повышен
4) уровень мочевины, креатинина, остаточного азота больше нормы
8. Лабораторные критерии постановки диагноза комы.
1) сахар крови более 26-28 ммоль/л
2) резко повышен ацетон мочи
3) грубые нарушения метаболизма
9.В неотложной терапии придерживаются 3 основных принципов:
2) инфузионная терапия
3) симптоматическая терапия
Инсулинотерапия и инфузионная терапия проводятся практически параллельно.
10. Инсулинотерапия проводится методом малых доз.
При лечение используют только инсулин короткого действия Первая доза вводится в/в струйно – 0,1 Ед/кг; затем продолжают капельное введение инсулина в дозе 0,1 Ед/кг в час. Скорость введения инсулина – 5-10 мл в час.
Если через I час после капельного введения уровень сахара не уменьшается на 4 ммоль/л, дозу вводимого инсулина увеличивают вдвое (0,2 Ед/кг в час). При уровне сахара 15 ммоль/л дозу инсулина снижают вдвое и продолжают внутривенное введение.
При уровне сахара 10 ммоль/л переходим на в/м для п/к введение инсулина каждые 4 часа в дозе 0,1-0,25 ЕД/кг на одно введение. Критерий эффективности проводимой терапии – уровень сахара должен снижаться каждый час на 10% от исходного.
11. Цели и задачи инфузионной терапии – восполнить ОЦК, питание, дезинтоксикация, коррекция электролитного и водного обмена
Приблизительный расчет жидкости: в I год — 1л, на каждые последующие 5 лет + 0,5л. После начала инфузионной терапии и получении первых результатов обследования необходимо пересчитать по номограмме или формуле:
Na + зд – Nа + б
Объем инфузионной жидкости вводят неравномерно в течение суток. Первые 6 ч. – 1/2 объема, следующие 6 ч. — 1/4 объема, следующие 12ч. — 1/4 суточного объема. Стартовым раствором инфузионной терапии является 0,9% NaCl (Т-37°С). Скорость введения: в 1-й час — 20 мл/кг в мин., последующие часы — 5 мл/кг в мин.
При уровне глюкозы крови 14 ммоль/л к инфузионной среде добавляют 5% глюкозу с целью питания клеток ЦНС.
12. При декомпенсации СД по мере нарастания метаболических нарушений К + теряется клеткой и выводится с мочой. Это «ранняя» гипокалиемия, развивается в первые часы комы. Явных клинических признаков отметить не удается, т. к. тяжелое состояние, клиника комы. Кроме лабораторных данных признаки гипокалиемии четко выявляются на ЭКГ.
13. При адекватной терапии гипергликемической комы клеточный метаболизм восстанавливается, К + из кровеносного русла уходит в клетку → развивается вторичная «поздняя» гипокалиемия через 4-6 часов от момента лечения комы.
14. Препараты калия вводятся только при сохранном диурезе!
Препараты: Раствор 7,5% КСl – только внутривенно капельно 2-4 мл/кг (2-4 мэкв/кг) в сутки. Панангин – внутривенно струйно 2-4 мл/кг, но не более 10-13 мл на одно введение.
15. Медикаментозная коррекция проводится только при рН
Источник
Гипергликемическая кома
Гипергликемическая кома – это патологическое состояние, которое развивается у страдающих сахарным диабетом при недостатке инсулина. В крови при этом резко увеличивается концентрация глюкозы и накапливаются токсические продукты обмена веществ.
Признаки
При повышении концентрации глюкозы в крови человек ощущает постепенно нарастающую слабость, сонливость, жажду. Аппетит теряется, а вот в туалет, напротив, хочется все чаще. Дыхание также учащается.
Через некоторое время человек теряет сознание. Артериальное давление при этом низкое, кожная чувствительность снижена, конечности подергиваются. Характерный признак гипергликемической комы – запах ацетона изо рта. При надавливании глазные яблоки мягкие. Конечности могут подергиваться.
Описание
Гипергликемическая кома развивается, если человек, страдающий сахарным диабетом:
- не соблюдает график введения и дозировку инсулина, вводит его слишком редко или слишком мало;
- не вводит инсулин;
- не знает о начавшемся заболевании;
- не соблюдает диету;
- получил травму;
- заразился инфекционным заболеванием.
Кроме того, диабетическая кома может развиться при беременности или после оперативного вмешательства.
В этих случаях возникает недостаточность инсулина и организм не может усваивать глюкозу. В результате нарушается реабсорбция воды в почках, увеличивается выработка мочи, организм обезвоживается, кровь сгущается, могут образовываться тромбы. При этом человек много пьет, однако этого количества поступающие воды мало для восстановления водного баланса. Постепенно человек слабеет, потом у него развивается заторможенность, и через некоторое время он теряет сознание. Это гиперосмолярная кома, она чаще встречается у страдающих диабетом второго типа. Это состояние часто бывает у пожилых людей или у перенесших инфекционное заболевание.
А клеткам тем временем необходимо «топливо», в качестве его источника организм использует жиры. В процессе их переработки образуются кетоновые тела. Именно из-за них у человека в гипергликемической коме обнаруживается запах ацетона изо рта. Излишек кетонов в организме, кетоацидоз, проявляется жаждой, сухостью кожи и слизистых оболочек, сонливостью и головной болью. Иногда возможны тошнота и рвота. Если причиной комы стали кетоновые тела, ее называют кетоациотической. Она чаще развивается у страдающих диабетом первого типа.
Первая помощь
На ранних стадиях гипергликемической комы человеку может помочь инъекция инсулина. Щелочная минеральная вода поможет нейтрализовать ацидоз, а препараты калия и магния помогут восстановить электролитный баланс.
Однако если пациент уже в коме или в состоянии, близком к коме, необходимо немедленно вызвать «Скорую». А до ее приезда нужно уложить человека на бок чтобы предотвратить западание языка и обеспечить ему нормальный приток воздуха.
Диагностика
Для постановки диагноза «гипергликемическая кома» делают анализ уровня глюкозы в крови. Также делают электрокардиографию и пульсоксиметрию.
Для дифференцирования с гипогликемической комой вводят внутривенно 10-20 мл 40 % раствора глюкозы. Человеку в гипергликемической коме это количество глюкозы не нанесет большого вреда, а состояние человека в гипогликемической коме значительно улучшится.
Лечение
Пациентов в предкоматозном и коматозном состоянии госпитализируют в стационар в отделение реанимации. Там восстанавливают уровень инсулина и избавляются от последствий недостатка этого гормона.
Кроме того, восстанавливают объем крови и электролитный баланс – вводят внутривенно растворы электролитов.
Через несколько дней, когда пациенту становится лучше, его переводят в эндокринологическое отделение.
Если квалифицированная помощь была оказана на начальных этапах комы, возможно полное восстановление пациента. В противном случае пациент может погибнуть. Летальность при гипергликемической коме примерно 10 %.
Профилактика
Для профилактики гипергликемической комы диабетикам нужно постоянно контролировать уровень глюкозы в крови, строго придерживаться диеты, своевременно вводить инсулин, следить за его сроком годности. Важно своевременно лечить инфекционные заболевания, избегать стрессов и больших физических нагрузок, предохраняться от травм.
Здоровые люди должны периодически контролировать уровень сахара в крови. При его повышении обязательно нужно обратиться к эндокринологу.
Источник