Первая помощь при желтухе
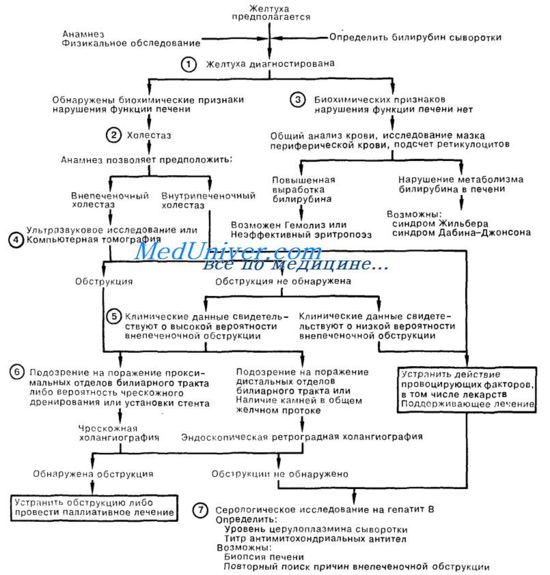
1. Характерным признаком желтухи является необычно яркий желтый оттенок склер, слизистых покровов кожи или мочи в связи с повышением содержания билирубина в сыворотке крови более 50 мкмоль/л ( > 3 мг%). О наличии холестаза свидетельствуют некоторые клинические и биохимические показатели; они включают кожный зуд, темный цвет мочи (указывает на конъюгированную гипербилирубинемию), а также обесцвеченный стул. Биохимические показатели функции печени (повышение активности трансаминаз и щелочной фосфатазы сыворотки) подтверждают наличие холестаза. Среди других показателей следует назвать увеличение содержания в сыворотке желчных кислот, повышение активности гаммаглутамилтрансферазы, 5′-нуклеотидазы, а также лейцинаминопептидазы. Последние тесты особенно полезны в дифференциальной диагностике (поражение печени или костей) причин повышения активности щелочной фосфатазы. Определение фракций прямого или непрямого билирубина имеет ограниченное диагностическое значение.
2. При наличии холестаза — желтухи необходимо быстро исключить внепеченочную обструкцию желчевыводящих путей, так как неотложная декомпрессия последних приобретает самостоятельное значение. Даже при подозрении на внутрипеченочный холестаз показано обследование желчных путей с помощью неинвазивных методов исследования. Наличие лихорадки, озноба, боли в животе, а также перенесенное оперативное вмешательство на желчных путях позволяют предположить внепеченочную обструкцию билиарного тракта.
3. Если при желтухе не обнаружены биохимические сдвиги при лабораторном исследовании функции печени, следует выполнить общий анализ крови, подсчет ретикулоцитов, исследование мазка периферической крови; результаты позволяют заподозрить либо гемолиз и неэффективный эритропоэз (дефицит витамина В12 или фолие-вой кислоты), либо селективный дефект транспорта билирубина (болезнь Жильбера, приводящая к неконъюгированной гипербилирубинемии; синдром Дабина—Джонсона, при котором встречается конъюгированная гипербилирубинемия).
4. При подозрении на внепеченочную обструкцию, как причины желтухи, можно рекомендовать проведение обследования с помощью неинвазивных визуализирующих методик, предпочтительнее — ультразвукового исследования, как наименее дорогого и не создающего в отличие от компьютерной томографии лучевой нагрузки. Компьютерная томография чаще всего является методом выбора для определения уровня обструкции; однако следует учитывать, что ни одна из методик не обладает абсолютной информативностью для обнаружения обыкновенных желчных камней. В некоторых случаях (например, при рецидивирующей желтухе у больного после холецистэктомии) имеет смысл сразу приступить к прямой визуализации желчевыводящих путей, не прибегая к неинвазивным методам исследования билиарного тракта.
5. Ложноотрицательные результаты исследований встречаются у желтушных больных с циррозом, склерозирующим холангитом или холедохолитиазом. Если имеется подозрение на одно из этих расстройств или у врача есть основания подозревать обструкцию, следует провести прямую визуализацию протоков.
6. Выбор между чрескожной или эндоскопической ретроградной холангиопанкреатографией при желтухе (ЭРХП) нередко зависит от относительной доступности каждой из этих процедур. Обе методики высокоспецифичны, чувствительны и безопасны (менее 5% осложнений) при выполнении опытным персоналом. При одинаковой доступности этих процедур предпочтение отдается ЭРХП в отсутствие дилатированных желчных протоков или подозрений на наличие желчных камней; ЭРХП также выполняют, если в ходе процедуры может потребоваться проведение эндоскопической сфинктеротомии. При необходимости наружного дренирования желчных путей и/или чрескожной дилатации для прямой холангиографии следует предпочесть чрескожный доступ.
7. Из лабораторных методов исследования желтухи для дифференциальной диагностики внутрипеченочного холестаза наибольшее значение имеют серологические тесты на наличие гепатита В, определение уровня сывороточного церулоплазмина (обычно снижен при болезни Вильсона), а также определение титра антимитохондриальных антител (положительный результат у более чем 85% больных с первичным циррозом печени на определенной стадии заболевания). Биопсия печени не показана в ходе рутинного обследования по поводу желтухи, но может быть полезна при дифференциальной диагностике в более сложных случаях внутрипеченочного холестаза. Если диагноз остается неясен, следует провести повторный анализ имеющихся данных для выявления возможной внутрипеченочной обструкции.
Источник
Желтуха: причины, симптомы, диагностика, лечение
Желтухой называют синдром, при котором кожа, слизистые и белки глаз окрашиваются в желтый цвет. Это не самостоятельное заболевание, а только проявление какой-то патологии. Причины развития желтухи могут быть совершенно различными.
Что вызывает желтуху?
Желтуха возникает, когда в крови слишком много билирубина. Он может быть повышен из-за множества факторов: нарушений в работе печени, нарушения оттока желчи (сама желчь содержит билирубин) из желчного пузыря и желчных протоков, нарушений крови, в которой распадается слишком много эритроцитов, содержащих билирубин.
Билирубин – вещество желтого цвета, образующееся при расщеплении красных кровяных телец, переносящих кислород по телу. Когда эритроциты умирают, печень фильтрует продукты их распада из кровотока. Но при патологиях (болезни самой печени и желчевыводящих путей, повышенном разрушении эритроцитов) печень может не успевать за этим процессом, билирубин накапливается, и кожа, склеры глаз и слизистые приобретают желтый цвет.
Сдать анализы на билирубин в СИТИЛАБ
Виды желтухи
Существует несколько видов желтухи, и в зависимости от этого отличается механизм повреждений.
Выделяют три вида желтухи:
- Надпеченочная (гемолитическая) желтуха. Появляется, когда распадается чрезмерно много красных кровяных телец. Этот процесс называется гемолизом. Когда распадается слишком много эритроцитов одновременно, высвобождается большое количество билирубина, с которым не может справиться печень. Такое случается, например, при наследственных видах анемии, когда у человека эритроциты (красные кровяные тельца) имеют особую форму и склонны к более быстрому разрушению.
- Печеночная (паренхиматозная) желтуха. Этот вид связан с повреждениями печени, от которых страдает фильтрующая способность органа, и в кровь попадает слишком много билирубина. Такое возможно при инфекциях печени, гепатитах, циррозе.
- Подпеченочная (механическая) желтуха. Эта разновидность желтухи возникает из-за блокирования желчных протоков, соединяющих печень, желчный пузырь и кишечник.
Желчные протоки – это серия трубок, похожих на кровеносные сосуды, но отвечающих за перенос желчи из печени в желчный пузырь. Если преграда не позволяет печени удалять избыток билирубина, происходят серьезные сбои в ее работе, которые в свою очередь провоцируют желтуху. Такое случается из-за камней в желчном пузыре, при увеличенных лимфатических узлах или опухолях.
Симптомы желтухи
Из названия синдрома ясно, что представляет собой главный симптом. При желтухе желтеют белки глаз, кожа и другие ткани человеческого тела. Что интересно, по оттенку желтого можно предположить вид желтухи. При гемолитических желтухах кожа становится бледной и приобретает светло-желтый, лимонный оттенок. При печеночных – оранжевый. При механических желтухах кожа темнеет, становится землистого, зеленоватого цвета.
Желтуха, вызванная острым заболеванием, обычно сопровождается жаром, ознобом, болью в животе, гриппоподобными симптомами, темной мочой и светлым стулом.
Если желтуха развивается в результате хронической патологии, могут быть такие симптомы, как потеря веса или кожный зуд. Желтуха, вызванная онкологическим заболеванием поджелудочной железы или желчных путей, может сопровождаться болью в животе.
Желтуха у детей
Частое явление – желтуха новорожденных. Как и у взрослых, детская желтуха связана с повышенным уровнем билирубина в крови, однако в преобладающем большинстве случаев не несет серьезной угрозы для жизни или здоровья.
Желтуха – один из наиболее распространенных синдромов, с которыми сталкиваются новорожденные. По статистике, почти 60% доношенных детей и 80% рожденных раньше срока (до 37-й недели беременности) имеют при рождении желтуху различной степени. При этом 60-70% от этого числа сталкиваются с физиологической, а не патологической формой желтухи. И только у одного из 20 младенцев билирубин в крови настолько высок, что нуждается в лечении.
Симптомы желтухи новорожденных обычно развиваются через 2–3 дня после рождения и исчезают без лечения к 2-м неделям. В большинстве больниц проводится обследование детей на желтуху перед выпиской. Несмотря на то, что обычно желтуха у новорожденных проходит без медицинской помощи, при первых симптомах необходимо показать малыша врачу, чтобы специалист определил причину желтых склер или желтой кожи и дал индивидуальные рекомендации.
Желтуха часто встречается у новорожденных, потому что красные кровяные тельца младенцев быстрее разрушаются. Кроме того, печень новорожденного не полностью развита, поэтому она удаляет билирубин из крови не так эффективно, как у взрослого человека. Плюс – низкое содержание бактерий в кишечнике новорожденных также влияет на обмен билирубина, увеличивая его содержание в крови. Обычно к концу второй недели жизни малыша его печень начинает справляться с количеством билирубина, и показатель приходит в норму.
Лечение обычно рекомендуется только в том случае, если анализы показывают очень высокий уровень билирубина в крови ребенка. В особенно высоких количествах билирубин оказывает нейротоксическое действие – то есть может нанести вред мозгу ребенка. Степень повреждений зависит от продолжительности желтухи и степени, насколько повышен билирубин.
Чтобы снизить уровень билирубина у малыша, часто применяют фототерапию. Свет от специальной лампы падает на кожу и преобразует билирубин в форму, которая легче расщепляется печенью. В редких и тяжелых случаях применяется обменное переливание: кровь ребенка удаляется с помощью катетера и заменяется кровью от подходящего донора. Большинство младенцев хорошо реагируют на лечение, и уже через несколько дней их выписывают из больницы.
Желтуха у взрослых
Синдром Жильбера
Отдельно стоит выделить синдром Жильбера – распространенное наследственное заболевание, также известное как конституциональная дисфункция печени и семейная негемолитическая желтуха. Он не требует лечения, а многие врачи не считают его за заболевание и рассматривают как вариант нормы и индивидуальную особенность. Синдром Жильбера встречается у 1-5% населения, в зависимости от региона. Он связан с дефектом гена, который отвечает за выработку печеночного фермента. Благодаря этому ферменту связывается непрямой билирубин.
У трети носителей синдрома Жильбера патология не проявляет себя в течение всей жизни. Часто он переносится бессимптомно и обнаруживается только по результатам анализа крови на билирубин. Однако возможны и более выраженные симптомы: боль в правом подреберье, металлический привкус во рту, метеоризм, рвота, общая слабость и усталость, потеря аппетита, бессонница. Симптомы разнообразны, и часто пациенты с синдромом Жильбера сталкиваются со сниженным настроением, раздражительностью, тревожностью.
Специфическое лечение синдрома Жильбера обычно не проводится. Пациенту необходимо ограничивать количество жирных продуктов в рационе, придерживаться здорового образа жизни и посещать гастроэнтеролога – именно он занимается диагностикой и лечением данного заболевания.
Диагностика и лечение желтухи
Предварительный диагноз можно поставить уже по цвету кожи, однако повторим, что желтуха – не заболевание, а синдром. Поэтому вся дальнейшая диагностика после первичного осмотра будет направлена на выявление причины симптомов.
При пожелтении кожи или склер необходимо сдать следующие анализы:
- общий анализ крови;
- общий анализ мочи;
- биохимический анализ крови, в том числе анализ крови на билирубин общий и билирубин прямой;
- анализ мочи на билирубин общий и билирубин прямой;
- кровь на антитела к вирусным гепатитам.
Следующий этап – аппаратная диагностика. Часто требуется УЗИ печени и желчных путей. По назначению врача могут также провести МРТ или томографию.
Лечение подбирается индивидуально, в зависимости от причин, вызвавших желтуху, состояния внутренних органов и результатов проведенных исследований. Желтуха имеет много видов и проявлений, и лечение ее также разнообразно.
Разными видами желтухи занимаются разные специалисты: терапевты, инфекционисты, гематологи, онкологи. Какой именно специалист станет основным лечащим врачом, будет понятно в результате обследования. Правильно начать обследование со сдачи лабораторных анализов и обращения к терапевту.
Источник
Желтуха
Желтуха – это симптом различных заболеваний крови или печени, связанный с избытком в крови желчного пигмента билирубина. Билирубин образуется при распаде гемоглобина – это продукт обмена, который должен быть выведен из организма. Он не фильтруется почками, а потому выводится через печень вместе с калом. При различных патологиях, прежде всего, гепатите, печень не работает в полную силу – и организм ищет другие пути избавления от билирубина. Часть уходит через почки, что оказывает на них высокую нагрузку и, при длительном течении, может привести к недостаточности, а часть – через кожу, что и вызывает ее пожелтение.
- Надпеченочная, или гемолитическа, желтуха— причиной желтухи является кроветворная система. Именно такая форма желтухи бывает у новорожденных – вследствие начала дыхательного процесса происходит «обновление» крови, с которым печень просто не справляется. Избыток распада кровяных телец встречается при серповидно-клеточной и других видах анемий, некоторых аутоиммунных заболеваниях, при отравлениях, после операций на сердце или при лимфоме.
- Паренхиматозная или печеночная желтуха — причиной является печень. Наиболее часто желтуха появляется именно из-за неспособности гепатоцитов – клеток печени – улавливать билирубин. Такое происходит, прежде всего, при любой форме гепатита, когда повреждается паренхима печени.
- Подпеченочная, или обтурационная, желтуха(механическая или застойная) — развивается при закупорке желчных протоков – скопившаяся желчь не выходит в двенадцатиперстную кишку и не дает печени освободиться от новой порции желчи. В результате происходит обратное движение билирубина в кровь. Самая распространенная причина закупорки и последующей желтухи – желчные камни, также проток может сдавливать опухоль или перекрывать рубец.
Клиника:
Закупорка общего желчного протока
Вирусный гепатит, медикаменты, токсины, цирроз
Камни, опухоль поджелудочной железы, большого дуоденального соска
Предыдущие обострения семейный характер
Контакт, инъекции, гемотрансфузии, прием гепатотоксическихсредств, алкоголизм
Могут быть предшествующие обострения
Быстрый, с анемией, иногда с лихорадкой и ознобами.
После периода тошноты и потери аппетита. Постепенное начало
Быстрый (иногда проходящий после приступа болей при наличии камней в желчных протоках). Незаметное и постепенное прогрессирование
Источник