- Сепсис (бактериальная инфекция крови, заражение крови). Причины, симптомы, диагностика и лечение сепсиса.
- 1. Что такое сепсис?
- 2. Причины и факторы риска
- 3. Симптомы сепсиса
- 4. Лечение болезни
- Сепсис и септический шок: признаки и диагностика
- Признаки и симптомы сепсиса
- Признаки и симптомы септического шока
- Когда обратиться к врачу
- Причины сепсиса
- Факторы риска
- Осложнения при сепсисе
- Диагностика сепсиса
- Анализы крови
- Другие лабораторные исследования
- Визуализация
- Сепсис — симптомы и лечение
- Определение болезни. Причины заболевания
- Заболеваемость сепсисом
- Причины сепсиса
- Симптомы сепсиса
- Патогенез сепсиса
- Органоспецифическая патофизиология
- Классификация и стадии развития сепсиса
- Осложнения сепсиса
- Диагностика сепсиса
- Лечение сепсиса
- Прогноз. Профилактика
Сепсис (бактериальная инфекция крови, заражение крови). Причины, симптомы, диагностика и лечение сепсиса.
- простуда
- головокружение
- тошнота
1. Что такое сепсис?
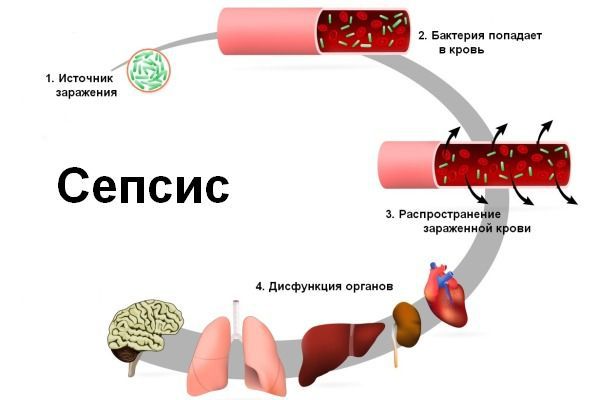
Сепсис – это серьезное заболевание, вызванное подавлением иммунного ответа на инфекцию. Более известное бытовое название сепсиса – заражение крови. Для борьбы с инфекцией организм вырабатывает химические вещества, которые могут вызвать сильное воспаление по всему организму. Это воспаление в свою очередь может привести к повреждению органов.
Свертывание крови при сепсисе уменьшает приток крови к конечностям и внутренним органам, лишая их питательных веществ и кислорода. В особо тяжелых случаях инфекция приводит к угрожающему жизни падению артериального давления. Это состояние называется септический шок, и оно действительно очень серьезно. Септический шок может быстро привести к отказу ряда органов – легких, почек и печени, вызывая смерть.
2. Причины и факторы риска
Бактериальные инфекции являются самой частой причиной сепсиса. Но сепсис может развиться и из-за других инфекций. Инфекция может начаться в любом месте – там, где бактерии или другие инфекционные агенты могут попасть в организм. Заражение крови может стать как результатом безобидной, на первый взгляд, царапины, так и следствием серьезной медицинской проблемы – аппендицита, пневмонии, менингита или инфекции мочевыводящих путей. Сепсис может появиться при инфекциях костей – остеомиелите.
Теоретически сепсис может развитья у любого человека. Но часть людей подвергается повышенному риску развития сепсиса. Среди них:
- Люди, чья иммунная система плохо функционирует из-за таких заболеваний, как ВИЧ/СПИД или рак. В эту же группу входят пациенты, для лечения которых используются наркотические препараты, подавляющие иммунную систему (например, для предотвращения отторжения пересаженных органов).
- Младенцы.
- Пожилые люди, особенно если у них есть проблемы со здоровьем.
- Госпитализированные в стационар пациенты, в том числе, которым делались инвазивные медицинские процедуры. По статистике, распространенными зонами первичной инфекции при сепсисе являются хирургические разрезы, мочевые катетеры и пролежни.
- Пациенты с сахарным диабетом.
3. Симптомы сепсиса
Поскольку сепсис может начаться в разных частях тела, симптомы сепсиса могут быть разными. Учащенное дыхание, изменение психического состояния (спутанность сознания, например) могут быть первыми признаками сепсиса. Другие общие симптомы сепсиса это:
- Лихорадка, высокая температура, озноб или наоборот, очень низкая температура тела;
- Редкое мочеиспускание;
- Учащенный пульс;
- Быстрое дыхание;
- Тошнота и рвота;
- Диарея.
4. Лечение болезни
Самое важное в лечении сепсиса – это быстрая диагностика. Если есть основания подозревать заражение крови, врач может провести исследования и тесты, чтобы обнаружить:
- Бактерии при анализе крови или других жидкостей организма;
- Источник инфекции с помощью рентгена, компьютерной томографии или УЗИ;
- Высокое или низкое количество лейкоцитов;
- Низкое содержание тромбоцитов;
- Низкое артериальное давление;
- Слишком большое количество кислоты в крови (ацидоз);
- Изменения в почках или работе печени.
В случаях с тяжелым сепсисом, как правило, требуется помещение пациента в реанимацию, где врачи пытаются остановиться инфекцию, поддержать работу жизненно- важных органов и регулировать артериальное давление.
Для лечения сепсиса обычно применяются:
- Антибиотики широкого спектра действия, которые способны убить многие виды бактерий;
- Терапия для поддержания артериального давления, в том числе – введение жидкости в организм;
- Кислородная терапия для поддержания нормального уровня кислорода в крови.
После того, как при заражении крови удается определить инфекционный агент, врачи могут начать лечение сепсиса с помощью специальных препаратов направленного действия. В зависимости от тяжести состояния пациента и последствий сепсиса может понадобиться искусственная вентиляция легких или почечный диализ. Иногда для лечения сепсиса и обработки зоны инфицирования необходима операция.
Сепсис, а тем более септический шок – очень опасные состояния. При септическом шоке выживаемость пациентов составляет в среднем 40%, при сепсисе – около 80%. У людей, которым удалось выжить после сепсиса, может развиться постоянное повреждение какого-то органа. Поэтому при малейшем подозрении на сепсис и заражение крови очень важно как можно быстрее получить квалифицированную медицинскую помощь.
Источник
Сепсис и септический шок: признаки и диагностика
Сепсис – это потенциально опасное для жизни состояние, вызванное реакцией организма на инфекцию. Организм обычно выделяет химические вещества в кровь для борьбы с инфекцией. Сепсис возникает, когда реакция организма на эти химические вещества нарушается, вызывая изменения, которые могут нарушить функцию многих органов.
Если сепсис переходит в септический шок, кровяное давление резко падает. Это может привести к смерти.
Сепсис вызывают инфекции и может случиться с кем угодно. Сепсис наиболее распространен и наиболее опасен для:
- Пожилых людей
- Беременных женщин
- Детей младше 1 года
- Людей с хроническими заболеваниями, такими как диабет, заболевания почек, легких или рак
- Людей с ослабленной иммунной системой
На ранних стадиях сепсис лечат с помощью антибиотиков и большого количества капельниц, повышающих шансы на выживание.
Признаки и симптомы сепсиса
Для постановки диагноза сепсис у вас должна быть вероятная или подтвержденная инфекция и все следующие признаки:
- Изменение психического статуса
- Первое (верхнее) число в показании артериального давления – также называемое систолическим давлением – оно меньше или равно 100 миллиметрам ртутного столба
- Частота дыхания выше или равна 22 вдохам в минуту
Признаки и симптомы септического шока
Сепсис может прогрессировать до септического шока, когда происходят определенные изменения в системе кровообращения и клетках организма, которые нарушают доставку кислорода и других веществ к тканям. Септический шок чаще вызывает смерть, чем сепсис. Для постановки диагноза септический шок у вас должна быть вероятная или подтвержденная инфекция, а также оба следующих фактора:
- Потребность в лекарствах для поддержания кровяного давления выше или равного 65 миллиметрам ртутного столба.
- Высокий уровень молочной кислоты в вашей крови (сывороточный лактат). Наличие слишком большого количества молочной кислоты в крови означает, что ваши клетки не используют кислород должным образом.
Когда обратиться к врачу
Чаще всего сепсис встречается у людей, которые госпитализированы или недавно были госпитализированы. Люди в отделении интенсивной терапии особенно уязвимы для развития инфекций, которые могут привести к сепсису. Если у вас появятся признаки и симптомы сепсиса после операции или после госпитализации, немедленно обратитесь за медицинской помощью.
Причины сепсиса
Хотя любой тип инфекции – бактериальная, вирусная или грибковая – может привести к сепсису, наиболее вероятные варианты:
- Пневмония
- Инфекция пищеварительной системы (которая поразила желудок и толстую кишку)
- Инфекция почек, мочевого пузыря и других частей мочевыделительной системы
- Инфекция крови (бактериемия)
Факторы риска
Сепсис и септический шок чаще встречаются:
- В очень молодом возрасте
- В старости
- С ослабленной иммунной системой
- При диабете или циррозе
- При частых госпитализациях
- При ранах или травмах, ожогах
- При использовании инвазивных устройств, таких как внутривенные катетеры или дыхательные трубки
- Ранее получали антибиотики или кортикостероиды
Осложнения при сепсисе
По мере развития сепсиса нарушается кровоснабжение жизненно важных органов, таких как мозг, сердце и почки. Сепсис может вызвать образование тромбов в ваших органах, руках, ногах, пальцах рук и ног, что приводит к различной степени недостаточности органов и гибели тканей (гангрена).
Большинство людей выздоравливают от легкого сепсиса, но от септического шока смертность составляет около 40 процентов. Кроме того, эпизод тяжелого сепсиса может подвергнуть вас большему риску будущих инфекций.
Диагностика сепсиса
Врачи часто проводят несколько тестов, чтобы попытаться определить основную инфекцию.
Анализы крови
Образцы крови, взятые из двух разных участков, проверяются на:
- Признаки заражения
- Проблемы со свертываемостью
- Нарушение функции печени или почек
- Нарушение снабжения кислородом
- Электролитный дисбаланс
Другие лабораторные исследования
В зависимости от ваших симптомов, ваш врач может также провести тестирование одной или нескольких из следующих биологических жидкостей:
- Моча. Если ваш врач подозревает, что у вас инфекция мочевыводящих путей, он или она может проверить вашу мочу на наличие признаков бактерий.
- Раневые выделения. Если у вас есть рана, которая кажется инфицированной, тестирование образца секрета раны может помочь определить, какой тип антибиотика может работать лучше всего.
- Респираторные выделения. Если вы кашляете слизью (мокротой), ее можно проверить, чтобы определить, какой микроб вызывает инфекцию.
Визуализация
Если место заражения неочевидно, ваш врач направит вас на один из следующих тестов:
- Рентгеновский. Рентгеновские снимки хороши для визуализации проблем в легких.
- Компьютерная томография (КТ). Инфекции вашего аппендикса или поджелудочной железы легче увидеть при компьютерной томографии. Эта технология работы рентгеновскими лучами под разными углами и комбинации их для получения изображения поперечных срезов внутренних структур вашего тела.
- Ультразвук. Эта технология использует звуковые волны для получения изображений в реальном времени на видеомониторе. Ультразвук может быть особенно полезен для проверки на инфекции желчного пузыря или яичников.
- Магнитно-резонансная томография (МРТ).МРТ-исследование может быть полезно при выявлении инфекций мягких тканей. Эта технология использует радиоволны и сильный магнит для получения поперечных изображений внутренних структур вашего тела.
Источник
Сепсис — симптомы и лечение
Что такое сепсис? Причины возникновения, диагностику и методы лечения разберем в статье доктора Файзуллина А. З., флеболога со стажем в 6 лет.
Определение болезни. Причины заболевания
Сепсис — это инфекционное заболевание, которое развивается в результате постоянного или периодического проникновения в кровь различных микроорганизмов и их токсинов. При сепсисе страдают все органы и системы.
Сепсис чаще характеризуют лихорадка, тахикардия (учащённое сердцебиение) и тахипное ( учащённое поверхностное дыхание). При усугублении состояния, когда появляется артериальная гипотензия (снижение артериального давления) и полиорганная недостаточность, констатируют септический шок [1] [2] .
Определение сепсиса сильно менялось. Первое описание болезни встречается в некоторых Египетских папирусах, которым более 3500 лет. Слово «сепсис» происходит от греческого слова σῆψις (sēpsis) и означает «гниение» или «распад». Термин впервые был использован Гомером в «Илиаде». Гиппократ называл его «гнилокровием» [3] .
Заболеваемость сепсисом
Точных данных о распространённости сепсиса нет, однако согласно оценкам, он ежегодно развивается более чем у 30 млн человек и уносит жизни примерно 6 млн человек. В последние 30 лет во всём мире наблюдается снижение заболеваемости: в 1990 году в мире было зарегистрировано 60,2 млн случаев сепсиса, в 2017 году — 48,9 млн (из них около половины случаев среди детей). В 2017 году из-за сепсиса умерло 11 млн человек, что составило почти 20 % всех смертей в мире [20] .
Сепсис является ведущей причиной смерти в отделениях реанимации и интенсивной терапии [18] . У каждого третьего пациента, который умер в больнице, был сепсис [19] .
Существуют большие региональные различия в заболеваемости и смертности от этой патологии: примерно 85 % случаев и смертей, связанных с сепсисом, приходятся на страны с низким и средним уровнем дохода.
Причины сепсиса
2/3 случаев сепсиса вызвана инфекцией, чаще всего микроорганизмами или грибами, однако количество неинфекционных причин растёт: из 48,9 млн случаев сепсиса в 2017 году у 15,8 млн человек причиной стали травмы или хронические заболевания [4] [20] .
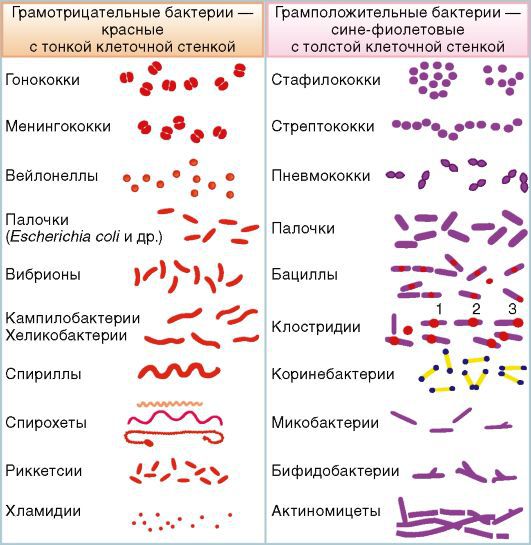
Инфекционные причины. Сепсис, вызванный грамположительной и грамотрицательной флорой, встречается примерно с одинаковой частотой. Грамотрицательные бактерии менее восприимчивы к антибиотикам, поэтому чаще вызывают инфекционный процесс, однако роль грамположительных бактерий в развитии сепсиса увеличивается.
Грамотрицательные бактерии. Чаще всего возбудителями становятся кишечная палочка, протей, синегнойная палочка и т. п. Увеличилась частота возникновения сепсиса при заболеваниях, вызываемых клебсиеллой и энтеробактериями. В основном эти микроорганизмы вызывают внутрибольничный сепсис у пациентов в отделениях реанимации и интенсивной терапии. Это связано с увеличением количества пациентов на длительной искусственной вентиляции лёгких и распространённым применением в лечебной практике цефалоспоринов третьего поколения и гентамицина.
Грамположительные бактерии. Сепсис могут вызвать стрептококки и пневмококки. Возросло число устойчивых к некоторым антибиотикам штаммов стафилококка.
Грибки. Увеличился риск развития грибкового сепсиса, например, связанного с кандидой. Грибковый сепсис чаще развивается у следующих групп пациентов:
- больных в тяжёлом состоянии при длительном лечении в реанимационных отделениях (более 21 дня);
- пациентов на полном парентеральном питании (через внутривенные вливания), принимающих глюкокортикостероидные препараты;
- пациентов с тяжёлой почечной недостаточностью, которая требует проведения инвазивных вмешательств [5] .
Неинфекционные причины. Некоторые хронические заболевания также могут предрасполагать к сепсису: сахарный диабет, ожоговая болезнь, церебральный паралич и др.
Группы повышенного риска по развитию сепсиса: люди старше 65 лет, беременные женщины, дети до 1 года, госпитализированные пациенты и люди с ВИЧ/СПИДом, циррозом печени, раком, заболеваниями почек, аутоиммунными заболеваниями и удалённой селезёнкой [21] .
Симптомы сепсиса
Специфических симптомов нет. Клиническая картина часто включает в себя различные изменения:
- Нарушение неврологического состояния, варьирующее от спутанности сознания до комы.
- Клинические признаки снижения объёма циркулирующей крови, которое вызвано повышенной температурой: падение артериального давления, сильная слабость и сонливость, бледность кожи, посинение носогубного треугольника.
- Расстройства дыхания (человек задыхается, дышит часто и поверхностно) даже при том, что дыхательная механика может быть нормальной. Такая ситуация может наблюдаться у молодых пациентов и при внелёгочной локализации первичного очага.
- Ухудшение функции почек: уменьшение частоты мочеиспускания или полное его отсутствие.
- Лихорадка (от 39,0 °С и выше) или переохлаждение.
Параллельно с общей картиной могут присутствовать признаки первичного очага инфекции ( нагноение раны, ожога, фурункул и др.), которые должны помочь врачу поставить верный диагноз. Первичный очаг может появиться и во внутренних органах (пневмония, холецистит, аппендицит, пиелонефрит, эндометрит, остеомиелит и др.).
Патогенез сепсиса
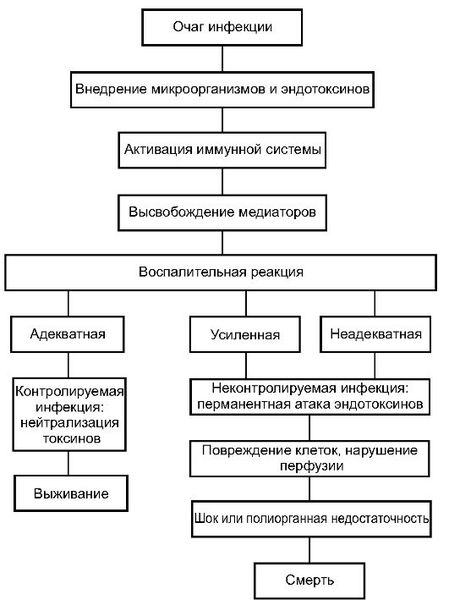
Инфекция попадает в организм через входные ворота — повреждённые кожные покровы и слизистые оболочки. Из первичного очага микроорганизмы постоянно или периодически поступают в кровеносное русло, в результате чего развивается бактериемия (наличие бактерий в крови).
1 этап — локальная продукция ряда цитокинов. Возбудитель выделяет в кровь токсины, которые взаимодействуют со специфическими рецепторами на поверхности Т-лимфоцитов, макрофагов и других иммунных клеток. В результате этого взаимодействия вырабатываются цитокины — белки, которые контролируют иммунную и воспалительную реакцию. Провоспалительные цитокины вызывают воспаление, а противовоспалительные подавляют его. Цитокины сначала действуют в очаге воспаления: выполняют защитные функции и включают процесс заживления раны.
2 этап — выброс малого количества цитокинов в системный кровоток. На данном этапе цитокины работают уже на системном уровне, т. е. по всему организму. За счёт поддержания баланса между про- и противовоспалительными цитокинами в нормальных условиях создаются предпосылки для заживления ран, уничтожения патогенных микроорганизмов и поддержания постоянства внутренней среды.
3 этап — генерализация воспалительной реакции. При неблагоприятных условиях цитокины накапливаются в системном кровотоке в сверхвысоких количествах, при этом начинают действовать разрушительно. Происходит повреждение эндотелия (внутреннего слоя кровеносных сосудов). Повреждение эндотелиальных клеток нарушает микроциркуляторный кровоток — движение крови по микрососудам: артериолам, капиллярам и венулам.
Главной функцией микроциркуляторного кровотока является доставка кислорода и биологически активных веществ во все клетки организма и удаление продуктов тканевого метаболизма. Не получая питания, клетки повреждаются, в крови накапливаются биомаркеры некроза (омертвения), что приводит к необратимой полиорганной недостаточности [16] .
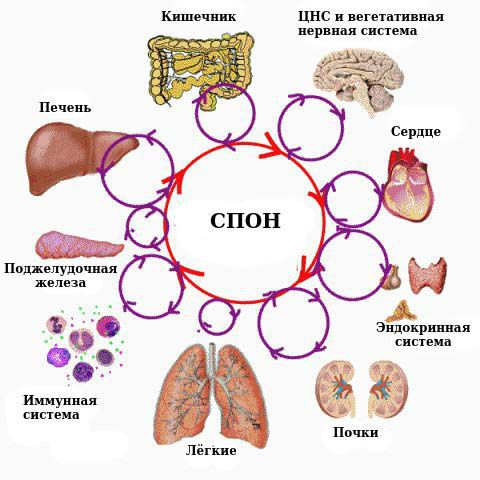
Органоспецифическая патофизиология
Прогрессирующее развитие синдрома полиорганной недостаточности при сепсисе затрагивает лёгкие, сердце, печень, почки и мозг. Причём поражения могут варьироваться от одного органа к другому. Определённые факторы, в том числе возраст и сопутствующие заболевания, способствуют отказу органов во время сепсиса.
Лёгкие особенно чувствительны к повреждениям сосудистого эндотелия, поэтому их функции нарушаются и развивается некардиогенный отёк лёгких [8] .
Сердце при сепсисе может быть сильно поражено. Тяжёлый сепсис обычно ассоциируется со снижением фракции выброса левого желудочка и высвобождением тропонина (белка, который является маркером повреждения миокарда). Повышение тропонина предполагает летальный исход даже при отсутствии ишемической болезни сердца и независимо от гемодинамического статуса, который включает показатели движения крови по сосудам (например, артериальное давление и пульс). Это указывает на то, что повреждение миокарда может быть проявлением более глобального процесса, затрагивающего несколько органов. В связи с этим стали использовать термин «ишемия потребления», который подразумевает состояние повреждения миокарда в условиях тяжёлого сепсиса из-за нехватки кислорода.
«Ишемия потребления» основана на предположении, что повышенная потребность в кислороде, связанная с тахикардией или увеличением сердечного выброса, приводит к повреждениям сердечной мышцы. Однако недавние посмертные исследования сердца в условиях фатального сепсиса не выявили признаков ишемии миокарда [23] . Гистологический анализ тканей сердца не обнаружил значительной гибели клеток миокарда по сравнению с соответствующими контрольными группами. Таким образом, механизм сердечной травмы в условиях тяжёлого сепсиса вряд ли связан с необратимой ишемией [22] .
Почки. У большинства больных с сепсисом выявляются различные по тяжести нарушения функции почек. Многочисленные механизмы, включая воспаление, окислительный стресс, повреждение митохондрий и гипоперфузию (недостаточное кровообращение органа), вероятно, способствуют развитию острой почечной недостаточности во время сепсиса.
Спутанность сознания является наиболее распространённым клиническим проявлением сепсиса со стороны центральной нервной системы.
- энцефалопатия;
- пожилой возраст;
- предшествующая сепсису интоксикация алкоголем или наркотическими средствами и др.
Имеются данные об апоптозе ( запрограммированной гибели) нейронов в определённых областях головного мозга при летальном исходе септического шока. Согласно другим исследованиям, воспалительные цитокины попадают в мозг из-за изменений гематоэнцефалического барьера (между кровеносной и центральной нервной системой), которые вызваны повреждением эндотелия.
Механизмы поражения желудочно-кишечного тракта при сепсисе сложны и включают повреждение эпителия (слоя клеток, который выстилает слизистую оболочку ЖКТ) и нарушение сократительной активности. Если повреждение эпителия не прекращается, то непатогенные бактерии кишечника могут стать патогенными. Таким образом, сохранение барьерной функции кишечника может иметь первостепенное значение во время прогрессирования сепсиса и при восстановлении после полиорганной недостаточности [6] [9] .
Классификация и стадии развития сепсиса
Если определить первоначальную причину невозможно, сепсис является первичным (редко встречается). Вторичный сепсис имеет явную причину в виде гнойного воспаления.
По характеру первичного очага:
- раневой;
- послеродовой;
- посттравматический;
- ожоговый;
- сепсис при заболеваниях внутренних органов.
Виды сепсиса
- хирургический (при хирургических заболеваниях);
- стоматогенный (при стоматологических заболеваниях);
- отогенный (при заболеваниях ЛОР органов);
- урологический (при инфекции мочеиспускательной системы);
- гинекологический (на фоне инфекции половой системы);
- ангиогенный (при инфекции в сосудистом русле).
В. Л. Белянин и М. Г. Рыбакова (2004) выделяют разновидности сепсиса в зависимости от остроты и длительности течения:
- острейший (молниеносный) — длится около 1-3 суток (не путать с септическим шоком — осложнением, которое может возникнуть при любой форме и продолжительности гнойного процесса);
- острый — длится до 14 суток;
- подострый — длится от 2 до 12 недель;
- хронический (затяжной, рецидивирующий) — длится более 3 месяцев.
По особенностям клинической картины:
- септицемия (сепсис без метастазов);
- септикопиемия (сепсис с гнойными метастазами).
В зависимости от возбудителя инфекции:
- грамположительный;
- грамотрицательный;
- вирусный;
- грибковый;
- смешанный [1][10] .
Клиническая классификация сепсиса, предложенная согласительной конференцией Американского колледжа пульмонологов и Общества специалистов критической медицины (ACCP/SCCM, 1992), включает:
- Синдром системной воспалительной реакции — системная реакция организма на воздействие различных сильных раздражителей (инфекция, травма, операция и др.)
- Сепсис — синдром системной воспалительной реакции на проникновение микроорганизмов.
- Тяжёлый сепсис — сепсис, который сопровождается дисфункцией не менее двух органов, артериальной гипотензией (снижением артериального давления) и нарушением обеспечения тканей кислородом.
- Септический шок — тяжёлый сепсис с признаками недостаточного кровоснабжения тканей и органов и артериальной гипотензией, которая не устраняется с помощью инфузионной терапии и требует назначения катехоламинов.
Осложнения сепсиса
Осложнениями сепсиса являются септический (токсический) шок и связанный с ним синдром полиорганной недостаточности (СПОН), который определяется наличием острого повреждения функций органов и систем.
СПОН — это универсальное поражение всех органов и тканей агрессивными медиаторами критического состояния с временным преобладанием симптомов той или иной органной недостаточности [7] . При СПОН организм не может самостоятельно стабилизировать постоянство внутренней среды.
Септический шок является жизнеугрожающим осложнением сепсиса и включает в себя три механизма: снижение объёма циркулирующей крови, нарушение оксигенации (снабжения тканей кислородом) и высвобождение провоспалительных медиаторов.
Септический шок может быть следствием заражения грамотрицательной флорой (в этом случае его называют эндотоксическим шоком) и грамположительной флорой (экзотоксический шок).
Выявляют три стадии шока:
- Начальная непрогрессивная стадия — кровоснабжение жизненно важных органов сохраняется. Выявляются такие клинические симптомы, как тахикардия и влажные, холодные кожные покровы.
- Прогрессирующая стадия — снижение кровотока в тканях, начало ухудшения общего кровообращения и развитие расстройства обмена веществ, включая ацидоз (нарушение кислотно-щелочного баланса организма). Симптоматика ухудшается: снижается сердечный выброс и мочевыделение, учащается дыхание, нарушается сознание.
- Необратимая стадия — повреждения клеток и тканей настолько серьёзны, что выживание невозможно, даже если гемодинамические дефекты исправлены [11] . Поражение головного мозга на фоне острого кислородного голодания, некрозы сердечной мышцы, почек, надпочечников, печени, острый респираторный дистресс-синдром, кровоизлияния в пищеварительных органах, сопор, переходящий в кому, и в итоге летальный исход [12] .
Чтобы сепсис не перешёл в септический шок, необходима адекватная и своевременная специализированная медицинская помощь в условиях стационара.
Диагностика сепсиса
У больных с тяжёлым сепсисом наблюдается:
- Повышенный уровень аминотрансфераз ALT и AST. Аминотрансферазы — это ферменты, которые выполняют транспортировку определённых химических веществ от одних молекул к другим. ALT и AST являются показателями функциональности печени.
- Паралитическая кишечная непроходимость. В отличие от обычной развивается в связи с постепенным снижением тонуса мускулатуры и перистальтики кишечника.
- Изменение уровня глюкозы крови.
- Тромбоцитопения (снижение уровня тромбоцитов в крови).
- Внутрисосудистое свёртывание крови.
- Признаки поражения щитовидной железы. Например, снижение уровня тиреотропного гормона, что приводит к раздражительности и тревожности.
- Дисфункция надпочечников [1] .
В связи с этим для диагностики сепсиса выполняются следующие исследования:
1. Лабораторные исследования для оценки органной дисфункции:
- Оценка артериальных и венозных газов крови: парциального давления кислорода и углекислого газа. Они показывают уровень обеспечения организма кислородом.
- Уровень лактата в сыворотке крови. Когда это возможно, его следует измерять даже в течение первого часа после появления симптомов сепсиса.
- Коагуляционные тесты.
- Функциональные тесты почек и печени.
- Маркеры воспаления (полный анализ крови, С-реактивный белок или прокальцитонин).
2. Микробиология:
- Кровь. Необходимо взять 2 или более образца, включая 1 или более образцов из некатетеризованного сосуда (отдельная венопункция) и 1 образец из каждого сосудистого катетера (особенно, если он был введён до развития сепсиса).
- Другие пробы для выявления возбудителя инфекции. Например, при подозрении на пневмококковую инфекцию берётся мазок мокроты, при менингите (воспалении оболочек мозга) исследуют спинномозговую жидкость.
3. Визуализирующие исследования выполняются в соответствии с симптомами, признаками и лабораторными исследованиями:
- рентгенография (особенно рентгенография грудной клетки);
- ультразвуковое исследование;
- компьютерная томография (особенно брюшной полости).
При инструментальных исследованиях выявляются различные поражения органов, например пневмония, кровотечение в брюшной полости, увеличение печени или кишечная непроходимость [13] .
Лечение сепсиса
Недавно было предложено, чтобы в течение первого часа после клинического признания сепсиса выполнялись несколько аспектов диагностики и ведения: получение культур крови, измерение уровня лактата, доставка антибиотиков, начало жидкостной реанимации и применение вазопрессоров, если это необходимо для поддержания систолического артериального давления > 65 мм рт. ст. [13] Но способность достичь всего этого в клинической практике ставится под сомнение многими клиницистами.
Антимикробное и другое поддерживающее лечение должно быть начато срочно и одновременно. Прогноз определяется в первую очередь своевременным введением антибиотиков и внутривенных жидкостей.
1. Антимикробное лечение необходимо начать как можно скорее, т. е. в течение 1 часа после первых признаков (каждый час задержки может увеличить смертность на 8 %, особенно при септическом шоке) [13] . Перед лечением важно собрать соответствующие образцы для микробиологического исследования, но только в том случае, если это не задерживает лечение более чем на 30-45 минут. При сепсисе вводят по крайней мере один внутривенный антибиотик широкого спектра действия.
Лечение может быть изменено через 48-72 часа в зависимости от имеющихся результатов микробиологии и клинического течения. Предпочтительна монотерапия (одним препаратом), комбинированная терапия может быть использована, например, в случае подозрения или подтверждения инфекции псевдомонады или ацинетобактер . Продолжительность лечения обычно составляет от 7 до 10 дней. Терапия может длится дольше в следующих случаях:
- если замедлен клинический ответ на лечение;
- если местные очаги инфекции не могут быть адекватно дренированы или ликвидированы;
- если у пациента иммунодефицит;
- если инфекции вызваны особенно опасными патогенами.
Также в современном подходе к лечению сепсиса используют противовоспалительные эффекты такого препарата, как этилпируват [13] . Этилпируват представляет собой производное пировиноградной кислоты. Согласно исследованиям, препарат предотвращает воспаление и восстанавливает дефицит энергии в органах, что может быть важным компонентом лечения сепсиса [24] .
2. Хирургическое лечение. Чтобы вовремя провести хирургическое лечение, важно контролировать состояние инфицированных тканей и органов (например, некротического сегмента кишечника), инфицированных катетеров, а также имплантируемых протезов и устройств.
Принципы хирургического лечения:
1. Дренирование полостей скопления гноя — вскрытие абсцессов с целью удаления гнойного содержимого и предотвращения распространения гнойно-воспалительного процесса на окружающие органы и ткани. Предпочтение стоит отдавать менее инвазивным процедурам, если это возможно: например, вместо открытого промывания брюшной полости лучше применять чрескожное дренирование.
2. Удаление очагов инфицированных мёртвых тканей. В случае инфицированного панкреонекроза (некроза поджелудочной железы) предлагается поэтапный подход, а не полное удаление инфицированной ткани [12] [13] .
3. Удаление инородных тел в организме. Внутрисосудистые катетеры, дренажи, забытые марлевые салфетки и другие предметы являются благоприятной средой для роста и развития патогенных микроорганизмов и усложняют работу иммунной системы организма [14] .
Прогноз. Профилактика
Прогноз. Достижения в области изучения сепсиса, улучшение надзора и мониторинга, оперативное начало терапии и поддержка поражённых органов снизили смертность от сепсиса до 20-30 % [15] . Однако многочисленные исследования показали, что пациенты, которые выживают после сепсиса, все равно подвержены повышенному риску летального исхода в последующие месяцы и годы. Те, кто выживает, часто имеют нарушение физических или нейрокогнитивных функций, расстройства настроения и низкое качество жизни [15] .
Профилактика. Рекомендации для предупреждения сепсиса:
- повышение иммунитета (закаливание, регулярные прогулки на свежем воздухе и др.);
- своевременное лечение травм, различных ранений и воспалительных заболеваний;
- соблюдение стерильности при хирургических манипуляциях, инфузионной терапии, внутримышечных инъекциях и т. д.;
- своевременное обращение в больницу при травмах, ранах и других заболеваниях.
Источник