Первая помощь при удушье: наглядное пособие
Если вдруг ваш ребенок не может дышать, плакать, кашлять или говорить, возможно, он подавился. Это происходит, если дыхательные пути частично перекрыты, дыхание и откашливание затруднено, но не невозможно. Удушье возникает в том случае, когда дыхательные пути полностью перекрыты.
Знание того, как быстро и эффективно очистить дыхательные пути и, если это необходимо, провести реанимацию, может спасти жизнь вашему ребенку. Если малыш задыхается, но может успешно откашливаться, позвольте ему это делать. Это лучший способ очищения дыхательных путей. Вы можете приобрести больше навыков оказания первой помощи ребенку, если запишетесь на курсы. А пока вам стоит запомнить следующее:
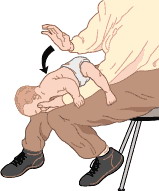
Необходимо удалить преграду. Ребенок лежит на вашей руке лицом вниз, его голова находится ниже туловища. Вы придерживаете спину и голову малыша.
•Ладонью похлопайте ребенка по спине до пяти раз.
•Проверьте рот ребенка и удалите инородное тело, если видите его. Не засовывайте в рот малыша свой палец, чтобы найти инородное тело, так вы можете протолкнуть предмет еще глубже в горло. Надавите на грудную клетку пять раз
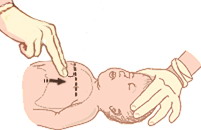
• Проведите воображаемую линию между сосков. От середины линии опуститесь вниз на ширину пальца. Поставьте два пальца одной руки на это место. Кончиками пальцев надавливайте внутрь и вверх по направлению к голове, давая грудине распрямиться после каждого нажатия.
•Старайтесь удалить преграду с каждым нажатием. Не совершайте все пять толчков на автомате.
•Проверяйте рот ребенка после каждого нажатия, удалите инородное тело.
Если не удалось освободить дыхательные пути после трех серий хлопков по спине и нажатий на грудную клетку, вызывайте скорую помощь, но не прекращайте своих действий до приезда врача.
Как провести ребенку сердечно-легочную реанимацию?
•Попросите кого-нибудь вызвать скорую помощь, а сами начинайте действовать.
•Если рядом никого нет, проводите реанимацию, пока дозваниваетесь в скорую.
Быстро определите проблему. Если ребенок задыхается, следуйте пошаговой инструкции, приведенной выше, чтобы освободить дыхательные пути. Если дыхание не восстанавливается, а ребенок не реагирует, действуйте следующим образом:
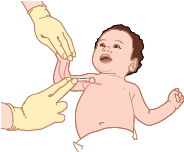
•Опуститесь на колени под прямым углом к грудной клетке ребенка. Одной рукой поднимите подбородок, а другой надавите на лоб, чтобы запрокинуть голову назад.
•Одна рука лежит на лбу, другая сзади поддерживает шею. Осторожно запрокиньте голову ребенка назад, чтобы открыть дыхательные пути. Иногда этого бывает достаточно, чтобы нормализовать дыхание.
•Проверьте дыхание, слушая вдох и выдох. Проверьте пульс на шее ребенка или внутри локтевого сгиба.
•Если малыш не дышит, вы не чувствуете пульс, или губы ребенка синеют, начинайте проводить искусственное дыхание рот в рот.
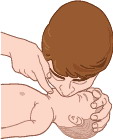
•Убедитесь, что дыхательные пути свободны.
•Обхватите губами рот и нос малыша.
•Сделайте выдох и наблюдайте за движением грудной клетки ребенка. Наполните щеки воздухом и каждый раз выдыхайте этот объем.
•Когда грудная клетка поднимется, остановитесь и подождите, пока она не опустится.
•Повторите это пять раз.
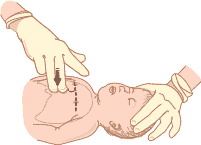
•Положите ребенка на твердую поверхность.
•Определите центр грудной клетки ребенка. Проведите воображаемую линию между сосков. От середины линии опуститесь вниз на ширину пальца. Поставьте два пальца одной руки на это место.
•Резко надавите. Глубина нажатия должна составлять треть глубины грудной клетки.
•Надавите 30 раз, со скоростью 100 нажатий в минуту.
•После 30 нажатий сделайте два выдоха рот в рот.
•Продолжайте реанимацию, чередуя 30 нажатий и два выдоха.
Даже если малыш выглядит совершенно здоровым после случившегося, покажите его врачу в тот же день.
Источник
Первая помощь при удушье ребенка до года
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОСТОВСКОЙ ОБЛАСТИ Г БУ РО «МЕДИЦИНСКИЙ ИНФОРМАЦИОННО-АНАЛИТИЧЕСКИЙ ЦЕНТР»
БЕГЕГИТЕ ЖИЗНЬ ДЕТЕЙ! НЕ ОСТАВЛЯЙТЕ ИХ БЕЗ ПРИСМОТРА!
(памятка для родителей)
Внешние причины (не связанные с состоянием здоровья) вызывают смерть детей до года не часто, но составляют до 30-35% от всех причин детской смертности. Особенно высок риск внезапной смерти в кроватке у детей в возрасте 2-4 месяца.
Удушение ребенка происходит зачастую при нахождении ребёнка в одной постели с матерью.
Случайное придавливание ребенка во сне происходит при закрытии отверстий носа и рта мягким предметом. Чаще это в первые месяцы его жизни, когда у него нет силы повернуть в сторону голову, чтобы дышать. В результате перекрытия дыхательных путей и прекращения подачи кислорода повышается уровень углекислого газа и наступает асфиксия – удушение ребенка. Курение родителей также является дополнительным фактором, способствующим вдыханию ребенком отработанного воздуха с высоким содержанием углекислого газа.
Аспирация у детей — попадание в дыхательные пути инородного тела (молоко, молочная смесь, кусочки пищи, содержимое желудка) при вдохе — другая причина смерти детей до года. Это происходит при неправильном положении во время кормления ребенка и обильном срыгивании, когда голова ребенка запрокинута назад, затрудняется процесс глотания, а также, если носовые ходы во время кормления перекрываются молочной железой, ребенок пытается вдохнуть ртом и молоко попадает в дыхательные пути, все это может привести к аспирации.
ПОМНИТЕ! БЕЗОПАСНОСТЬ ДЕТЕЙ – ЗАБОТА ВЗРОСЛЫХ!
Рекомендации для молодых мам: обеспечить малышу безопасную среду и исключить факторы риска!
- удерживать малыша у груди не более 20 минут;
- не закрывать грудью матери носовые ходы во время кормления ребенка;
- кормить ребенка грудью и продолжать естественное вскармливание как можно дольше, особенно в первые 6 месяцев жизни, что укрепляет иммунную систему и снижает риск внезапной смерти ребенка;
- подержать ребенка после кормления «столбиком», прижав вертикально к себе 2-3 минуты, что будет способствовать отхождению воздуха, попавшего при кормлении в желудок;
- укладывать ребенка первых месяцев жизни на бок, чтобы в случае срыгивания желудочное содержимое не попало в дыхательные пути;
- при кормлении из бутылочки следить за тем, чтобы во время кормления горлышко бутылочки и соска постоянно были заполнены смесью и не содержали воздух;
- питательная смесь должна быть теплой, но не холодной или горячей, чтобы не вызвать спазм.
- не следует перекармливать детей;
- не укладывать ребенка на живот для сна пока он сам не начнет активно переворачиваться;
- не допускать укладывания ребенка в постель для сна вместе с собой;
- не укладывать ребенка в кроватку с мягкими одеялами, периной мягкими игрушками; подушка должна быть плоской, не более 3 см толщиной;
- избавиться от никотиновой зависимости: пассивное вдыхание табачного дыма приводит к внезапной смерти ребенка во сне;
- не допускать перегревания или переохлаждения ребенка , что может оказать неблагоприятное влияние на дыхательную и сердечную деятельность;
- не практиковать тугое пеленание, которое может вызвать перегрев малыша и ограничить его двигательную активность;
- обеспечить постоянную о птимальную (23-24 гр.С) температуру в помещении для пребывания ребенка;
- категорически запрещается встряхивание новорожденного при играх, закачивании и т.п., чтобы не повредить тонкие сосуды головного мозга;
- не уклоняться от вакцинации: она защищает младенца от множества серьезных проблем, при отсутствии медицинских противопоказаний ребенок должен быть привит.
При возникновении критических ситуаций, угрожающих жизни ребенка, немедленно обращайтесь за медицинской помощью!
Источник
Первая помощь ребенку в экстренной ситуации

Какую помощь можно и нужно начинать оказывать еще до прибытия «Скорой помощи», а чего делать не нужно и даже категорически нельзя? Этот вопрос волнует многих родителей. Попробуем рассмотреть основные варианты экстренных состояний и рассказать о том, какие действия при этом следует принимать.
Остановка кровообращения и дыхания
Немедленно вызвать бригаду скорой помощи (реанимационную)!
- Обеспечение проходимости дыхательных путей:
- при подозрении на травму шейного отдела позвоночника иммобилизируют шею
- очищают ротоглотку (грушей, пальцем)
- устраняют обструкцию, вызванную западением языка или сдавлением мягкими тканями шеи, выдвигают вперед нижнюю челюсть или приподнимают подбородок.
- улучшение проходимости дыхательных путей. Голову располагают по средней линии. Детям, в отличие от взрослых, не следует сильно запрокидывать голову, т.к. у детей это может привести к обструкции дыхательных путей. Под затылок кладут сложенное в несколько раз полотенце (взрослым – валик под плечи).
- Начинают ИВЛ методом рот в рот (рот в рот и нос) и непрямой массаж грудной клетки. Эффективность вентиляции оценивают по экскурсии грудной клетки.
ИВЛ выполняют так, чтобы каждый вдох продолжался 1,0-1,5 с. Частота надавливаний на грудную клетку новорожденного – не менее 120 в мин, соотношение частоты вдуваний и надавливаний – 1:3. У детей более старшего возраста частота надавливаний – не менее100 в мин. Ребенка укладывают на жесткую поверхность и немедленно начинают непрямой массаж сердца. Отношение частоты вдуваний к частоте надавливаний на грудную клетку 1:5.
В обоих случаях надавливают на нижнюю треть грудины (примерно на ширину пальца ниже сосков). У детей 1-2 лет на грудину надавливаю выступом ладони одной руки. У детей постарше и взрослых используют две руки. В обоих случаях надавливают на нижнюю треть грудины (примерно на ширину двух пальцев выше мечевидного отростка). Глубина опускания грудины: дети до года: 1,5-2,5 см, до 7-8 лет – 3-5 см, старше – 4-6 см. Эффективность непрямого массажа оценивают по пульсу на сонных и бедренных артериях. Реанимационные мероприятия нужно продолжать до прибытия врачей!
Первая помощь при удушье
- Инородные тела дыхательных путей
Чаще всего в дыхательные пути попадают игрушки, пища (конфеты, жевательная резинка, орехи). Для детей младшего возраста опасны надувные игрушки, прокусив такую игрушку и испугавшись хлопка, ребенок может вдохнуть ее части.
- Признаки: ребенок задыхается и не может кричать, издает свистящие шумы, тщетно пытается кашлять, лицо начинает синеть.
- Что делать: вызовите неотложную помощь как можно быстрее. Затем приступайте к оказанию первой помощи.
Если вы различаете в горле инородное тело и видите, что его можно извлечь, сделайте это. Присмотритесь и прислушайтесь, дышит ли ребенок. Чтобы язык не закрывал дыхательное горло, приподнимите подбородок и отведите голову назад. Рот ребенка должен оставаться открытым. Наклонитесь ухом ко рту ребенка, чтобы услышать его дыхание, и посмотрите, движется ли его грудная клетка. Присматривайтесь и прислушивайтесь не более 5 секунд. Если ребенок не дышит, приступайте к искусственному дыханию и сердечно-легочной реанимации. Даже если вам удалось освободить дыхательные пути ребенка от инородного тела и ребенок кажется вам вполне здоровым, обратитесь к врачу.
2. Приступ бронхиальной астмы
- Симптомы: кашель, затрудненный выдох, свистящее дыхание, вплоть до тяжелых дыхательных нарушений. Когда обращаться ко врачу: если (1) признаки астмы появились у ребенка в первый раз, (2) не помогает назначенное врачом лечение, (3) температура тела поднялась выше 39°С, вызовите врача.
- Что делать: успокойте и приободрите ребенка: беспокойство может лишь усилить астматический приступ. Дайте ребенку рекомендованные врачом лекарства. Поите ребенка часто и понемногу.
3. Ложный круп
Ложный круп протекает в виде затруднения дыхания (преимущественно выдоха), осиплости голоса, «лающего» кашля. Порядок оказания первой помощи:
- Придать возвышенное положение тела;
- Обеспечить доступ свежего воздуха;
- Вызвать врача;
- Щелочные ингаляции (1 столовая ложки соды на 1 литр воды);
- Отвлекающие процедуры — тёплые ножные или ручные ванны;
- Можно дать ребёнку антигистаминный препарат в возрастной дозировке (пипольфен, супрастин, тавегил и др.).
4. Обморок
Симптомы-«предвестники»: головокружение, тошнота, потемнение перед глазами, чувство дурноты, проваливания, отрешенности. Порядок оказания первой помощи:
- Посадите ребенка и наклоните его голову вниз ниже колен.
- Расстегните воротничок, пояс и другую одежду, стесняющую дыхание.
- Если ребёнок потерял сознание, уложите его на ровную поверхность и приподнимите его ноги на 20-30 см выше уровня туловища.
- Похлопать по щекам, растереть виски.
- Дать вдохнуть пары нашатыря, либо уксуса, либо другого резко пахучего вещества (детям старше 3-х лет).
- Повернуть голову ребёнка на бок для предотвращения удушья в случае рвоты.
- Проверить есть ли дыхание и пульс (сердечные сокращения), если нет — вызвать неотложную помощь и проводить искусственное дыхание.
Если обморок длится более 5 минут, вызвать неотложную помощь. После прихода в себя дать попить горячий сладкий чай. Хотя обмороки, длящиеся менее 5 минут обычно не причиняют вреда ребенку, необходимо выяснить причину их возникновения. Даже если обморок произошел впервые, обязательно обратитесь к врачу в ближайшее время!
Лихорадочные состояния
Субфебрильная температура (до 38°C) может появляться при перегревании, при вирусной или бактериальной инфекции. Принимать жаропонижающие средства в таких случаях не стоит, если самочувствие ребенка не страдает. Порядок оказания первой помощи:
Субфебрильная температура (до 38°C)
- Раздеть ребёнка.
- Растереть влажной тканью (температура чуть выше комнатной) или поместить ребенка под теплый (не горячий) душ, постепенно снижая температуру воды до прохладной.
- Жаропонижающие не использовать.
Фебрильная температура (выше 38°C)
- Раздеть ребёнка.
- Растереть влажной тканью (температура чуть выше комнатной) или поместить ребенка под теплый (не горячий) душ, постепенно снижая температуру воды до прохладной.
- Обеспечить покой, уложить в постель.
- Обильно поить сладким чаем, морсом.
- При ознобе (у маленького ребенка – дрожь, «гусиная кожа»), согреть (тёплое одеяло, горячий чай), но долго закутанным не держать, чтобы не перегрелся.
- Дать жаропонижающие (Панадол, Парацетамол, нурофен) при температуре: выше 38.0°C у детей до 3 месяцев, выше 39.0°C у здоровых детей старше 3 месяцев, в случае озноба, головных или мышечных болей при более низкой температуре, выше 38-38,5°C при фебрильных судорогах в анамнезе, выше 38.5°C при тяжелых сопутствующих заболеваниях.
При температуре 39.5-40°C закутывать ребёнка не следует.
При температуре выше 40.4°C вызвать неотложную помощь.
5. Судороги
В большинстве случаев судороги прекращаются самостоятельно через 3-5 минут, — поэтому сохраняйте спокойствие. Если судороги возникли на фоне повышенной температуры тела, примите меры первой помощи при лихорадке. Опасным для жизни является эпилептический статус — длительные судороги (более 10-15 минут), такое развитие ситуации требует немедленной врачебной помощи.
Порядок оказания первой помощи:
- Уложите ребёнка в безопасное место, на ровную поверхность, где нет опасности травматизации, удалите из окружающей обстановки предметы с острыми и выступающими краями.
- Сохраняйте спокойствие.
- Развяжите шарф, галстук, расстегните ворот рубашки для облегчения дыхания.
- Положите под голову что-либо мягкое или плоское.
- Поверните ребёнка на бок для предотвращения удушья вследствие рвоты или западения языка.
- Находитесь рядом с ребёнком.
- Если судороги возникли впервые, или длятся более 5 минут или возобновились — вызывайте неотложную помощь.
6. Солнечный и тепловой удар
Длительное перегревание организма или воздействие прямых солнечных лучей на непокрытую голову может привести к тепловому (солнечному) удару. Солнечный удар может произойти как во время пребывания на солнце, так и через 6-8 часов после этого. Симптомы: общее недомогание, разбитость, головная боль, головокружение, шум в ушах, тошнота, а иногда рвота. При осмотре обнаруживается гиперемия кожи лица и головы, учащение пульса и дыхания, усиленное потоотделение, повышение температуры, иногда носовое кровотечение. В тяжелых случаях возникает сильная головная боль, снижается АД, температура тела достигает 40-41°С и более, больной впадает в прострацию, теряет сознание. Дыхание учащается, затем замедляется. Пульс редкий. Возможно развитие отека легких. В некоторых случаях отмечаются судороги, коматозное состояние, иногда возбуждение, галлюцинации, бред. Порядок оказания первой помощи:
- Поместить ребёнка в тень.
- Освободить от одежды.
- Дать выпить холодной воды.
- Холодный компресс на голову.
- Обернуть простыней, смоченной холодной водой.
- Если у ребенка высокая (39-41°С) температура тела, вызовите неотложную помощь.
- В тяжелых случаях больные подлежат госпитализации.
7. Аллергические реакции
Чаще всего аллергические реакции проявляются в виде высыпаний на коже. Причиной могут быть пищевые погрешности, прием лекарств, укусы насекомых, контакт с животными, тепло, холод и др. Порядок оказания первой помощи:
- Прекратите контакт ребёнка с предполагаемым аллергеном (медикаменты, пищевые продукты, контакт с животными, химическими веществами и др.) или воздействие физических факторов (холод, тепло, вода и др.).
- Успокойте ребёнка.
- Дайте ребёнку антигистаминные препараты в возрастных дозировках (тавегил, супрастин, фенкарол и др.).
- На область зудящих высыпаний можно наложить фенистил-гель или псилобальзам.
- Если у ребёнка вместе с аллергической реакцией появились нарушение общего состояния, подъём температуры, отёки, затруднение дыхания, боли в животе — необходимо вызвать врача (неотложную помощь).
Источник


