- Лечение сердечной астмы
- Лечение сердечной астмы
- Этиология
- Классификация
- Клиническая картина
- Диагностика
- Лечение
- Питание при заболеваниях сердца
- Физические нагрузки
- Вмешательство хирурга
- Первая помощь
- Профилактика и прогноз
- Первая помощь при острой сердечной недостаточности
- Первая помощь при удушье при сердечной недостаточности
- Неотложная помощь
Лечение сердечной астмы
Лечение сердечной астмы
Сердечная астма – недостаточность левого желудочка острой формы. Сопровождается приступом одышки, удушья и связана с нарушением кровотока в малом круге кровообращения.
Этиология
Сердечная астма может быть связана не только с патологиями сердца.
К основным причинам, по которым развивается нарушение, относятся:
Вследствие заболеваний сердца ухудшается его сократительная способность, происходит застой крови, так как левый желудочек не может обеспечить ее отток.
К нарушению оттока крови из легких могут приводить новообразования в легких либо формирование крупного тромба.
В качестве еще одной причины называется гипертоническая болезнь.
Нарушения в работе мозге, обусловленные инфарктом или внутримозговым кровоизлиянием также приводят к нарушению мозгового кровообращения и потере контроля дыхательного центра над работой легких.
Сердечная астма и отек легких могут развиться на фоне пневмонии и острого гломерулонефрита.
Необходимо перечислить провоцирующие факторы, которые повышают риски развития сердечной астмы:
- переутомление;
- сильные эмоциональные всплески;
- обильное употребление жидкости и пищи перед сном;
- гиподинамия;
- задержка жидкости у беременных.
Классификация
Лечение сердечной астмы зависит от стадии нарушения. Всего выделяют 3 стадии:
- Предвестники приступа. В течение 2-3 суток наблюдается усиление одышки, нехватка кислорода, появляется кашель. В целом самочувствие пациента нормальное, однако при физических нагрузках ухудшается.
- Приступ. Характеризуется резкой нехваткой кислорода, тахикардией, подъемом давления, возникновением чувства страха. Больной начинает искать удобное положение тела, в котором уменьшатся болевые ощущения.
- Отек легких. Это осложнение патологии, при котором происходит заполнение альвеол жидкостью. Является опасным для жизни и требует срочного оказания медицинской помощи.
Клиническая картина
Лечение сердечной астмы начинается с диагностирования, на начальной стадии которого врач уточняет имеющиеся симптомы. Для патологии характерно:
- Одышка. Сопровождается затрудненным вдохом и продолжительным выдохом. Из-за сужения просвета бронхиол человек не может наполнить легкие воздухом.
- Сильный кашель, вызывающий удушье. Кашель возникает как следствие отека слизистой бронхов. Сначала возникает сухой кашель, затем наблюдается отхождение прозрачной мокроты, однако это не приносит облегчения. Мокрота становится пенистой, с примесями крови.
- Побледнение кожного покрова. Обусловлена спазмом сосудов.
- Синюшность кожи носогубного треугольника и фаланг пальцев – связана с дефицитом кислорода.
- Паника, страх смерти указывают на кислородное голодание мозга.
- Холодный пот.
- Набухание шейных вен.
Приступ сердечной астмы зачастую возникает в ночное время суток.
Диагностика
Лечение сердечной астмы может быть затруднено в связи со сложностями дифференциальной диагностики. По симптоматике патология может напоминать бронхиальную астму, стеноз гортани. Нужно отметить, что такого понятия, как сердечно бронхиальная астма, нет.
Для постановки правильного диагноза проводятся:
- Прослушивание.
- Отмечаются влажные хрипы в нижней части легких, где происходит застой жидкости. Отек легких сопровождается появлением хрипов по всей поверхности органа.
- Сердечные тоны плохо прослушиваются из-за появившихся хрипов. Появляются дополнительные тоны, связанные с вибрацией стенок желудочков.
- Отмечается учащение сердечного ритма до 120-150 ударов в минуту.
Из методов инструментальной диагностики используются:
Лечение
Лечение сердечной астмы направлено на снижение активности дыхательного центра и снятие нагрузки с малого круга кровообращения.
В медикаментозном лечении приступа часто применяют подкожное или внутримышечное введение морфина либо сочетание фентанила и атропина.
При тахикардии атропин может быть заменен димедролом и пипольфеном.
Применение морфина направлено на устранение тревожности, однако может привести к развитию периферической вазодилатации. Препарат применяют с осторожностью.
Запрещается его использование при:
- гипотонии;
- аритмиях;
- угнетенном дыхательном центре (проявляется поверхностным дыханием).
В этом случае могут применяться малые транквилизаторы: реланиум, седуксен либо при нормальном или повышенном давлении нейролептики – дроперидол.
Гангиоблокаторы используются при гипертонии (пентамин или арфонад).
Диуретики применяют у пациентов, давление которых находится в норме или повышено.
В ходе лечения используются следующие категории препаратов:
- Нитраты (нитроглицерин). Необходим для устранения спазмов коронарных сосудов, нормализуют питание сердца и улучшают его сократительную функцию.
- Антигипертензивные средства (Коринфар). Помимо понижения артериального давления стимулируют поступление к сердцу кислорода.
- Анальгетики наркотические. Уменьшают боли и одышку, содействуют расслаблению гладкой мускулатуры.
- Нейролептики. Убирают тахикардию, панику, оказывают седативное действие.
- Антигистамины. Уменьшают проницаемость сосудистых стенок, отечность, тахикардию.
- Кислородные ингаляции с парами спирта. Предназначены для снижения отечности и пеногашения. Способствуют снятию приступа удушья и насыщению крови кислородом. Процедура проводится с использованием специальной аппаратуры.
Питание при заболеваниях сердца
Лечение сердечной астмы требует изменения подхода к питанию. Диета является одним из обязательных компонентов нормализации работы сердца.
В рацион должны входить только те блюда, которые легко усваиваются. Важнейшим моментом является ограничение употребления соли до 3 гр в сутки, хотя специалисты советуют полностью исключить ее, так как она способствует задержке жидкости в организме.
При склонности к формированию отеков количество жидкости ограничивается 1-1,5 литрами в сутки.
Жирная пища должна быть исключена, так как негативно сказывает на состоянии печени.
Физические нагрузки
Нельзя полностью исключать физическую активность, так как она тренирует сердечную мышцу. Однако чрезмерных, неадекватных нагрузок, приводящих к ухудшению самочувствия, следует избегать. Избыточная активность может спровоцировать новый приступ астмы, в то время как и гиподинамия приведет к постепенному ухудшению состояния.
В качестве физических нагрузок при сердечной астме рекомендуются пешие прогулки и плавание. Специалист порекомендует дыхательные упражнения, выполнение которых будет способствовать улучшению кровообращения и питанию тканей кислородом.
Вмешательство хирурга
В зависимости от того, что именно спровоцировало развитие сердечной астмы, может потребоваться хирургическое вмешательство. Оно направлено не на лечение сердечной астмы, а на устранение первопричины.
Проведение операции целесообразно, например, при пороках сердца, аневризме левого желудочка, нарушении проходимости сосудов.
Первая помощь
При приступе сердечной астмы необходимо сразу вызвать скорую. После этого следует оказать первую помощь. Неотложная помощь при сердечной астме:
- Посадить больного таким образом, чтобы нижние конечности свисали. Это позволит снизить приток крови к легким, снизить давление.
- Приложить к ногам грелку, наполненную теплой водой с целью улучшения кровотока. Вода не должна быть горячей.
- Измерить давление. При повышенном уровне необходимо наложить на нижние конечности жгут на расстоянии 15 см ниже паховой области. Это будет способствовать задержке крови в конечностях и уменьшению объема циркулирующей крови в малом круге кровообращения. Максимальное время наложения жгута – 30 минут, ослабляют его постепенно, с интервалом в несколько минут. При пониженном давлении жгуты не используют.
- Под язык следует положить таблетку нитроглицерина. При отсутствии нитроглицерина можно использовать Валидол.
Пациент с сердечной астмой подлежит обязательной госпитализации, независимо от того, удалось ли подавить приступ в домашних условиях. Не допускается самолечение и использование методов народной медицины. Только квалифицированная помощь при сердечной астме дает шанс сохранения жизни пациента.
Профилактика и прогноз
Прогноз во многом зависит от того, какой причиной вызвана сердечная астма. В большинстве случаев он является неблагоприятным. Однако при принятии мер на ранних стадиях возможна стабилизация состояния больного и сохранение работоспособности на несколько лет.
Необходимо комплексное лечение причины, вызвавшей астму, строгое соблюдение ограничительного режима.
Профилактика патологии заключается в своевременном и адекватном лечении ИБС, сердечной недостаточности, артериальной гипертензии, инфекционных заболеваний.
Крайне неблагоприятный прогноз при 3-й стадии сердечной астмы.
Важно соблюдать режим труда и отдыха. Интенсивность физических нагрузок должна быть согласована со специалистом. Должны соблюдаться все предписания врача. Систематическое прохождение обследований в клинике при сердечной астме для отслеживания динамики патологии обязательно. Как правило, требуется прохождение профилактических медикаментозных курсов терапии.
Источник
Первая помощь при острой сердечной недостаточности
Острая сердечная недостаточность (ОСН) — это тяжелое патологическое состояние, которое развивается у больных с различными заболеваниями сердца и гипертонической болезнью. Это одна из наиболее частых причин вызова скорой помощи и госпитализации больных, а также смертности населения нашей страны и всего мира.
Основными проявлениями (симптомами) острой сердечной недостаточности являются:
- Тяжелое, частое (более 24 в минуту) шумное дыхание — одышка, иногда достигающая cтепени удушья, с преимущественным затруднением вдоха и явным усилением одышки и кашля в горизонтальном положении. Сидячее положение или лежачее положение с высоко поднятым изголовьем облегчает состояние больного.
- Часто при дыхании становятся слышны влажные хлюпающие хрипы/звуки,
- прерываемые кашлем, в терминальной стадии дыхание приобретает характер клокочущего, с появлением пены у рта.
- Больному характерна сидячая поза с упором прямыми руками в колени.
Острая сердечная недостаточность может развиваться очень быстро и в течение 30–60 минут привести к смерти больного. В большинстве случаев от первых клинических признаков до тяжелых проявлений ОСН проходит 6–12 и более часов, однако без медицинской помощи абсолютное большинство больных с ОСН погибает.
Мероприятия первой помощи
При появлении у больных гипертонической болезнью или болезнью сердца (но не легких или бронхов) вышеуказанных симптомов ОСН необходимо:
- Вызвать скорую медицинскую помощь.
- Придать больному сидячее положение, лучше в кресле с подлокотниками, на
- которые он может опираться и задействовать межреберные мышцы в акт дыхания.
- Обеспечить физический и психоэмоциональный покой и свежий воздух.
- Ноги опустить в большую емкость (таз, бак, ведро и др.) с горячей водой.
- В крайне тяжелых случаях на ноги в области паха накладываются жгуты, передавливающие поверхностные вены, но не глубокие артерии, что уменьшает приток крови к сердцу и тем самым облегчает его работу.
- При наличии опыта по применению нитроглицерина у больного или человека, оказывающего первую помощь, его назначают в дозе 0,4 (0,5) мг (ингаляцию в полость рта производят под корень языка, таблетку/капсулу кладут под язык, капсулу необходимо предварительно раскусить, не глотать). При улучшении самочувствия больного после применения нитроглицерина, его применяют повторно, через каждые 5–10 минут до прибытия бригады скорой медицинской помощи. При отсутствии улучшения самочувствия больного после применения нитроглицерина, его больше не применяют.
Внимание! Больному с ОСН категорически запрещается вставать, ходить, курить, пить воду и принимать жидкую пищу до особого разрешения врача. Нельзя принимать нитроглицерин при артериальном давлении менее 100 мм рт. ст., при выраженной головной боли, головокружении, остром нарушении зрения, речи или координации движений.
Всем больным гипертонической болезнью или болезнью сердца с наличием одышки и отеков на ногах необходимо обсудить с лечащим врачом, какие препараты необходимо принимать при развитии ОСН, четко записать их наименования, дозировку и временную последовательность (алгоритм) их приема, а также уточнить у врача, при каких проявлениях болезни необходимо срочно вызывать скорую медицинскую помощь. Каждому такому больному необходимо сформировать индивидуальную аптечку первой помощи при ОСН и постоянно иметь ее при себе.
Источник: Бойцов С. А., Ипатов П.В., Калинина A. M., Вылегжанин С.В., Гамбарян М. Г., Еганян Р. А., Зубкова И. И., Пономарева Е. Г., Соловьева С. Б., «Организация проведения диспансеризации и профилактических медицинских осмотров взрослого населения». Методические рекомендации. Издание 2-е с дополнениями и уточнениями, М., 2013 г.
Источник
Первая помощь при удушье при сердечной недостаточности
Клиника. Наиболее характерным симптомом является появление нарастающей одышки, переходящей в удушье. Болевой синдром для данного состояния не характерен. Если сердечная астма возникла на фоне постинфарктного кардиосклероза, то данный вариант приступа может протекать в безболевой форме, либо боли в области сердца будут носить «ишемический» характер. Типично занимаемое больным вынужденное положение: полусидячее, с опущенными ногами.
Отмечаются беспокойство, возбуждение; кожные покровы бледные, акроцианоз. Тоны сердца, как правило, приглушены и плохо прослушиваются из-за большого количества влажных хрипов в легких. Возможно появление акцента II тона над легочной артерией. АД на первоначальных этапах заболевания повышено (влияние симпато-адреналовой реакции), в последующем снижается.
Отмечается тахикардия, возможны нарушения ритма сердечной деятельности. Затруднен вдох. В легких определяются влажные хрипы. Динамика их появления начинается с заднениж-них отделов легких, симметрично с двух сторон. Количество и характер влажных хрипов зависит от выраженности сердечной недостаточности. В наиболее тяжелых случаях у больного из дыхательных путей появляется пена, иногда имеющая розовый оттенок.
Неотложная помощь
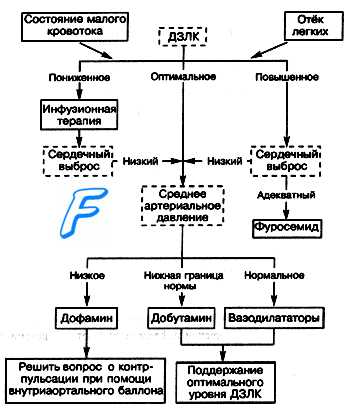
Все лечебные мероприятия должны быть устремлены на снижение преднагрузки на сердце, повышение сократительной способности миокарда, «разгрузку» малого круга кровообращения и включать следующие направления:
1. Уменьшение притока крови с периферии в малый круг достигается использованием периферических вазодилататоров (прежде всего — нитратов) или ганглиоблокаторов. С этой целью можно использовать простой способ — назначить таблетки нитроглицерина под язык, по 1 табл. с интервалом в 5—10 мин., или произвести в/в введение препаратов нитроглицерина.
При использовании ампульной формы 1% раствора нитроглицерина («Концентрат»), ее содержимое непосредственно перед применением разводят изотоническим раствором натрия хлорида до получения 0,01% раствора (0,1 мг = 100 мкг в I мл). Данный раствор вводят в/в капельно. Начальная скорость введения — 25 мкг в минуту (1 мл 0,01% раствора за 4 мин.). Скорость введения регулируют индивидуально, достигая снижения АД на 10—25% от исходного (систолическое давление должно быть не ниже 90 мм рт. ст.).
При недостаточном эффекте скорость введения увеличивают на 25 мкг в минуту каждые 15—20 мин. Обычно количество нитроглицерина, необходимое для получения эффекта, не превышает 100 мкг (I мл 0,01% раствора в минуту). В отдельных случаях дозы могут быть более высокими (до 2—4 мл в минуту) (М. Д. Машковский, 1997). Длительность введения определяется клиническими показаниями и может составлять 2—3 еут. Методика использования других форм нитратов для в/в введения (натрия нитропруссид, перлинганит, нитромак, нитрополь) и ганглиоблокаторов типа арфонад аналогична вышеприведенной.
2. Эффективным препаратом для лечения альвеолярного отека легких является в/в введение 1—2 мл 1% раствора морфина. В данной ситуации используются не анальгезирующие, а другие свойства данного препарата:
• угнетаюшее действие на перевозбужденный дыхательный центр способствует урежению дыхания с одновременным его углублением, благодаря ваготропному эффекту, в результате этого увеличивается МОД;
• слабовыраженное ганглиоблокирующее действие уменьшает приток крови в малый круг кровообращения.
Примечание. Вышеуказанный клинический эффект морфина надежен лишь при значительных дозах, близких к угнетающим дыхание. Этим можно пренебречь на фоне ИВЛ, но при спонтанной вентиляции безопаснее применять медикаменты с хорошо управляемым ганглиоблокируюшим эффектом (арфонад, гигроний), а также нитроглицерин или нитро-пруссид натрия, действующие столь же быстро (А. П. Зильбер, 1989).
3. Повышение сократительной способности миокарда. Клинически доказанным положительным эффектом обладают симпатомиме-тики. Препаратом выбора является допмин (дофамин, допамин). Методика его использования описана в теме Кардиогенный шок (см. далнн).
4. Для уменьшения объема циркулирующей жидкости показано в/в введение мочегонных препаратов из группы салуретиков, например, фуросемид, в дозе 60—90 мг. Использование осмодиуретиков при данной патологии противопоказано, так как они в первую фазу своего действия увеличивают объем циркулирующей жидкости в сосудистом русле за счет привлечения воды из интерстициального пространства, что в конечном итоге может усилить отек легких.
5. Если альвеолярный отек легких протекает с выраженным бронхо-спастическим компонентом, на что будет указывать экспираторная одышка и жесткое дыхание, показано в/в медленное введение эуфиллина, в дозе 5—10 мл 2,4 % раствора.
6. Для купирования гипоксии и проведения пеногашения в альвеолах с момента начала лечения больному назначается ингаляция кислорода в объеме 3—5 л/мин., пропущенного через пеногаситель. В качестве пеногасителя рекомендуется использовать антифомсилан; при его отсутствии — этиловый спирт. Следует знать, что данный спирт обладает наиболее выраженным пеногасяшим эффектом при высоких концентрациях (96%), однако в такой концентрации он может вызвать ожог верхних дыхательных путей, поэтому спирт рекомендуется развести до 70—80°.
7. Объем инфузионной терапии должен быть минимальным (200— 300 мл 5% глюкозы) и, в основном, направлен на избежание повторных пункций периферических вен.
Примечание:
а). Для повышения сократительной способности миокарда при данной патологии иногда традиционно используют внутривенное введение сердечных гликозидов быстрого действия, например, строфантин в дозе 0,5-0,75 мл 0,05% раствора на 10-20 мл физраствора, однако в последнее время накапливается все больше информации о малой эффективности данных препаратов для повышения сократительной способности миокарда на фоне острой сердечно-сосудистой недостаточности и высоким риском развития аритмий в первые трое суток ОИМ.
б). Для стабилизации повышенной проницаемости клеточных мембран некоторые врачи используют глюкокортикоиды (преднизолон в первоначальной дозе не менее 90-120 мг). Введение гормонов в данной ситуации целесообразно производить после нормализации ЦВД. Следует знать, что действие данных препаратов на фоне отека легких развивается медленно, выраженный клинический эффект обнаруживается не раньше, чем через 24 часа, поэтому ряд авторов вообще не рекомендуют использовать глю-кокортикоиды при данной патологии.
в). Наложение жгутов на нижние конечности вызывает депонирование крови в объеме 1—1,5 л, что с патогенетической точки зрения является хорошим подспорьем в лечении данной патологии. Однако не следует забывать, что после снятия жгутов с конечностей, особенно если они находились от часа и более, у больного может возникнуть подобие «синдрома включения» (см. тему. СИНДРОМ ДЛИТЕЛЬНОГО СДАВЛЕНИЯ), и все проведенное ранее лечение может оказаться неэффективным.
Исходя из этого, подход к наложению жгутов должен быть дифференцированным: их использование оправдано на этапе доврачебной помощи, но не в условиях стационара.
Лечение данной патологии необходимо проводить под постоянным контролем ЦВД и почасового диуреза. После выведения больного из критического состояния показано проведение коррекции КЩС и уровня электролитов, особенно калия, потеря которого неизбежна при любых гипоксических состояниях
Источник