- Травма головы: что делать родителям?
- Чем опасны ЧМТ?
- Что нужно делать?
- Первые сутки — самые важные
- Осторожно, осложнения!
- Первая помощь при травмах и ушибах головы у ребенка
- Первая помощь
- Признаки серьезной травмы
- Профилактика травм головы
- Сотрясение головного мозга у детей — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы сотрясения головного мозга у детей
- Патогенез сотрясения головного мозга у детей
- Классификация и стадии развития сотрясения головного мозга у детей
- Осложнения сотрясения головного мозга у детей
- Диагностика сотрясения головного мозга у детей
- Лечение сотрясения головного мозга у детей
- Прогноз. Профилактика
Травма головы: что делать родителям?
Неосведомленность родителей в плане оказания помощи маленькому ребенку при ушибе головы может обернуться самыми неблагоприятными последствиями. Среди них — проведение ненужных диагностических процедур (на которых зачастую ничего не видно), лечение по рецептам бабушек, самолечение препаратами, на скорую руку купленными в аптеке, а также бессонные ночи родителей и нестабильность нервной системы малыша. Чтобы избежать всего этого, достаточно знать основные правила поведения при черепно-мозговой травме (ЧМТ) и в непредвиденных обстоятельствах руководствоваться ими.
Чем опасны ЧМТ?
Черепно-мозговая травма возникает при ушибах головы (у детей обычно при падениях с диванов, комодов, столов и стульев или с высоты собственного роста (бежал и споткнулся)). Она сопровождается растяжением или повреждением аксонов — длинных отростков нервных клеток, из которых состоят все нервные волокна. В норме эти клетки проводят импульсы, а после травм эта функция нарушается, возникает неврологическая симптоматика. Кроме аксонов, пострадать могут и сосуды. Обычно повреждаются самые мелкие из них. При сильных или повторяющихся травмах возможны довольно крупные кровоизлияния в мозговую ткань.
Что нужно делать?
После ЧМТ очень важно понять, повреждены ли и насколько, структуры головного мозга. В зависимости от масштабов повреждения мозговая травма может быть легкой, средней и тяжелой. Последние 2 вида — повод для госпитализации. Легкие ЧМТ можно лечить под контролем врача в амбулаторных условиях.
Самостоятельно разобраться, насколько сильно ударился ребенок, почти невозможно. Поэтому лучше обратиться за помощью к специалисту — неврологу. После сбора анамнеза и осмотра пострадавшего врач примет решение, нужно ли делать компьютерную томографию (КТ). Этот метод наиболее информативен при травмах головы. В зависимости от степени изменений будет установлен диагноз и назначено лечение.
Первые сутки — самые важные
Неврологи рекомендуют пристально следить за состоянием ребенка первые сутки после ушиба. В это время могут проявиться осложнения.
На протяжении 24 часов лучше позволить малышу много спать, что ускорит восстановление головного мозга. Разумный покой предотвратит повторные ушибы и снизит общую нагрузку на организм. По назначению врача и при наличии необходимости (головная боль) допускается применение Парацетамола или Нурофена.
К любым привычным видам деятельности нужно возвращаться постепенно. Когнитивная занятия на скорость восстановления не влияет.
Физическую активность, которая чревата повторным получением травмы, нужно возобновлять в последнюю очередь (через 10-14 дней). Однако это не означает, что нужно соблюдать постельный режим. Достаточно проследить, чтобы ребенок играл спокойно, без беготни, прыжков и кульбитов на кровати.
Осторожно, осложнения!
Родителям нужно срочно вызвать скорую помощь, если после травмы у ребенка наблюдается:
- беспокойство, чрезмерное возбуждение;
нарушения слуха или зрения;
ригидность, слишком сильное напряжение мышц шеи (малыш не может прижать к груди подбородок);
онемение участка тела;
недержание мочи или кала;
Сигналом тревоги является и слишком крепкий, беспробудный сон ребенка, когда, несмотря на все усилия родителей, разбудить его не удается.
Знание — это сила. Проявляйте разумную настороженность и берегите ребенка!
Источник
Первая помощь при травмах и ушибах головы у ребенка
В детском возрасте невозможно избежать синяков, ушибов и ссадин. Даже самые внимательные родители не способны полностью уберечь ребенка от травм. Малыши первого года жизни только учатся координировать свои движения и удерживать равновесие, а дети постарше могут пострадать из-за чрезмерной активности и любознательности. Особого внимания требуют моменты, когда при падении ребенок ударился головой. В каких же случаях следует вызывать врача? Как оказать малышу первую помощь?
Голова маленького ребенка часто страдает при падении, так как у грудничков это наиболее тяжелая часть тела. Но благодаря наличию большого и малого родничков происходит сглаживание удара. К тому же, у малышей между костями черепа и мозгом находится достаточное количество жидкости, выполняющей защитные функции. Поэтому большая часть ударов не приносит ребенку вреда. Однако родителям нужно знать, какие симптомы указывают на серьезную травму и что нужно сделать до приезда врача.
Первая помощь
Сразу после удара осторожно положите ребенка на кровать и внимательно осмотрите его голову. При этом не нужно спешить и суетиться, чтобы малыш не испугался еще сильнее. Ведь истерика может повысить внутричерепное давление или усилить кровотечение из раны.
При образовании шишки следует приложить к ней лед, завернутый в кусок ткани. Подойдет бутылка с холодной водой или пакет замороженных продуктов, обмотанный полотенцем. Охлаждающий компресс поможет снять отек и избежать развития гематомы. Но держать его нужно не более пяти минут.
При обнаружении раны обработайте ее края перекисью водорода и приложите марлевый или матерчатый тампон для впитывания крови. Если в течение 10 минут кровотечение не прекратилось, следует вызвать врача.
При отсутствии повреждений на месте удара следует внимательно наблюдать за состоянием ребенка не менее недели. Причем в первые несколько часов лучше не укладывать малыша спать, так как основные симптомы сотрясения мозга проявляются именно в это время.
Дети первого года жизни не могут рассказать о своем самочувствии. Обратитесь к врачу, если заметите долгий плач, отказ от еды, беспокойный сон, рвоту.
Ребенка постарше нужно подробно расспросить, как он упал и в каком месте чувствуется боль. Если удар приглушен ковром, а само падение было неопасным, медицинская помощь не требуется. Но не помешает понаблюдать за малышом несколько дней, чтобы убедиться в отсутствии опасных последствий.
Признаки серьезной травмы
Немедленно вызывайте медиков, если заметите хотя бы один из этих симптомов:
- потеря сознания;
- головокружение, бледность;
- заторможенность, вялость;
- кровотечение из раны более 10 минут;
- кровотечение из ушей или носа;
- судороги или резкие беспорядочные движения;
- тошнота, рвота, а для младенцев – частые срыгивания;
- кровь в кале, моче, рвотных массах;
- разная ширина зрачков;
- ухудшение слуха или зрения;
- беспокойный сон.
До приезда скорой помощи положите малыша набок для беспрепятственного выхода рвотных масс и зафиксируйте его в безопасной позе. Проверьте пульс, ровность дыхания и размер зрачков. Лекарства давать нельзя, так как это может затруднить осмотр ребенка и смазать симптомы.
Профилактика травм головы
Даже те дети, которые еще не умеют переворачиваться, могут добраться до края дивана и упасть. Поэтому родителям нужно позаботиться об их безопасности. Для этого ограничьте движение высокими подушками или постелите теплое одеяло на полу.
Пеленальный столик имеет совсем небольшую площадь. Поэтому на нем ни в коем случае нельзя оставлять ребенка без присмотра. Даже если вы просто отворачиваетесь, чтобы взять новый подгузник, придерживайте малыша рукой.
При покупке коляски обращайте внимание на высоту бортов, надежность креплений и наличие поясков безопасности. Во время гулянья не забывайте пристегивать ребенка и следите за его движениями в период бодрствования.
Когда малыш начинает ходить, частые падения неизбежны. Поэтому нужно убрать из комнаты тяжелые стулья и прочно зафиксировать скатерть на столе. Края мебели следует обшить специальными мягкими уголками. Приобретите носочки с прорезиненными вставками, которые не будут скользить на паркете, а дверь в кухню и ванную комнату держите закрытой.
Во время передвижения в автомобиле всегда пристегивайте ребенка в детском кресле, а сами будьте внимательны на дороге и соблюдайте все правила движения.
По статистике, наибольшее количество детских травм головы происходит во время развлечений. Поэтому приучите ребенка надевать шлем при катании на скейте, роликах, велосипеде, а также на катке или лыжной трассе. Выполняя это правило, можно существенно сократить количество падений, а вместе с тем – число ушибов, синяков и более серьезных повреждений.
Источник
Сотрясение головного мозга у детей — симптомы и лечение
Что такое сотрясение головного мозга у детей? Причины возникновения, диагностику и методы лечения разберем в статье доктора Артеменко К. А., врача УЗИ со стажем в 26 лет.
Определение болезни. Причины заболевания
Сотрясение головного мозга (СГМ) — основная клиническая форма лёгкой черепно-мозговой травмы (ЧМТ), в частности, диффузного повреждения паренхимы мозга. Она занимает первое место среди всех травм детского возраста, требующих лечения в стационарных условиях.
По данным эпидемиологических исследований, ЧМТ у детей и подростков во многих странах достигает 200 случаев на 100 тысяч человек. Причём ЧМТ чаще встречается у лиц мужского пола (до 70 % всех случаев). [7]
Выделяют две возрастные группы с большим риском получения черепно-мозговой травмы:
- дети до 5 лет;
- пациенты от 15 до 25 лет.
У детей с первого года жизни начинается высокая двигательная активность, появляется стремление всё узнать, попробовать, добраться до различных мест. Это проходит на фоне несовершенства моторных навыков и координации движений, сниженного чувства опасности и переоценки физических возможностей, что и приводит к появлению травмы.
Основными причинами возникновения сотрясения мозга в детском возрасте являются:
- травмы в процессе рождения;
- падение младенцев и детей до трёх лет с кроватей, пеленальных столов, из рук родителей, колясок и т. п.;
- нарушение координации в результате непропорционального физического развития тела у детей до трёх лет (большой вес головы) и падение вниз головой при резком ускорении или торможении (в этом возрасте дети ещё не научились страховать себя руками во время падения);
- удары при падении детей 4-7 лет с высоты (детских горок, качелей, подоконников или деревьев);
- нарушение правил дорожного движения и автомобильные аварии с нефиксированным ребёнком в специальном автомобильном детском кресле;
- нарушение техники безопасности и отсутствие/неисправность спортивной экипировки во время подвижных игр и спортивных соревнований.
Симптомы сотрясения головного мозга у детей
Сотрясение мозга у детей и взрослых протекает по-разному.
К основным признакам, свидетельствующим о СГМ во взрослом возрасте, относятся:
- кратковременное нарушение сознания;
- посттравматическая амнезия (длится несколько секунд или минут, но не более часа); [4][10]
- головная боль ( сдавливающая или сжимающая);
- жалобы на головокружение и тошноту, не связанную с приёмом пищи (причём чувство тошноты обычно взаимосвязано с выраженностью головной боли);
- учащённое дыхание, рвота, нарушение сердечного ритма;
- симптомы нарушения вегетативной нервной системы:
- общая слабость;
- стойкое повышение давления (не столько из-за самой травмы, сколько из-за перенесённого стресса);
- бледность лица или гиперемия (приливы крови);
- повышенное потоотделение рук и ног; [2][3]
- неврологические проявления (более выражены в первые часы и дни после травмы): [5]
- расширение или сужение обоих зрачков при сохранении живых рефлексов на свет;
- асимметрия сухожильных и кожных рефлексов;
- мелкий горизонтальный нистагм (частое колебательное движение).
Симптомы СГМ у детей с момента травмы появляются не сразу. [9] В момент травмирования отмечается бледность кожных покровов (прежде всего лица) и тахикардия. В динамике возникает головная боль, вялость и сонливость, рвота, беспокойство, капризность, расстройства сна, срыгивания во время кормления.
У детей дошкольного возраста, в отличие от взрослых и детей старше семи лет, посттравматическое состояние протекает без утраты сознания, отмечается лабильный пульс, горизонтальный нистагм, снижение корнеальных рефлексов (при лёгком прикосновении к роговице глаза веки не смыкаются), изменение мышечного тонуса (чаще гипотония), повышение или понижение сухожильных рефлексов, повышение температуры до 37,1-38,0°C.
Состояние ребёнка обычно улучшается на 2-3 день после СМГ, тогда как у взрослых симптомы регрессируют на 5-9 сутки с момента травмы. [9]
Патогенез сотрясения головного мозга у детей
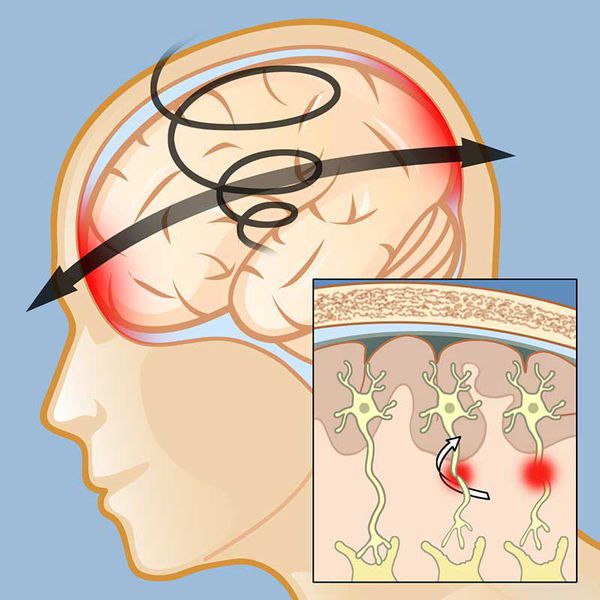
Механизм СГМ у детей обусловлен ударным ускорением и инерциальной травмой. [1]
Ускорение, придаваемое мозгу в момент ЧМТ, служит основным составляющим патогенеза его сотрясения как при опосредованном (инерциальном травмировании), так и при прямом (ударном) воздействии механической энергии на голову.
Согласно современным представлениям, при любой закрытой черепно-мозговой травме в её патогенез вовлекаются все отделы головного мозга, что приводит к нарушению связей между нейронами.
Считается, что в основе клинического проявления СМГ лежит асинапсия — временное нарушение связей клеток мозга (преимущественно функциональное). [8] Исследования ряда авторов подтвердили, что морфологическим субстратом СМГ является нарушение синаптического аппарата. В более тяжёлых случаях к ним присоединяются нарушения ультраструктуры осевых цилиндров нейронов — аксонов. [8] [9]
В основе формирования клинических синдромов СГМ лежат нарушения в срединностволовых структурах мозга и ретикулярной формации, а также расстройства корково-подкорковых взаимоотношений. [1] [11] Вовлечение в патологический процесс стволовых образований приводит к страданию как специфических, так и неспецифических систем мозга, проявляющихся в виде различных вегетативных и нейропсихических нарушений.
Классификация и стадии развития сотрясения головного мозга у детей
По степени тяжести СМГ бывает:
- лёгким — сохранение симптомов менее 20 минут;
- среднетяжёлым — от 20 минут до 6 часов;
- тяжёлым — от 6 до 48 часов;
- крайне тяжёлым — более 48 часов.
Ряд авторов отмечает, что у детей раннего периода жизни и дошкольного возраста потеря сознания может отсутствовать. [1]
Детская шкала комы (для детей, младше четырёх лет) позволяет оценить степень угнетения сознания:
- Открывание глаз:
- произвольное — 4 балла;
- как реакция на голос — 3 балла;
- как реакция на боль — 2 балла;
- отсутствует — 1 балл.
- Речевая реакция:
- ребёнок улыбается, ориентируется в пространстве, реагирует на звук, следит за движениями, отзывчив — 5 баллов;
- ребёнка можно успокоить, отзывчивость неполноценная — 4 балла;
- во время плача малыш ненадолго успокаивается, стонет — 3 балла;
- плачет и не успокаивается, беспокойство не проходит — 2 балла;
- не реагирует на попытку успокоить — 1 балл.
- Двигательная реакция:
- выполняет движения по команде — 6 баллов;
- отталкивает в ответ на болевое раздражение — 5 баллов;
- отдёргивает конечности на болевое раздражение — 4 балла;
- патологическое сгибание как ответная реакция на болевое раздражение (декортикация) — 3 балла;
- патологическое разгибание как ответная реакция на болевое раздражение (децеребрация) — 2 балла;
- движения полностью отсутствуют — 1 балл.
У пострадавших с лёгкой ЧМТ после травмы сознание ясное (15 баллов) либо отмечается депрессия сознания до степени умеренного оглушения (13-14 баллов). Сотрясения могут проявляться кратковременным угнетением сознания (от 1-2 секунд до нескольких минут), причём чаще в момент оглушения (сопора).
В клиническом течении ЧМТ принято выделять три периода:
- острый — первые 2-10 недель после травмы;
- промежуточный — от 10 недель до 6 месяцев;
- отдалённый — от 6 месяцев до 2 лет и более.
Течение и проявления ЧМТ во всех её периодах во многом зависят от фона, на котором произошла травма.
Осложнения сотрясения головного мозга у детей
Несмотря на то, что сотрясение у детей не приводит к структурным изменениям в мозге, последствия могут быть весьма тяжёлыми. Так, при отсутствии своевременной диагностики и лечения могут развиться такие осложнения, как отёк головного мозга, внутричерепная гематома, эпилептические приступы. [6] [10]
Наиболее частыми последствиями СГМ у детей являются:
- нарушение формирования навыков чтения (дислексия), письма (дисграфия) или счёта (дискалькулия);
- школьная дезадаптация, когнитивные и речевые нарушениями, эмоциональные и поведенческие трудности;
- проблемы с обучением, освоением школьной учебной программы (знания имеют отрывочный характер);
- невнимательность во время проведения занятий, ухудшение памяти;
- неопрятность в одежде и в личной гигиене, быстрое «охлаждение» к начатому делу;
- затруднения в использовании полученной информации, построения выводов и заключений;
- в отдалённом периоде ЧМТ — затруднение социальной адаптации в связи с эмоциональными вспышками или агрессией; [2][10]
- мигрень, нервозность, бессонница, беспричинное чувство страха и тревоги, развитие неврозов.
Диагностика сотрясения головного мозга у детей
В диагностике СГМ необходимо учитывать характер получения травмы и опрос свидетелей происшедшего. В ряде случаев о сотрясении могут свидетельствовать следы травмы на голове и психологическое состояние ребёнка.
Поскольку признаки сотрясения мозга у ребёнка не очень отчётливые, важным значением в диагностики обладает изменение симптомов в динамике. Их исчезновение через 3-7 суток — веский повод для подозрения именно на СМГ.
Отличие СГМ от ушиба и других форм травматической патологии:
- отсутствие переломов костей черепа;
- давление и состав спинномозговой жидкости без изменений;
- М-эхо без смещений;
- КТ и МРТ без травматических отклонений в паренхиме вещества мозга и в ликворосодержащих внутричерепных пространствах.
Для определения степени тяжести ЧМТ оценивается:
- продолжительность потери сознания в острой фазе травмы (если оно возникло);
- длительность посттравматической амнезии (при наличии) и оценка состояния жизненно важных функций;
- степень угнетения сознания на момент осмотра (детская шкала комы Глазго).
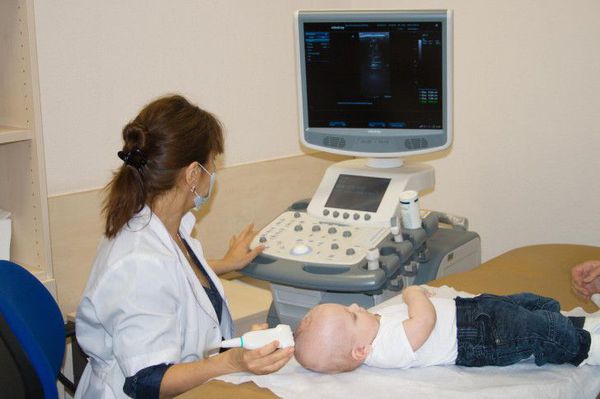
Объективизации сотрясения головного мозга в острой фазе ЧМТ могут косвенно способствовать электроэнцефалография и офтальмоскопия. Широкое распространение в диагностике ЧМТ у детей получила нейросонография (УЗИ головного мозга).
УЗИ головного мозга проводится детям с первого дня жизни и до периода закрытия большого родничка, являющегося акустическим окном, через которое можно визуализировать состояние всех структур головного мозга. При проведении исследования оценивается ликворная система (боковые желудочки, сосудистые сплетения, III и IV желудочек, затылочная цистерна), талямусы, мозжечок, паренхима мозга, мозговой кровоток, наличие свободной жидкости между паренхимой мозга и черепной коробкой, а также кости черепа.
Данное исследование, позволяет исключить изменения со стороны мозга после перенесённой травмы — отёк паренхимы, смещение срединных структур, переломы костей черепа, очаги контузии мозга и внутричерепные кровоизлияния. [5] [13]
УЗИ-признаки травмы головного мозга, исключающих СГМ:
- при отёке паренхимы головного мозга — снижение эхогенности паренхимы мозга в первые часы после травмы, её повышение в динамике и нормализация на 6-7 сутки.
- при ушибах головного мозга — наличие в паренхиме мозга гиперэхогенных включений на фоне общего снижения эхогенности тканей паренхимы (внутричерепные гематомы имеют более повышенную эхогенность).
- при тяжёлых ушибах мозга:
- участки паренхимы мозга изоэхогенного характера, видимые только за счёт их добавочного объёма;
- участки добавочного объёма с умеренным повышением эхогенности и нечётким контуром;
- участки добавочного объёма с чётко отграниченным контуром и интенсивным повышением эхогенности.
- участки добавочного объёма с резким повышением эхогенности.
- при эпидуральных гематомах — чётко отграниченный участок веретенообразной формы, прилежащий к кости черепа, повышенной или несколько сниженной эхогенности, смещающий структуры головного мозга;
- при субдуральных гематомах:
- локальные изменения границ плотности (чаще веретенообразной формы), захватывающие всё полушарие;
- хронические субдуральные гематомы с пониженной эхогенностью;
- при внутримозговых гематомах:
- стадия гиперэхогенности — длится до 8-10 дней;
- стадия анизоэхогенности — отличается появлением в центре очага зон сниженной эхогенности с увеличением размера в динамике (10-30 дней после травмы);
- анэхогенная стадия — визуализируются только косвенные признаки объёмного процесса (1-2 месяца);
- стадия последующих резидуальных изменений с формированием кист или зон атрофии головного мозга.
- при внутрижелудочковых кровоизлияниях, вызванных травмой — наличие внутрижелудочковой гиперэхогенной зоны, расширение просвета боковых желудочков и изменение формы сосудистого сплетения (встречаются редко, обычно возникают при наличии множественных гематом). [5]
Нейросонография позволяет также выявить и не часто встречающиеся варианты расположения гематом — задняя черепная яма, полюс лобной доли со смещением эхоструктур головного мозга и «плюс ткань» эффектом, наличием свободной жидкости по передней поверхности паренхимы мозга. В случае расположения гематомы в задней ямке черепа отмечаются признаки появления гидроцефалии — расширение боковых желудочков головного мозга и III желудочка мозга. [5]
Лечение сотрясения головного мозга у детей
Все пациенты с ЧМТ, даже с лёгкой степенью, подлежат госпитализации в стационарные условия для уточнения первичного диагноза.
В современной литературе, посвященной СГМ, ряд авторов [1] [2] [6] рекомендует устанавливать пострадавшим постельный режим на 1-3 суток. С учётом особенностей клинического течения этот период можно увеличить на 2-5 суток. После этого при отсутствии осложнений выписка возможна на 10-14 день. При этом должна быть обеспечена возможность периодического врачебного контроля и повторной госпитализации при возникновении опосредованных осложнений.
Медикаментозное лечение при сотрясении мозга не должно быть агрессивным. [1] Оно направлено на оптимизацию функционального состояния головного мозга и снятие симптоматики. Спектр назначаемых лекарств при поступлении в стационар включает в себя анальгетики, седативные средства и снотворные препараты (преимущественно в таблетированной форме).
Проводится метаболическая терапия для улучшения мозгового кровообращения. Предпочтительно сочетание вазотропных и ноотропных препаратов. [2]
Для предупреждения возможных осложнений при благополучном завершении СГМ требуется амбулаторное наблюдение у невролога на протяжении года по месту жительства.
Прогноз. Профилактика
Сотрясение мозга является, как правило, обратимой клинической формой ЧМТ. Поэтому в 80-97% случаев [6] СГМ завершается выздоровлением ребёнка с полным восстановлением всех функций организма, но при условии соблюдения режима в остром периоде и отсутствии отягощающих травму обстоятельств.
У некоторых детей после острого периода сотрясения наблюдаются проявления посткоммоционного синдрома:
- нарушения когнитивных функций (снижения концентрации внимания, ослабление памяти) и лабильность психики (депрессия, раздражительность, чувство тревоги);
- отклонения в физическом благополучии (головокружение, головные боли, нарушение сна, быстрая утомляемость, раздражительность от звуковых и световых источников).
В динамике спустя 3-12 месяца после перенесённого ЧМТ эти симптомы исчезают или существенно снижаются.
Профилактика сотрясения мозга предполагает:
- использование спортивной экипировки и защитного шлема во время занятий спортом (борьбы, бокса, хоккея, катания на коньках, велосипеде или роликах);
- пристёгивание ремней безопасности специальных детских кресел в автомобилях;
- соблюдение правил дорожного движения;
- обустройство дома мебелью, безопасной в эксплуатации ;
- поддержание чистоты в помещениях (сразу вытирать жидкость, разлитую на пол);
- соблюдение мер б езопасности на уроках физической культуры и трудового обучения, а также правил санитарных требований к устройству, оборудованию и содержанию жилых помещений в детских учебных и воспитательных учреждениях.
Источник