Первая помощь при сердечно легочной реанимации у детей
Самое первое обследование, которое проводят ребенку после рождения, — это оценка состояния по шкале Апгар на 1, 5 и 10-й минутах жизни. Оценка ниже 6 баллов на 1 -й минуте свидетельствует об асфиксии и, вероятно, ацидозе; исключение составляют новорожденные с очень низким весом — у них низкая оценка по шкале Апгар не обязательно связана с асфиксией. Сумма баллов ниже 3 указывает на тяжелую асфиксию. Этим детям требуется сердечно-легочная реанимация.
Тактика должна быть следующей.
• Ребенка вытирают насухо и согревают.
• Отсасывают содержимое дыхательных путей, начинают ингаляцию кислорода.
• Проводят ИВЛ с помощью дыхательного мешка, маски и воздуховода.
• При ЧСС меньше 100 мин начинают непрямой массаж сердца. ЧСС лучше определять по пульсу на пупочной или подмышечной артерии или по сердечному толчку.
• Последующие меры включают катетеризацию вены, введение адреналина, инфузию растворов (0,9% NaCl), при гипогликемии — глюкозы, а также бикарбоната натрия для устранения ацидоза.
Основные реанимационные мероприятия:
• Вызвать реанимационную бригаду.
• Проверить проходимость дыхательных путей, дыхание, пульс.
• Оценить реакцию на внешние раздражители.
Восстановление проходимости дыхательных путей:
• Запрокинуть голову, выдвинуть вперед нижнюю челюсть.
• Аспирировать содержимое дыхательных путей.
Искусственная вентиляция легких:
• Если в течение 10 с не было ни одного вдоха, начинают дыхание рот в рот (у грудных детей обхватывают ртом и рот, и нос ребенка).
• Если возможно, начинают ингаляцию кислорода.
Непрямой массаж сердца:
• Пульс определяют на сонной или плечевой артерии.
• При ЧСС меньше 60 мин или признаках недостаточной перфузии тканей (цианозе или выраженной бледности) начинают непрямой массаж сердца.
Видео сердечно-легочная реанимации у детей
Оборудование для реанимации детей:
• Отсос.
• Ротовые воздуховоды Гедела и лицевые маски разных размеров и типов.
• Саморасправляющиеся дыхательные мешки, например мешок Амбу. Такие мешки бывают трех размеров:
— для новорожденных — 240 мл;
— для детей от 1 года до 12 лет — 500 мл;
— для взрослых — 1600 мл.
• При необходимости у грудных детей допускается использование мешков для больных постарше, но тогда при каждом вдувании надо следить за подъёмом грудной клетки во избежание перераздувания легких.
— Ларингоскопы.
— Ларингеальные маски.
— Набор эндотрахеальных трубок (для сердечно-легочной реанимации берут эндотрахеальную трубку, наружный диаметр которой равен диаметру мизинца ребенка).
— Гибкий буж и проводник (стилет).
— Венозные катетеры, инфузионные растворы.
— Игла для внутрикостного введения лекарственных средств.
— Шприцы, спиртовые салфетки, назогастральные зонды.
— Электрокардиограф, пульс-оксиметр, тонометр, капнограф, термометр.
— Набор для экстренной трахеостомии.
• Гипотермия обеспечивает защиту головного мозга, но в лечебных целях при сердечно-легочной реанимации ее применить трудно: она малоуправляема у грудных детей и детей младшего возраста из-за чрезмерной теплоотдачи. Напротив, гипотермию стараются предотвратить, используя устройства для форсированного обдува нагретым воздухом, матрасы с подогревом, подвесные рефлекторы, подогретые инфузионные растворы и поддерживая высокую температуру воздуха в помещении.
• Дети переносят гипотермию лучше, чем взрослые. Описаны случаи успешной реанимации после остановки кровообращения вследствие переохлаждения.
• Лента Броузлоу — номограмма для определения предполагаемого веса ребенка подлине тела: помогает правильно подобрать дозы препаратов.
• Алгоритмы сердечно-легочной реанимации, например Рекомендации Европейского совета по сердечно-легочной реанимации, и номограмма Оукли (позволяет определить предполагаемый вес ребенка по возрасту).
— Вернуться в оглавление раздела «Хирургия»
Источник
Остановка дыхания и сердца у детей
Клинические проявления: потеря сознания, апноэ, резкое падение АД, отсутствие пульса на крупных артериях, бледно – серый цвет кожных покровов, расширение зрачков.
Неотложные мероприятия при остановке сердца и дыхания:
- восстановление проходимости дыхательных путей;
- начать искусственную вентиляцию легких мешком «Амбу», при отсутствии — экспираторными методами «изо рта в рот» — у детей старше 1 года, «изо рта в рот и нос» — у детей до 1 года. Частота дыхательных циклов зависит от возраста пациента: у новорожденных – 40 в 1 мин, у детей первых лет жизни – 20 в 1 мин, у подростков – 15 в 1 мин.
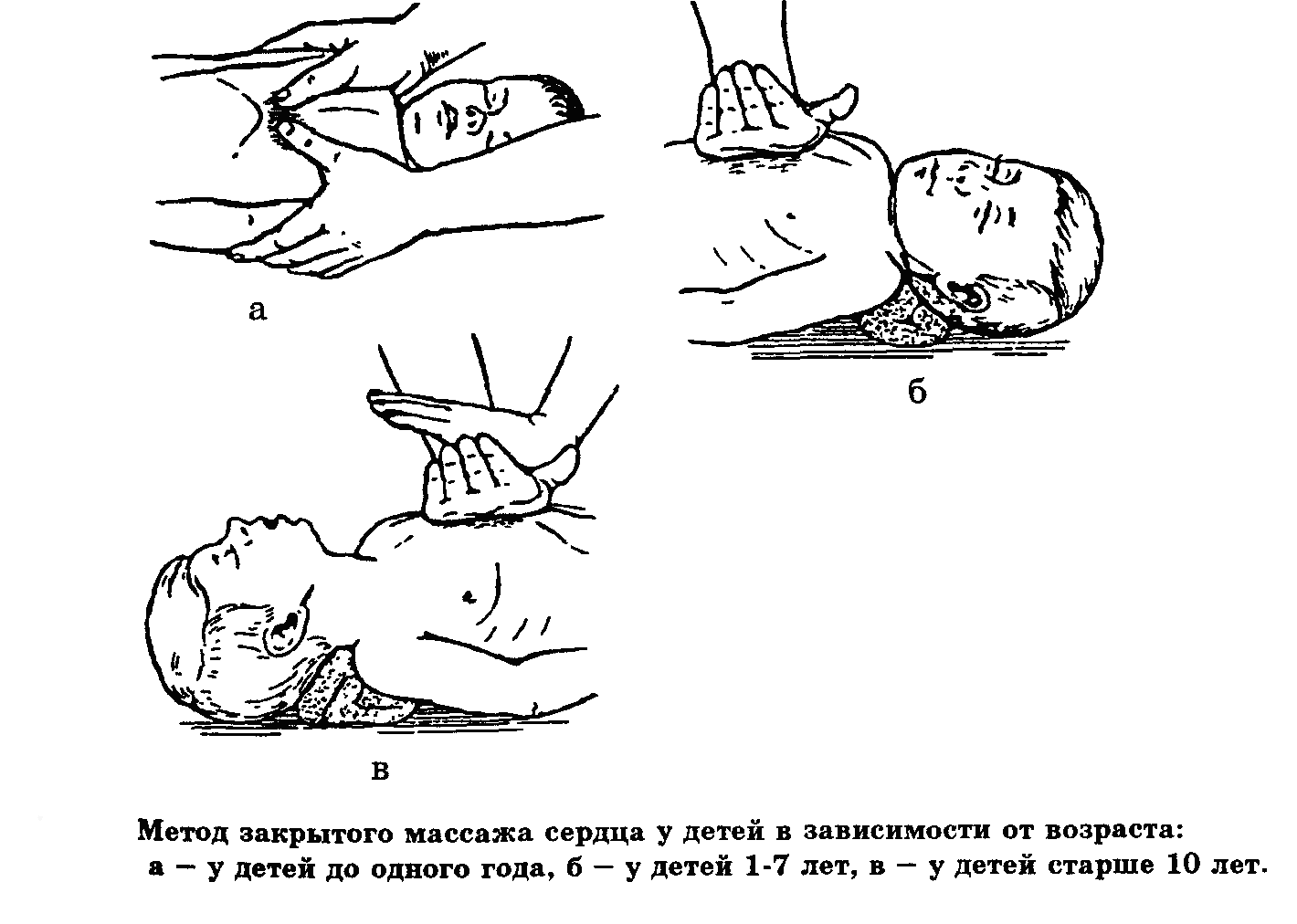
- Проведение закрытого массажа сердца (ЗМС). Точка приложения силы при компрессии: у детей до 1 года располагается на ширину одного пальца ниже сосковой линии; у детей 1-7 лет — нижняя часть грудины; у детей старше 10 лет — нижняя часть грудины. Глубина вдавления грудной клетки: до 1 года — 1,5 — 2,5 см; 1 -7 лет — 2,5 — 3,5 см; старше 10 лет — 4 -5 см. У новорожденных и детей первого года жизни ЗМС производят 2 пальцами, от 1 года до 8 лет – ладонью одной руки, старше 8 лет – кистями обеих рук. Частота компрессий в 1 минуту: до 1 года — 100 – 120; 1-8 лет — 80 – 100; старше 8 лет – 80. Соотношение между ИВЛ и ЗМС 1 : 5.
Состояние ребенка повторно оценивается через 1 минуту после начала реанимации и затем каждые 2-3 мин. Критерии эффективности ИВЛ и ЗМС — наличие пульсовой волны на сонных артериях в такт компрессии грудины, уменьшение степени цианоза кожи и слизистых, реакция зрачков на свет.
Если сердцебиение не восстанавливается, обеспечить доступ к периферической вене и ввести в/венно:
- 0,18% раствор эпинефрина (адреналина) из расчета 0,01 мл/кг, разводят 1 мл 0,18% эпинефрина на 9 мл 0,9% раствора натрия хлорида и вводят 0,1 мл/кг разведенного эпинефрина, по показаниям эту дозу можно повторять через 3-5 мин;
- 0,1% раствор атропина сульфата из расчета 0,02 мг/кг (0,02 мл/кг), эту дозу можно повторить через 5 мин, но не более 4 раз на всю сердечно-легочную реанимацию (СЛР) (доза 0,1% атропина не должна превышать 1 мг на всю СЛР);
- по показаниям (продолжительность СЛР более 8-10 мин) раствор бикарбоната натрия из расчета 1 ммоль/кг (1 мл/кг 8,4% раствора бикарбоната натрия или 2 мл/кг 4% раствора) в/венно медленно в течение 2 мин и обязательно при адекватной ИВЛ;
- для введения эпинефрина и натрия бикарбоната необходимо использовать разные венозные доступы;
- 2% раствор лидокаина из расчета 1 мг/кг (у новорожденных 0,5 мг/кг) при фибрилляции сердца;
Инфузионная терапия:
- ввести 0,9% раствор натрия хлорида из расчета 10-15 мл/кг (введение растворов глюкозы при СЛР противопоказано);
- пути введения лекарственных средств при СЛР: в/венный, эндотрахеальный.
- 4. электроимпульсная терапия (далее-ЭИТ), показания к применению:
- фибрилляция желудочков и желудочковая тахикардия;
- ЭИТ у детей проводят сериями из 3 разрядов: 2 Дж/кг – 4 Дж/кг – 4 Дж/кг.
Показания к прекращению СЛР: отсутствие положительного эффекта от проводимых в полном объеме реанимационных мероприятий в течение 30 мин в условиях нормотермии.
Источник
Первичная сердечно-легочная реанимация у детей
При развитии терминальных состояний своевременное и правильное проведение первичной сердечно-легочной реанимации позволяет в части случаев спасти жизнь детей и вернуть пострадавших к нормальной жизнедеятельности. Овладение элементами экстренной диагностики терминальных состояний, твердое знание методики первичной сердечно-легочной реанимации, предельно четкое, «автоматическое» выполнение всех манипуляций в нужном ритме и строгой последовательности являются непременным условием успеха.
Методы сердечно-легочной реанимации совершенствуются постоянно. В настоящем издании представлены правила сердечно-легочной реанимации у детей, основанные на последних рекомендациях отечественных ученых (Цыбулькин Э.К., 2000; Малышев В.Д. и соавт., 2000) и Комитета по неотложной помощи американской ассоциации кардиологов, опубликованных в JAMA(1992).
Основные признаки клинической смерти:
отсутствие дыхания, сердцебиения и сознания;
исчезновение пульса на сонной и других артериях;
бледный или серо-землистый цвет кожи;
зрачки широкие, без реакции их на свет.
Неотложные мероприятия при клинической смерти:
оживление ребенка с признаками остановки кровообращения и дыхания надо начинать немедленно, с первых секунд констатации этого состояния, предельно быстро и энергично, в строгой последовательности, не теряя времени на выяснение причин его наступления, аускультацию и измерение АД;
зафиксировать время наступления клинической смерти и момент начала реанимационных мероприятий;
подать сигнал тревоги, вызвать помощников и реанимационную бригаду;
по возможности выяснить, сколько минут прошло с предполагаемого момента развития клинической смерти.
Если точно известно, что этот срок более 10 мин., либо у пострадавшего отмечаются ранние признаки биологической смерти (симптомы «кошачьего глаза» — после надавливания на глазное яблоко зрачок принимает и сохраняет веретенообразную горизонтальную форму и «тающей льдинки» — помутнение зрачка), то необходимость проведения сердечно-легочной реанимации сомнительна.
Реанимация будет эффективна только тогда, когда она правильно организована и мероприятия, поддерживающие жизнь, выполняются в классической последовательности. Основные положения первичной сердечно-легочной реанимации предложены американской ассоциацией кардиологов в виде «Правил АВС» по Р. Safar:
Первый шаг A(Airways) — восстановление проходимости дыхательных путей.
Второй шаг В (Breath) — восстановление дыхания.
Третий шаг С (Circulation) — восстановление кровообращения.
Последовательность реанимационных мероприятий:
1. Уложить больного на спину на твердую поверхность (стол, пол, асфальт).
2. Очистить механически ротовую полость и глотку от слизи и рвотных масс.
3. Слегка запрокинуть голову, выпрямляя дыхательные пути (противопоказано при подозрении на травму шейного отдела), под шею положить мягкий валик, сделанный из полотенца или простыни.
Перелом шейных позвонков должен быть заподозрен у пациентов с травмой головы или другими повреждениями выше ключиц, сопровождающимися потерей сознания, или у больных, позвоночник которых подвергся неожиданным перегрузкам, связанным с нырянием, падением или автомобильной катастрофой.
4. Выдвинуть нижнюю челюсть вперед и вверх (подбородок должен занимать самое возвышенное положение), что предупреждает прилегание языка к задней стенке глотки и облегчает доступ воздуха.
Начать ИВЛ экспираторными методами «изо рта в рот» — у детей старше 1 года, «изо рта в нос» — у детей до 1 года (рис. 1).
Методика ИВЛ.При дыхании «изо рта в рот и нос» необходимо левой рукой, положенной под шею больного, подтянуть его голову и затем после предварительного глубокого вдоха плотно обхватить губами нос и рот ребенка (не зажимая его) и с некоторым усилием вдувать воздух (начальную часть своего дыхательного объема) (рис. 1). В гигиенических целях предварительно лицо больного (рот, нос) можно покрыть марлевой салфеткой или носовым платком. Как только грудная клетка приподнимается, вдувание воздуха прекращают. После этого отвести рот от лица ребенка, дав ему возможность пассивно выдохнуть. Соотношение продолжительности вдоха и выдоха 1:2. Процедуру повторяют с частотой, равной возрастной частоте дыхания реанимируемого: у детей первых лет жизни — 20 в 1 мин, у подростков — 15 в 1 мин
При дыхании «изо рта в рот» реаниматор обхватывает губами рот больного, а его нос зажимает правой рукой. В остальном техника выполнения та же (рис. 1). При обоих способах имеется опасность частичного попадания вдуваемого воздуха в желудок, его раздутия, регургитации желудочного содержимого в ротоглотку и аспирации.
Введение 8-образного воздуховода или прилегающей ротоносовой маски существенно облегчает проведение ИВЛ. К ним подключают ручные дыхательные аппараты (мешок Ambu). При использовании ручных дыхательных аппаратов реаниматор левой рукой плотно прижимает маску: носовую часть большим, а подбородочную — указательным пальцами, одновременно (остальными пальцами) подтягивая подбородок больного кверху и кзади, чем достигается закрытие рта под маской. Правой рукой сдавливается мешок до появления экскурсии грудной клетки. Это служит сигналом необходимости прекращения давления для обеспечения выдоха.
После того, как проведены первые 3 — 4 инсуффляции воздуха, при отсутствии пульса на сонной или бедренной артериях, реаниматор наряду с продолжением ИВЛ должен приступить к непрямому массажу сердца.
Методика непрямого массажа сердца (рис. 2, таблица 1). Больной лежит на спине, на жесткой поверхности. Реанимирующий, выбрав соответствующее возрасту ребенка положение рук, проводит ритмичные надавливания с возрастной частотой на грудную клетку, соразмеряя силу нажима с упругостью грудной клетки. Массаж сердца проводится до полного восстановления сердечного ритма, пульса на периферических артериях.
Методика проведения непрямого массажа сердца у детей
Положение рук врача на груди ребенка
Глубина вдавления грудной клетки (см)
Источник
Первая помощь в случае остановки сердца или дыхания
Экстренная сердечно-легочная реанимация нужна при различных внезапных состояниях, в частности, это первая помощь при остановке кровообращения. Причиной остановки могут стать различные обстоятельства, как сердечные заболевания, так и несчастные случаи. Остановка кровообращения приводит к нарушению снабжения кислородом всех систем органов, а, как известно, все клетки организма без поступления кислорода просто погибают. По этой причине помощь должна быть оказана своевременно, правильно и быстро. С каждой секундой промедления шансы на спасение пострадавшего уменьшаются. Потому, если вы оказались свидетелем ситуации, при которой у человека останавливается сердце и прекращается дыхание, следует знать, как себя вести и что делать, ведь в ваших руках – жизнь человека!
Вот несколько важных советов, разработанных на основе последних рекомендаций:
- Рекомендации Американской Ассоциации сердечных заболеваний по СЛР и неотложной помощи при сердечно-сосудистых заболеваниях от 2010 года
- Руководство по реанимации изданное Европейским Реанимационным советом в 2010 году
- Международный согласительный отчет ILCOR по СЛР 2010 г., принятый 29 странами
1. На диагностику остановки сердца (кровообращения) и дыхания отводится не более 10 секунд! Несколько простых фактов, указующих на то, что пора переходить к активным реанимационным действиям:
- Полное отсутствие сознания у пострадавшего
- Человек не дышит или дышит неправильно
- Отсутствует пульса
После того, как точно установлен факт остановки кровообращения, пострадавшего укладывают на ровной поверхности (желательно твердой) в положение на спину. Ноги нужно слегка приподнять и уложить на возвышение (это улучшит приток крови к сердцу из нижних вен). Тело можно прикрыть одеялом, чтобы не допустить охлаждения.
2. Дальнейшая тактика поведения:
- Первым делом нужно немедленно вызвать Скорую помощь
- После чего незамедлительно начать сердечно-легочную реанимацию (СЛР) пострадавшего
3. Непрямой массаж сердца, инструкции:
- Одна рука кладется ладонью на нижнюю треть грудины, так чтобы основной упор приходился на пясть. Другая рука кладется сверху
- Глубина надавливания (компрессий) должна составлять 5 см для взрослых людей, для детей 4-5см или 1/3 от диаметра грудной клетки
- Частота компрессий – 100 нажатий в минуту
- Соотношение компрессий и вдохов – 30 нажатий на 2 вдоха
4. Искусственное дыхание:
- Объем – 500-600 мл воздуха (6-7мл/кг) 6-10 вдохов в минуту
- Прерывание компрессий снижают шансы пострадавшего на выживание. Постарайтесь делать вдох как можно быстрее, чтобы сократить паузы между компрессиями
- При этом следует избегать избыточной вентиляции легких
В идеале, спасателей должно быть двое и они должны сменять друг друга каждые 2 минуты! Как только проявится пульс и можно будет услышать дыхание пострадавшего, следует прекратить массаж и искусственную вентиляцию легких. До приезда скорой помощи вы сделали все, что смогли. Необходимо помнить, что при остановке кровообращения ухудшение может наступить очень внезапно и резко. В этот период может наступать клиническая смерть, которая продлится всего 4-6 минут. Это то время, которое есть у вас для оказания первой помощи и спасения жизни человека.
Источник