- Первая помощь при удушье: наглядное пособие
- Приступ бронхиальной астмы у детей
- Оказание неотложной помощи при приступе бронхиальной астмы у детей
- Неотложная помощь при приступе БА легкой степени тяжести:
- Неотложная помощь при приступе БА средней степени тяжести:
- Неотложная помощь при тяжелом приступе БА:
- Показания для госпитализации при БА:
- Как правильно оказать помощь при удушье
Первая помощь при удушье: наглядное пособие
Если вдруг ваш ребенок не может дышать, плакать, кашлять или говорить, возможно, он подавился. Это происходит, если дыхательные пути частично перекрыты, дыхание и откашливание затруднено, но не невозможно. Удушье возникает в том случае, когда дыхательные пути полностью перекрыты.
Знание того, как быстро и эффективно очистить дыхательные пути и, если это необходимо, провести реанимацию, может спасти жизнь вашему ребенку. Если малыш задыхается, но может успешно откашливаться, позвольте ему это делать. Это лучший способ очищения дыхательных путей. Вы можете приобрести больше навыков оказания первой помощи ребенку, если запишетесь на курсы. А пока вам стоит запомнить следующее:
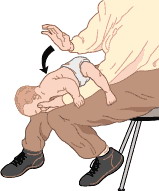
Необходимо удалить преграду. Ребенок лежит на вашей руке лицом вниз, его голова находится ниже туловища. Вы придерживаете спину и голову малыша.
•Ладонью похлопайте ребенка по спине до пяти раз.
•Проверьте рот ребенка и удалите инородное тело, если видите его. Не засовывайте в рот малыша свой палец, чтобы найти инородное тело, так вы можете протолкнуть предмет еще глубже в горло. Надавите на грудную клетку пять раз
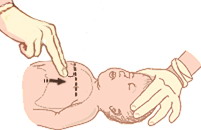
• Проведите воображаемую линию между сосков. От середины линии опуститесь вниз на ширину пальца. Поставьте два пальца одной руки на это место. Кончиками пальцев надавливайте внутрь и вверх по направлению к голове, давая грудине распрямиться после каждого нажатия.
•Старайтесь удалить преграду с каждым нажатием. Не совершайте все пять толчков на автомате.
•Проверяйте рот ребенка после каждого нажатия, удалите инородное тело.
Если не удалось освободить дыхательные пути после трех серий хлопков по спине и нажатий на грудную клетку, вызывайте скорую помощь, но не прекращайте своих действий до приезда врача.
Как провести ребенку сердечно-легочную реанимацию?
•Попросите кого-нибудь вызвать скорую помощь, а сами начинайте действовать.
•Если рядом никого нет, проводите реанимацию, пока дозваниваетесь в скорую.
Быстро определите проблему. Если ребенок задыхается, следуйте пошаговой инструкции, приведенной выше, чтобы освободить дыхательные пути. Если дыхание не восстанавливается, а ребенок не реагирует, действуйте следующим образом:
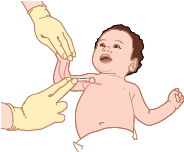
•Опуститесь на колени под прямым углом к грудной клетке ребенка. Одной рукой поднимите подбородок, а другой надавите на лоб, чтобы запрокинуть голову назад.
•Одна рука лежит на лбу, другая сзади поддерживает шею. Осторожно запрокиньте голову ребенка назад, чтобы открыть дыхательные пути. Иногда этого бывает достаточно, чтобы нормализовать дыхание.
•Проверьте дыхание, слушая вдох и выдох. Проверьте пульс на шее ребенка или внутри локтевого сгиба.
•Если малыш не дышит, вы не чувствуете пульс, или губы ребенка синеют, начинайте проводить искусственное дыхание рот в рот.
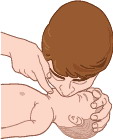
•Убедитесь, что дыхательные пути свободны.
•Обхватите губами рот и нос малыша.
•Сделайте выдох и наблюдайте за движением грудной клетки ребенка. Наполните щеки воздухом и каждый раз выдыхайте этот объем.
•Когда грудная клетка поднимется, остановитесь и подождите, пока она не опустится.
•Повторите это пять раз.
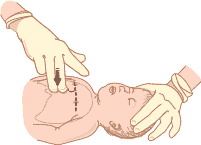
•Положите ребенка на твердую поверхность.
•Определите центр грудной клетки ребенка. Проведите воображаемую линию между сосков. От середины линии опуститесь вниз на ширину пальца. Поставьте два пальца одной руки на это место.
•Резко надавите. Глубина нажатия должна составлять треть глубины грудной клетки.
•Надавите 30 раз, со скоростью 100 нажатий в минуту.
•После 30 нажатий сделайте два выдоха рот в рот.
•Продолжайте реанимацию, чередуя 30 нажатий и два выдоха.
Даже если малыш выглядит совершенно здоровым после случившегося, покажите его врачу в тот же день.
Источник
Приступ бронхиальной астмы у детей
Бронхиальная астма (БА) – хроническое воспалительное заболевание респираторного тракта, проявляющееся рецидивирующими приступами удушья. Основой патологических изменений при БА является хронический воспалительный иммунный процесс в бронхиальной стенке, который вызывает развитие бронхиальной обструкции. Обструкция бронхов обусловлена нарушением тонуса гладкой мускулатуры, отеком бронхиальной стенки, эластичностью паренхимы и секрецией слизи в просвет бронхов. Обострение БА связано с усилением воспаления дыхательных путей и у чувствительных лиц может быть индуцировано респираторной инфекцией, воздействием аллергенов или профессиональных сенсибилизирующих факторов.
Приступ БА – остро развивающийся и/или прогрессивное ухудшающееся экспираторное удушье, затрудненное и/или свистящее дыхание, спастический кашель или сочетание этих симптомов при резком снижении показателя пиковой скорости выдоха.
Оказание неотложной помощи при приступе бронхиальной астмы у детей
Для оказания неотложной помощи при приступе БА используются три основные группы препаратов:
- ингаляционные b2-агонисты короткого действия (сальбутамол, фенотерол) и комбинированный бронхоспазмолитик беродуал (b2-агонист и М-холинолитик) – препараты первого выбора;
- метилксантины – препараты второго выбора;
- М-холинолитики (атровент) – препараты последнего выбора. Показаниями для метил-ксантинов короткого действия (теофилиин) являются: отсутствие ингаляционных b2-агонистов быстрого действия; отказ родителей от ингаляционной терапии; тяжелый приступ БА, резистентный к b2-агонистам.
Неотложная помощь при приступе БА легкой степени тяжести:
- усадить ребенка с упором на руки для уменьшения гипоксии, успокоить ребенка и родителей;
- обеспечить доступ свежего воздуха, расстегнуть стесняющую одежду;
- однократная ингаляция одного из бронхоспазмолитических препаратов: беротек Н, сальбутамол, беродуал — 1-2 ингаляционных дозы из дозирующего аэрозольного ингалятора или возрастная доза через небулайзер*;
- оценить эффект через 20 мин;
- при нестабильном состоянии, симптомы прежние или нарастают, пиковая скорость выдоха (ПСВ) менее 80 % – повторить ингаляцию бронхоспазмолитиков каждые 20 мин. в течение 1 часа;
- при неудовлетворительном эффекте – переоценить состояние. См. алгоритм терапии среднетяжелого приступа.
*- При отсутствии возможностей для аэрозольтерапии как альтернативу можно использовать прием b2–агонистов короткого действия в таблетках или сиропе в возрастной дозировке.
После ликвидации приступа продолжить ингаляции или пероральный прием стартового бронхолитика течение 1-2 суток с интервалом 3-4 час.
Неотложная помощь при приступе БА средней степени тяжести:
- усадить ребенка с упором на руки для уменьшения гипоксии, успокоить ребенка и родителей;
- обеспечить доступ свежего воздуха, расстегнуть стесняющую одежду;
- ингаляции увлажненного 100 % кислорода (по прибытии бригады скорой помощи);
- ингаляция одного из бронхоспазмолитических препаратов: беротек Н, сальбутамол, беродуал (предпочтителен) — 1-2 ингаляционных дозы из дозирующего аэрозольного ингалятора или возрастная доза через небулайзер;
- при отсутствии дозирующего аэрозольного ингалятора или небулайзера возможно введение 2,4 % раствора эуфиллина в дозе 4-5 мг/кг (0,15-0,2 мл/кг) на изотоническом растворе натрия хлорида в/венно струйно в течение 10-15 мин. (эуфиллинвнутримышечно, ингаляционно или в свечах не применятся!);
- оценить эффект через 20 мин.;
- при нестабильном состоянии, симптомы прежние или нарастают, ПСВ менее 80 % – повторить ингаляцию бронхоспазмолитика до трех раз каждые 20 мин. в течение первого часа;
- при неудовлетворительном эффекте – ввести преднизолон в дозе 1-2 мг/кг парентерально или дать внутрь. Повторить ингаляцию бронхоспазмолитика через небулайзер.
- при неудовлетворительном эффекте — см. терапия тяжелого приступа. Госпитализация в стационар.
После ликвидации приступа продолжить терапию ингаляции бронхолитиков в течение нескольких суток с интервалами 3-4 часа. Если пациент получал базисную терапию кортикостероидами, суточная доза препарата увеличивается в 1,5-2 раза сроком на 7-10 дней.
Неотложная помощь при тяжелом приступе БА:
- вызов скорой помощи и срочнаягоспитализация;
- оксигенотерапия через маску или носовой катетер;
- при отсутствии признаков их передозировки — ингаляция b2-агонистов (беротек, сальбутамол) через небулайзер каждые 20 мин. в течение 1 часа. Оптимально сочетание b2-агонистов с М-холинолитиками (атровент) или использование беродуала;
- при отсутствии ингаляционной техники (недоступны небулайзер и дозирующий ингалятор) – или при недостаточном эффекте от ингаляционных методов – ввести 2,4 % раствор эуфиллина в/венно струйно медленно в течение 20-30 мин. в дозе 4-5 мг/кг (0,15-0,2 мл/кг, не более 10 мл); о
- одновременно с бронхоспазмолитиками — ввести внутривенно, в/мышечно преднизолон — 2 мг/кг;
- при отсутствии эффекта ежечасной ингаляционной терапии, а также если больной не может создать пик потока на выдохе – введение b-адреномиментиков — 0,05% р-ра алупента (астмопента) 0,1 мл/год жизни (но не более 1,0 мл) в/мышечно или 0,1% р-ра эпинефрина (адреналина) п/кожно 0,01 мл/кг веса (максимальная доза 0,3 мл). Адреналин вводится п/кожно с интервалом 5 минут, не более 3 раз. Повторить введение преднизолона в дозе 2 мг/кг в/мышечно или в/венно.
Важно! При симптомах передозировки b2-агонистов в результате самолечения (тахикардия, сердцебиение, беспокойство, нарушение сна, тремор, дрожь, синдром “запирания легкого”) показано введение эуфиллина (теофилилна) в дозе 5-6 мг/кг (0,25 мл — 2,4%- р-ра эуфиллина на 1 кг массы тела) в/венно (лучше капельно) в течение 10-15 минут. Если ребенок в последние 6 часов получал эуфиллин, то доза уменьшается на 25%.
- Нельзя использовать более 8 ингаляций b2 — агонистов в сутки, даже детям старшего возраста.
- Не рекомендовано введение во время приступа муколитических средств, седативных и антигистаминных препаратов. Муколитические препараты (бромгексин, амброксол) назначаются в постприступном периоде при наличии остаточных явлений.
Показания для госпитализации при БА:
- тяжелый приступ;
- отсутствие ответа на бронходилатационную терапию в течение 1-2 час.;
- наличие факторов риска смерти от бронхиальной астмы;
- угроза остановки дыхания;
- длительный (более 1-2 недель) период обострения БА;
- неблагоприятные бытовые условия;
- невозможность оказания неотложной помощи в домашних условиях.
Техника использования дозированного аэрозоля: 1. Встряхнуть ингалятор. 2. Снять колпачок. 3. Перевернуть ингалятор дном вверх. 4. Больного усадить (ингаляция производится стоя или сидя). 5. Слегка запрокинуть голову. 6. Сделать полный медленный выдох. 7. Плотно обхватить мундштук ингалятора губами. 8. Начать делать вдох и в это время нажать на дно баллончика. 9. Закончить глубокий вдох. 10. Сделать спокойный выдох. 11. Подождать 30 секунд, ингаляцию повторить.
Витамин D и здоровье детей
Основные дифференциальные показатели у детей
Источник
Как правильно оказать помощь при удушье
Существует два типа удушья: полное и частичное.
Частичное удушье характеризуется следующими признаками :
- Инородное тело сужает дыхательные пути, но полностью их не забивает
- Человек может дышать, кашлять, разговаривать
При полном удушье все совершенно наоборот :
- Инородный предмет полностью перекрывает дыхательные пути
- Человек не может ничего сказать
- Кашель слабый, не эффективный
- Вдохи судорожные, свистящие
- При длительном нахождении в подобном состоянии, человек начинает синеть и теряет сознание
Также считается, что человек, у которого наступило полное удушье, обхватывает себя за шею рукой, показывая таким образом свое состояние.
После прочищения дыхательных путей в случае удушья, обязательно обратитесь к врачу.
Важно : если человек давится часто, если приступы проявляются во сне, то это повод обратиться к врачу. Возможно, это симптомы поражения нервной системы.
Первая помощь при частичном удушье
- Не стучите человеку по спине
- Постарайтесь успокоить пострадавшего
- Скажите ему, что при наклоне туловища вперед дыхание станет легче
- Внимательно следите за его дыханием и кашлем. Наиболее эффективный кашель — резкий и сильный. При этом дыхание не должно быть глубоким, это способствует проталкиванию предмета внутрь
- Если человек остается в таком состоянии долгое время, вызовите скорую помощь
- Не оставляйте человека одного
Важно помнить, что при частичном удушении не нужно бить человека по спине или использовать прием Геймлиха (в некоторых переводах он называется «прием Хеймлиха» или «Хаймлиха») . Вы рискуете сместить инородное тело и поспособствовать удушению. Кроме того, при ударе по спине выбивается весь воздух из легких человека, и он не может ни вдохнуть, ни выдохнуть.
Первая помощь при полном удушье
- Несколько раз сильно стукните пострадавшего между лопатками
- Если человеку не стало лучше, несколько раз используйте прием Геймлиха
- Если эти действия не помогли и человек упал в обморок, то начните начальную реанимацию (искусственное дыхание и массаж сердца)
- При удушье как можно скорее вызовите скорую помощь
Важно : перед тем, как делать искусственное дыхание, раскройте рот пострадавшего и осмотрите его полость. Если вы заметите во рту инородное тело, осторожно вытащите его пинцетом. Не доставайте предмет пальцами.
Первая помощь при удушье ребенка (до 2х – 3х лет)
- Положите ребенка животом на предплечье левой руки, так чтобы основание левой ладони располагалось на груди ребенка
- Пальцами левой руки осторожно обхватите его нижнюю челюсть и приоткройте ее
- Наклоните ребенка так, чтобы голова была немного ниже ног
- Ладонью правой руки несколько раз сильно ударьте по спине между лопаток
Если это не помогло, то используйте прием Геймлиха для ребенка :
- Положите ребенка спиной на твердую поверхность и встаньте на колени в ногах ребенка. Или вы можете положить ребенка на свои колени лицом от себя
- Положите средние и указательные пальцы обеих рук на живот ребенка на область между пупком и ребрами
- Несколько раз надавите на указанную область в направлении вверх к диафрагме, не сдавливая грудную клетку. Глубина нажима должна быть не более 2,5 см
- Если ребенок потерял сознание, начните первичную реанимацию
Важно : как можно скорее вызовите скорую помощь.
Если вы одни в помещении
Выполните прием Геймлиха сами:
- Кулак одной руки положите на область между пупком и ребрами так, чтобы большим пальцем упираться под ребра
- Другой рукой обхватите свой кулак и нажмите на него так, чтобы давление шло вверх
- Для удобства обопритесь на стабильный объект (спинку стула, раковину и т.д.) и всем телом нажмите на него
Важно : вещь, на которую вы будете опираться, не должна иметь острых углов.
Прием Геймлиха если человек стоит на ногах
- Встаньте за спиной пострадавшего
- Сожмите одну руку в кулак и расположите ее на животе пострадавшего так, чтобы большой палец упирался под ребра, посередине тела
- Вторую руку расположите так, чтобы ладонь снизу обхватывала кулак первой руки
- Резко согните руки в локтях, как бы вдавливая кулак под ребра (по направлению к себе и вверх)
- Если подавились беременная женщина или полный человек, то руки необходимо положить на среднюю часть груди (на высоту сосков)
Важно : не сдавливайте грудную клетку пострадавшего.
Прием Геймлиха если человек упал
- Положите пострадавшего на спину
- Сядьте на бедра пострадавшего, лицом к голове
- Положите одну руку на другую и поместите основание ладони нижней руки между пупком и реберными дугами
- Используя вес своего тела, надавите на живот пострадавшего. Направление давление должно быть вверх, к диафрагме
- Если подавились беременная женщина или полный человек, то руки необходимо положить на среднюю часть груди (на высоту сосков)
Важно : голова пострадавшего не должна быть повернута в сторону.
Источник


