- Вывих лодыжки: диагностика и лечение
- Причины вывиха лодыжки
- Симптомы вывиха в области лодыжки
- Разновидности и диагностика вывихов лодыжки
- Методы лечения вывихов лодыжки
- Растяжение голеностопа
- Причины растяжения голеностопа
- Симптомы растяжения голеностопа
- Степени растяжения голеностопа
- Диагностика
- Первая помощь
- Лечение
- Восстановление после растяжения голеностопа
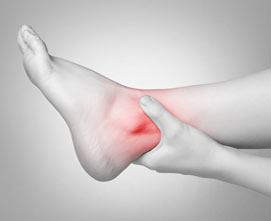
Вывих лодыжки: диагностика и лечение
Нижние конечности ежедневно испытывают значительные нагрузки и нередко страдают в результате различных травм. Одним из наиболее распространенных травматических повреждений ног является вывих лодыжки. Данная патология требует качественной диагностики и своевременной медицинской помощи.
Если сразу после получения травмы не обратиться к травматологу и не начать лечение вывиха лодыжки, воспаление в области сустава может привести к рубцеванию. Избавиться от рубцов очень трудно, иногда это можно сделать только хирургическим путем. Если пострадавший является профессиональным спортсменом, при отсутствии правильного лечения вывих лодыжки может стать последней точкой в спортивной карьере. Помните, что при появлении симптомов травмы лодыжки следует показаться травматологу даже в том случае, если боли не очень сильные.
Причины вывиха лодыжки
Утолщенные дистальные концы большой и малой берцовых костей образуют лодыжку, через которую на стопу передается вес тела в положении стоя, при ходьбе и беге. Лодыжка является весьма уязвимой областью нижней конечности, вероятность травмирования лодыжки возрастает при ношении неудобной обуви или во время передвижения по льду или другой скользкой поверхности.
Нужно принять во внимание и тот факт, что в современных условиях жизни, когда уровень двигательной активности у большинства городских жителей низок, связки стопы и голени ослаблены, что способствует развитию вывихов.
Статистика утверждает, что травмы лодыжки обычно возникают под влиянием следующих факторов:
- ношение обуви на высоком каблуке;
- подворачивание ноги (человек оступился, поскользнулся);
- падение с высоты;
- нагрузки в процессе спортивных соревнований и тренировок.
Симптомы вывиха в области лодыжки
На эту травму указывают следующие симптомы:
- боль, которая может иметь различную интенсивность в зависимости от тяжести травмы;
- характерный щелчок в момент вывиха;
- отек конечности в области травмы;
- локальное повышение температуры в области поврежденной лодыжки;
- частичное или полное ограничение подвижности в суставе;
- невозможность наступать на травмированную ногу.
Существуют признаки, по которым пострадавший самостоятельно может определить вид травмы лодыжки. Например, при вывихе довольно сильная боль ощущается сразу после травмы, а при переломе болевые ощущения нарастают постепенно. При вывихе в отличие от перелома отсутствует неестественная подвижность в области лодыжки — наоборот, движения сильно затруднены или даже невозможны. Кроме того, при вывихе нет специфического похрустывания, возникающего при трении костных отломков, образовавшихся в результате перелома, и не возникает травматический шок.
Следует отметить, что вывих лодыжки может сочетаться с травмой связок, повреждением кровеносных сосудов, разрывом суставной капсулы. На разрыв суставной сумки и внутреннее кровотечение указывает покраснение или посинение кожи в области травмы.
Разновидности и диагностика вывихов лодыжки
Ортопеды и травматологи различают следующие разновидности вывихов лодыжки:
- наружный — суставный конец малоберцовой кости оказывается за пределами суставной сумки;
- внутренний — смещается дистальный отдел большой берцовой кости;
- полный — концы костей, образующих сустав, расходятся полностью;
- неполный — кости сустава частично соприкасаются.
Вывихи лодыжки требуют квалифицированной диагностики, поскольку необходимо исключить более серьезные повреждения (например, перелом). Самым эффективным методом диагностики травм лодыжки является рентгенографическое исследование, позволяющее выявить вывих и различные повреждения костных структур, определить степень травмы.
Методы лечения вывихов лодыжки
Успешность лечения травм лодыжки в значительной степени определяется тем, была ли оказана пострадавшему адекватная первая помощь. Отсутствие такой помощи может привести к развитию серьезных осложнений, хроническому воспалению, а также к увеличению сроков восстановления после травмы.
Меры первой помощи при вывихе лодыжки:
- прикладывать на пораженное место холод (лед, который завернут в полиэтилен и ткань) сеансами по 15 минут;
- положить пострадавшую конечность на подушку или валик выше уровня сердца для снижения отечности;
- обеспечить поврежденной ноге полный покой;
- наложить давящую повязку (лучше использовать эластичный бинт) для фиксации поврежденного сустава и уменьшения отека (повязка не должна препятствовать кровообращению);
- при сильных болях дать пострадавшему лекарство, обладающее анальгезирующим и противовоспалительным действием (например, ибупрофен).
Лечением вывиха лодыжки должен заниматься квалифицированный опытный врач. Первоочередной задачей является вправление вывиха: после обезболивания ассистент врача удерживает ногу за нижнюю часть бедра, а врач-травматолог производит вытяжение стопы, оказывая давление в направлении, противоположном смещению. После того, как суставные концы костей вправлены на место, врач может назначить наложение лонгеты из гипса, охватывающей пострадавшую конечность от трети бедра до кончиков пальцев. Срок наложения такой лонгеты — 2-3 недели.
Медикаментозное лечение вывиха лодыжки предполагает использование противовоспалительных и обезболивающих препаратов в форме мазей и гелей. Такие препараты наносятся на пораженную область 3-4 раза в день. Чтобы снизить нагрузку на конечность, рекомендуют пользоваться костылями или тростью.
Хирургическое лечение вывиха лодыжки в Израиле назначается при:
- тяжелых травмах лодыжки и полном разрыве связок;
- недостаточной эффективности консервативного лечения;
- травме у профессиональных спортсменов;
- застарелых вывихах;
- неправильном вправлении вывиха.
Такое лечение проводится методом пластики связок (поскольку просто сшить полностью разорванную связку в данном случае невозможно). Материал для трансплантации берется из средней части связки надколенника самого пациента. Хирургическое вмешательство требует послеоперационной реабилитации, которая в значительной степени определяет успех всего лечения.
Источник
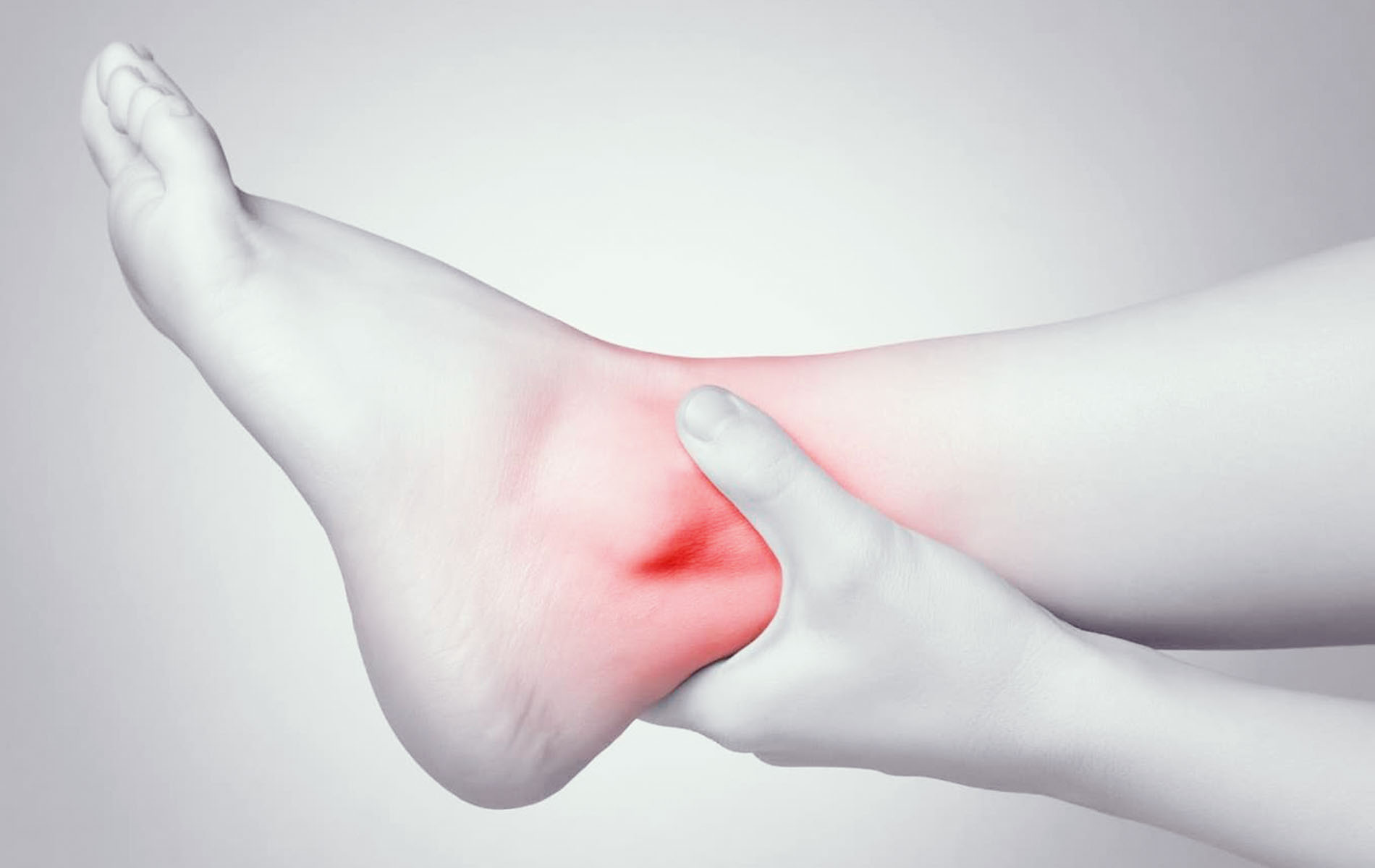
Растяжение голеностопа
Растяжение связок голеностопа – это повреждение структуры связочного аппарата стопы, при котором происходят микроразрывы отдельных волокон. Эта травма часто встречается среди людей любого возраста и пола. Голеностопный сустав в связи с его расположением и функцией вынужден выдерживать большие нагрузки, а потому легко подвержен травматизации.
Обычно встречается как самостоятельная травма, но может также сочетаться с вывихами и внутрисуставными переломами.
Чаще всего растяжение возникает вследствие подворота стопы внутрь. Основные симптомы травмы: боль, отечность, нарушение опоры на стопу и затрудненная ходьба.
Причины растяжения голеностопа
Наиболее часто повреждение возникает в результате падений, ударов, нефизиологичного поворота стопы, подворачивания ноги во время ходьбы.
Растяжение связок голеностопа часто встречается у спортсменов: конькобежцев, лыжников, футболистов, гимнастов, парашютистов.
Какие факторы повышают риск травмы?
- избыточная масса тела;
- неудобная, неподходящая обувь, а также обувь на высоких каблуках;
- повреждение сустава в результате артроза, старых недолеченных травм и острых воспалительных заболеваний суставов стопы;
- врожденные аномалии и нарушения строения нижних конечностей, плоскостопие, особенности свода стопы;
- слабость связочного аппарата.
Симптомы растяжения голеностопа
Знание признаков растяжения необходимо, чтобы вовремя распознать его и обратиться к врачу за специализированной помощью. Именно правильное и своевременное лечение поможет в будущем избежать повторной травматизации и хронического повреждения сустава.
Главный признак, возникающий при травме – внезапная интенсивная боль, которая усиливается при повороте ноги. Из-за выраженного болевого симптома человек не может опираться на ногу при ходьбе. Это приводит к ограничению подвижности, которое варьируется от дискомфорта при небольшом растяжении до полной невозможности движения при растяжении 3 степени.
Вскоре после травмы выявляется нарастающий отек, выраженность которого также зависит от тяжести повреждения: от незначительной припухлости до обширного отека, который может затрагивать не только сустав, но и большую часть конечности.
При серьезных травмах встречаются гематомы и кровоизлияния, а в момент повреждения можно услышать характерный хлопок от разрыва волокон связок стопы.
При осмотре можно обнаружить локальное повышение температуры и резкую болезненность при ощупывании области голеностопа.
Степени растяжения голеностопа
Растяжение связок бывает 3 степеней тяжести, которые различаются по выраженности анатомических изменений и характерной симптоматике.
Растяжение 1 степени:
- происходят микронадрывы отдельных волокон связок, но сохраняется анатомическая целостность структуры;
- болевой синдром умеренный, есть небольшое ограничение движения, слабо выраженный отек.
Растяжение 2 степени:
- разрыв большого количества волокон связок, может сопровождаться частичным повреждением капсулы голеностопного сустава;
- отек умеренный, возможны кровоподтеки, болевой синдром выраженный, заметное ограничение движения и затруднение опоры на пораженную конечность.
Растяжение 3 степени:
- связочные волокна разрываются полностью;
- резкий интенсивный болевой синдром, обширный отек, кровоизлияния и гематомы, движения ограничены вплоть до полной неподвижности, опора на ногу невозможна.
Растяжение связок 1-2 степени, как правило, успешно лечится с помощью консервативных методов. Растяжение 3 степени, сопровождающееся разрывом связок, может потребовать сочетания консервативного и хирургического лечения. Также стоит учитывать, что на скорость и успешность выздоровления влияют сопутствующие повреждения, наличие неблагоприятных факторов, своевременность и адекватность лечения.
Диагностика
Диагноз при растяжении связок голеностопа обычно выставляется клинически, то есть на основании типичных симптомов заболевания.
При сомнительной симптоматике и необходимости исключения других повреждений опорно-двигательного аппарата врач может назначить дополнительные методы исследований: МРТ, УЗИ сустава, артроскопию, рентгенографию (при подозрении на перелом).
Иногда полное обследование невозможно провести сразу после травмы из-за обширного отека, мышечного спазма и интенсивного болевого синдрома. В таком случае голеностопный сустав иммобилизируют и повторяют осмотр после стихания острых симптомов.
МРТ также может применяться для уточнения диагноза и коррекции лечения, если спустя 6 недель сохраняется болезненность.
Первая помощь
Как облегчить состояние больного в первые минуты после травмы?
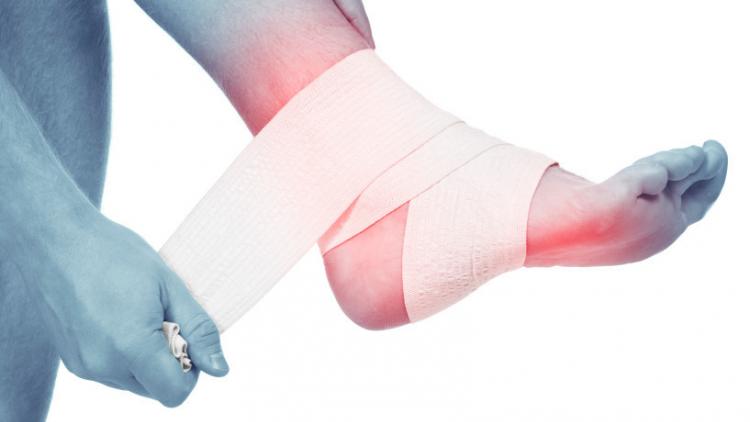
- Приложите к области поврежденного сустава лед, предварительно обернутый тканью.
- Чтобы обездвижить голеностоп, наложите на него восьмиобразную повязку, согнув стопу под углом 90°. Следите, чтобы повязка не была слишком тугой и не нарушала кровоток.
- Необходимо обеспечить полный покой поврежденной конечности и возвышенное положение: уложите ее немного выше уровня тела.
В течение трех суток после травмы строго противопоказаны любые тепловые процедуры: согревающие компрессы, посещение бани или сауны, прием горячей ванны. Нельзя проводить массаж пораженной области и совершать движения в суставе, поскольку это может привести к усилению отека, кровоизлияний и микроразрывов. Иными словами, связочно-суставной аппарат дополнительно травмируется, из-за чего восстановление будет проходить сложнее и дольше.
Лечение
Растяжение 1 и 2 степени лечится на дому, помощь обычно оказывается в травмпункте. Повреждение 3 степени лечат в стационарных условиях, в травматологическом отделении.
Общие принципы терапии при растяжении связок во всех случаях: покой, возвышенное положение ноги, иммобилизация сустава, прикладывание холода в течение первых дней. После 3 суток возможно применение сухого тепла.

Для обездвиживания травмированной конечности применяют фиксатор на голеностоп или повязку с помощью эластичного бинта. В особо тяжелых случаях может потребоваться иммобилизация гипсовой или пластиковой лонгетой.
При полном разрыве связки может потребоваться хирургическое лечение. В остальных ситуациях ограничиваются консервативными мерами: для снижения боли и воспаления применяют противовоспалительные средства, такие как ибупрофен, диклофенак, мелоксикам. Возможно назначение этих же средств для наружного применения в виде мазей и гелей.
В качестве дополнительных мер лечения рекомендуются физиотерапевтические процедуры: УВЧ, парафиновые аппликации, электрофорез с обезболивающими препаратами.
При улучшении состояния проводится мобилизация конечности и назначаются терапевтические физические нагрузки. Назначается специальная гимнастика, помогающая вернуть прежнюю подвижность сустава, улучшить кровообращение, восстановить структуру связок, уменьшить болевой синдром. Кроме того, после длительной иммобилизации гимнастика помогает укрепить мышцы, вернуть их силу и нарастить потерянную мышечную массу.
Восстановление после растяжения голеностопа
Реабилитационный период, когда назначаются физические упражнения, массаж, а также физиотерапия, особенно важен для полноценного восстановления после травмы. Важно подойти к нему ответственно и не забросить лечение после исчезновения острых симптомов.
Почему это важно? Растяжение связок, особенно 2-3 степеней – это серьезное повреждение, которое при отсутствии полного комплексного лечения может повлечь неблагоприятные последствия в будущем: артроз голеностопного сустава, хронический болевой синдром, нарушение подвижности в голеностопе.
В Центре доктора Бубновского проводится полноценное восстановительное лечение, помогающее восстановить связочно-суставной аппарат и добиться прежней функциональной активности.
Главное условие на этом этапе – строгое следование рекомендациям врача, чтобы не нанести ущерб избыточной или недостаточной активностью. Программа лечения составляется индивидуально для каждого пациента, поэтому перед назначением упражнений врач проводит диагностическое обследование, миофасциальное тестирование, выявляет нарушение подвижности и определяет уровень болевого синдрома.
Программа терапевтических физических нагрузок включает в себя только те упражнения, которые эффективны и безопасны для конкретного пациента, и корректируется параллельно с улучшением состояния. Первоначально комплекс включает наиболее простые и доступные упражнения, затем он постепенно расширяется, если связки успешно заживают.
Для выполнения упражнений используется многофункциональный блочный тренажер Бубновского. Его принцип действия позволяет снять избыточную нагрузку и избежать провокации болевого синдрома. При необходимости в комплекс упражнений включается суставная партерная гимнастика, выполняемая на гимнастическом коврике без специального оборудования.
Занятия проходят под контролем опытных инструкторов, за состоянием пациента постоянно следит врач-кинезитерапевт.
Дополнительно врач может назначить массаж, физиотерапевтические и тепловые процедуры.
Источник