- Тромбозы при короновирусе
- Почему развивается тромбоз в организме людей с коронавирусом?
- Повышенный риск инсульта
- Низкий уровень кислорода
- Как лечить и диагностировать тромбы
- Почему COVID-19 вызывает свёртывание крови?
- Двойной удар
- Как избежать тромбоза лёгких при коронавирусе?
- Антикоагулянтные препараты
- Назначаемые схемы
- Как долго нужно пить антикоагулянты?
- Что делать, если вы пропустите приём?
- Тромбоз артерии — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы тромбоза артерии
- Патогенез тромбоза артерии
- Классификация и стадии развития тромбоза артерии
- Осложнения тромбоза артерии
- Диагностика тромбоза артерии
- Лечение тромбоза артерии
- Прогноз. Профилактика
Тромбозы при короновирусе
Используйте навигацию по текущей странице

Почему развивается тромбоз в организме людей с коронавирусом?
Последние данные из Европы показывают, что у 30-70% пациентов с коронавирусом, поступающих в отделения интенсивной терапии (ОИТ) выявляются тромбы в глубоких венах ног или в лёгких. Вирус вызывает повреждение стенки сосудов, что запускает процесс тромбообразования, который в норме защищает человека от кровотечения. При ковиде поражение эндотелия приводит к активации системы комплимента, повышение активности иммунной системы, которая атакует собственные клетки организма.
Примерно у каждого четвёртого пациента с коронавирусом, поступившего в отделение интенсивной терапии, развиваются признаки тромбоэмболии лёгочной артерии. Постельный режим сам по себе повышает риск тромбоза нижних конечностей при коронавирусе. Частота тромбоза намного выше, чем мы обычно наблюдаем у пациентов, нуждающихся в госпитализации по другим причинам, отличным от COVID-19.
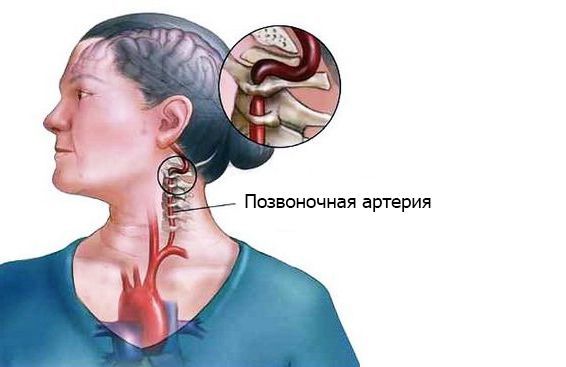
Повышенный риск инсульта
Пациенты, поступающие в больницу с COVID-19, также более подвержены инсульту по сравнению с неинфицированным населением. Вероятность инсульта обычно связана с возрастом, а также с другими факторами риска, такими как высокое кровяное давление, повышенный уровень холестерина или курение. Однако выявлена более высокая частота инсультов у пациентов с COVID-19 у людей в возрасте до 50 лет, без других факторов риска инсульта. У пожилых людей, принимающих лекарства против тромбов снижаются риски сосудистых катастроф при Covid-19.
Низкий уровень кислорода
COVID-19 также связан со сгустками крови в крошечных кровеносных сосудах, которые важны для переноса кислорода в органах. В отчётах о вскрытии обнаружены элементы SARS-CoV-2, вируса, вызывающего COVID-19, в клетках, выстилающих эти небольшие кровеносные сосуды в лёгких, почках и кишечнике.
Это может привести к образованию крошечных сгустков крови в этих мелких кровеносных сосудах, которые нарушают нормальный кровоток и способность крови доставлять кислород к этим органам. Важно отметить, что эти небольшие сгустки крови могут нарушить нормальную функцию лёгких. Это может объяснить, почему у пациентов с тяжёлой формой COVID-19 может быть очень низкий уровень кислорода.
Как лечить и диагностировать тромбы
Когда пациенты поступают в больницу из-за ковида, обычной практикой является введение низких доз антитромботических препаратов для предотвращения образования тромбов. С 2020 года проводятся испытания, чтобы уточнить схемы назначения этих препаратов для максимального эффекта. Диагностика этих тромбов у пациентов с COVID-19 также может быть особенно сложной задачей.
Симптомы обострения лёгочной инфекции, связанной с вирусом, могут быть неотличимы от симптомов тромбоэмболии лёгочной артерии. Симптомы тромбоза глубоких вен после коронавируса неотличимы от классических:
- Отёк голени и стопы.
- Болезненность мышц голени.
- Вздутие подкожных вен.
Основные лабораторные признаки тромбоза при коронавирусе включают изменения коагулограммы. Проблема, связанная с COVID-19, заключается в том, что вирус может влиять на лабораторные тесты, которые также могут использоваться для диагностики венозных сгустков крови. У некоторых пациентов это означает, что тест на D-димер возможно не помогает диагностировать тромбы и вовремя начать их лечить.
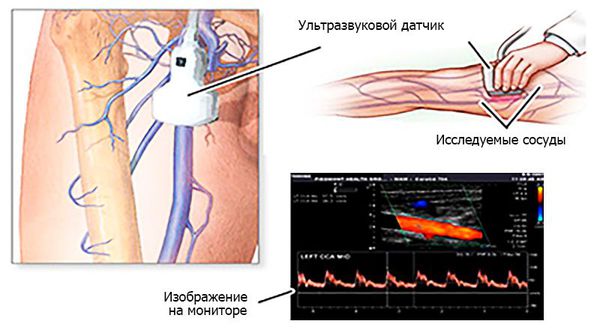
Каждому пациенту с диагностированной коронавирусной инфекцией необходимо проводить исследование вен нижних конечностей. Обычно для этой цели достаточно ультразвуковой диагностики. Важно понимать, что тромбы могут возникать и в отдалённом периоде после заболевания, поэтому стандартом должна быть ультразвуковая диагностика вен ежемесячно на протяжении полугода после перенесённого ковида. Точный диагноз тромбоза, как осложнения коронавируса может поставить флеболог с помощью УЗИ диагностики. Назначение лекарственных средств против тромбозов позволит предотвратить тяжёлые осложнения.
Лучшие флебологи и оборудование
Почему COVID-19 вызывает свёртывание крови?
Одна из теорий заключается в том, что повышенная скорость образования тромбов при ковиде — это просто отражение общего недомогания и неподвижности. Однако текущие данные показывают, что риск образования тромбов и тромбоэмболии у пациентов с ковидом значительно выше, чем у пациентов, госпитализированных в стационар и в отделения интенсивной терапии.
Другое возможное объяснение заключается в том, что вирус напрямую влияет на клетки, выстилающие наши кровеносные сосуды. Когда организм борется с инфекцией, иммунная система активируется, чтобы попытаться убить захватчика, и исследования показывают, что при атаке активированной иммунной системы в стенках сосудов образуются тромбы, которые довольно редко отрываются.
Предварительные исследования показывают, что обычно используемый гепарин для профилактики тромбоза при коронавирусе, может оказывать противовирусное действие, связываясь с SARS-CoV-2 и подавляя ключевой белок, который нужно использовать вирусу для закрепления на клетках.
Что мы знаем точно, так это то, что осложнения со свёртыванием крови быстро становятся серьёзной угрозой COVID-19. В этой области нам ещё многое предстоит узнать о вирусе, о том, как он влияет на свёртываемость крови, и проверить данные о лучших вариантах профилактики и лечения этих тромбов.
Фиолетовые высыпания, опухшие ноги, закупоренные катетеры и внезапная смерть — это тромбы сосудов при коронавирусе, большие и маленькие, являются частым осложнением.
Двойной удар
Сгустки крови, желеобразные сгустки клеток и белков, являются механизмом организма для остановки кровотечения. Тромбы образуются в сосудах в ответ на повреждение внутренней стенки. Некоторые исследователи рассматривают свёртывание крови как ключевую особенность COVID-19.
Воздействие вируса на иммунную систему также может проявляться повышенной свёртываемостью крови. У некоторых людей COVID-19 побуждает иммунные клетки высвобождать поток химических сигналов, усиливающих воспаление, которое связано с коагуляцией и свёртыванием крови различными путями. И вирус, похоже, активирует систему комплемента, защитный механизм, который вызывает свёртывание крови и повышает риск тромбоза при коронавирусе.
Как избежать тромбоза лёгких при коронавирусе?
Препараты, разжижающие кровь, являются стандартом лечения пациентов в отделении интенсивной терапии, и пациенты с COVID-19 не являются исключением. Но дозировка — это вопрос горячих дебатов. Истинная распространённость тромбоза, связанного с инфекцией COVID-19, неизвестна, поскольку большинство исследований на сегодняшний день не включают протоколы систематических и всеобъемлющих исследований.
Похоже, что также важно учитывать стадию течения болезни и место обследования пациента: обычная палата или отделение интенсивной терапии (ОИТ). Оба этих фактора будут влиять на количество антикоагулянтов, которое может получить пациент, что, в свою очередь, может повлиять на последующий тромбоз. Большинство исследований относится к тромбоэмболии лёгочной артерии (ТЭЛА), тогда как есть убедительные доказательства того, что большая часть этого может быть тромбозом лёгочной артерии « in situ». Высокая частота тромбоза лёгких при COVID-19, вероятно, обусловлена слиянием трёх процессов:
интенсивного эндотелиального воспаления, описанного выше, приводящего к тромбозу « in situ », включая тромбоз микрососудов;
уменьшение лёгочного кровотока в ответ на паренхиматозный процесс проявляется низкой скоростью движения крови в сосудах;
классический переход тромбоза глубоких вен в тромбоэмболию лёгочной артерии.
Срочно необходимо проверить результаты текущих испытаний для дальнейшего информирования клинической практики об использовании антикоагулянтов. Сюда входят как пациенты, госпитализированные в отделения интенсивной терапии, так и пациенты из группы риска, находящиеся в палате общего профиля.
Для пациентов, не нуждающихся интенсивной терапии важно решить: каковы поводы для более интенсивной антикоагуляции там, где визуализация недоступна? Можно ли назначать антикоагулянты, используя только анализ на D-димер, и какие пороговые значения следует использовать для точки отсчёта?
Антикоагулянтные препараты
Выбор антикоагулянта, который будет вам назначен, основан на различных факторах: функции почек, массе тела и других принимаемых вами лекарствах. Профилактика тромбозов при ковиде должна проводится с первого дня после установления диагноза и продолжаться не менее месяца после прекращения всех симптомов перенесённого заболевания. Стоит иметь в виду, что некоторые антитромботические препараты получены из животных (свиного происхождения). Существуют таблетированные и инъекционные формы лекарственных препаратов, которые выбирает врач.
Назначаемые схемы
Таблетка ривароксабана, 10 мг один раз в день — принимать примерно в одно и то же время каждый день. Ривароксабан не лицензирован для предотвращения образования тромбов у людей с COVID-19, но используется по другим показаниям, чтобы избежать образования тромбов.
Инъекция эноксапарина, доза зависит от вашего веса и функции почек — принимать примерно в одно и то же время каждый день. В отличие от обычного гепарина при приёме этих лекарственных средств нет необходимости делать анализы крови на свёртываемость.
Как долго нужно пить антикоагулянты?
Вам будет предоставлена подробная информация о том, как долго вам следует принимать антикоагулянтные препараты, а также инструкции на этикетке лекарства и больничной документации. Обычно срок антитромботической профилактики не менее месяца после исчезновения всех клинических проявлений. Перед окончанием профилактического курса необходимо провериться на УЗИ и определить необходимость его продолжения. Такой подход позволит предотвратить развитие поздних тромботических осложнений в виде постэмболической пневмонии и массивной ТЭЛА. В информационном поле постоянно появляются случаи преждевременной смерти от тромбоэмболии через несколько месяцев после перенесённой коронавирусной пневмонии. Важно, чтобы вы пили лекарства в течение рекомендованного времени и завершили курс.
Что делать, если вы пропустите приём?
Если вы пропустили приём и вспомнили об этом в тот же день, примите пропущенную дозу, как только вспомните, в этот день. Примите следующую дозу на следующий день и продолжайте принимать один раз в день. Не принимайте двойную дозу, чтобы восполнить пропущенную дозу. При любых подозрениях на тромбоз необходимо провериться флеболога, чтобы определить возможные тромбы.
Источник
Тромбоз артерии — симптомы и лечение
Что такое тромбоз артерии? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ахметзянова Рустема Вилевича, сосудистого хирурга со стажем в 27 лет.
Определение болезни. Причины заболевания
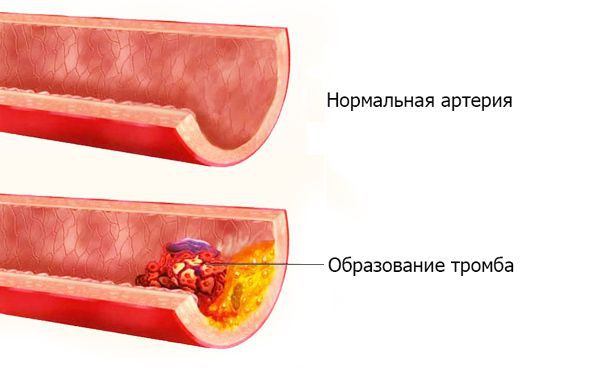
Тромбоз артерии — внезапное острое прекращение артериального кровотока, вызванное перекрытием тромбом кровеносного сосуда. Тромб (с др.-греч. — ком, сгусток) — прижизненный сгусток крови, образующийся при заболеваниях или травмах. В норме в кровеносной системе тромбы не содержатся. Их появление в сосуде угрожает жизни пациента.
Артерии — кровеносные сосуды, по которым обогащённая кислородом кровь направляется от сердца к конечностям, органам и тканям. Артериальные тромбозы приводят к резкому прекращению или ухудшению артериального кровотока в конечности или органе с потенциальной угрозой их жизнеспособности [1] .
Артериальные тромбозы в 40 % случаев становятся причиной острой ишемии конечности (недостаточности кровоснабжения), а в 37 % — эмболии [2] [3] . Эмболия (с греч. — вторжение) — отрыв тромба от места его первоначального образования, либо перенос патологического субстрата с током крови по сосудистому руслу c последующей закупоркой артериального сосуда. Патологическим субстратом могут служить твёрдые, жидкие или газообразные образования: капли жира, пузырьки газа или воздуха, массы из «лопнувшей» холестериновой бляшки, гной и т. д.
Артериальные тромбозы и эмболии нельзя считать самостоятельными заболеваниями. Они всегда возникают как следствие других патологических состояний.
Причины возникновения тромба в просвете сосуда описаны немецким учёным Рудольфом Вирховым. Они объединены в известную триаду:
- Повреждение сосудистой стенки.
- Замедление кровотока.
- Нарушение состава крови.
Тромб образуется под воздействием всех трёх факторов с доминированием одного из них.
Повреждения сосудистой стенки вызывают:
- травмы — механические, термические, электрические и т. д.;
- воспалительные заболевания артерий — артерииты, облитерирующий атеросклероз с развитием атеротромбоза;
- тяжёлые инфекционные заболевания — сыпной тиф, грипп, сепсис.
Замедление кровотока возникает в следующих случаях:
- экстравазальные компрессии — сдавление сосуда извне опухолью, излившейся кровью, добавочным шейным ребром, костным фрагментом при переломе, механическим давлением при катастрофах и т. д.;
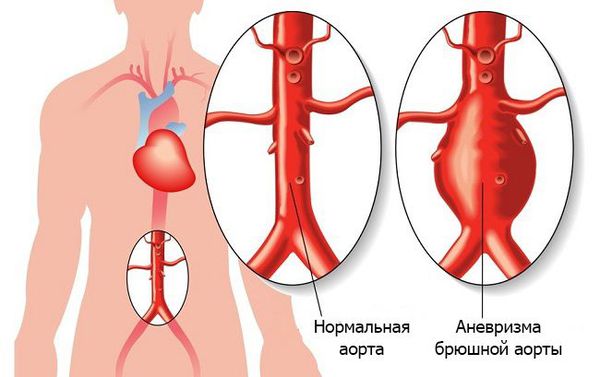
- аневризмы (расширения сосудов);
- артериальные спазмы;
- острая недостаточность кровообращения;
- длительное обездвиживание конечностей;
- онкологические заболевания.
К нарушению состава крови приводят патологии [11] :
- заболевания крови — лейкоз, эритроцитоз, полицитемия;
- значительное обезвоживание организма;
- наследственная или приобретённая тромбофилия (патологическое тромбообразование);
- системный атеросклероз;
- сахарный диабет;
- гипертоническая болезнь;
- злокачественные новообразования;
- эндотоксинемия (накопление в крови и тканях токсичных продуктов распада и жизнедеятельности бактерий);
- шоковые состояния;
- приём лекарственных препаратов — глюкокортикостероидов, эстрогенов и гестагенов (заместительная гормональная терапия и комбинированные оральные контрацептивы), гемостатиков, антифибринолитических средств.
Эмболии могут быть вызваны как заболеваниями сердца, так и другими причинами.
Кардиальные причины эмболии:
- ишемическая болезнь сердца;
- инфаркт миокарда;
- постинфарктный кардиосклероз;
- постинфарктные аневризмы левого желудочка;
- ревматические пороки сердца;
- септические бактериальные эндокардиты;
- опухоли сердца (миксомы).
В этих случаях тромб образуется в полостях сердца. Затем под влиянием гипертонического криза, смены сердечного ритма и других причин происходит его дефрагментация. Тромб устремляется с потоком крови, перекрывает участок артериального русла меньшего диаметра или развилку в области деления сосуда.
Внекардиальные причины:
В редких случаях возможны парадоксальные эмболии — миграция тромба из венозной системы через правые отделы сердца в левые. Это возникает при врождённом пороке сердца и эмболии инородными предметами (например пулей или дробью) [4] .
Частота острой ишемии конечностей составляет один случай на 6000 человек ежегодно [12] . С возрастом заболеваемость резко повышается. В подавляющем большинстве случаев патологией страдают люди старше 60 лет [8] . Ишемия, возникшая как осложнение тромбоза, чаще поражает мужчин, чем женщин.
Курение, малоактивный образ жизни и неправильное питание ведут к развитию атеросклероза, гипертонической болезни и сахарного диабета. Одновременно с этим повышается и риск развития артериальных тромбозов.
К индивидуальному риску сосудистой патологии относят:
- возраст моложе 50 лет при наличии сахарного диабета и одного из факторов риска атеросклероза: курение, дислипидемия (нарушение соотношения липидов в сыворотке крови), гипертензия, гипергомоцистеинемия (повышение уровня аминокислоты гомоцистеина в крови);
- возраст 50—69 лет и наличие сахарного диабета или курения;
- возраст 70 лет и старше [8] .
Симптомы тромбоза артерии
Патологические симптомы при артериальном тромбозе или эмболии вызваны прекращением кровоснабжения органа или конечности. Их выраженность зависит от уровня поражения сосуда и степени ишемии.
Как правило, заболевание развивается достаточно остро, на фоне «полного благополучия». При тромбозах клиническая картина более смазана по сравнению с эмболиями, т. к. при последних закупорка просвета артерии наступает внезапно.
Основные клинические симптомы:
- боль;
- бледность;
- парестезии (жжение, онемение, покалывание, «ползание мурашек»);
- паралич;
- отсутствие пульса в определённых местах конечности;
- снижение температуры кожи на несколько градусов.
Для удобства применяют симптомокомплекс «5 П» (в англоязычном варианте – 5 Р):
- появление болей (Pain) в поражённой конечности;
- отсутствие пульсации (Pulselessness) артерий;
- побледнение и похолодание (Pallor) кожных покровов;
- парестезия (Paresthesia) ;
- парез или паралич (Paralysis) с уменьшением активных движений вплоть до их полного отсутствия [5] .
Заболевание в первую очередь проявляется болью в поражённой конечности. Следом возникает чувство онемения, похолодания, парестезии в виде покалываний, жжения, «ползания мурашек». Затем — нарушения как поверхностной, так и глубокой чувствительности вплоть до полного её отсутствия. Побледнение кожи сочетается со снижением температуры поражённой конечности, особенно отстоящих её отделов. При выраженной ишемии вскоре присоединяются нарушения двигательных функций в виде пареза со снижением мышечной силы и до полной обездвиженности конечности. Если кровоток не восстанавливается, появляется болезненность и отёчность поражённых тканей конечности. На финальных этапах наступает контрактура, при которой невозможны даже пассивные движения в конечности, а в дальнейшем — некроз.
Симптомы не оторвавшегося тромба точно такие же, но наступают не так резко, как при эмболиях.
Патогенез тромбоза артерии
Первичными нарушениями, ведущими к образованию тромба является триада Вирхова. В процессе образования и тромба участвуют три компонента:
- сосудистая стенка (эндотелий);
- тромбоциты;
- каскад коагуляции.
Разрушение тромбоцитов сопровождается высвобождением фермента тромбопластина. Под действием тромбопластина неактивный фермент плазмы крови протромбин, образующийся в печени, переходит в активную форму — тромбин. Тромбин действует на растворимый белок плазмы — фибриноген. Фибриноген превращается в нерастворимый волокнистый белок фибрин. Нити фибрина захватывают форменные элементы крови и образуется плотный субстрат — тромб.
Мигрировавший эмбол, как правило, достигает места деления артерии. В ряде случаев при хорошо развитой сети обходных коллатералей (ветвей сосудов) закупорка артерии не приводит к существенным изменениям. В других случаях даже небольшого размера эмбол может значительно ухудшить кровообращение в конечности, особенно при изначальном выраженном поражении артериального русла.
К нарушениям гемодинамики начинают присоединяться микроциркуляторные нарушения. В дальнейшем происходят функциональные изменения нервно-мышечного аппарата и структурные и метаболические нарушениями в тканях. Наступает острое голодание ишемизированных тканей. Развивается отёк мышц со сдавлением тканей, находящихся в фасциальном футляре, что усугубляет нарушение тканевого кровотока [1] .
Классификация и стадии развития тромбоза артерии
Классификация основана на прогрессировании острой артериальной непроходимости. В нашей стране наиболее часто применяется клиническая классификация острой артериальной непроходимости, разработанная В.С. Савельевым. Она состоит из 4-х степеней:
- 0 степень — жалобы появляются в ответ на нагрузку;
- IА — парестезии, онемение и похолодание в покое;
- IБ — боли в покое;
- IIА — парез конечности (ослабление мышечной силы);
- IIБ — плегия конечности (отсутствие мышечной силы);
- IIIА — субфасциальный отёк мышц;
- IIIБ — частичная мышечная контрактура (ограничение пассивных движений в суставе);
- IIIВ — тотальная мышечная контрактура;
- IV — гангрена конечности.
Классификация Савельева не всегда отражает выраженность ишемии при артериальных тромбозах. Клинически более востребована классификация, созданная И. И. Затевахиным. Она позволяет определять тактику лечения вне зависимости от причины ишемии и состоит из 3-х степеней:
- I степень ишемии — онемение, боли и/или парестезии в покое либо при малейшей физической нагрузке. Угрозы для конечности в ближайшее время нет.
- II степень ишемии — двигательные расстройства. Развитие болезни неминуемо ведёт к гангрене конечности:
— ишемия IIА степени — парез конечности, активные и пассивные движения сохранены, но мышечная сила ослаблена;
— ишемия IIБ степени — паралич конечности, пассивные движения возможны, активные отсутствуют, подвижность суставов сохранена;
— ишемия IIВ степени — присоединяется отёк мышц.
- III степень ишемии — финальная стадия ишемических повреждений тканей конечностей и мышц с развитием мышечных контрактур на разном уровне. Поражения носят необратимый характер:
— ишемия IIIА степени — ограниченные дистальные контрактуры;
— ишемия IIIБ степени — полная контрактура конечности.
Таким образом, I степень поражения не угрожает жизнеспособности конечности. II степень — угрожает потерей конечности, III — необратимая стадия [2] .
По расположению в сосуде различают тромбы:
- пристеночный — ток крови сохранён;
- выстилающий (облитерирующий) — для тока крови остаётся лишь малый просвет;
- центральный, расположенный в центре сосуда — фиксирован к стенке тяжами, кровоток ограничен;
- закупоривающий (обтурирующий) — закрывает просвет сосуда полностью.
По форме:
- шаровидные тромбы в аневризмах или полостях сердца;
- мелкие тромбы, напоминающие бисер, часто встречаются на створках клапанов;
- продолговатые.
По механизму образования и строению выделяют следующие виды тромбов:
- Белый — состоит из тромбоцитов, лейкоцитов и фибрина с незначительным количеством эритроцитов. Образуется постепенно, чаще в артериальном русле, где скорость кровотока высока.
- Красный — формируется из тромбоцитов, фибрина и большого количества эритроцитов, которые попадают в сети фибрина, как в ловушку. Красные тромбы обычно возникают в венозной системе, где медленный кровоток способствует захвату красных клеток крови.
- Гиалиновый — возникает в сосудах микроциркуляторного русла. Состоит из тромбоцитов, гемолизированных эритроцитов и выпавших в осадок белков плазмы. Белковые соединения тромба напоминают гиалиновую массу (плотное образование, похожее на хрящевую ткань).
- Смешанный — встречается чаще всего, имеет слоистое строение. Слоистые тромбы образуются, как правило, в венах, в полости аневризмы аорты и сердца.
Осложнения тромбоза артерии
Осложнения зависят от того, как долго длилась ишемия конечности до момента оказания медицинской помощи. Также на возникновение осложнений влияет снижение компенсаторных свойств организма. При несвоевременном лечении конечность теряет функциональную активность, может возникнуть тромбоэмболия венозного русла, а также за несколько дней развиться гангрена, которая приведёт к летальному исходу [10] .
Во время операции по удалению тромба возможны следующие осложнения:
- отрыв атеросклеротической бляшки;
- распространение тромба из одной ветви в другую;
- перфорация артериального русла, поражённого атеросклеротическим процессом.
После запуска кровотока в ишемизированную конечность в 15 % случаев возникают метаболические осложнения в виде миопатического (снижение силы мышц) и нефротического (воспаление почек с отёками и появлением белка в моче) синдромов. Они могут привести к потере конечности и летальному исходу [6] .
Редким осложнением артериального тромба служит его гнойное расплавление при инфицировании. Это осложнение проявляется местной (покраснение, отёк, болезненность) и общей (повышение температуры, септическое состояние) симптоматикой.
Диагностика тромбоза артерии
Диагностика включает клинические и инструментальные методы.
Клинические методы диагностики:
- оценка кожной температуры, поверхностной чувствительности и венозного рисунка;
- определение артериальной пульсации конечности в сравнении с оценкой пульсации второй конечности;
- измерение артериального давления;
- выслушивание шумов над зоной деления аорты и бедренных артерий;
- выявление резкой болезненности при пальпации мышечных тканей;
- оценка амплитуды движений в суставах.
К инструментальной диагностике относят ультразвуковые и лучевые методы обследования.
Ультразвуковая допплерография позволяет выявить наличие либо отсутствие допплеровских сигналов от артериального сосуда. С помощью ультразвукового дуплексного ангиосканирования можно определить характер, степень и протяжённость тромба.
Если предыдущие исследования недостаточно определяют локализацию, степень, протяжённость и анатомо-топографические особенности поражения и не позволяют выбрать оптимальную тактику оперативного лечения, применяют высокоточные лучевые методы диагностики. К ним относятся:
- рентгеноконтрастная ангиография;
- мультиспиральная компьютерная томография;
- магнитно-резонансная ангиография.
С помощью этих исследований уточняют характер анатомо-топографических особенностей поражения и выбирают тактику оперативного лечения [1] . Все эти исследования позволяют определить протяжённость и локализацию тромба.
Лечение тромбоза артерии
Лечебные мероприятия зависят от степени ишемического поражения конечности. В настоящее время препаратов с доказанной эффективностью лечения острой ишемии не существует. Консервативная терапия возможна при I степени острой ишемии в качестве пробного метода лечения. Также она показана всем пациентам при подготовке к операции и послеоперационном ведении [7] [8] .
Цели консервативной терапии:
- профилактика нарастания и распространения тромба;
- растворение тромба;
- улучшение кровообращения в поражённой конечности;
- восстановление функции поражённых органов.
Для терапии применяют:
- антикоагулянты;
- активаторы фибринолиза;
- анальгетики и спазмолитики;
- раствор натрия гидрокарбоната.
Тромболитическую терапию с введением препаратов фибринолизина, стрептокиназы, урокиназы и стрептодеказы назначают на начальных этапах заболевания для растворения тромба. В качестве самостоятельного лечения применение препаратов ограничено. Их эффективность повышается в сочетании с баллонной ангиопластикой и катетерной аспирационной тромбэктомией.
Консервативная терапия является профилактикой прогрессирования ишемических явлений. При отсутствии эффекта от медикаментозного лечения назначают операцию, которая также предотвращает развитие ишемии.
Хирургическое лечение включает:
- тромбэмболэктомию;
- реконструктивные операции;
- фасциотомию;
- ампутацию конечностей.
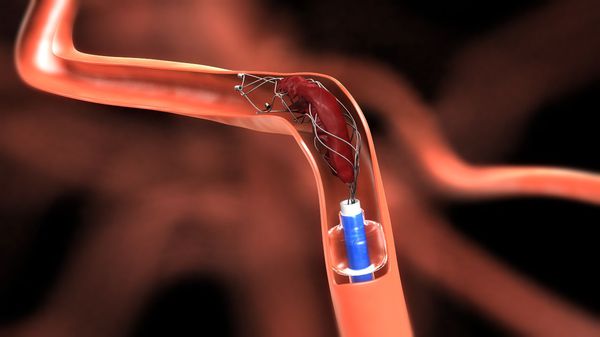
Тромбэмболэктомией называют удаление патологических тромбоэмболических масс из просвета поражённого сосуда. При прямой тромбэмболэктомии удаление масс проводят через хирургический доступ артерии непосредственно над ними. Непрямая тромбэмболэктомия подразумевает удаление патологического субстрата вне артериального доступа специальным баллонным катетером Фогарти. Этот катетер вводят в артерию через её разрез и продвигают дальше патологических масс. После чего раздувают баллон, которым перекрывают просвет сосуда и путём обратной тракции катетера извлекают его вместе с этими массами.
В ряде случаев проводят хирургическое устранение причины эмболии — резекцию добавочного шейного ребра и аневризмы, митральную комиссуротомию и т. д.
Необходимость реконструктивных операций возникает примерно в 10 % при выраженных атеросклеротических и атеротромботических процессах, когда результаты тромбэмболэктомии не могут обеспечить полноценное поступление крови в поражённую конечность. К реконструктивным операциям относят различные виды шунтирований, например бедренно-подколенное или бедренно-берцовые шунтирования.
При ишемии IIВ степени операцию необходимо завершить рассечением поверхностных фасций (фасциотомия) для предотвращения некроза мышц вследствие их отёка. Всего в данной операции нуждается от 5 до 25 % пациентов с острой артериальной непроходимостью.
При необратимых процессах, произошедших в тканях конечности, проводят её ампутацию на различных уровнях [8] .
Прогноз. Профилактика
Острую ишемию конечностей ежегодно выявляют у 14 пациентов на 100 тыс. населения. Её распространённость достигает 16 % среди всех сосудистых заболеваний.
Прогноз в отношении сохранения нижних конечностей зависит от локализации и характера поражения артерий, степени и остроты ишемии конечности, возможностей восстановления артериального кровообращения.
Тромб, как правило, отрывается при высоком давлении, резких движениях, низкой фиксированности к сосудистой стенке, его «хрупкости». Полностью тромб заполнит просвет или нет, зависит от системы коагуляции (свёртываемости крови). Станет ли тромб причиной ишемии, обусловлено его размером и сосудом, в котором он находится, а также степенью компенсации.
Прогноз для жизни зависит как от тяжести ишемии конечности, так и от сопутствующих патологий.
Естественное течение заболевания без специализированного лечения ведёт к усугублению клинической симптоматики с возможной потерей конечности либо летальным исходом. Гангрена конечности развивается у 5—24 % пациентов с эмболиями и у 28—42 % с тромбозами. Инвалидизация наступает в 15—25 % случаев. Летальность среди неоперированных больных составляет от 15 до 38 % [4] .
Профилактические мероприятия сводятся к предупреждению развития заболеваний, которые служат причиной артериальных тромбозов и эмболий и борьбе с факторами риска атеротромбоза.
К факторам риска относятся:
- малоподвижный образ жизни;
- артериальная гипертония;
- сахарный диабет;
- ожирение;
- курение;
- гиперхолестеринемия.
Для профилактики тромбозов европейское общество кардиологов предлагает стратегию «0-3-5-140-5-3-0»:
- 0 – избегать курения табака;
- 3 – ежедневно заниматься физкультурой в течение 30 минут или ходить 3 км;
- 5 – ежедневно употреблять 5 фруктов и овощей;
- 140 – артериальное давление не выше 140/90 мм рт. ст.;
- 5 – показатель общего холестерина менее 5 ммоль/л;
- 3 – уровень холестерина низкой плотности менее 3 ммоль/л;
- 0 – индекс массы тела менее 25 кг/м 2 [9] .
Источник