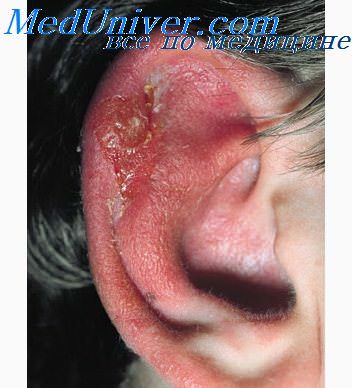
Отморожение ушных раковин
Отморожение ушных раковин развивается под влиянием низкой температуры. После рефлекторного спазма периферических кожных сосудов наступает их паралитическое расширение, возникает застойная гиперемия с выходом жидкой части крови в пораженные ткани, что ведет к отеку, появлению пузырей и некрозу. Различают 4 степени отморожений.
I степень – наступает временное обратимое расстройство кровообращения в коже ушной раковины, проявляющееся отеком и цианозом. Отмечается зуд и жжение, которые держатся несколько дней. Ушные раковины остаются гиперчувствительными к холоду длительное время.
II степень – кожа некротизируется до мальпигиева слоя, образуются пузыри с транссудатом.
III степень – тотальный некроз кожи.
IV степень – омертвение мягких тканей и хряща.
Отечные отмороженные участки ушных раковин теряют чувствительность. При асептическом некрозе отмороженные части отторгаются, а при инфицировании развивается влажная гангрена. Остаются грубые рубцовые деформации, требующие пластики.
Лечение. Первая помощь при отморожениях I степени состоит в согревании ушных раковин и защите их от инфекции. Раковины растирают рукой или мягкой тканью до покраснения. Следует избегать растирания снегом и грубой тканью, а также применять чрезмерную силу, чтобы не травмировать кожу и не вызвать ее инфицирования. Кожу протирают спиртом и накладывают асептическую повязку. При общем охлаждении дают горячий чай и небольшую дозу алкоголя. При отморожении I степени пострадавший не нуждается в специальном лечении.
При отморожении II степени после обработки кожи спиртом прокалывают пузыри и накладывают асептическую повязку. При появлении язвенного процесса применяют УВЧ. При отморожениях III и IV степени вводят столбнячный анатоксин. После определения границ омертвения тканей на 5-6 день производят некрэктомию. Если имеются обильные гнойные выделения, накладывают повязки, смоченные гипертоническим раствором натрия хлорида или спиртом. Их меняют ежедневно. С появлением грануляций применяют повязки с мазью Вишневского, антибиотиками, сульфаниламидами. Одновременно используют УВЧ и УФО.
Электротравма уха
Под электротравмой понимают поражение всего организма или отдельных его чсатей в результате прохождения электрического тока. Степень поражения прямо пропорциональна времени прохождения тока через организм. Кожа обладает очень большим электрическим сопротивлением, являясь как бы изолятором. Все другие ткани представляют собой водный раствор различных солей, хорошо пропускающих ток. В результате образования тепла в тканях наступает электрический ожог различной степени: от покраснения, образования пузырей, некроза, вплоть до обугливания отдельных частей тела. Так как кожа оказывает входящему и выходящему току особенно сильное сопротивление, то ожог ее является самым тяжелым.
При электротравме наиболее сильно страдает внутреннее ухо, происходит резкое расширение кровеносных сосудов внутреннего уха с кровоизлияниями в различных отделах ушного лабиринта, свертывание белка в пери- и эндолимфе. Вестибулярный аппарат поражается реже слухового. В отдаленные сроки после травмы в ушном лабиринте разрастается волокнистая соединительная и костная ткань. Через 1-3 месяца в кортиевом органе наступают дегенеративные изменения.
Отмечается ожог ушных раковин вплоть до обугливания в сочетании с кровоизлиянием в барабанную перепонку, барабанную полость, дегенерацией нейроэпителия спирального органа и спирального ганглия. Слуховая функция страдает больше, вплоть до глухоты, чем вестибулярная, так как межлабиринтная асимметрия постепенно компенсируется. Отмечаются шум в ушах, лабиринтный нистагм, синдром Горнера, извращение вкуса. Из общих явлений травмы наблюдаются обморок, остановка дыхания, шок, судороги, параличи. Известны случаи, когда от удара молнии сразу возникали глухота и немота. На коже могут быть “знаки молнии”, имеющие вид участков кожи желтовато-бурого цвета или древовидных красных полос.
Лечение. Пострадавшего сразу освобождают от электропроводов с помощью подручных изолирующих материалов (резинового плаща, сухой палки, деревянной доски, сухих газет, резинового коврика). Пораженного выносят из опасной зоны и производят искусственное дыхание “изо рта в нос” или “изо рта в рот”, непрямой массаж сердца. Применяют средства, возбуждающие дыхание (кислород, лобелин), сердечные препараты. В тяжелых случаях требуется кровопускание, переливание крови, введение кровезаменителей, противошоковых жидкостей и спинномозговая пункция.
При лечении электроожогов ушных раковин придерживаются консервативных способов, так как они склонны к самостоятельному заживлению. На поврежденное место накладывют асептическую повязку и лечат по принципам ожоговой терапии. Стойкое обезображивание раковин устраняют с помощью пластических операций.
Пострадавших следует госпитализировать, так как даже при отсутствии жалоб, в последующем могут появиться симптомы со стороны центральной нервной системы и органов кровообращения. Одной из главных мер профилактики электротравмы является строгое соблюдение правил техники безопасности.
Врач части при любой травме уха оказывает первую помощь пострадавшему и направляет его в госпиталь. В части, при наличии условий, разрешается лечить больных с небольшими, непроникающими повреждениями кожи ушной раковины, ожогами и отморожениями I-II степени при вполне удовлетворительном общем состоянии. Оторванную ушную раковину при эвакуации необходимо либо прибинтовать к голове пострадавшего, либо поместить в двойной полиэтиленовый мешок со льдом или снегом.
Освидетельствование военнослужащих при показаниях производится по статье 81 приказа МО РФ N 315 1995 г.
Источник
Первая помощь при отморожении ушной раковины
При небольших отгематомах рекомендуется консервативное лечение, заключающееся в легком массаже, ежедневном смазывании йодом, наложении давящей повязки с мягкой прокладкой позади ушной раковины.
Применяют также асептическое высасывание жидкости шприцем с последующим применением давящей повязки. Наложение давящей повязки с использованием для давления резиновой губки предлагает С. А. Холдин. По его мнению, резиновая губка производит равномерное давление и не способствует возникновению гангрены.
При больших скоплениях жидкости и при замедленном рассасывании показано хирургическое лечение, заключающееся в разрезе опухоли под местной анестезией и при строгом соблюдении правил асептики и антисептики, в опорожнении содержимого, выскабливании грануляций и наложении швов.
При переломах хряща Ф. Я. Заеко рекомендует вправление отломков, лигирование сосудов и после наложения швов и дренажа для фиксирования вправленных отломков хрящей наложение специальной шины в виде створок раковины с соответствующими уху поверхностями.
Янсен (1949) предлагает вырезать из наружной стенки опухоли лоскут в 3/4 длины всей опухоли и в 3—4 мм ширины. Лоскут должен иметь ланцетообразную форму и состоять из кожи и надхрящницы. Такой лоскут требует проведения двух разрезов с промежутками (мостиком) между ними в 1 см. Следующим этапом является иссечение пораженного хряща. Обертывая раковину вокруг указательного пальца, углубление превращают в выступ. Этот метод операции требует наложения давящей повязки не больше чем на 24 часа без применения дренажа.
Если больной оставлен без надлежащего лечения, то содержащаяся в отгематоме жидкость постепенно всасывается; в результате нарушения питания от производимого жидкостью давления в хряще происходит сморщивание ткани, что вызывает обезображивание ушной раковины, между тел» как после широкого разреза заживление может происходить гладко.
Отморожение ушной раковины
Отморожение ушной раковины объясняется воздействием на нее низкой температуры (холода) и потому часто наблюдается в холодных странах. Отморожению ушной раковины способствует ее анатомическое положение, относительно слабое кровоснабжение, тонкость кожного покрова и почти полное отсутствие подкожножировой клетчатки. Легко отморожение возникает у малокровных субъектов.
Начало отморожения люди иногда ие замечают, несмотря на то что первые признаки его могут быть достаточно выражены: жжение, колотье и боль при дотрагивании.
Различают три степени отморожения: первая степень — покраснение кожи, образование багровых пятен или цианоз кожи; вторая степень — отек ушной раковины и образование пузырей; третья степень — омертвение кожи и подкожной клетчатки, омертвение хряща.
Образование твердых цианотичных инфильтратов при отморожении называют озноблением (pernionis); при этом на коже появляются экскориации или даже изъязвления. Ознобления часто рецидивируют под влиянием холода.
Лечение. При отморожениях первой степени следует отогреть ушную раковину растиранием рукой или же снегом. Еще лучше растирание производить смоченной в спирте ватой, а затем сухой ватой протереть вплоть до покраснения.
В дальнейшем против зуда и жжения применяют смазывание йодом или мазью (с легким втиранием) несколько раз в день: Rp. Camphorae tritae 0,2, Cerae albae 10,0, 01. Lini 15,0, M. f. unguentum.
При отморожениях второй степени производится вскрытие пузырей и с целью высушивания поверхности —смазывание цинковой или белой ртутной мазью; смазывают также периодически 3—5% раствором ляписа. Кроме того, применяются физиотерапевтические процедуры: УВЧ, эритемные дозы ультрафиолетовых лучей, местная дарсонвализация.
При отморожениях третьей степени (при некрозе) сначала удаляют омертвевшие участки или же выжидают образования демаркации. Изъязвленную поверхность смазывают мазью.
Источник
Отморожение ушных раковин
Отморожение ушных раковин развивается под влиянием низкой температуры. После рефлекторного спазма периферических кожных сосудов наступает их паралитическое расширение, возникает застойная гиперемия с выходом жидкой части крови в пораженные ткани, что ведет к отеку, появлению пузырей и некрозу. Различают 4 степени отморожений.
I степень – наступает временное обратимое расстройство кровообращения в коже ушной раковины, проявляющееся отеком и цианозом. Отмечается зуд и жжение, которые держатся несколько дней. Ушные раковины остаются гиперчувствительными к холоду длительное время.
II степень – кожа некротизируется до мальпигиева слоя, образуются пузыри с транссудатом.
III степень – тотальный некроз кожи.
IV степень – омертвение мягких тканей и хряща.
Отечные отмороженные участки ушных раковин теряют чувствительность. При асептическом некрозе отмороженные части отторгаются, а при инфицировании развивается влажная гангрена. Остаются грубые рубцовые деформации, требующие пластики.
Лечение. Первая помощь при отморожениях I степени состоит в согревании ушных раковин и защите их от инфекции. Раковины растирают рукой или мягкой тканью до покраснения. Следует избегать растирания снегом и грубой тканью, а также применять чрезмерную силу, чтобы не травмировать кожу и не вызвать ее инфицирования. Кожу протирают спиртом и накладывают асептическую повязку. При общем охлаждении дают горячий чай и небольшую дозу алкоголя. При отморожении I степени пострадавший не нуждается в специальном лечении.
При отморожении II степени после обработки кожи спиртом прокалывают пузыри и накладывают асептическую повязку. При появлении язвенного процесса применяют УВЧ. При отморожениях III и IV степени вводят столбнячный анатоксин. После определения границ омертвения тканей на 5-6 день производят некрэктомию. Если имеются обильные гнойные выделения, накладывают повязки, смоченные гипертоническим раствором натрия хлорида или спиртом. Их меняют ежедневно. С появлением грануляций применяют повязки с мазью Вишневского, антибиотиками, сульфаниламидами. Одновременно используют УВЧ и УФО.
Электротравма уха
Под электротравмой понимают поражение всего организма или отдельных его чсатей в результате прохождения электрического тока. Степень поражения прямо пропорциональна времени прохождения тока через организм. Кожа обладает очень большим электрическим сопротивлением, являясь как бы изолятором. Все другие ткани представляют собой водный раствор различных солей, хорошо пропускающих ток. В результате образования тепла в тканях наступает электрический ожог различной степени: от покраснения, образования пузырей, некроза, вплоть до обугливания отдельных частей тела. Так как кожа оказывает входящему и выходящему току особенно сильное сопротивление, то ожог ее является самым тяжелым.
При электротравме наиболее сильно страдает внутреннее ухо, происходит резкое расширение кровеносных сосудов внутреннего уха с кровоизлияниями в различных отделах ушного лабиринта, свертывание белка в пери- и эндолимфе. Вестибулярный аппарат поражается реже слухового. В отдаленные сроки после травмы в ушном лабиринте разрастается волокнистая соединительная и костная ткань. Через 1-3 месяца в кортиевом органе наступают дегенеративные изменения.
Отмечается ожог ушных раковин вплоть до обугливания в сочетании с кровоизлиянием в барабанную перепонку, барабанную полость, дегенерацией нейроэпителия спирального органа и спирального ганглия. Слуховая функция страдает больше, вплоть до глухоты, чем вестибулярная, так как межлабиринтная асимметрия постепенно компенсируется. Отмечаются шум в ушах, лабиринтный нистагм, синдром Горнера, извращение вкуса. Из общих явлений травмы наблюдаются обморок, остановка дыхания, шок, судороги, параличи. Известны случаи, когда от удара молнии сразу возникали глухота и немота. На коже могут быть “знаки молнии”, имеющие вид участков кожи желтовато-бурого цвета или древовидных красных полос.
Лечение. Пострадавшего сразу освобождают от электропроводов с помощью подручных изолирующих материалов (резинового плаща, сухой палки, деревянной доски, сухих газет, резинового коврика). Пораженного выносят из опасной зоны и производят искусственное дыхание “изо рта в нос” или “изо рта в рот”, непрямой массаж сердца. Применяют средства, возбуждающие дыхание (кислород, лобелин), сердечные препараты. В тяжелых случаях требуется кровопускание, переливание крови, введение кровезаменителей, противошоковых жидкостей и спинномозговая пункция.
При лечении электроожогов ушных раковин придерживаются консервативных способов, так как они склонны к самостоятельному заживлению. На поврежденное место накладывют асептическую повязку и лечат по принципам ожоговой терапии. Стойкое обезображивание раковин устраняют с помощью пластических операций.
Пострадавших следует госпитализировать, так как даже при отсутствии жалоб, в последующем могут появиться симптомы со стороны центральной нервной системы и органов кровообращения. Одной из главных мер профилактики электротравмы является строгое соблюдение правил техники безопасности.
Врач части при любой травме уха оказывает первую помощь пострадавшему и направляет его в госпиталь. В части, при наличии условий, разрешается лечить больных с небольшими, непроникающими повреждениями кожи ушной раковины, ожогами и отморожениями I-II степени при вполне удовлетворительном общем состоянии. Оторванную ушную раковину при эвакуации необходимо либо прибинтовать к голове пострадавшего, либо поместить в двойной полиэтиленовый мешок со льдом или снегом.
Освидетельствование военнослужащих при показаниях производится по статье 81 приказа МО РФ N 315 1995 г.
Источник