- Острая почечная недостаточность
- Причины и факторы риска
- Классификация
- Симптомы и течение ОПН
- Осложнения острой почечной недостаточности
- Прогноз
- Первая помощь при отказе почек
- Первая помощь при отказе почек
- Почечная недостаточность
- Оглавление
- Что это такое?
- Что происходит в организме?
- Причины и факторы риска возникновения заболевания
- Как проявляется заболевание. Симптомы
- Болею ли я даным заболеванием?
- Доврачебный скриннинг
- Лабораторная диагностика
- Инструментальная и функциональная диагностика
- Хотите расшифровать заказанные анализы?
- Врачи, которые лечат данную патологию
Острая почечная недостаточность

Причины и факторы риска
Этиология преренальной ОПН
Преренальная ОПН может развиваться при состояниях, которые сопровождаются снижением сердечного выброса (при тромбоэмболии легочной артерии, сердечной недостаточности, аритмии, тампонаде сердца, кардиогенном шоке). Нередко причиной становится уменьшение количества внеклеточной жидкости (при диарее, дегидратации, острой кровопотери, ожогах, асците, вызванном циррозом печени). Может возникать вследствие выраженной вазодилатации, возникающей при бактериотоксическом или анафилактическом шоке.
Этиология ренальной ОПН
Возникает при токсическом воздействии на почечную паренхиму удобрений, ядовитых грибов, солей меди, кадмия, урана и ртути. Развивается при бесконтрольном приеме нефротоксичных медикаментов (противоопухолевые препараты, ряд антибиотиков и сульфаниламидов). Рентгенконстрастные вещества и перечисленные препараты, назначенные в обычной дозировке, могут стать причиной ренальной ОПН у больных с нарушением функции почек. Кроме того, данная форма ОПН возникает при циркуляции в крови большого количества миоглобина и гемоглобина (при выраженной макрогемаглобинурии, переливании несовместимой крови, длительном сдавлении тканей при травме, наркотической и алкогольной коме). Реже развитие ренальной ОПН обусловлено воспалительным заболеванием почек.
Этиология постренальной ОПН
Развивается при механическом нарушении пассажа мочи при двухсторонней обструкции мочевых путей камнями. Реже возникает при опухолях предстательной железы, мочевого пузыря и мочеточников, туберкулезных поражениях, уретритах и периуретритах, дистрофических поражениях забрюшинной клетчатки. При тяжелых сочетанных травмах и обширных хирургических вмешательствах острая почечная недостаточность вызывается несколькими факторами (шок, сепсис, переливание крови, лечение нефротоксичными препаратами).
Классификация
Выделяют следующие формы ОПН:
— Гемодинамическая (преренальная). Возникает вследствие острого нарушения гемодинамики.
— Паренхиматозная (ренальная). Причиной становится токсическое или ишемическое поражение почечной паренхимы, реже – острый воспалительный процесс в почках.
— Обструктивная (постренальная). Развивается вследствие остро возникшей обструкции мочевыводящих путей.
Симптомы и течение ОПН
Выделяют четыре фазы острой почечной недостаточности:
Состояние пациента определяется основным заболеванием, вызывающим ОПН. Клинически начальная фаза обычно не выявляется из-за отсутствия характерных симптомов. Циркуляторный коллапс, возникающий в этой фазе, имеет очень малую продолжительность, поэтому проходит незамеченным. Неспецифичные симптомы ОПН (сонливость, тошнота, отсутствие аппетита, слабость) замаскированы проявлениями основного заболевания, травмы или отравления.
- Олигоанурическая фаза ОПН
Анурия возникает редко. Количество отделяемой мочи — менее 500 мл в сутки. Характерна выраженная протеинурия, азотемия, гиперфосфатемия, гиперкалиемия, гипернатиемия, метаболический ацидоз. Отмечается понос, тошнота, рвота. При отеке легкого вследствие гипергидратации появляется одышка и влажные хрипы. Больной заторможен, сонлив, может впасть в кому. Нередко развивается перикардит, уремический гастроэнтероколит, осложняющийся кровотечениями. Пациент подвержен инфекции вследствие снижения иммунитета. Возможен панкреатит, стоматит паротит, пневмония, сепсис.
Олигоанурическая фаза ОПН развивается в течение первых трех суток после воздействия. Позднее развитие олигоанурической фазы считается прогностически неблагоприятным признаком. Средняя продолжительность этой стадии 10-14 дней. Период олигурии может укорачиваться до нескольких часов или удлиняться до 6-8 недель. Продолжительная олигурия чаще возникает у пожилых пациентов с сопутствующей сосудистой патологией. При олигурической стадии ОПН, длящейся более месяца, необходимо провести дополнительную дифференциальную диагностику для исключения прогрессирующего гломерулонефрита, почечного васкулита, окклюзии почечной артерии, диффузного некроза коры почек.
Длительность диуретической фазы – около двух недель. Суточный диурез постепенно увеличивается и достигает 2-5 литров. Отмечается постепенное восстановление водно-электролитного баланса. Возможна гипокалиемия вследствие значительных потерь калия с мочой.
Происходит дальнейшее восстановление почечных функций, занимающее от 6 месяцев до 1 года.
Осложнения острой почечной недостаточности
Выраженность нарушений, характерных для почечной недостаточности (задержка жидкости, азотемия, нарушение водно-электролитного баланса) зависит от состояния катаболизма и наличия олигурии. При выраженной олигурии отмечается снижение уровня клубочковой фильтрации, существенно уменьшается выделение электролитов, воды и продуктов азотного обмена, что приводит к более выраженным изменениям состава крови.
- Нарушения водно-солевого обмена
При олигурии увеличивается риск развития водной и солевой сверхнагрузки. Гиперкалиемия при острой почечной недостаточности вызвана недостаточным выведением калия при сохраняющемся уровне его высвобождения из тканей. У больных, не страдающих олигурией, уровень калия составляет 0,3-0,5 ммоль/сут. Более выраженная гиперкалиемия у таких пациентов может говорить об экзогенной (переливание крови, лекарственные препараты, наличие в рационе продуктов, богатых калием) или энодгенной (гемолиз, деструкция тканей) калиевой нагрузке.
Первые симптомы гиперкалиемии появляются, когда уровень калия превышает 6,0-6,5 ммоль/л. Больные жалуются на мышечную слабость. В некоторых случаях развивается вялый тетрапарез. Отмечаются изменения ЭКГ. Снижается амплитуда зубцов P, увеличивается интервал P-R, развивается брадикардия. Значительное повышение концентрации калия может вызвать остановку сердца.
На первых двух стадиях ОПН наблюдаются гипокальциемия, гиперфосфатемия, слабо выраженная гипермагниемия.
Следствием выраженной азотемии является угнетение эритропоэза. Сокращается продолжительность жизни эритроцитов. Развивается нормоцитарная нормохромная анемия.
Угнетение иммунитета способствует возникновению инфекционных заболеваний у 30-70% пациентов с острой почечной недостаточностью. Присоединение инфекции утяжеляет течение заболевания и нередко становится причиной смерти больного. Развивается воспаление в области послеоперационных ран, страдает полость рта, дыхательная система, мочевыводящие пути. Частым осложнением острой почечной недостаточности является сепсис, который может вызываться как грамположительной, так и грамотрицательной флорой.
Отмечается сонливость, спутанность сознания, дезориентация, заторможенность, чередующаяся с периодами возбуждения. Периферическая нейропатия чаще возникает у пожилых пациентов.
- Осложнения со стороны сердечно-сосудистой системы
При ОПН может развиться застойная сердечная недостаточность, аритмия, перикардит, гипертензия.
- Нарушения деятельности ЖКТ
Больных беспокоит ощущение дискомфорта в брюшной полости, тошнота, рвота, потеря аппетита. В тяжелых случаях развивается уремический гастроэнтероколит, часто осложняющийся кровотечениями.
Прогноз
Летальность в первую очередь зависит от тяжести патологического состояния, ставшего причиной развития ОПН. На исход заболевания влияет возраст больного, степень нарушения функции почек, наличие осложнений. У выживших пациентов почечные функции восстанавливаются полностью в 35-40% случаев, частично – в 10-15% случаев. 1-3% больных необходим постоянный гемодиализ.
Источник
Первая помощь при отказе почек
Лечение острой почечной недостаточности в первом периоде заключается в проведении профилактических мероприятий: лечение причины, вызвавшей острую почечную недостаточность; устранение общих и местных гемодинамических нарушений.
Во втором периоде острой почечной недостаточности — лечение, по существу, носит симптоматический характер, так как после возникновения олигурии — анурии фактически не имеется средств каузальной терапии. Лечебные мероприятия направлены на терапию развивающейся уремии и включают в себя оказание квалифицированной и специализированной медицинской помощи. В этом периоде врач должен предупредить или устранить состояния, угрожающие жизни больного и определить сроки направления больного на методы внепочечного очищения.
Наиболее угрожаемым из этих состояний является нарастание калия — возможна внезапная остановка сердца. В этом же периоде врач должен позаботиться о регуляции водного баланса (опасность гипергидратации) и кислотно-основного равновесия,
Медикаментозная терапия гиперкалиемии приемлема при умеренном повышении калия в крови (5,2-6,5 ммоль/л), при высокой же гиперкалиемии (больше 6,5 ммоль/л) она может служить лишь методом подготовки больного к гемодиализу.
Большинство больных с острой почечной недостаточностью нуждаются в оказании специализированной медицинской помощи — проведение гемодиализа.
Показания к гемодиализу
| Клинические | Биохимические |
| 1. Нарушение ЦНС (сонливость, возбуждение, прекоматозное состояние и кома) 2. Уремический отек легких 3. Нарушения сердечной деятельности в связи с гиперкалиемией 4. Выделительный гастрит и энтероколит | 1. Содержание в крови мочевины более 40 ммоль/л 2. Высокая гиперкалиемия — более 6,5 ммоль/л 3. Декомпенсированный метаболический ацидоз |
Показаниями к гемодиализу служат клинические и биохимические критерии.
В период восстановления основным состоянием, требующим интенсивной терапии, является гипокалиемия, которая также как и гиперкалиемия, может вызвать внезапную остановку сердца.
При выраженном дефиците калия (менее 3,0 ммоль/л) восполнение его за счет изменения пищевого режима оказывается недостаточным. В этих случаях наиболее целесообразным является внутривенное введение калия в виде 1% раствора (не более 200,0 мл раствора одновременно) в количестве 4-6 грамм хлористого калия в сутки, с последующей коррекцией по содержанию калия в крови.
Источник
Первая помощь при отказе почек
1. Острой почечной недостаточностью называют быстрое ухудшение почечной функции с задержкой продуктов азотистого обмена, что проявляется острым подъемом уровня сывороточного креатинина и азота мочевины крови. Проведение повторных лабораторных анализов позволяет подтвердить диагноз и удостовериться в том, что ухудшение состояния является острым (т.е. наступило в течение нескольких дней или недель).
Изучение анамнеза, данных физикального обследования и клиники заболевания служит ключом к определению этиологии острой почечной недостаточности. В анамнезе могут содержаться указания на прием или введение нефротоксичных веществ (аминогликозиды, контрастные препараты), аллергическую реакцию на лекарственные вещества (метициллин, ампициллин, диуретики). Необходимо также исключить сердечно-сосудистую патологию как причину ОПН.
2. Исключив преренальную олигурию, необходимо провести ультразвуковое исследование почек в поисках признаков препятствия оттоку мочи. Причиной увеличения размеров почек может быть обструкция мочевыводящих путей, острый гломерулонефрит, острый интерстициальный нефрит или окклюзия почечной вены.
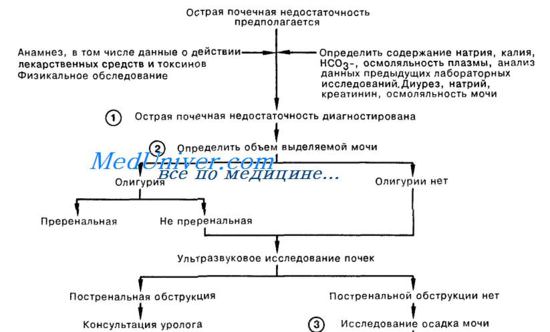
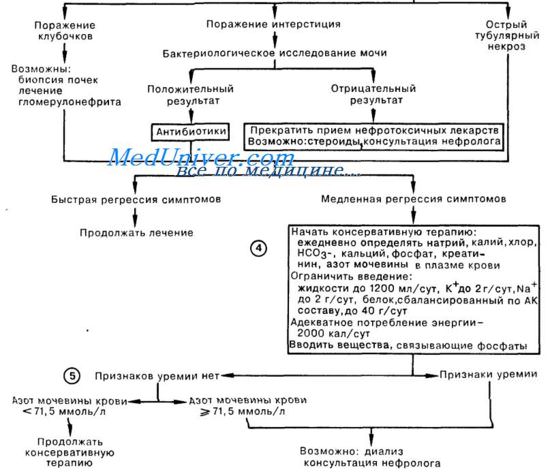
3. В отсутствие признаков постренальной обструкции дальнейший поиск причин острой почечной недостаточности включает в себя исследование осадка мочи. Обнаружение протеи-нурии высокой степени, эритроцитов (Эр), эритроцитарных циллиндров (ЭЦ) с высокой степенью вероятности говорит о поражении клубочков; для уточнения диагноза обычно требуется консультация нефролога и, возможно, биопсия почки.
Незначительная протеинурия, лейкоцитурия и лейкоцитарные цилиндры в моче свидетельствуют о вовлечении интерстиция почек вследствие инфекции или аллергического интерстициального нефрита; уточнить диагноз можно по результатам бактериологического исследования мочи либо при обнаружении эозинофилов в моче. Для острого тубулярного некроза наиболее характерно обнаружение небольшого количества белка, клеток канальцевого эпителия и зернистых цилиндров; нередко при ОТН в моче не определяется сколько-нибудь значимых изменений.
Подобные результаты анализа осадка мочи в сочетании с сепсисом, шоком, указаниями на контакт с нефротоксинами, окраской мочи (миоглобин или гемоглобин) служат подтверждением диагноза острого тубулярного некроза.
4. Хотя в первую очередь проводится лечение основного заболевания, ведение больного с острой почечной недостаточностью любой этиологии требует внимания к возможным последствиям ухудшения почечной функции. Проводимая консервативная терапия требует ограничения вводимой жидкости, натрия, калия (Na+—2 г/сут, К+—2 г/сут, жидкость—1200 мл/сут).
Для того чтобы уменьшить образование продуктов азотистого распада, следует ввести ограничение потребления белка (до 40 г/сут легко усвояемого, сбалансированного по АК составу белка) с адекватным поступлением калорий для снижения катаболического эффекта. Лечение часто встречающейся гиперфосфатемии заключается во введении связывающих препаратов (например, гидроксида алюминия). У больных, получающих большие дозы глюкозы (при усиленном питании), несмотря на наличие острой почечной недостаточности, встречается гипофосфатемия.
5. Целью консервативного лечения острой почечной недостаточности является минимизация патологической симптоматики на фоне ухудшающейся функции почек. При выраженной острой почечной недостаточности уремия и/или осложнения уремии (например, гиперкалиемия, выраженный метаболический ацидоз, перикардит, перегрузка объемом) требуют принятия энергичных лечебных мер. Выбор метода диализной терапии, частота процедур, а также время начала диализа диктуются клинической картиной (см. «Неотложный диализ», «Перитонеальный диализ»).
Источник
Почечная недостаточность
Автор: Назарчик Инна Александровна, врач высшей категории, стаж: 20 лет
Оглавление
Что это такое?
Почечная недостаточность подразумевает под собой то состояние, при котором почки не способны выполнять свои основные функции — поддержание постоянства внутренней среды организма, очищение крови от продуктов азотистого обмена.
Почечная недостаточность подразделяется на острую и хроническую.
Острая почечная недостаточность развивается внезапно и достаточно быстро — может развиваться в течение нескольких часов. При чем стоит отметить, что данное состояние потенциально обратимое. Происходи нарушение всех почечных функций, что представляет угрозу жизни человека. При своевременном лечении почечные функции восстанавливаются полностью в 35–40% случаев.
Хроническая почечная недостаточность — это постепенное снижение почечной функции, которое связано с гибелью нефронов как результата хронического заболевания почек (диабетическая нефропатия, хронический пиелонефрит, гломерулонефрит, нефросклероз и др.) При развитии заболевания идет прогрессирующая гибель нефронов. Развитию ХПН предшествует почечная патология на протяжении 2-х и более лет. Как правило, пациент достаточно длительное время может не предъявлять жалоб до определенного времени. Далее у пациента состояние постепенно начинает ухудшаться появляются слабость, сухость во рту, тошнота, рвота, тремор кистей рук, появляется запах аммиака изо рта. В итоге пациент нуждается в гемодиализе и трансплантации почки. Поэтому очень важно своевременно лечить любую почечную патологию во избежание ХПН и инвалидизации пациента.
Что происходит в организме?
При снижении функции почек нарушается образование мочи, а продукты жизнедеятельности начинают постепенно накапливаться в организме. Все это приводит к уремии — накопление токсических продуктов азотистого обмена (азотемия), нарушения кислотно-щелочного состояния и осмотического гомеостаза.
Как результат, у пациента нарушается работа всех органов и систем. Сначала у пациента будет недомогание, нарушение сна, учащенное сердцебиение, тошнота, рвота, отеки, отек легких, судороги, застойная сердечная недостаточность, энцефалопатия, уремическая кома и без оказания медицинской помощи — летальный исход.
Причины и факторы риска возникновения заболевания
- ОПН:Обструкция мочевыводящих путей
- Инфекционные заболевания
- Шоковая почка: сепсис, аборт, эклампсия в родах, электротравма, Ожог, анафилактический шок, бактериальный шок, кардиогенный шок и т.д.
- Токсические вещества: укусы змей, яды, химические и лекарственные препараты
- Травма почки
- Асцит
- Цирроз печени
- Тромбоэмболия легочной артерии (ТЭЛА)
- Туберкулез почки
- Онкологические заболевания
- ХПН:Хронический гломерулонефрит
- Пиелонефрит
- Нефросклероз
- Сахарный диабет
- Поликистоз почек
- Гидронефроз
- Нефролитиаз
- CКВ
- Геморрагический васкулит
- Гипоплазия почек
- Нефроангиосклероз
Как проявляется заболевание. Симптомы
При данной патологии наблюдаются следующие симптомы:
Болею ли я даным заболеванием?
Для того, чтобы определить, болеете ли вы данным заболеванием:
Сверьте Ваши симптомы с теми, которые в списке
Если Вы обнаружили какие-либо из симптомов, то:
Пройдите доврачебный скрининг. Он поможет иденцифицировать диагноз в кратчайшие сроки, при этом сэкономив ваше время и средства
Мы поможем вам корректно интерпретировать результаты лабораторных исследований на нашем сервисе
Запишитесь к врачу. Он поможет установить диагноз и, при необходимости, назначит лечение
Так же Вы можете пройти дополнительные методы исследования для подтверждения/опровержения диагноза
Доврачебный скриннинг
Доврачебный скрининг помогает врачу в постановке предварительного диагноза, экономит время и сокращает количество визитов к специалисту.
Лабораторная диагностика
- Общий анализ крови + лейкоцитарная формула + СОЭ
- Пробы Зимницкого
- Анализ мочи по Нечипоренко
- Общий анализ мочи
- Биохимический анализ крови (общий белок, билирубин, мочевина, креатинин, глюкоза, АСТ, АЛТ, ЛДГ, амилаза, натрий, калий, хлор, СRP)
Инструментальная и функциональная диагностика
- УЗИ органов мочевыделительной системы
Хотите расшифровать заказанные анализы?
Мы расшифруем и интерпретируем результаты лабораторных анализов
Врачи, которые лечат данную патологию
Специалисты, которые помогут установить диагноз и, при необходимости, назначить лечение
Источник