- Первая помощь при остром иридоциклите
- Отделение офтальмологии ВЦЭРМ № 2
- На нашем отделении выполняются
- Иридоциклит — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы иридоциклита
- Патогенез иридоциклита
- Классификация и стадии развития иридоциклита
- Осложнения иридоциклита
- Диагностика иридоциклита
- Лечение иридоциклита
- Прогноз. Профилактика
Первая помощь при остром иридоциклите
Острый иридоциклит — заболевание отличается от ирита тем, что при нем в воспалительный процесс вовлекается, кроме радужки, и ресничное тело.
Диагностика. Симптомы иридоциклита отличаются от признаков ирита только большей выраженностью. Есть, однако, один симптом, позволяющий достоверно отличить иридоциклит от ирита. Это — цилиарные боли. Так называются боли, возникающие в глазу при ощупывании его через веки. В отличие от радужки, которая отделена от стенки глаза таким буфером, как водянистая влага, ресничное (цилиарное) тело непосредственно прилежит к склере. Этим и объясняются наличие цилиарных болей при иридоциклите и отсутствие их при ирите.
Первая помощь. Как при ирите, так и при иридоциклите необходимо закапать за веки больного глаза капли 0,1 % раствора дексазона (дексаметазона), 1 % раствора гоматропина или атропина, а при сильных болях — еще и капли 0,25% или 0,5% раствора дикаина. Для защиты глаза от света и от холода необходимо наложить повязку на больной глаз. Больного необходимо доставить в глазной стационар.
Под ред. В. Михайловича
«Первая помощь при остром иридоциклите» и другие статьи из раздела Неотложная помощь в офтальмологии.
Диагностика, лечение и реабилитация в лучших клиниках Германии , для пациентов из России и стран СНГ по самым современным медицинским технологиям, без посредников.
—> Глазная клиника профессора Трубилина квалифицированное лечение заболеваний глаз, современная коррекция зрения.
Источник
Отделение офтальмологии ВЦЭРМ № 2
Здравствуйте! Мы рады приветствовать Вас на нашем сайте.
Высококвалифицированные специалисты офтальмологической клиники ФБГУ ВЦЭРМ № 2 им. А.М. Никифорова МЧС России с помощью современных диагностических приборов и специального оборудования проведут углубленное обследование и предложат Вам варианты лечения или коррекции органов зрения.
На нашем отделении выполняются
- хирургическое лечение отслойки сетчатки, в том числе с витреоэктомией;
- лазерная коррекция зрения (LASIK, ФРК);
- хирургическое лечение кератоконуса (кросслинкинг, пересадка роговицы, термокоагуляция роговицы и др.);
- интравитреальные инъекции Луцентиса, Озурдекса при таких заболеваниях как возрастная макулодистрофия, тромбоз вен сетчатки, диабетический макулярный отек, миопическая макулопатия, кровоизлияния в сетчатку;
- оперативное вмешательство на вспомогательных органах глаза (мышцах, веках, слезных путях) и орбите;
- лазерное лечение (коагуляция сетчатки, устранение вторичной катаракты);
- консервативное лечение при сухой форме возрастной макулодистрофии сетчатки, нейропротективное лечение при глаукоме;
В консультативную помощь входят:
- Комплексное обследование органа зрения для определения показаний к операции, тактики ведения и лечения пациентов с катарактой, глаукомой, отслойкой сетчатки, кератоконусом, косоглазием и другими заболеваниями;
- Консультация и обследование перед лазерной коррекцией зрения;
- Оптическая когерентная томография сетчатки (ОКТ), что необходимо делать, если у Ваc диагностированы возрастная макулодистрофия (ВМД), отек сетчатки при диабете, глаукома, кровоизлияние в сетчатку вследствие нарушения кровообращения в сосудах сетчатки;
- Обследование и определение показаний для интравитреальных инъекций таких препаратов как Луцентис, Озурдекс;
- Консультация и определение показаний для пересадки роговицы при кератоконусе и после травм, определение показаний для периферической лазеркоагуляции при дистрофиях сетчатки;
- Отбор и запись пациентов на операцию по полису обязательного медицинского страхования (ОМС) и запись на оказание высокотехнологичной медицинской помощи по квотам МЗ РФ.
Для записи на консультацию Вам необходимо позвонить по телефону +7 (911) 122-82-75 или 8(812) 339-39-39
При госпитализации в клинике пациенты размещаются в уютных, комфортабельных 1 и 2-х местных палатах. Проводятся ежедневные осмотры, в том числе с участием заведующего отделением. Питание четырехразовое.
Отделение располагает несколькими диагностическими кабинетами, оснащенными современным диагностическим оборудованием, двумя перевязочными для выполнения амбулаторных операций и осмотра послеоперационных больных, кабинетом лазерной хирургии, процедурным кабинетом, круглосуточным сестринским постом и другими вспомогательными помещениями.
«Из всех органов чувств человека глаз всегда признавался наилучшим даром и чудеснейшим произведением творческой силы природы»
Источник
Иридоциклит — симптомы и лечение
Что такое иридоциклит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Гончаровой Ю.В., офтальмолога со стажем в меньше года.
Определение болезни. Причины заболевания
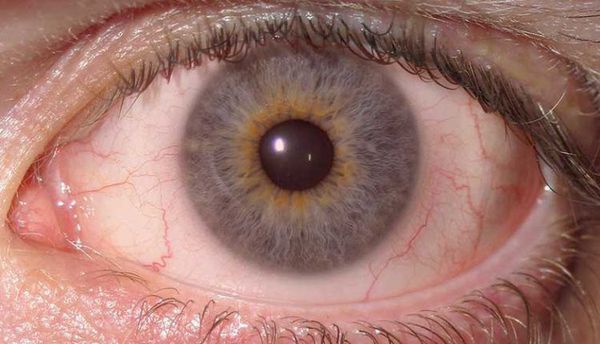
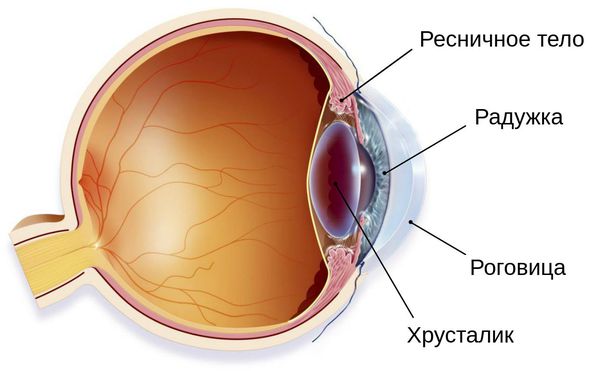
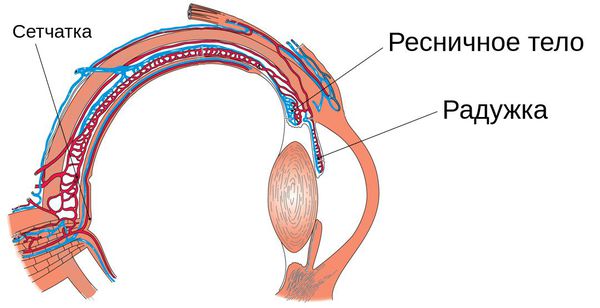
Иридоциклит (передний увеит) — это воспаление переднего отдела сосудистой оболочки глаза, а именно её частей — радужки и ресничного (цилиарного) тела. Сопровождается болью в глазу, сужением зрачка, изменением цвета глаз и другими симптомами.
Процесс воспаления может начаться только с радужки (ирит) или только с ресничного тела (циклит), но из-за общей системы кровоснабжения и иннервации он может «перекинуться» с одной части на другую, что и приводит к развитию иридоциклита.
Радужная оболочка отвечает за адаптацию глаза к освещению (солнечным лучам), а ресничное тело — за выработку внутриглазной жидкости и приспособление глаза к внешним условиям. Их воспаление может привести не только к нарушению таких важных функций, но и к другим серьёзным офтальмологическим заболеваниям — глаукоме, катаракте и др.
Иридоциклит может появиться в любом возрасте. У взрослых эта болезнь встречается довольно часто. В структуре увеитов на её долю, по разным данным, приходится 37-62 %. У детей иридоциклит возникает гораздо реже: на сто тысяч населения приходится от 4 до 30 случаев заболевания (в зависимости от страны) [1] .
Часто причиной воспаления радужки и ресничного тела является наличие инфекции в зубах, миндалинах, пазухах носа и других анатомических структурах: с током крови болезнетворные микроорганизмы переносятся в структуру глаза [2] .
К развитию иридоциклита могут привести следующие патологии [13] :
- вирусные заболевания (простой герпес, ветряная оспа, грипп, ОРЗ, краснуха, корь и др.);
- болезни, вызванные простейшими паразитами (малярия, аскаридоз, лямблиоз, токсоплазмоз, описторхоз, токсокароз и др.);
- бактериальные инфекции (ботулизм, ангина, воспаление лёгких, менингит, гонорея, сифилис, дифтерия, дизентерия, туберкулёз, гастрит и др.);
- ревматические болезни (ревматизм, дерматомиозит, болезнь Бехтерева и др.);
- заболевания, связанные с нарушенным обменом веществ (ожирение, сахарный диабет, анемия, подагра);
- заболевания зубов (пульпит), верхней и нижней челюсти (прикорневые кисты), носоглотки (тонзиллит) и придаточных полостей носа (гайморит);
- системные заболевания (саркоидоз, муковисцидоз, системная красная волчанка, болезнь Бехчета, системный васкулит);
- болезни грибковой природы (стоматит, себорея);
- травмы глаза (ушиб и ранение);
- кератиты (воспаления роговой оболочки глаза).
Симптомы иридоциклита
Иридоциклиту характерны такие кардинальные симптомы, как [4] :
- отёк век;
- перикорнеальная инъекция сосудов (розово-синюшный венчик вокруг роговицы);
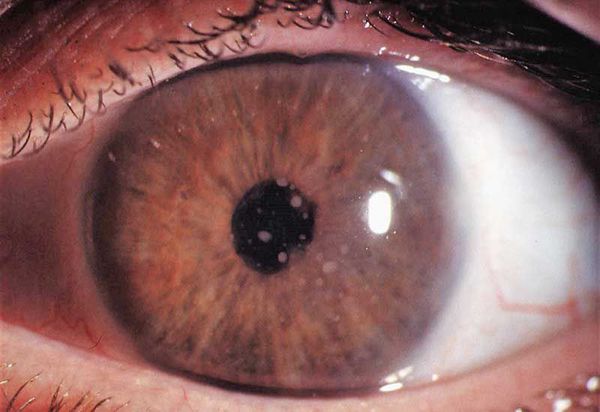
- преципитаты на задней поверхности роговицы — скопления воспалительных клеток;
- помутнение жидкости передней камеры;
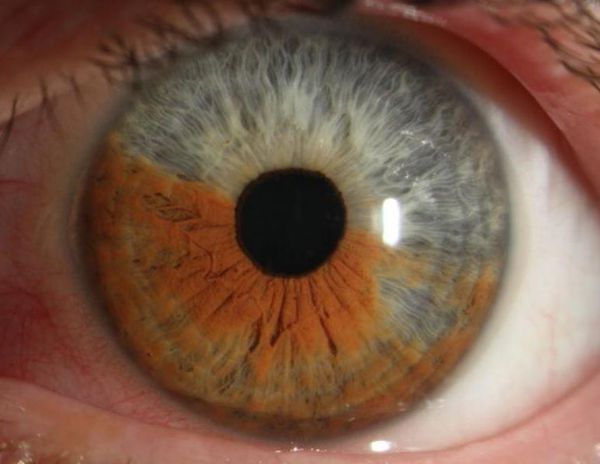
- изменение цвета и рисунка радужки;
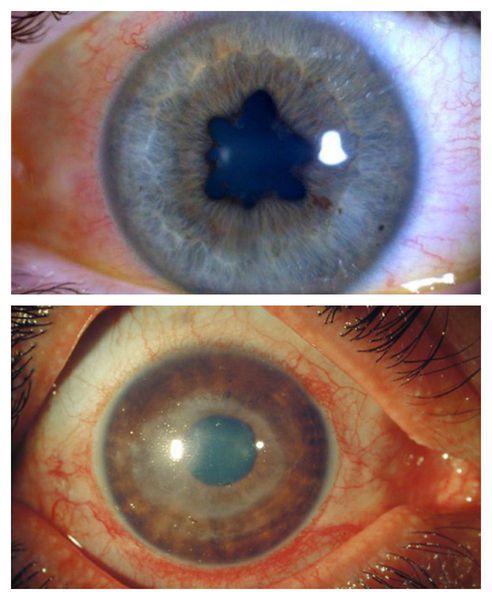
- изменение формы зрачка и его сужение, изменённая реакция на свет;
- задние синехии — своеобразные спайки между передней поверхностью хрусталика и задней поверхностью радужки;
- помутнение стекловидного тела;
- изменение внутриглазного давления.
Возможны жалобы на боли в самом глазу и при прикосновении к глазному яблоку.
Розово-синюшный венчик вокруг роговицы появляется из-за просвечивания через склеру сосудов глаза. Сама по себе склера, прикрывающая сосуды, состоит из непрозрачных слоёв, которые скрывают здоровую сосудистую сеть. Когда сосуды глаза растягиваются и воспаляются, происходит интенсивное кровенаполнение, и они становятся заметными.
Преципитаты представляют собой белковые отложения. Когда повышается проницаемость и нарушается работа капилляров ресничных отростков, во внутриглазной жидкости возникают клеточные элементы и фибрин — высокомолекулярный белок, вырабатываемый в организме в ответ на инфицирование. С движением внутриглазной жидкости эти вещества перемещаются из задней камеры глаза в переднюю, после чего оседают на роговице.
Из-за повышенной проницаемости сосудов радужки в её углублениях скапливается экссудат (жидкость, выделяющаяся из сосудов) с элементами крови. Эритроциты разрушаются, гемоглобин преобразовывается в гемосидерин, в результате чего цвет радужки изменяется: радужки голубого цвета становятся зеленоватыми, карие радужки приобретают оттенок ржавчины, а серые превращаются в грязно-зелёные.
Изменённый состав жидкости внутри глаза может нарушить питание хрусталика и привести к развитию катаракты. Выраженное и длительное воспаление ресничного тела (циклиты) сказывается на прозрачности стекловидного тела, так как оно приводит к скоплению экссудата и образованию рубцов. Все эти изменения характеризуются зрительным дискомфортом и снижением зрения.
Болезненные ощущения у детей обычно слабо выражены или вовсе отсутствуют, при этом зрение не снижается. Иногда отсутствует роговичный синдром (слезотечение, зуд, боязнь света) и перикорнеальная инъекция [5] .
Патогенез иридоциклита
Механизм появления иридоциклита связан с распространением инфекции в организме и общим состоянии иммунитета.
При внедрении патогенных микроорганизмов иммунная система быстро включает функцию защиты: неспецифические факторы (слизистую, лимфоузлы и др.), интерферон и воспалительную реакцию.
Особая роль в иммунном ответе на инфекцию отводится специфическим реакциям антител и сенсибилизированных (чувствительных) лимфоцитов на антигены. Они локализуют и обезвреживают антигены. При этом в процесс вовлекаются лимфоидные клетки глаза.
Так как инфекция передаётся через кровоток, сосудистая оболочка глаза является мишенью для иммунных реакций, своего рода лимфатическим узлом в глазу. Если иммунитет нарушен, то антигены болезнетворных микроорганизмов проникают по сосудам в радужку и ресничное тело, вызывая их воспаление. Выраженность симптомов воспаления будет зависеть от природы вируса, длительности воздействия на организм и степени подавленности иммунной системы.
Кроме того, некоторые микроорганизмы способны избирательно поражать клетки нервной ткани, например, токсоплазма и многие виды вируса герпеса. Они приводят к ретиниту (воспалению сетчатки), и только потом — к поражению сосудистой оболочки глаза [3] .
Повторное появление иридоциклита связано с антигенами вируса, которые всё ещё циркулируют в организме, и нарушением гематоофтальмического барьера, который должен сдерживать вредоносные антигены. Данный барьер состоит из внутреннего слоя капилляров сетчатки, радужки и ресничного тела, а также пигментного эпителия.
Классификация и стадии развития иридоциклита
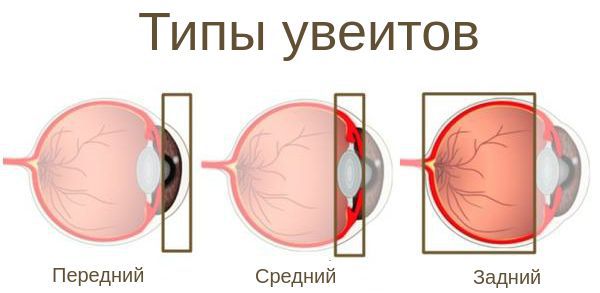
Все воспаления сосудистой оболочки глаза называют увеитами. В зависимости от локализации поражения их делят на четыре группы [14] [15] :
- Передние увеиты (иридоциклиты) — воспаление радужки и ресничного тела (встречаются чаще всего):
- ирит — воспаление радужки;
- передний циклит — воспаление ресничного тела;
- иридоциклит — сочетание ирита и циклита.
- Срединные увеиты — воспаление стекловидного тела.
- Задние увеиты — воспаление сетчатки.
- Панувеиты — воспаление всех отделов сосудистой оболочки глаза.
Чаще всего к значительному снижению зрения приводят панувеиты (40 %) и задний увеит (43 %). Реже к этому приводит острый передний увеит [6] .
В зависимости от причин воспаления иридоциклит бывает инфекционным, неинфекционным и травматическим.
Вне зависимости от локализации и причин воспаления выделяют три степени тяжести заболевания: лёгкая, средняя и тяжёлая. Тяжесть иридоциклита зависит от количества воспалительных клеток и экссудата.
Течение болезни подразделяется на три периода:
- острый — внезапное начало (иногда незаметное), длится до трёх месяцев;
- рецидивирующий — чередование обострения и ремиссии (больше трёх месяцев);
- хронический — длительное воспаление с периодическими обострениями (не реже, чем через три месяца после проведённого лечения).
Хронические иридоциклиты и увеиты в целом возникают чаще, чем острые — в 50-60 % случаев [6] .
Осложнения иридоциклита
Иридоциклит часто возникает повторно, т. е. рецидивирует. Это создаёт повышенный риск тяжёлых осложнений [7] :
- задних стромальных синехий (сращений между передней поверхностью хрусталика и задней поверхностью радужки);
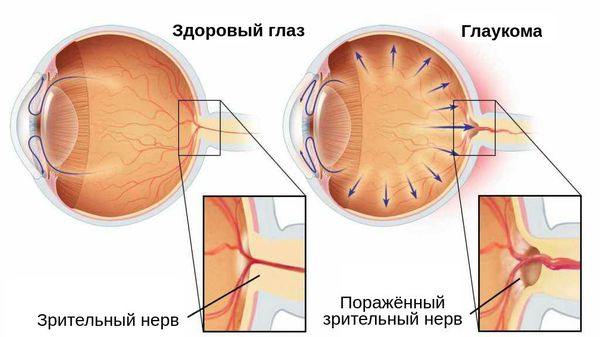
- вторичной глаукомы (нарушения циркуляции внутриглазной жидкости и повышения внутриглазного давления);
- катаракты (помутнения хрусталика);
- кератопатии (поражения роговицы);
- неоваскуляризации сетчатки, зрительного нерва и радужной оболочки (появления сосудов, которых раньше не было);
- кистозного отёка макулы (центра сетчатки глаза), который приводит к тяжёлому и необратимому снижению зрения.
Постувеальная глаукома, развившаяся на фоне иридоциклита и других увеитов, — это тяжёлое осложнение. Оно приводит к снижению зрения и инвалидизации пациентов в молодом трудоспособном возрасте. В России эта патология составляет 24-40 % от всех форм глаукомы [16] .
Повышение внутриглазного давления у людей с хроническим иридоциклитом может быть как самостоятельным осложнением (увеальной офтальмогипертензией), так и проявлением постувеальной глаукомы [17] . Их отличие состоит в наличии или отсутствии изменений зрительного нерва и поля зрения [8] .
Кистозный отёк макулы — накопление жидкости в толще центральной области сетчатки — наблюдается при хронических воспалениях плоской части ресничного тела. Он является частой причиной снижения центрального зрения [9] .
Диагностика иридоциклита
Диагностика иридоциклита базируется на данных анамнеза (истории болезни), симптомах, общем состоянии организма и данных, полученных в ходе клинико-лабораторных исследований [5] .
Обследование глаза включает в себя:
- проверку остроты зрения (визометрия) с коррекцией и без неё;
- периметрию и кампиметрию (оценку поля зрения и его изменений);
- проверку цветоощущения (цветового зрения);
- переднюю и заднюю биомикроскопию (оценку структуры передних отделов глаза с использованием щелевой лампы);
- тонометрию (определение внутриглазного давления с помощью специального тонометра).
Дополнительно проводится рентгенография органов грудной клетки, придаточных пазух носа и др. Это необходимо для того, чтобы определить причину иридоциклита, т. е. исключить распространение вредных микробов от первоисточника: из лёгких при туберкулёзе, из околоносовых пазух при хронических гайморитах, из кариозных зубов при нездоровой полости рта и т. д.
Офтальмолог должен не просто обнаружить симптомы и причину иридоциклита, но и правильно направить пациента к профильному специалисту для лечения основного заболевания. Поэтому иногда требуется консультация терапевта, отоларинголога, фтизиатра, невролога, стоматолога и других врачей.
Клинико-лабораторные исследования помогают офтальмологу диагностировать воспаление и сориентироваться в тактике дообследования, чтобы определить причину болезни и тактику терапии. Для этого требуется:
- общий анализ крови (количество разных фракций белка, исследование С-реактивного белка);
- анализ крови на стерильность (отсутствие или наличие в ней бактерий);
- общий анализ мочи;
- анализ крови и мочи на глюкозу (сахар);
- анализ кала на яйца гельминтов (глистов).
Остальные методы диагностики (иммунологические, биохимические исследования и флюоресценцию антител вирусов) проводятся также при необходимости уточнения причины заболевания [5] .
Лечение иридоциклита
Лечение пациентов, независимо от причин болезни, направлено на выполнение нескольких задач:
- устранить признаки воспаления;
- сохранить или восстановить зрительные функции;
- предотвратить рецидивы заболевания (по возможности).
Зачастую сроки клинического и истинного выздоровления не совпадают. Например, симптомы иридоциклита исчезают, а лабораторные признаки воспаления сохраняются. Организму нужно время, чтобы его иммунная система справилась с чужеродным для него агентом. Также для заболевания характерны остаточные явления, с которыми пациент способен справиться сам, продолжая лечение амблулаторно или даже в домашних условиях, строго соблюдая рекомендации своего лечащего врача.
Так как в основе патогенеза иридоциклита лежит много факторов, в терапии учитываются причины болезни, иммунный статус и активность процесса [5] .
Лечение включает в себя воздействие на два основных звена воспаления:
- повышение проницаемости стенок сосудов гематоофтальмического барьера («препятствия» на пути вируса в сосуды глаза);
- появление экссудата в тканях, дальнейшее разрушение и избыточный фиброз на фоне нарушений иммунитета и общего состояния организма.
После постановки диагноза в первую очередь, как правило, назначают анестетики, мидриатические препараты, расширяющие зрачок (атропин), антибиотики (цефаоспорины, фторхинолоны), нестероидные противовоспалительные средства (диклофенак, бромфенак, непафенак). Местное использование стероидных препаратов (дексаметазона) более эффективно при острых иридоциклитах.
К общему лечению относят:
- санацию (очищение) очагов инфекции;
- приём антибиотиков;
- неспецифическую и специфическую противовоспалительную терапию (противотуберкулёзные, противовирусные средства);
- витаминотерапию;
- гипосенсибилизирующую терапию (снижение чувствительности к аллергену).
При слабых защитных силах организма и снижении количества иммуноглобулинов (антител, борющихся с антигенами вирусов) в сыворотке крови иногда показаны иммуностимуляторы (полудан, даларгин), вакцинация и др.
Сочетание лечения, направленного на устранение причины, и терапии, подавляющей механизмы развития болезни (т. е. применение антибактериальных, противовоспалительных, противовирусных, иммуномодулирующих препаратов), способствует уменьшению и исчезновению симптомов заболевания, нормализации лабораторных показателей и сокращению сроков лечения [7] .
Прогноз. Профилактика
При иридоциклите, причиной которого стали бактерии, прогноз благоприятный. Однако при тяжёлом или несвоевремнном лечении возможно развитие осложнений — увеальная катаракта, глаукома, отслойка сетчатки, отёк макулярной области (центральной зоны сетчатки), кератит, неврит зрительного нерва, васкулит, периваскулит, атрофия зрительного нерва, гипотония, субатрофия и атрофия глазного яблока.
При иридоциклите вирусной природы исход обычно благоприятный. Но после частых рецидивов могут появиться признаки атрофии радужки, вялая реакция зрачка, возникают сращения радужки с хрусталиком, количество утолщённых волокон в стекловидном теле становится больше, падает острота зрения [11] .
Профилактика иридоциклита — это комплексная проблема. Она направлена на устранение влияния неблагоприятных факторов, а также укрепление защитных сил организма.
В связи с риском внутриутробного и раннего инфицирования детей, а также хронического заражения человека различными вирусами и бактериями из-за их широкого распространения в природе профилактика иридоциклита включает в себя:
- профилактику «новых» заболеваний и обострений хронических инфекционных болезней (герпеса, гриппа, синусита, тонзиллита и др.);
- устранение факторов развития болезни (переохлаждение, перегревание, профессиональные вредности, стресс, алкоголь, травмы глаза), особенно у людей, которые часто простужаются, болеют хроническими инфекциями, синдромными заболеваниями, страдают от различных проявлений аллергии, а также у людей с менингоэнцефалитом;
- предупреждение передачи инфекции восприимчивым людям, особенно в период эпидемии различных инфекций в детских садах, школах, университетах, поликлиниках и больницах.
Если иридоциклит всё-таки возник, то важно предупредить его хронизацию, рецидивы и дальнейшее двустороннее поражение глаз. Для этого нужно проводить раннюю диагностику причин, своевременно начинать лечение с применением иммунокорригирующих средств и заместительной терапией [12] .
Источник