- Артрит
- Симптомы артрита
- Диагностика. Как выявляют артрит?
- Лечение артрита
- Острый артрит
- Острый артрит – что это такое
- Причины острого артрита
- Симптомы острого артрита
- Первые признаки
- Явные симптомы
- Опасные симптомы
- Чем опасно заболевание
- Стадии острого артрита
- Возможные осложнения
- Первая помощь больному при осложнении
- Клинические формы острого артрита
- НЕОТЛОЖНАЯ ПОМОЩЬ
Артрит
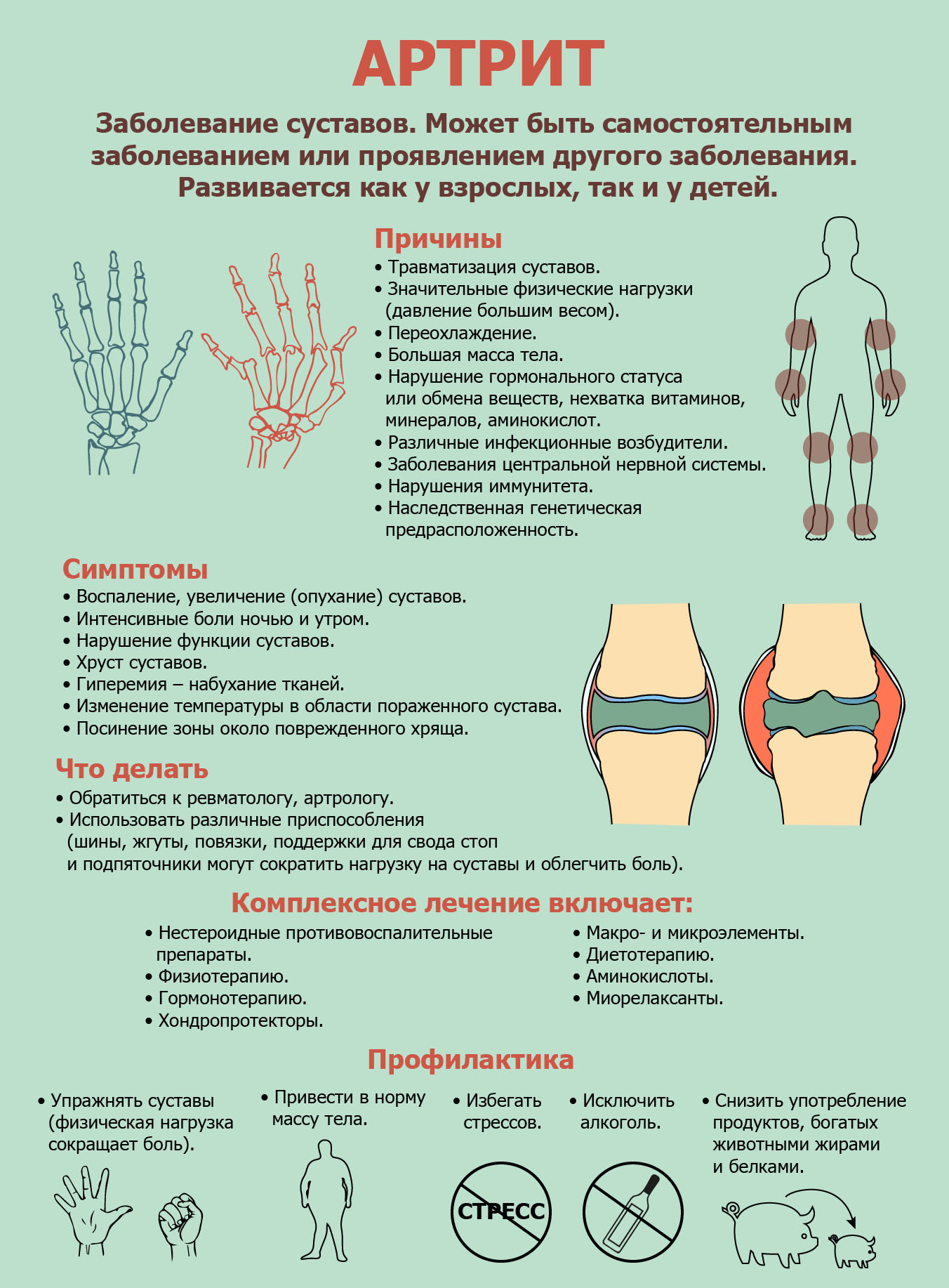
Артрит – это воспалительное заболевание суставов, этиология которого может быть различной: инфекция, переохлаждение, стрессы, нарушение обмена веществ, чрезмерные физические нагрузки, последствия травмы. Эта болезнь очень распространена, и ей подвержены как пожилые, как и вполне молодые люди.
Существует несколько видов артрита . Долго болит коленный сустав после падения или ушиба – значит это артрит травматический. Если замечена связь артрита с аллергией – то перед нами аллергический артрит, воспалены суставы у детей – артрит ювенильный (им поражены 20 тысяч детей в России). Приступ случился после простуды, значит артрит инфекционный. Есть также псориатический, подагрический, ревматоидный и другие виды артрита. Ревматоидный артрит протекает тяжелее всего и считается самостоятельным заболеванием.
Заболевание суставов протекает остро или хронически. Острое «скручивает» человека в течение нескольких дней. Хроническое проявляет себя не так ураганно и может тянуться годами с периодами ремиссии.
Недооценка пациентами важности проблемы боли в суставах, позвоночнике приводит к поздней обращаемости и, как следствие, снижает шансы пациентов на достижение ремиссии, благоприятное течение заболевания, повышает риск инвалидизации.
Курение, употребление алкоголя, гиподинамия, избыточная масса тела, ожирение в ряде случаев являются пусковыми моментами в развитии и прогрессировании ревматических заболеваний.
Симптомы артрита
- Боль и скованность. Первым симптомом, заставляющим обратится к врачу, является боль в суставе. Больные чаще говорят, что она «ноющая» и не четко локализованная. Интенсивность боли может быть различной в зависимости от стадии заболевания – от резко выраженной, ограничивающей подвижность сустава, до умеренной, возникающей лишь при определенных движениях. Боль в суставе имеет склонность к усилению при нагрузках и уменьшению после отдыха. По мере прогрессирования остеоартроза боль начинает возникать при минимальной активности и, в далеко зашедших случаях, она даже может будить пациента среди ночи.
Скованность или «стартовые» боли обычно возникают после периода покоя, особенно по утрам, и после периода малой активности, когда трудно начинать движение, и вскоре проходят на фоне двигательной активности. Скованность суставов при остеоартритах кратковременна, обычно она не бывает дольше 15 минут.
Хотя эти узлы могут сделать суставы кисти болезненными, большинство людей продолжают использовать свои руки без ограничения. Боль может быть уменьшена соответствующим лечением на ранних стадиях. Некоторые люди не чувствуют боли с этими узлами, и у многих людей с этим видом остеоартроза никогда не возникает серьёзных проблем с другими суставами.
Диагностика. Как выявляют артрит?
При подозрении на артрит, врач проводит подробный расспрос и осмотр пациента, после чего назначает дополнительные методы исследования, такие как общий и биохимический анализ крови, определение содержания ревматоидного фактора в крови, рентгенографию пораженных суставов и др. При артрите в крови выявляются признаки воспаления — повышается СОЭ, количество лейкоцитов, уровень ревматоидного фактора. Рентгенологическое исследование помогает поставить диагноз.
Из дополнительных методов исследования может помочь термографическое (тепловидение) и ультразвуковое (УЗИ) исследование суставов, для выявления воспаления в суставах или окружающих их тканях, чего нельзя увидеть на рентгенограмме.
Лечение артрита
Лечение артрита довольно сложный процесс, направленный на:
- сокращение проявлений заболевания, восстановление обмена веществ в суставе и максимально возможное сохранение функции поврежденных суставов;
- ликвидацию устранения главной причины появления артрита;
- лечение заболевания, вызвавшего артрит.
- местная терапия (применение нестероидных противовоспалительных кремов, мазей или гелей);
- внутрисуставное или периартикулярное введение глюкокортикостероидов.
- подбор ортопедической обуви с мягкой подошвой и фиксированной пяткой; ношение супинаторов, наколенников, трости при ходьбе;
- лечебная гимнастика;
- сокращение нагрузки на суставы (снижение массы тела);
- физиотерапевтическое лечение (массаж, тепловые процедуры, магнитотерапия, лазеротерапия, иглорефлексотерапия, водолечение, ультразвук, электроимпульсная стимуляция мышц);
- избавление от вредных привычек (отказ от курения, чрезмерного употребления кофейных напитков).
Удачно проведенная операция или снятый после долгих месяцев мучения гипс для многих означают, что лечение закончилось. Но окончательное выздоровление, без рецидивов и осложнений, немыслимо без последующего курса восстановительных процедур.
Эффективность лечения зависит от того, насколько быстро человек обратился в клинику при появлении болевых симптомов, а также от стадии и степени развития заболевания и от дисциплинированности пациента.
По материалам profilaktika.tomsk.ru
Анализ крови на антитела к короновирусу
Вакцинация препаратом «М-М-P II»
Для профилактики кори, паротита и краснухи. Сохранение уровня антител в крови более 11 лет.
Ликвидация любых аномалий зубов, восстановление эстетики и полноценных функций
Вакцинация детей «Инфанрикс Гекса»
От дифтерии, столбняка, коклюша, гепатита В и полиомиелита
Источник
Острый артрит
В большинстве случаев начало воспалительного процесса в суставах протекает остро. Острый артрит легче выявить и пролечить, поэтому при правильном лечении исходом заболевания является полное выздоровление. Некоторые виды артритов заканчиваются не выздоровлением, а ремиссией и требуют постоянного врачебного наблюдения. Из этой статьи вы узнаете, что такие заболевания можно успешно лечить, не допуская разрушения суставов. Острые артриты и их последствия хорошо умеют лечить в медицинском центре «Парамита», Москва.
Острый артрит – что это такое
Это воспалительный процесс в суставной полости, протекающий с ярко выраженными симптомами. Если воспаление развивается в одном суставе, то носит название моноартрита, в двух — трех – олигоартрита, при множественном поражении — полиартрита.
Заболевание может развиваться в любом возрасте у мужчин и женщин. Отдельные его виды чаще поражают женщин (ревматоидный артрит) или мужчин (реактивный артрит). Код по Международной классификации болезней 10-го пересмотра (МКБ10) М13.9 (другие неуточненные артриты).
Большинство острых артритов заканчиваются полным выздоровлением. Но некоторые виды после окончания острого периода переходят в хроническую форму и продолжают медленно прогрессировать с разрушением хрящевой ткани. Любой нелеченый артрит также может принять хроническое течение с чередованием обострений и ремиссий и постепенной утратой суставной функции.
Причины острого артрита
Причины развития данной патологии могут быть разными:
- Травма. При закрытой травме поврежденные клетки реагируют выделением провоспалительных (поддерживающих воспаление) веществ. Это приводит в развитию асептического (без инфицирования) серозного (негнойного) воспаления сустава. Чаще всего травмируется колено.
- Проникновение в суставную полость инфекционных возбудителей. Инфекция может попадать в сустав при открытых травмах, из расположенных рядом гнойников или из отдаленных очагов инфекции. Все инфекционные возбудители делятся на:
- неспецифические – в основном это представители условно-патогенной микрофлоры, обитающие на соприкасающихся с внешней средой поверхностях тела – коже и слизистых; при определенных условиях они становятся патогенными (золотистый стафилококк, стрептококк, пневмококк и др.); эти возбудители могут вызывать, как серозные, так и гнойные острые артриты;
- специфические – сустав инфицируется при какой-то общей инфекции – бруцеллезе, туберкулезе, гонорее и др.
- Инфекционно-аллергические процессы – с развитием аллергической реакции на инфекцию или на токсические продукты, выделяемые инфекционными возбудителями (реактивный артрит).
- Аутоаллергии. Заболевание начинается после попадания в организм инфекции, развития на нее аллергии, после чего потом происходит сбой в работе иммунной системы и развитие аллергии на собственные суставные ткани (ревматоидный артрит).
- На фоне общего заболевания — острый артрит развивается на фоне псориатического, подагрического.
Предрасполагающие факторы, способствующие развитию заболевания: профессиональная деятельность, связанная с тяжелыми физическими перегрузками или частыми травмами (спортсмены, грузчики), переохлаждения, малоподвижный образ жизни в сочетании с лишней массой тела. Для инфекционно-аллергических и аутоаллергических артритов основным предрасполагающим фактором является отягощенная наследственность (аналогичные заболевания у близких родственников).
Симптомы острого артрита
Острый артрит имеет характерные симптомы, поэтому его трудно с чем-то спутать.
Первые признаки
Начальные симптомы острого артрита: повышение температуры тела, недомогание, слабость, головная боль. При серозном воспалении эти симптомы могут быть выражены незначительно, при гнойном – ярко. Кожа над пораженной областью отекает, краснеет, становится горячей на ощупь. Болевой сидром выражен, особенно, если процесс гнойный. Ограничение подвижности из-за боли. При поражении височно-нижнечелюстного сустава появляются боли в нижней челюсти и нарушение жевания.
Явные симптомы
Все симптомы нарастают, больной сустав неподвижен из-за боли. Нарастает отечность и покраснение околосуставных тканей. При скоплении в суставной полости большого объема воспалительной жидкости (экссудата) у проводящего обследование врача появляется ощущение движения жидкости под пальцами (флюктуации). При отсутствии медицинской помощи появляется риск развития серьезных осложнений.
Опасные симптомы
За медицинской помощью следует обращаться, если появились следующие симптомы:
- лихорадка в сочетании с отеком, покраснением и болезненностью сустава;
- боль, припухлость и покраснение в одном или нескольких суставах;
- появление вышеперечисленных симптомов через несколько дней после травмы или резкое внезапное обострение всех симптомов, которые ранее были значительно менее выражены;
- сильная суставная боль в суставе, препятствующая сгибанию и разгибанию конечности;
- боли в нижней челюсти и нарушение процесса жевания.
Чем опасно заболевание
Асептический воспалительный процесс может пройти самостоятельно, но, если присоединится инфекция, возможно тяжелое течение заболевания с многочисленными осложнениями и деформацией сустава.
Стадии острого артрита
Стадии острого серозного неосложненного артрита:
- Начальная – воспаление и отек синовиальной оболочки, скопление в суставной полости серозного содержимого. Кожа над суставом отекает, краснеет, появляется боль (от умеренной до сильной);
- Развернутая – нарастание всех признаков воспаления без значительного разрушения тканей сустава. Но на клеточном уровне разрушения имеются. Боли нарастают, конечность сгибается с трудом;
- Восстановительная — постепенное стихание острого воспаления и риск разрастания внутри сустава соединительной ткани, что приведет к нарушению суставной функции. Поэтому очень важно правильное проведение реабилитации.
Стадии острого гнойного артрита:
- Начальная – в суставной полости появляется гной, пока еще не разрушающий сустав. Симптомы: высокая температура, отечность и болезненность, больно пошевелить конечностью. На рентгенографии выявляется расширение суставной щели из-за нарастающего объема гноя. Прилегающие ткани могут быть не изменены, но иногда вокруг сустава образуются гнойники, при этом состояние больного резко ухудшается.
- Развернутая – разрушаются мягкие ткани внутри сустава: синовиальная оболочка, связки, сухожилия мышц. Конечность неподвижна из-за сильнейших болей. Эта стадия может протекать, как с поражением, так и без поражения околосуставных тканей.
- Деструктивная – разрушается хрящевое покрытие сустава и расположенная под ним кость. На рентгенограмме просматривается очаговое разрушение хряща и кости, сужение суставной щели. Деструкция может протекать без проникновения гноя в окружающие ткани, с образованием абсцессов и флегмон, а также с прорывом гноя на поверхность тела и образованием свищей.
- Конечная – при своевременно начатом лечении можно остановить гнойный воспалительный процесс на любой стадии. В зависимости от того, насколько далеко зашло разрушение сустава, возможно полное выздоровление или частичное нарушение функции сустава.
Возможные осложнения
Любые артриты опасны. А гнойный артрит – это еще и риск для жизни больного. При отсутствии адекватное лечения возможны следующие осложнения:
- развитие стойких нарушений суставной функции с его неподвижностью и инвалидизацией;
- переход острого воспаления в хроническое с обострениями артрита и постепенным разрушением суставных тканей;
- тяжелые гнойные местные (абсцессы, флегмоны) и общие (сепсис) осложнения с угрозой жизни больного.
Первая помощь больному при осложнении
- принять обезболивающее (Анальгин, Пенталгин, Найз – если повышена температура, то эти лекарства подействуют и как жаропонижающее) и успокоительное (настой валерианы или пустырника, Валокордин);
- нанести на больной сустав любую обезболивающую мазь или гель — Диклофенак, Пенталгин и др.
- вызвать врача на дом; если очень высокая температура, то лучше вызвать скорую помощь;
- лечь и принять положение, максимально уменьшающее боль.
Клинические формы острого артрита
Хондропротекторы что это как выбрать, насколько они эффективны
Источник
НЕОТЛОЖНАЯ ПОМОЩЬ
*Импакт фактор за 2018 г. по данным РИНЦ
Читайте в новом номере
О строе спонтанное воспаление суставов в случае отсутствия травмы является распространенной проблемой в общей врачебной практике. Необходимо исключить септический артрит перед тем, как лечить другие состояния.
К имеющим значение данным анамнеза относят локализацию, число и распространенность пораженных суставов, возраст и пол больного, сопутствующие симптомы, перенесенные в прошлом заболевания и принимаемую в данный момент лекарственную терапию.
Дифференциальная диагностика острого спонтанного моноартрита
- Острое обострение остеоартрита (иногда связанного с подагрой или псевдоподагрой, при которых отмечается наклонность к поражению ранее поврежденных суставов).
- Септический артрит.
- Подагра.
- Псориатическая артропатия (редко предшествующая кожным высыпаниям).
- Реактивный артрит (маловероятно, что он острый и обычно поражающий несколько суставов).
- Острый ревматоидный артрит (обычно представляющий собой полиартрит, вовлекающий в процесс мелкие суставы кистей).
- Псевдоподагра (обычно поражающая коленные суставы).
- Сопутствующие вирусные болезни (особенно краснуха и парвовирусная инфекция, часто с поражением нескольких суставов).
- Синовит, обусловленный уколом шипом или колючкой растения (больные часто вспоминают о полученном ими проникающем повреждении).
- Болезнь Рейтера (обычно возникающая у мужчин молодого возраста через один месяц после приступа, связанного с уретритом или дизентерией, артрит нижних конечностей обычно предшествует симптомам поражения глаз).
Следует учитывать наличие внутрисуставной инфеции у каждого больного с острым моноартритом; редко могут инфицироваться одновременно два сустава и более.
Провоцирующие факторы:
- Изнуряющая болезнь.
- Очевидный источник инфекции (например, инфицированная язва нижней конечности).
- Ревматоидный артрит.
- Иммунодепрессия, включающая кортикостероидную терапию.
- Сахарный диабет.
- Недавно проведенное лечение суставов с помощью технических средств.
- Протезирование суставов.
- Проникающее повреждение.
Симтомами острого септического артрита являются признаки воспаления:
Поврежденный(е) сустав(ы) будет(ут):
Самыми распространенными возбудителями острого септического артрита являются Staphylococcus aureus и Streptococcus pyogenes. Микроорганизм Neiserria gonorrhoea вызывает септический артрит у некоторых больных с гонококковой септицемией, которая часто носит полиартритный характер, особенно поражая коленные и лучезапястный суставы. К другим патогенным бактериям относят Neiserria meningitidis и Strep. pneumoniae. Вероятно наблюдаются такие системные признаки, как лихорадка и общее недомогание, но их отсутствие, что имеет место молодых и пожилых людей (особенно у больных, принимающих стероиды), не должно служить поводом для отсрочки немедленной их госпитализации.
Диагноз подтверждается микроскопическими исследованиями и культивированием гнойного суставного пунктата, а также наличием микроорганизмов в гемокультурах.
Лечение:
- при подозрении на сепсис в области сустава необходима госпитализация;
- назначение соответствующих антибиотиков (вначале парентерально);
- хирургическое дренирование или (если это уместно) постоянное отсасывание содержимого патологического очага для сведения к минимуму риска быстрой деструкции поверхности суставов.
Подагра – одна из более распространенных причин острого артрита, наблюдаемого в общей врачебной практике. Она возникает вследствие хронической гиперурикемии, обусловленной чрезмерным синтезом уратов или снижением экскреции уратов почками.
Гиперурикемия приводит к отложению кристаллов уратов около или внутри суставов. Их периодическое попадание в суставы вызывает острые приступы, которые бывают как правило весьма сильными и напоминают сепсис. С большей уверенностью говорят о том, что подагра развивается у мужичн в 8 раз чаще, чем у женщин, и что первый приступ обычно возникает возрасте от 30 до 60 лет. Отдельную группу составляют пожилые женщины, принимающие мочегонные средства, у которых отмечаются большие тофусы.
Вторичная подагра возникает в результате:
1) пониженной экскреции уратов:
- лекарственная терапия (диуретиками, малыми дозами салицилатов);
- хроническая почечная недостаточность;
- алкоголизм.
2) повышенного образования уратов:
- миелопролиферативные нарушения (например, истинная красная полицитемия);
- лимфопролиферативные нарушения (например, лимфома, миелома);
- хронический гемолиз;
- редко встречающиеся ферментативные нарушения (учитываются при их наличии в семейном анамнезе).
Характерно, что больной жалуется на весьма сильную боль в одном пораженном суставе (первом плюснефаланговом суставе у 50% первичных больных), причем реже поражаются голеностопные, коленные, лучезапястные и локтевые суставы. Пораженный сустав выглядит остро воспаленным с натянутой вышележащей над ним кожей. У некоторых больных отмечается продромальная фаза, включающая анорексию и раздражительность; лихорадочное состояние имеет место при тяжелых приступах. В 10% приступов болезнь носит полиартритный характер.
Диагноз можно поставить в клинических условиях, когда наблюдаются характерные симптомы и признаки и возраст варьирует в обычных пределах (т. е. у мужчин молодого и среднего возраста или у женщин в постменопаузе). Тофусы можно найти, например, и в наружном ухе.
Повышенное содержание уратов в сыворотке крови подтверждает правильность клинического диагноза, но оно не может говорить в его пользу, так как 95% больных с гиперурикемией никогда не испытывали приступов подагры; и наоборот, во время острого приступа содержание уратов в сыворотке крови может оставаться нормальным. Вероятно, что СОЭ и уровни креатинфосфокиназы значительно повышены при остром приступе, но поскольку это неспецифично, то этот факт не позволяет установить данный диагноз. Характерен лейкоцитоз.
При первых приступах подагры рентгенологические исследования не выявят патологических изменений. Если возможно, то необходимое подтверждение диагноза можно осуществить путем выявления внутриклеточных первичных кислых уратов натрия в синовиальной жидкости суставов с помощью поляризационной световой микроскопии.
Лечение острого приступа:
- Создают покой поврежденному суставу.
- Применяют большую дозу нестероидного противовоспалительного препарата (например, индометацина) в 2 приема по 100 мг с интервалом 4 ч, затем 50 мг через каждые 4-6 ч до тех пор, пока не начнут ослабевать острые проявления, снижая дозировку в течение недели.
- Решают вопрос об одновременном назначении антагониста Н2-рецепторов или мизопростола больным с повышенным риском образования пептической язвы (т.е. тем, у кого в анамнезе имеется язвенная болезнь, пожилым или ослабленным больным, а также принимающим стероидные препараты).
- Можно назначить и колхицин больным, которым противопоказны нестероидные противовоспалительные препараты; начальная доза препарата 1 мг, затем 0,5 мг через 2 ч до тех пор, пока не стихнут проявления или не возникнут побочные реакции со стороны желудочно-кишечного тракта.
- Если острые симптомы не начнут устраняться за 12-24 ч с начала проведения любого из вышеупомянутых видов лечения, то диагноз следует пересмотреть.
- Рассматривают вопрос о прекращении приема любых препаратов, которые способны спровоцировать приступ подагры.
- Также очень эффективны внутрисосудистые инъекции кортикостероидов.
Следует подумать о профилактике с помощью аллопуринола для предотвращения рецидивов острых приступов подагры или в тех случаях, когда она осложнена деструкцией сустава или заболеванием почек. Камни в почках являются абсолютным показанием для профилактики. Профилактика необходима и при стойкой выраженной гиперурекемии (>550 мкмоль/л) из-за риска развития заболевания почек.
Аллопуринол не следует назначать в течение 3 нед с момента возникновения острого приступа. Важно применение нестероидного противовоспалительного препарата или малых доз колхицина в течение первых 3 мес с момента лечения аллопуринолом для предотвращения тяжелых приступов. Также следует дать соответствующие рекомендации по вопросам питания (снижение массы тела, отказ от злоупотребления алкоголем и исключение продуктов, богатых пурином).
Является артропатией, обусловленной отложением кристаллов пирофосфата кальция. При псевдоподагре отмечаются в меньшей степени остро болезненные ощущения, чем при подагре, и при данном состоянии имеется тенденция к поражению преимущественно коленных суставов.
Источник