- Иридоциклит: причины, симптомы и лечение
- Причины и провоцирующие факторы иридоциклита
- Виды иридоциклитов
- Клиника и диагностика
- Лечение и профилактика
- Первая помощь при остром иридоциклите
- Иридоциклит — симптомы и лечение
- Определение болезни. Причины заболевания
- Симптомы иридоциклита
- Патогенез иридоциклита
- Классификация и стадии развития иридоциклита
- Осложнения иридоциклита
- Диагностика иридоциклита
- Лечение иридоциклита
- Прогноз. Профилактика
Иридоциклит: причины, симптомы и лечение
Как и любой другой орган человеческого тела, глаз нуждается в постоянном питании, оксигенации (насыщении кислородом, который связывается и доставляется эритроцитами крови) и очистке от остаточных продуктов метаболизма (переработки и обмена веществ). Все эти функции эволюцией возложены на систему кровообращения.
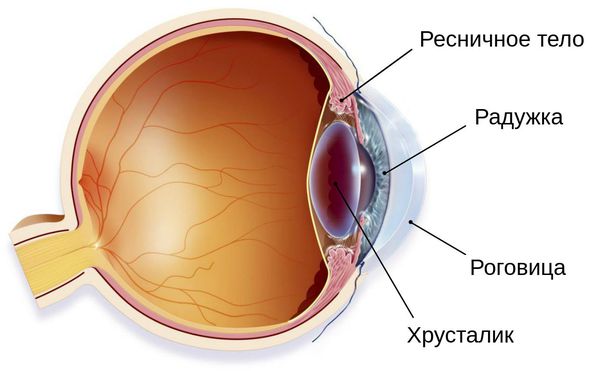
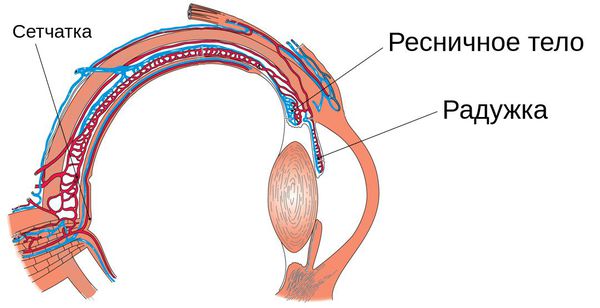
Кровеносная система глаза достаточно сложна. Сосудистая оболочка, включающая «стандартные» артерии (свежая кровь), капилляры (непосредственное кровоснабжение тканей) и вены (отток отработанной крови) включает три относительно самостоятельных функциональных блока. К переднему отделу относят радужку, далее следует цилиарное, или ресничное тело (сложное образование, отвечающее также за процессы аккомодации) и, наконец, задний блок образован хориоидеей – собственно сосудистой оболочкой, питающей структуры глазного дна (сетчатка, диск зрительного нерва).
При особых неблагоприятных условиях глазная сосудистая система воспаляется. К патогенным факторам относятся, прежде всего инфекции (вирусные, бактериальные, грибковые), системные заболевания (ревматизм, болезнь Бехтерева и пр.), перенесенные травмы глаза. Определенную роль играет также наследственная предрасположенность. В значительной части случаев (до 30%) причина остается неустановленной.
Общее название воспалений в кровеносной системе глаза – увеит (от древнегреч. «увеа» – виноградина, гроздь). Выделяют также частные случаи увеита, – руководствуясь, прежде всего, критерием преимущественной локализации процесса. Так, воспаление сосудистой оболочки глазного дна носит название хориоидит, воспаление ресничного тела – циклит, воспаление радужки – ирит. Однако, воспаление редко остается изолированным, обычно успевая до выявления и лечения распространиться на соседние структуры.
Таким образом, иридоциклит, – один из наиболее частых вариантов переднего увеита, – представляет собой смешанную форму воспаления глазных кровеносных сосудов с вовлечением как цилиарного тела, так и радужной оболочки. Такой процесс может развиваться в любой возрастной категории, однако наиболее подверженную группу, как показывается статистика, составляют лица в возрасте 20-40 лет, т.е. самая активная и трудоспособная часть популяции.
Причины и провоцирующие факторы иридоциклита
Как правило, иридоциклиты развиваются на фоне хронических инфекций, как общих, так и локальных (особенно при наличии очагов в носоглотке и полости рта). Патогенным возбудителем могут выступать вирусы (герпес, цитомегаловирус, корь, грипп), болезнетворные бактерии (бруцеллез, сифилис, туберкулез и мн.др.), простейшие микроорганизмы и внутриклеточные паразиты (хламидиоз, токсоплазмоз, малярия), грибковые культуры (кандидоз и др.).
Нередко провоцирующим фоном развития иридоциклита становятся системные воспаления суставов (ревматоидный артрит, анкилозирующий спондилоартрит). Перечисленные формы иридоциклита называют эндогенными (обусловленными внутренними причинами).
Экзогенные (привнесенные извне) варианты иридоциклита обычно оказываются осложнениями травм, в том числе офтальмохирургических, и острых инфекционно-воспалительных процессов в роговой оболочке или склере. Факторами-провокаторами в таких случаях обычно выступают переохлаждение, физическая или эмоциональная перегрузка, эндокринные расстройства.
Виды иридоциклитов
По этиологическому критерию, т.е. в зависимости от причин иридоциклита, различают следующие его варианты:
- инфекционные;
- аллергические;
- смешанные инфекционно-аллергические;
- системно- или синдромально-обусловленные;
- посттравматические (включая операционные травмы);
- неясной этиологии;
- другие (обусловленные различными патологическими состояниями).
Как и любой воспалительный процесс, иридоциклит может обретать различные типы течения, в т.ч. острый или подострый, хронический, рецидивирующий. В зависимости от характера симптоматики и особенностей развития клинической картины, выделяют серозный и экссудативный (гнойный, сопровождающийся слизисто-жидкостным отделяемым), геморрагический (кровоточивый), фибринозно-пластический (рубцующий) варианты.
Клиника и диагностика
Острые инфекционные иридоциклиты поражают, как правило, один глаз (и при отсутствии своевременного адекватного лечения могут распространяться на второй).
При системных заболеваниях, напр., аутоиммунных, обычно поражаются оба глаза одновременно.
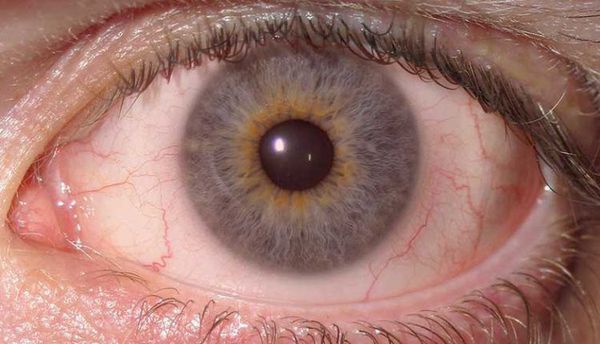
Типичная симптоматика включает интенсивные болевые ощущения в больном глазу (особенно резкой болью отзывается пальпация), покраснение, усиленное слезотечение, болезненная реакция на яркий свет. Боли могут иррадиировать в висок или надбровные дуги. Возможно также относительно легкое снижение четкости и остроты зрения.
При офтальмоскопическом обследовании выявляется расширение перикорнеальных (расположенных вокруг лимба) сосудов, чем и обусловлено характерное покраснение.
Прозрачность роговичного слоя обычно не утрачивается, однако на тыльных слоях иногда обнаруживаются преципитаты – своеобразные осадочные мелкозернистые скопления клеток, отмерших вследствие воспаления; если они есть, преципитаты рассматриваются как один из наиболее специфичных для иридоциклита объективных симптомов.
При серозных и экссудативных формах зачастую отмечается помутнение жидкости в передней глазной камере, иногда с кровяными включениями, а также с присутствием собственно экссудата, гноя или фибринозных волокон; оседая, такие включения образуют на дне передней камеры характерный полумесяц или полосу с серой или желтоватой поверхностью (т.н. гипопион). Возможно появление гифемы – кровоизлияния в передней камере из-за прободения стенки какого-либо сосуда.
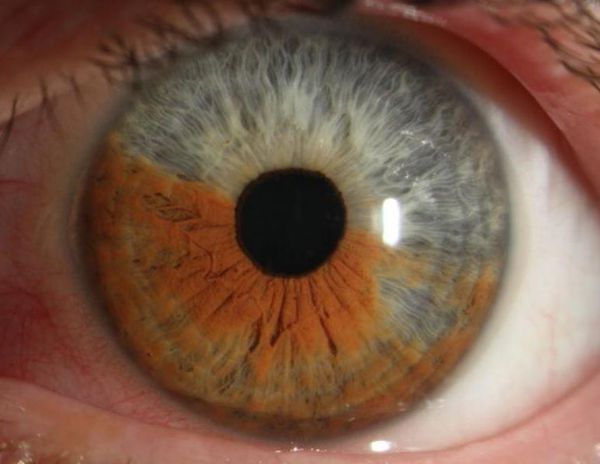
Изменяется внешний вид радужной оболочки: рисунок становится стертым и словно тонируется в зеленый или коричнево-красный оттенок. В большинстве случаев выражен миоз (сужение зрачка) и резко ослаблена реакция на свет. При длительном отсутствии лечения может начаться спаечный процесс – между воспаленной радужкой и передней хрусталиковой капсулой возникают синехии (сращения). Спайка может образоваться также по периметру зрачка, деформируя его или даже полностью заращивая. Секреция внутриглазной жидкости цилиарным телом при иридоциклите ингибируется (угнетается), поэтому внутриглазное давление чаще понижено. Однако при далеко зашедшем спаечном процессе механически затрудняется дренирование (отвод жидкостей), вследствие чего на этом этапе ВГД может оказаться повышенным.
В целом, клиника, динамика и прогноз при иридоциклите определяются характером патогенного фактора и, в значительной степени, общим иммунным статусом больного.
Иридоциклит диагностируется по наличию и сочетанию перечисленных выше субъективных и объективных симптомов. Такое воспаление необходимо дифференцировать от аналогичных вариантов увеита и других внутриглазных инфекционных или инфекционно-аллергических заболеваний, поскольку симптоматика может быть очень похожей.
Для целей констатирующей, уточняющей и дифференциальной диагностики информативными являются как лабораторные, так и инструментальные методы (клинический и биохимический анализ крови, визуализирующие обследования челюстно-лицевой области и/или грудной клетки для выявления инфекционных очагов, и т.д.). В ряде случаев необходима консультация смежных специалистов, в частности, эндокринолога, инфекциониста, ЛОР-врача, стоматолога, фтизиатра и др.
Лечение и профилактика
Иридоциклит относится к достаточно редким для современной офтальмологии заболеваниям, требующим стационарного лечения. Однако купирование воспалительной симптоматики, предотвращение спаечных образований, рассасывающие меры (при экссудативных формах) должны проводиться под постоянным специализированным контролем и наблюдением.
При установленной бактериальной или вирусной этиологии иридоциклита назначаются, соответственно, антибиотические или иммуностимулирующие препараты; при туберкулезе – специфическая для этой системной инфекции терапия. В качестве противовоспалительных средств используется широкий спектр нестероидных и гормонсодержащих препаратов; в качестве рассасывающих – современные препараты «ферментной» группы.
Для предотвращения образования задних синехий (спаек, сращений) необходимы препараты, блокирующие постоянное сужение зрачка и обеспечивающие его стабильно-расширенное состояние, т.е. капли-мидриатики. Перечисленные средства производятся и применяются в самых разных фармакологических формах; в каждом случае форма оптимальна в плане максимально быстрой и прицельной доставки терапевтической концентрации активного вещества к очагу поражения. Это могут быть глазные капли, мази, гели, таблетированные препараты, инъекции (парабульбарные, внутримышечные, внутривенные).
Широко используется и обычно оказывается эффективной физиотерапия, – в частности, электрофорез, которым обеспечивается именно транспортировка лекарственных соединений. Иногда по показаниям назначается аутогемотерапия (переливание собственной крови), известная своим противовоспалительным и иммунокорригирующим эффектом. В тех случаях, когда иридоциклит сопровождается повышением ВГД, к терапевтической схеме добавляют гипотензивные препараты (как местные, в форме глазных капель, так и общие – диуретики, т.е. мочегонные).
Следует вновь и вновь акцентировать критически важное значение фактора времени. При первых субъективных симптомах воспалительного процесса в глазу (это касается не только иридоциклита с описанной выше симптоматикой) следует немедленно обратиться к офтальмологу – вместо того, чтобы заниматься причудливым и небезопасным самолечением или предаваться надеждам на то, что «оно само пройдет».
Часты случаи, когда иридоциклит, который при своевременном вмешательстве мог быть радикально излечен раз и навсегда, в запущенной форме хронифицируется, рецидивирует и, что самое опасное, приводит к тяжелейшим осложнениям, среди которых – вторичная глаукома, атрофия и отслоение сетчатки, атрофия зрительного нерва, катаракта, дистрофические изменения в роговичной ткани; такого рода последствия либо требуют сложного офтальмохирургического вмешательства, либо результируют полной необратимой слепотой.
Лучшей профилактикой иридоциклитов служит поддержание достаточно высокого иммунного статуса (что предполагает, в первую очередь, здоровый образ жизни и оптимальное чередование нагрузок и отдыха), своевременная санация острых и хронических инфекционных очагов в организме (прежде всего, в полости рта, носоглотке, придаточных пазухах), а также регулярные профилактические осмотры у офтальмолога, в отношении которых давно доказана и подтверждена высокая эффективность в выявлении целого ряда опасных заболеваниях на самой ранней, легко купируемой стадии.
Источник
Первая помощь при остром иридоциклите
Острый иридоциклит — заболевание отличается от ирита тем, что при нем в воспалительный процесс вовлекается, кроме радужки, и ресничное тело.
Диагностика. Симптомы иридоциклита отличаются от признаков ирита только большей выраженностью. Есть, однако, один симптом, позволяющий достоверно отличить иридоциклит от ирита. Это — цилиарные боли. Так называются боли, возникающие в глазу при ощупывании его через веки. В отличие от радужки, которая отделена от стенки глаза таким буфером, как водянистая влага, ресничное (цилиарное) тело непосредственно прилежит к склере. Этим и объясняются наличие цилиарных болей при иридоциклите и отсутствие их при ирите.
Первая помощь. Как при ирите, так и при иридоциклите необходимо закапать за веки больного глаза капли 0,1 % раствора дексазона (дексаметазона), 1 % раствора гоматропина или атропина, а при сильных болях — еще и капли 0,25% или 0,5% раствора дикаина. Для защиты глаза от света и от холода необходимо наложить повязку на больной глаз. Больного необходимо доставить в глазной стационар.
Под ред. В. Михайловича
«Первая помощь при остром иридоциклите» и другие статьи из раздела Неотложная помощь в офтальмологии.
Диагностика, лечение и реабилитация в лучших клиниках Германии , для пациентов из России и стран СНГ по самым современным медицинским технологиям, без посредников.
—> Глазная клиника профессора Трубилина квалифицированное лечение заболеваний глаз, современная коррекция зрения.
Источник
Иридоциклит — симптомы и лечение
Что такое иридоциклит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Гончаровой Ю.В., офтальмолога со стажем в меньше года.
Определение болезни. Причины заболевания
Иридоциклит (передний увеит) — это воспаление переднего отдела сосудистой оболочки глаза, а именно её частей — радужки и ресничного (цилиарного) тела. Сопровождается болью в глазу, сужением зрачка, изменением цвета глаз и другими симптомами.
Процесс воспаления может начаться только с радужки (ирит) или только с ресничного тела (циклит), но из-за общей системы кровоснабжения и иннервации он может «перекинуться» с одной части на другую, что и приводит к развитию иридоциклита.
Радужная оболочка отвечает за адаптацию глаза к освещению (солнечным лучам), а ресничное тело — за выработку внутриглазной жидкости и приспособление глаза к внешним условиям. Их воспаление может привести не только к нарушению таких важных функций, но и к другим серьёзным офтальмологическим заболеваниям — глаукоме, катаракте и др.
Иридоциклит может появиться в любом возрасте. У взрослых эта болезнь встречается довольно часто. В структуре увеитов на её долю, по разным данным, приходится 37-62 %. У детей иридоциклит возникает гораздо реже: на сто тысяч населения приходится от 4 до 30 случаев заболевания (в зависимости от страны) [1] .
Часто причиной воспаления радужки и ресничного тела является наличие инфекции в зубах, миндалинах, пазухах носа и других анатомических структурах: с током крови болезнетворные микроорганизмы переносятся в структуру глаза [2] .
К развитию иридоциклита могут привести следующие патологии [13] :
- вирусные заболевания (простой герпес, ветряная оспа, грипп, ОРЗ, краснуха, корь и др.);
- болезни, вызванные простейшими паразитами (малярия, аскаридоз, лямблиоз, токсоплазмоз, описторхоз, токсокароз и др.);
- бактериальные инфекции (ботулизм, ангина, воспаление лёгких, менингит, гонорея, сифилис, дифтерия, дизентерия, туберкулёз, гастрит и др.);
- ревматические болезни (ревматизм, дерматомиозит, болезнь Бехтерева и др.);
- заболевания, связанные с нарушенным обменом веществ (ожирение, сахарный диабет, анемия, подагра);
- заболевания зубов (пульпит), верхней и нижней челюсти (прикорневые кисты), носоглотки (тонзиллит) и придаточных полостей носа (гайморит);
- системные заболевания (саркоидоз, муковисцидоз, системная красная волчанка, болезнь Бехчета, системный васкулит);
- болезни грибковой природы (стоматит, себорея);
- травмы глаза (ушиб и ранение);
- кератиты (воспаления роговой оболочки глаза).
Симптомы иридоциклита
Иридоциклиту характерны такие кардинальные симптомы, как [4] :
- отёк век;
- перикорнеальная инъекция сосудов (розово-синюшный венчик вокруг роговицы);
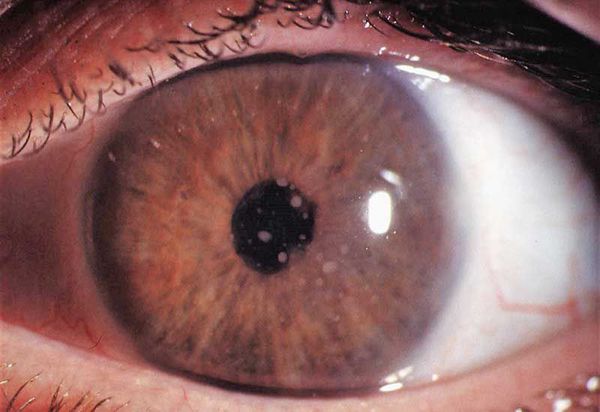
- преципитаты на задней поверхности роговицы — скопления воспалительных клеток;
- помутнение жидкости передней камеры;
- изменение цвета и рисунка радужки;
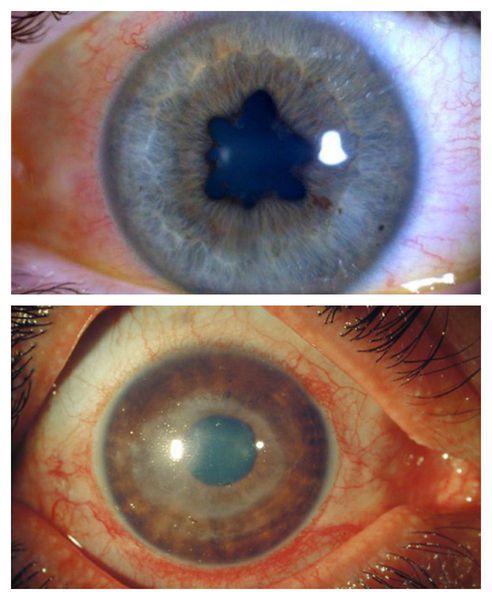
- изменение формы зрачка и его сужение, изменённая реакция на свет;
- задние синехии — своеобразные спайки между передней поверхностью хрусталика и задней поверхностью радужки;
- помутнение стекловидного тела;
- изменение внутриглазного давления.
Возможны жалобы на боли в самом глазу и при прикосновении к глазному яблоку.
Розово-синюшный венчик вокруг роговицы появляется из-за просвечивания через склеру сосудов глаза. Сама по себе склера, прикрывающая сосуды, состоит из непрозрачных слоёв, которые скрывают здоровую сосудистую сеть. Когда сосуды глаза растягиваются и воспаляются, происходит интенсивное кровенаполнение, и они становятся заметными.
Преципитаты представляют собой белковые отложения. Когда повышается проницаемость и нарушается работа капилляров ресничных отростков, во внутриглазной жидкости возникают клеточные элементы и фибрин — высокомолекулярный белок, вырабатываемый в организме в ответ на инфицирование. С движением внутриглазной жидкости эти вещества перемещаются из задней камеры глаза в переднюю, после чего оседают на роговице.
Из-за повышенной проницаемости сосудов радужки в её углублениях скапливается экссудат (жидкость, выделяющаяся из сосудов) с элементами крови. Эритроциты разрушаются, гемоглобин преобразовывается в гемосидерин, в результате чего цвет радужки изменяется: радужки голубого цвета становятся зеленоватыми, карие радужки приобретают оттенок ржавчины, а серые превращаются в грязно-зелёные.
Изменённый состав жидкости внутри глаза может нарушить питание хрусталика и привести к развитию катаракты. Выраженное и длительное воспаление ресничного тела (циклиты) сказывается на прозрачности стекловидного тела, так как оно приводит к скоплению экссудата и образованию рубцов. Все эти изменения характеризуются зрительным дискомфортом и снижением зрения.
Болезненные ощущения у детей обычно слабо выражены или вовсе отсутствуют, при этом зрение не снижается. Иногда отсутствует роговичный синдром (слезотечение, зуд, боязнь света) и перикорнеальная инъекция [5] .
Патогенез иридоциклита
Механизм появления иридоциклита связан с распространением инфекции в организме и общим состоянии иммунитета.
При внедрении патогенных микроорганизмов иммунная система быстро включает функцию защиты: неспецифические факторы (слизистую, лимфоузлы и др.), интерферон и воспалительную реакцию.
Особая роль в иммунном ответе на инфекцию отводится специфическим реакциям антител и сенсибилизированных (чувствительных) лимфоцитов на антигены. Они локализуют и обезвреживают антигены. При этом в процесс вовлекаются лимфоидные клетки глаза.
Так как инфекция передаётся через кровоток, сосудистая оболочка глаза является мишенью для иммунных реакций, своего рода лимфатическим узлом в глазу. Если иммунитет нарушен, то антигены болезнетворных микроорганизмов проникают по сосудам в радужку и ресничное тело, вызывая их воспаление. Выраженность симптомов воспаления будет зависеть от природы вируса, длительности воздействия на организм и степени подавленности иммунной системы.
Кроме того, некоторые микроорганизмы способны избирательно поражать клетки нервной ткани, например, токсоплазма и многие виды вируса герпеса. Они приводят к ретиниту (воспалению сетчатки), и только потом — к поражению сосудистой оболочки глаза [3] .
Повторное появление иридоциклита связано с антигенами вируса, которые всё ещё циркулируют в организме, и нарушением гематоофтальмического барьера, который должен сдерживать вредоносные антигены. Данный барьер состоит из внутреннего слоя капилляров сетчатки, радужки и ресничного тела, а также пигментного эпителия.
Классификация и стадии развития иридоциклита
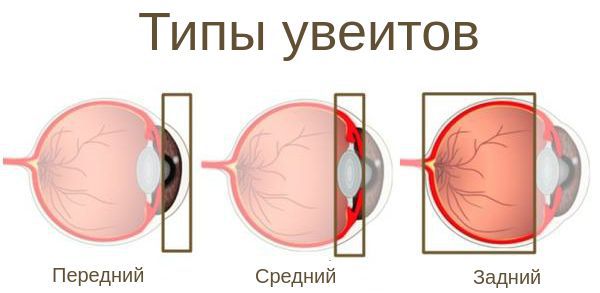
Все воспаления сосудистой оболочки глаза называют увеитами. В зависимости от локализации поражения их делят на четыре группы [14] [15] :
- Передние увеиты (иридоциклиты) — воспаление радужки и ресничного тела (встречаются чаще всего):
- ирит — воспаление радужки;
- передний циклит — воспаление ресничного тела;
- иридоциклит — сочетание ирита и циклита.
- Срединные увеиты — воспаление стекловидного тела.
- Задние увеиты — воспаление сетчатки.
- Панувеиты — воспаление всех отделов сосудистой оболочки глаза.
Чаще всего к значительному снижению зрения приводят панувеиты (40 %) и задний увеит (43 %). Реже к этому приводит острый передний увеит [6] .
В зависимости от причин воспаления иридоциклит бывает инфекционным, неинфекционным и травматическим.
Вне зависимости от локализации и причин воспаления выделяют три степени тяжести заболевания: лёгкая, средняя и тяжёлая. Тяжесть иридоциклита зависит от количества воспалительных клеток и экссудата.
Течение болезни подразделяется на три периода:
- острый — внезапное начало (иногда незаметное), длится до трёх месяцев;
- рецидивирующий — чередование обострения и ремиссии (больше трёх месяцев);
- хронический — длительное воспаление с периодическими обострениями (не реже, чем через три месяца после проведённого лечения).
Хронические иридоциклиты и увеиты в целом возникают чаще, чем острые — в 50-60 % случаев [6] .
Осложнения иридоциклита
Иридоциклит часто возникает повторно, т. е. рецидивирует. Это создаёт повышенный риск тяжёлых осложнений [7] :
- задних стромальных синехий (сращений между передней поверхностью хрусталика и задней поверхностью радужки);
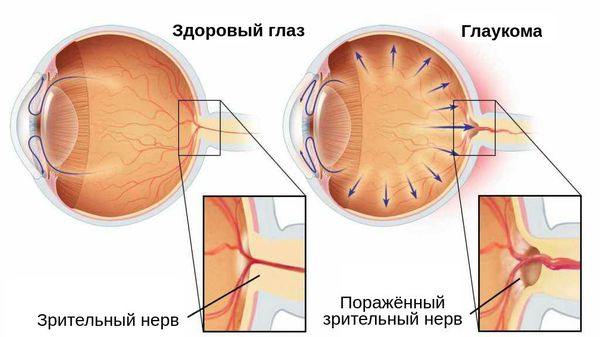
- вторичной глаукомы (нарушения циркуляции внутриглазной жидкости и повышения внутриглазного давления);
- катаракты (помутнения хрусталика);
- кератопатии (поражения роговицы);
- неоваскуляризации сетчатки, зрительного нерва и радужной оболочки (появления сосудов, которых раньше не было);
- кистозного отёка макулы (центра сетчатки глаза), который приводит к тяжёлому и необратимому снижению зрения.
Постувеальная глаукома, развившаяся на фоне иридоциклита и других увеитов, — это тяжёлое осложнение. Оно приводит к снижению зрения и инвалидизации пациентов в молодом трудоспособном возрасте. В России эта патология составляет 24-40 % от всех форм глаукомы [16] .
Повышение внутриглазного давления у людей с хроническим иридоциклитом может быть как самостоятельным осложнением (увеальной офтальмогипертензией), так и проявлением постувеальной глаукомы [17] . Их отличие состоит в наличии или отсутствии изменений зрительного нерва и поля зрения [8] .
Кистозный отёк макулы — накопление жидкости в толще центральной области сетчатки — наблюдается при хронических воспалениях плоской части ресничного тела. Он является частой причиной снижения центрального зрения [9] .
Диагностика иридоциклита
Диагностика иридоциклита базируется на данных анамнеза (истории болезни), симптомах, общем состоянии организма и данных, полученных в ходе клинико-лабораторных исследований [5] .
Обследование глаза включает в себя:
- проверку остроты зрения (визометрия) с коррекцией и без неё;
- периметрию и кампиметрию (оценку поля зрения и его изменений);
- проверку цветоощущения (цветового зрения);
- переднюю и заднюю биомикроскопию (оценку структуры передних отделов глаза с использованием щелевой лампы);
- тонометрию (определение внутриглазного давления с помощью специального тонометра).
Дополнительно проводится рентгенография органов грудной клетки, придаточных пазух носа и др. Это необходимо для того, чтобы определить причину иридоциклита, т. е. исключить распространение вредных микробов от первоисточника: из лёгких при туберкулёзе, из околоносовых пазух при хронических гайморитах, из кариозных зубов при нездоровой полости рта и т. д.
Офтальмолог должен не просто обнаружить симптомы и причину иридоциклита, но и правильно направить пациента к профильному специалисту для лечения основного заболевания. Поэтому иногда требуется консультация терапевта, отоларинголога, фтизиатра, невролога, стоматолога и других врачей.
Клинико-лабораторные исследования помогают офтальмологу диагностировать воспаление и сориентироваться в тактике дообследования, чтобы определить причину болезни и тактику терапии. Для этого требуется:
- общий анализ крови (количество разных фракций белка, исследование С-реактивного белка);
- анализ крови на стерильность (отсутствие или наличие в ней бактерий);
- общий анализ мочи;
- анализ крови и мочи на глюкозу (сахар);
- анализ кала на яйца гельминтов (глистов).
Остальные методы диагностики (иммунологические, биохимические исследования и флюоресценцию антител вирусов) проводятся также при необходимости уточнения причины заболевания [5] .
Лечение иридоциклита
Лечение пациентов, независимо от причин болезни, направлено на выполнение нескольких задач:
- устранить признаки воспаления;
- сохранить или восстановить зрительные функции;
- предотвратить рецидивы заболевания (по возможности).
Зачастую сроки клинического и истинного выздоровления не совпадают. Например, симптомы иридоциклита исчезают, а лабораторные признаки воспаления сохраняются. Организму нужно время, чтобы его иммунная система справилась с чужеродным для него агентом. Также для заболевания характерны остаточные явления, с которыми пациент способен справиться сам, продолжая лечение амблулаторно или даже в домашних условиях, строго соблюдая рекомендации своего лечащего врача.
Так как в основе патогенеза иридоциклита лежит много факторов, в терапии учитываются причины болезни, иммунный статус и активность процесса [5] .
Лечение включает в себя воздействие на два основных звена воспаления:
- повышение проницаемости стенок сосудов гематоофтальмического барьера («препятствия» на пути вируса в сосуды глаза);
- появление экссудата в тканях, дальнейшее разрушение и избыточный фиброз на фоне нарушений иммунитета и общего состояния организма.
После постановки диагноза в первую очередь, как правило, назначают анестетики, мидриатические препараты, расширяющие зрачок (атропин), антибиотики (цефаоспорины, фторхинолоны), нестероидные противовоспалительные средства (диклофенак, бромфенак, непафенак). Местное использование стероидных препаратов (дексаметазона) более эффективно при острых иридоциклитах.
К общему лечению относят:
- санацию (очищение) очагов инфекции;
- приём антибиотиков;
- неспецифическую и специфическую противовоспалительную терапию (противотуберкулёзные, противовирусные средства);
- витаминотерапию;
- гипосенсибилизирующую терапию (снижение чувствительности к аллергену).
При слабых защитных силах организма и снижении количества иммуноглобулинов (антител, борющихся с антигенами вирусов) в сыворотке крови иногда показаны иммуностимуляторы (полудан, даларгин), вакцинация и др.
Сочетание лечения, направленного на устранение причины, и терапии, подавляющей механизмы развития болезни (т. е. применение антибактериальных, противовоспалительных, противовирусных, иммуномодулирующих препаратов), способствует уменьшению и исчезновению симптомов заболевания, нормализации лабораторных показателей и сокращению сроков лечения [7] .
Прогноз. Профилактика
При иридоциклите, причиной которого стали бактерии, прогноз благоприятный. Однако при тяжёлом или несвоевремнном лечении возможно развитие осложнений — увеальная катаракта, глаукома, отслойка сетчатки, отёк макулярной области (центральной зоны сетчатки), кератит, неврит зрительного нерва, васкулит, периваскулит, атрофия зрительного нерва, гипотония, субатрофия и атрофия глазного яблока.
При иридоциклите вирусной природы исход обычно благоприятный. Но после частых рецидивов могут появиться признаки атрофии радужки, вялая реакция зрачка, возникают сращения радужки с хрусталиком, количество утолщённых волокон в стекловидном теле становится больше, падает острота зрения [11] .
Профилактика иридоциклита — это комплексная проблема. Она направлена на устранение влияния неблагоприятных факторов, а также укрепление защитных сил организма.
В связи с риском внутриутробного и раннего инфицирования детей, а также хронического заражения человека различными вирусами и бактериями из-за их широкого распространения в природе профилактика иридоциклита включает в себя:
- профилактику «новых» заболеваний и обострений хронических инфекционных болезней (герпеса, гриппа, синусита, тонзиллита и др.);
- устранение факторов развития болезни (переохлаждение, перегревание, профессиональные вредности, стресс, алкоголь, травмы глаза), особенно у людей, которые часто простужаются, болеют хроническими инфекциями, синдромными заболеваниями, страдают от различных проявлений аллергии, а также у людей с менингоэнцефалитом;
- предупреждение передачи инфекции восприимчивым людям, особенно в период эпидемии различных инфекций в детских садах, школах, университетах, поликлиниках и больницах.
Если иридоциклит всё-таки возник, то важно предупредить его хронизацию, рецидивы и дальнейшее двустороннее поражение глаз. Для этого нужно проводить раннюю диагностику причин, своевременно начинать лечение с применением иммунокорригирующих средств и заместительной терапией [12] .
Источник