Первая помощь при баротравме легких
При отсутствии знаний о данном патологическом состоянии возможны ошибки в диагнозе. Иногда нарушения, вызванные декомпрессией, упускают из вида при осмотре, принимают их за шок, разрыв аневризмы или укус ядовитым морским животным. Важно напомнить водолазам, что баротравма легких и ее осложнения способны возникнуть после любой экспозиции, при которой по крайней мере сделан один вдох под давлением, превышающим атмосферное более чем на 0,2 кгс/см2.
В отличие от болезни декомпрессии для предупреждения баротравмы легких не требуется учитывать каких-то пределов продолжительности экспозиции на глубине, но, несмотря на это, баротравма может (и появляется) быть получена во время погружений, которые вполне укладываются в режим безопасной «безостановочной» декомпрессии.
При проведении у пострадавшего дифференциальной диагностики между баротравмой и болезнью декомпрессии полезно обратить внимание на следующие моменты. Последствия баротравмы проявляются немедленно или по истечении нескольких минут после выхода на поверхность и обычно при относительна быстром подъеме из глубины.
Часто встречающимся признаком является потеря сознания. У пострадавшего также нарушается дыхание, присутствует боль за грудиной и кровотечение изо рта. Наличие пневмоторакса, подкожной эмфиземы шеи, нарушений в средостении или тампонады сердца рассматривают как диагностические критерии. Неврологические проявления при «взорванных легких» обычно имеют церебральное происхождение, а при болезни декомпрессии — преимущественно спинальное.
Повреждения спинного мозга, идентичные таковым при синдроме Броун-Секара, описаны как вторичные эффекты вследствие баротравмы легких.
Лечение декомпрессионных нарушений
За последние 125 лет признано, что основой лечения болезни декомпрессии и газовой эмболии артерий у водолазов является метод компрессии под барометрическим давлением, превышающим атмосферное. В свое время было установлено, что лечение кессонных рабочих, страдающих болезнью декомпрессии, состоит в возвращении их под действие повышенного давления.
Известно, что в свое время при строительстве Бруклинского моста для этих целей был сооружен лечебный отсек.
Рабочих с жалобами на недомогание и объективными признаками заболевания, появившимися после декомпрессии в конце рабочей смены, подвергали компрессии до давления, вызывающего облегчение состояния, а затем медленной декомпрессии. Методы, которых придерживались при лечении, были эмпирическими, а давление, под воздействие которого помещали пострадавших, варьировало от 2/3 величин рабочего до равного рабочему.
В 1924 г. специалисты ВМС США опубликовали в водолазном справочнике самый первый метод стандартного лечения декомпрессионных нарушений. Однако даже при таких методах лечения достигнуть •стойкого облегчения состояния больного удавалось лишь в 50% [Berghage et al., 1978].
В свое время для лечения предложили использовать кислород, но его применению помешало опасение возможного кислородного отравления. В 1937 г. Behnke, Shaw разработали ряд фундаментальных принципов лечения декомпрессионных нарушений: во-первых, всякая процедура рекомпрессии должна уменьшить размер газовых пузырьков до такой степени, чтобы не вызывать жалоб со стороны больного; во-вторых, рекомпрессия должна гарантировать, что эти пузырьки при дальнейшей декомпрессии не начнут вновь вызывать симптомов заболевания; в-третьих, декомпрессию следует проводить таким образом, чтобы предупредить образование новых газовых пузырьков.
Jarbrough, Behnke в 1939 г. сообщили об успешном лечении с помощью рекомпрессии и применения кислорода 49 из 50 водолазов после совершенных ими погружений с применением гелиево-кислородной смеси.
Источник
Баротравма легких
Баротравма легких – это разрыв легочной ткани и проникновение в кровеносное русло газовых пузырьков. Причиной разрыва является резкое повышение или понижение давления в легких по сравнению с окружающим.
Причины баротравмы легких в ИСП
1. Задержка дыхания при свободном всплытии или при переходе с мусинга на мусинг при выходе по буйрепу, а также при кашле.
2. Превышение скорости свободного всплытия (норма 1 м/сек при положительной плавучести Скорость всплытия увеличится, если:
а) Открыты баллоны спасательного гидрокомбинезона подводника (СГП) при выходе из затонувшей пл;
б) Отсутствуют металлические стельки в СПГ;
в) Одето несколько комплектов теплого водолазного белья без дополнительных грузов.
3. Закрыт травящепредохранительный клапан, неисправен дыхательный автомат. Это создает давление в дыхательном мешке больше внешнего.
4. Удар или резкий нажим на дыхательный мешок.
5. Вдох носом из подшлемного пространства ШВ-4.
ПРИЗНАКИ
1. Появление заболевания зависит от величины разрывов легочной ткани и кровеносных сосудов, а также от количества газовых пузырьков и их местонахождения.
2. Потеря сознания в результате рефлекторного спазма сосудов головного мозга. Это одна из самых опасных форм проявления потому, что она настигает подводника еще на глубине и затрудняет оказание ему помощи.
3. Легочное кровотечение в виде кровянисто-пенистой мокроты или чистой крови, выделяющейся изо рта, особенно при кашле. Кровотечение не представляет угрозы для жизни и прекращается в течение
4. Боли за грудиной нервных окончаний при растяжении легочной ткани иногда отмечается болевой шок.
5. Синюшность лица.
6. Частый неустойчивый пульс слабого наполнения.
7. Дыхание частое в мин), поверхностное. Особенно затруднен выдох, который сопровождается кашлем и болью. Нередко хрипы слышны на расстоянии, иногда наступает остановка дыхания.
8. Кашель – мучительный с кровянистой мокротой, наступающий вследствие накопления крови и слизи в дыхательных путях и повышения чувствительности легких. При кашле повышается внутрилегочное давление, что может усилить поступление воздуха в кровеносное русло, тем самым, ухудшая общее состояние пострадавшего.
9. Общая слабость, которая объясняется нарастающим кислородным голоданием.
10. Подкожная газовая «опухоль» в области шеи и груди (подкожная эмфизема), которая образуется вследствие разрыва плевры у корня легкого и поступления значительного количества воздуха в клетчатку средостения и под кожу.
Различные расстройства, проявляющиеся в болях мышц, суставов, порезах, параличах конечностей и органов, а также в потере сознания, вследствие нарушения мозгового кровообращения (газовые пузырьки закупоривают сосуды мозга).
Встречаются также скрытые формы баротравмы легких, которые проявляются незначительными болями за грудиной, длительным кашлем, слабостью. Это чаще бывает у аквалангистов.
ПЕРВАЯ ПОМОЩЬ.
Извлечение пострадавшего из воды, освобождение его от снаряжения, согревание и посещение в поточно-декомпрессионную камеру (ПДК) или в отсек пл. Одновременно с оказанием помощи делается доклад дежурному по части (короблю), а через него командиру части. Дежурный принимает необходимые меры для транспортировки и проведения лечебной рекомпрессии.
Каждый заболевший баротравмой легких считается тяжелобольным независимо от выраженности признаков, транспортируется только на носилках, голова расположена ниже туловища и повернута набок. Лечение в камере осуществляется врачом по соответствующему режиму лечебной рекомпрессии. При повышении давления воздушные пузырьки в кровеносных сосудах уменьшаются в объеме, и возможность закупорки жизненно важных органов исчезает, восстанавливаются нормальное кровообращение и дыхание.
В тех случаях, когда нет возможности пострадавшего сразу поместить в ПДК, рекомендуется включить его на дыхание кислородом из специальных аппаратов.
При отсутствии дыхания нужно немедленно приступить к проведению искусственного дыхания методом «рот в рот». Оно проводится до появления самостоятельного дыхания у пострадавшего или до появления признаков смерти, подтвержденных врачом.
Предупреждение баротравмы легких
1. Соблюдение правил водолазной службы.
2. Контроль за исправностью ИСП и других дыхательных аппаратов.
3. При работе в горизонтальном положении нужно закрыть травящепредохранительный клапан, чтобы газовую смесь не выжало из дыхательного мешка ИСП давлением воды.
4. После принятия вертикального положения немедленно открыть ТПК.
Если водолаз под водой не отвечает на сигналы (потерял сознание), подъем его следует осуществлять по режиму декомпрессии, плавно без рывков.
Источник
Первая помощь при баротравме легких
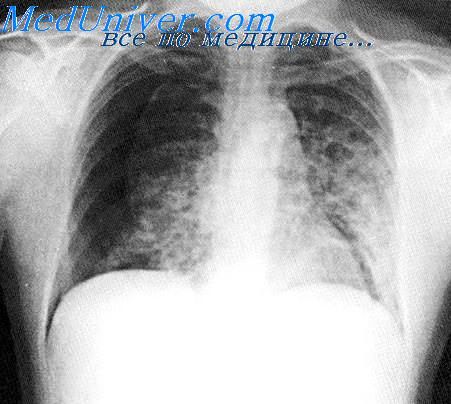
Частота случаев баротравмы легких у больных РДС довольно высока, особенно в первые несколько дней после начала ИВЛ, поскольку комбинация высокого пикового давления и различии в растяжимости отдельных участков легких может вызвать перерастяжение вплоть до разрыва легких и развитие пневмоторакса.
В ходе лечения у некоторых больных возникают кистозные и эмфизематозные изменения, видимые на рентгенограмме. Именно эти участки легких подвержены в наибольшей степени разрыву. Однако не только баротравма легких повинна в этом осложнении: некротические изменения в областях очаговой пневмонии могут также вызывать единичные или множественные повреждения висцеральной плевры и утечку воздуха. Независимо от механизма и происхождения этого осложнения при искусственной вентиляции легких создается постоянный поток воздуха через место разрыва, то есть формируется бронхоплевральный свищ.
Воздух может проникать в плевральную полость не только через дефекты висцеральной плевры, но и непрямым путем вдоль соединительно-тканных оболочек, окружающих бронхи и сосуды, в средостение. Оттуда воздух проникает через фасциальные ложа в ретроперитонеальное пространство или в подкожную клетчатку на лице и грудной клетке.
Тщательный рентгенологический контроль часто дает основание распознать первые признаки травмы легких: появление воздуха в виде множественных мелких прозрачных пузырьков в паренхиме легких или вокруг крупных сосудов или бронхов в корне легкого. Другим рентгенологическим признаком является появление субплевратъных воздушных кист, окаймленных тонким краем округлой формы, и располагающихся под висцеральной плеврой, которые чаще всего появляются в нижних участках легких.
Пневмомедиастинум распознается как четкие прозрачные полоски вдоль контуров сердца или между тенью сердца и диафрагмой. Воздух в подкожной клетчатке заметен в мягких тканях подмышечной области или шеи. Любой из этих рентгенологических признаков должен настораживать, так как существует высокая вероятность развития напряженного пневмоторакса. Последний возникает приблизительно в 10% у больных РДС и может привести к смертельному исходу.
Заподозрить развитие напряженного пневмоторакса следует при подъеме пикового давления в дыхательных путях, сопровождаемого внезапным появлением тахикардии и гипотензии, связанных со снижением венозного возврата к сердцу. В этих обстоятельствах физикальное обследование больного не всегда позволяет с определенностью диагностировать, с какой стороны развился пневмоторакс. Если позволяет состояние больного, выполняют рентгенографию органов грудной клетки на передвижной рентгеновской установке. В противном случае немедленно предпринимают пункцию грудной клетки на предполагаемой стороне, и в случае получения воздуха дренируют грудную полость и налаживают постоянную эвакуацию воздуха.
В зависимости от природы и локализации разрыва утечка воздуха может быстро прекратиться или продолжаться в течение нескольких дней. Если сброс воздуха через дренажную трубку большой, следует иметь в виду, что значительная часть дыхательного объема при ИВЛ теряется.
Надежного способа уменьшения утечки воздуха через большой бронхоплевральный свищ нет. В этой ситуации целесообразно использование высокочастотной инжекционной вентиляции легких, при которой уменьшается утечка воздуха благодаря тому, что адекватная ИВЛ осуществляется при более низком давлении в бронхиальном дереве.
Другим способом является капельная инфузия тетрациклина в плевральную полость поблизости от свища (2 г тетрациклина, растворенного в 50 мл изотонического раствора хлорида натрия). Тетрациклин вызывает интенсивную воспалительную реакцию со стороны плевральных поверхностей и облитерацию плевральной полости («плевродез»). Однако таким методом можно воспользоваться лишь у тех больных, у которых можно перекрыть дренаж на то время, пока вводится тетрациклин. Для повышения эффективности легкое после этого должно быть полностью расправлено в течение нескольких дней, чтобы образовались спайки между листками висцеральной плевры. Инсталляция тетрациклина в плевральную полость может вызвать сильную боль, поэтому эта процедура проводится после введения аналгетиков или короткодействующих анестетиков (тиопентал натрия, диприван и т.п.). Добавление к раствору тетрациклина лидокаина (100-200 мг) также может уменьшить боль.
Источник
Оказание первой помощи пострадавшим
ПЕРВАЯ ПОМОЩЬ – это простейшие срочные меры, необходимые для спасения жизни и здоровья пострадавшим при повреждениях, несчастных случаях и внезапных заболеваниях. Она оказывается на месте происшествия до прибытия врача или доставки пострадавшего в больницу.
Первая помощь является началом лечения повреждений, т.к. она предупреждает такие осложнения, как шок, кровотечение, развитие инфекции, дополнительные смещения отломков костей и травмирование крупных нервных стволов и кровеносных сосудов.
Следует помнить, что от своевременности и качества оказания первой помощи в значительной степени зависит дальнейшее состояние здоровья пострадавшего и даже его жизнь. При некоторых незначительных повреждениях медицинская помощь пострадавшему может быть ограничена лишь объемом первой помощи. Однако при более серьезных травмах (переломах, вывихах, кровотечениях, повреждениях внутренних органов и др.) первая помощь является начальным этапом, так как после ее оказания пострадавшего необходимо доставить в лечебное учреждение. Первая помощь очень важна, но никогда не заменит квалифицированной (специализированной) медицинской помощи, если в ней нуждается пострадавший. Вы не должны пытаться лечить пострадавшего – это дело врача-специалиста.
Вывих – это смещение суставных концов костей, частично или полностью нарушающее их взаимное соприкосновение.
появление интенсивной боли в области пораженного сустава;
нарушение функции конечности, проявляющееся в невозможности производить активные движения;
вынужденное положение конечности и деформация формы сустава;
смещение суставной головки с запустеванием суставной капсулы и пружинящая фиксация конечности при ее ненормальном положении.
Травматические вывихи суставов требуют немедленного оказания первой помощи. Своевременно вправленный вывих, при правильном последующем лечении, приведет к полному восстановлению нарушенной функции конечности.
ПЕРВАЯ ПОМОЩЬ должна состоять, как правило, в фиксации поврежденной конечности, даче обезболивающего препарата и направлении пострадавшего в лечебное учреждение. Фиксация конечности осуществляется повязкой или подвешиванием ее на косынке. При вывихах суставов нижней конечности пострадавший должен быть доставлен в лечебное учреждение в лежачем положении (на носилках), с подкладыванием под конечность подушек, ее фиксацией и даче пострадавшему обезболивающего средства. При оказании первой помощи в неясных случаях, когда не представилось возможным отличить вывих от перелома, с пострадавшим следует поступать так, будто у него явный перелом костей.
Кровотечением называют излияние крови из поврежденных кровеносных сосудов. Оно является одним из частых и опасных последствий ранений, травм и ожогов. В зависимости от вида поврежденного сосуда различают: артериальное, капиллярное и венозное кровотечения.
АРТЕРИАЛЬНОЕ КРОВОТЕЧЕНИЕ возникает при повреждении артерий и является наиболее опасным.
ПРИЗНАКИ: из раны сильной пульсирующей струей бьет кровь алого цвета.
ПЕРВАЯ ПОМОЩЬ направлена на остановку кровотечения, которая может быть осуществлена путем придания кровоточащей области приподнятого положения, наложения давящей повязки, максимального сгибания конечности в суставе и сдавливания при этом проходящих в данной области сосудов, пальцевое прижатие, наложение жгута. Прижатие сосуда осуществляется выше раны, в определенных анатомических точках, там, где менее выражена мышечная масса, сосуд проходит поверхностно и может быть прижат к подлежащей кости. Прижимать лучше не одним, а несколькими пальцами одной или обеих рук.
При кровотечении в области виска прижатие артерии производится впереди мочки уха, у скуловой кости.
При кровотечении в области щеки сосуды следует прижимать к краю нижней челюсти, впереди жевательной мышцы.
При кровотечении из ран лица, языка, волосистой части головы прижатию к поперечному отростку шейного позвонка подлежит сонная артерия, по переднему краю грудино-ключично-сосцевидной мышцы, у ее середины.
При кровотечении в области плеча подключичную артерию прижимают под ключицей к ребру; подмышечная артерия прижимается в подмышечной впадине к головке плечевой кости.
При кровотечении в области предплечья и локтевого сгиба прижимают плечевую артерию у внутреннего края двуглавой мышцы плеча (бицепса)к плечевой кости.
При кровотечении в паховой области прижимается брюшная аорта кулаком ниже и слева от пупка к позвоночнику.
При кровотечении в области бедра прижатие осуществляется к горизонтальной ветви лобковой кости в точке, расположенной ниже паховой связки.
Пальцевое прижатие для временной остановки кровотечения применяют редко, только в порядке оказания экстренной помощи. Самым надежным способом временной остановки сильного артериального кровотечения на верхних и нижних конечностях является наложение кровоостанавливающего жгута или закрутки, т.е. круговое перетягивание конечности. Существует несколько видов кровоостанавливающих жгутов. При отсутствии жгута может быть использован любой подручный материал (резиновая трубка, брючный ремень, платок, веревка и т.п.).
Порядок наложения кровоостанавливающего жгута:
1. Жгут накладывают при повреждении крупных артерий конечностей выше раны, чтобы он полностью пережимал артерию.
2. Жгут накладывают при приподнятой конечности, подложив под него мягкую ткань (бинт, одежду и др.), делают несколько витков до полной остановки кровотечения. Витки должны ложиться вплотную один к другому, чтобы между ними не попадали складки одежды. Концы жгута надежно фиксируют (завязывают или скрепляют с помощью цепочки и крючка). Правильно затянутый жгут должен привести к остановке кровотечения и исчезновению периферического пульса.
3. К жгуту обязательно прикрепляется записка с указанием времени наложения жгута.
4. Жгут накладывается не более чем на 1,5-2 часа, а в холодное время года продолжительность пребывания жгута сокращается до 1 часа.
5. При крайней необходимости более продолжительного пребывания жгута на конечности его ослабляют на 5-10 минут (до восстановления кровоснабжения конечности), производя на это время пальцевое прижатие поврежденного сосуда. Такую манипуляцию можно повторять несколько раз, но при этом каждый раз сокращая продолжительность времени между манипуляциями в 1,5-2 раза по сравнению с предыдущей. Жгут должен лежать так, чтобы он был виден. Пострадавший с наложенным жгутом немедленно направляется в лечебное учреждение для окончательной остановки кровотечения.
ВЕНОЗНОЕ КРОВОТЕЧЕНИЕ возникает при повреждении стенок вен.
ПРИЗНАКИ: из раны медленной непрерывной струей вытекает темная кровь.
ПЕРВАЯ ПОМОЩЬ заключается в остановке кровотечения, для чего достаточно придать приподнятое положение конечности, максимально согнуть ее в суставе или наложить давящую повязку. Такое положение придается конечности лишь после наложения давящей повязки. При сильном венозном кровотечении прибегают к прижатию сосуда. Поврежденный сосуд прижимают к кости ниже раны. Этот способ удобен тем, что может быть выполнен немедленно и не требует никаких приспособлений.
КАПИЛЛЯРНОЕ КРОВОТЕЧЕНИЕ является следствием повреждения мельчайших кровеносных сосудов (капилляров).
ПРИЗНАКИ: кровоточит вся раневая поверхность.
ПЕРВАЯ ПОМОЩЬ заключается в наложении давящей повязки. На кровоточащий участок накладывают бинт (марлю), можно использовать чистый носовой платок или отбеленную ткань.
ОБМОРОК – внезапная кратковременная потеря сознания, сопровождающаяся ослаблением деятельности сердца и дыхания. Возникает при быстро развивающемся малокровии головного мозга и продолжается от нескольких секунд до 5-10 минут и более.
ПРИЗНАКИ. Обморок выражается во внезапно наступающей дурноте, головокружении, слабости и потере сознания.
Обморок сопровождается побледнением и похолоданием кожных покровов. Дыхание замедленное, поверхностное, слабый и редкий пульс (до 40-50 ударов в минуту).
ПЕРВАЯ ПОМОЩЬ. Прежде всего, необходимо пострадавшего уложить на спину так, чтобы голова была несколько опущена, а ноги приподняты. Для облегчения дыхания освободить шею и грудь от стесняющей одежды. Тепло укройте пострадавшего, положите грелку к его ногам. Натрите нашатырным спиртом виски больного и поднесите к носу ватку, смоченную нашатырем, а лицо обрызгайте холодной водой. При затянувшемся обмороке показано искусственное дыхание. После прихода в сознание дайте ему горячий кофе.
Перелом – это нарушение целости кости, вызванное насилием или патологическим процессом.Открытые переломы характеризуются наличием в области перелома раны, а закрытые характеризуются отсутствием нарушения целости покровов (кожи или слизистой оболочки). Следует помнить, что перелом может сопровождаться осложнениями: повреждением острыми концами отломков кости крупных кровеносных сосудов, что приводит к наружному кровотечению (при наличии открытой раны) или внутритканевому кровоизлиянию (при закрытом переломе); повреждением нервных стволов, вызывающим шок или паралич; инфицированием раны и развитием флегмоны, возникновением остеомиелита или общей гнойной инфекции; повреждением внутренних органов (мозга, легких, печени, почек, селезенки и др.).
ПРИЗНАКИ: сильные боли, деформация и нарушение двигательной функции конечности, укорочение конечности, своеобразный костный хруст.
При переломах черепа будут наблюдаться тошнота, рвота, нарушение сознания, замедление пульса – признаки сотрясения (ушиба) головного мозга, кровотечение из носа и ушей.
Переломы таза всегда сопровождаются значительной кровопотерей и в 30% случаях развитием травматического шока. Такое состояние возникает в связи с тем, что в тазовой области повреждаются крупные кровеносные сосуды и нервные стволы. Возникают нарушения мочеиспускания и дефекации, появляется кровь в моче и кале.
Переломы позвоночника – одна из самых серьезных травм, нередко заканчивающаяся смертельным исходом. Анатомически позвоночный столб состоит из прилегающих друг к другу позвонков, которые соединены между собой межпозвонковыми дисками, суставными отростками и связками. В специальном канале расположен спинной мозг, который может также пострадать при травме. Весьма опасны травмы шейного отдела позвоночника, приводящие к серьезным нарушениям сердечно-сосудистой и дыхательной систем. При повреждении спинного мозга и его корешков нарушается его проводимость.
ПЕРВАЯ ПОМОЩЬ заключается в обеспечении неподвижности отломков кости (транспортной иммобилизации) поврежденной конечности шинами или имеющимися под рукой палками, дощечками и т.п. Если под рукой нет никаких предметов для иммобилизации, то следует прибинтовать поврежденную руку к туловищу, поврежденную ногу – к здоровой. При переломе позвоночника пострадавший транспортируется на щите. При открытом переломе, сопровождающимся обильным кровотечением, накладывается давящая асептическая повязка и, по показаниям, кровоостанавливающий жгут. При этом следует учитывать, что наложение жгута ограничивается минимально возможным сроком. Пораженному даются обезболивающие препараты: баралгин, седелгин, анальгин, амидопирин, димедрол, дозировка в зависимости от возраста пострадавшего.
Одним из наиболее частых поводов для оказания первой помощи являются ранения (раны). Ранойназывается механическое повреждение покровов тела, нередко сопровождающиеся нарушением целости мышц, нервов, крупных сосудов, костей, внутренних органов, полостей и суставов. В зависимости от характера повреждения и вида ранящего предмета различают раны резаные, колотые, рубленые, ушибленные, размозженные, огнестрельные, рваные и укушенные. Раны могут быть поверхностными, глубокими и проникающими в полость тела.
Причинами ранения могут явиться различные физические или механические воздействия. В зависимости от их силы, характера, особенностей и мест приложения они могут вести к разнообразным дефектам кожи и слизистых, травмам кровеносных сосудов, повреждениям внутренних органов, костей, нервных стволов и вызывать острую боль.
Резаные раны. Резаная рана обычно зияет, имеет ровные края и обильно кровоточит. При такой ране окружающие ткани повреждаются незначительно и менее склонны к инфицированию.
Колотые раны являются следствием проникновения в тело колющих предметов. Колотые раны нередко являются проникающими в полости (грудную, брюшную и суставную). Форма входного отверстия и раневого канала зависит от вида ранящего оружия и глубины его проникновения. Колотые раны характеризуются глубоким каналом и нередко значительными повреждениями внутренних органов. Нередки при этом внутренние кровотечения в полости тела. Ввиду того, что раневой канал вследствие смещения тканей обычно извилист, могут образовываться затеки между тканями и развитие инфекций.
Рубленые раны. Для таких ран характерны глубокое повреждение тканей, широкое зияние, ушиб и сотрясение окружающих тканей.
Ушибленные и рваные раны характеризуются большим количеством размятых, ушибленных, пропитанных кровью тканей. Ушибленные кровеносные сосуды тромбированы.
При огнестрельном ранении пострадавший нуждается в срочной квалифицированной медицинской помощи.
ПЕРВАЯ ПОМОЩЬ. На любую рану должна быть наложена повязка, по возможности асептическая (стерильная). Средством наложения асептической повязки в большинстве случаев служит пакет перевязочный медицинский, а при его отсутствии – стерильный бинт, вата, лигнин и, в крайнем случае, чистая ткань. Если ранение сопровождается значительным кровотечением, необходимо остановить его любым подходящим способом. При обширных ранениях мягких тканей, при переломах костей и ранениях крупных кровеносных сосудов и нервных стволов необходима иммобилизация конечности табельными или подручными средствами. Пострадавшему необходимо ввести обезболивающий препарат и дать антибиотики. Пострадавшего необходимо как можно быстрее доставить в лечебное учреждение.
Растяжение – повреждение мягких тканей (связок, мышц, сухожилий, нервов) под влиянием силы, не нарушающей их целости. Чаще всего происходит растяжение связочного аппарата суставов при неправильных, внезапных и резких движениях, выходящих за пределы нормального объема движений данного сустава (при подвертывании стопы, боковых поворотах ноги при фиксированной стопе и др.). В более тяжелых случаях может произойти надрыв или полный разрыв связок и суставной сумки.
ПРИЗНАКИ: появление внезапных сильных болей, припухлости, нарушение движений в суставах, кровоизлияние в мягкие ткани. При ощупывании места растяжения проявляется болезненность.
ПЕРВАЯ ПОМОЩЬ предусматривает обеспечение покоя пострадавшему, тугое бинтование поврежденного сустава, обеспечивающее его подвижность и уменьшение кровоизлияния. Затем необходимо обратиться к врачу – травматологу.
Искусственное дыхание – неотложная мера первой помощи при утоплении, удушении, поражении электрическим током, тепловом и солнечном ударах. Осуществляется до тех пор, пока у пострадавшего полностью не восстановится дыхание.
МЕХАНИЗМ ИСКУССТВЕННОГО ДЫХАНИЯ следующий:
пострадавшего положить на горизонтальную поверхность;
очистить рот и глотку пострадавшего от слюны, слизи, земли и других посторонних предметов, если челюсти плотно сжаты – раздвинуть их;
запрокинуть голову пострадавшего назад, положив одну руку на лоб, а другую на затылок;
сделать глубокий вдох, нагнувшись к пострадавшему, герметизировать своими губами область его рта и сделать выдох. Выдох должен длиться около 1 секунды и способствовать подъему грудной клетки пострадавшего. При этом ноздри пострадавшего должны быть закрыты, а рот накрыт марлей или носовым платком, из соображений гигиены;
частота искусственного дыхания – 16-18 раз в минуту;
периодически освобождать желудок пострадавшего от воздуха, надавливая на подложечную область.
Массаж сердца – механическое воздействие на сердце после его остановки с целью восстановления деятельности и поддержания непрерывного кровотока, до возобновления работы сердца.
ПРИЗНАКИ ВНЕЗАПНОЙ ОСТАНОВКИ СЕРДЦА – потеря сознания, резкая бледность, исчезновение пульса, прекращение дыхания или появление редких судорожных вдохов, расширение зрачков.
МЕХАНИЗМ НАРУЖНОГО МАССАЖА СЕРДЦА заключается в следующем: при резком толчкообразном надавливании на грудную клетку происходит смещение ее на 3-5 см, этому способствует расслабление мышц у пострадавшего, находящегося в состоянии агонии. Указанное движение приводит к сдавливанию сердца и оно может начать выполнять свою насосную функцию – выталкивает кровь в аорту и легочную артерию при сдавливании, а при расправлении всасывает венозную кровь. При проведении наружного массажа сердца пострадавшего укладывают на спину, на ровную и твердую поверхность (пол, стол, землю и т.п.), расстегивают ремень и ворот одежды.
Оказывающий помощь, стоя с левой стороны, накладывает ладонь кисти на нижнюю треть грудины, вторую ладонь кладет крестообразно сверху и производит сильное дозированное давление по направлению к позвоночнику. Надавливания производят в виде толчков, не менее 60 в 1 мин. При проведении массажа у взрослого необходимо значительное усилие не только рук, но и всего корпуса тела. У детей массаж производят одной рукой, а у грудных и новорожденных – кончиками указательного и среднего пальцев, с частотой 100-110 толчков в минуту. Смещение грудины у детей должно производиться в пределах 1,5-2 см.
Эффективность непрямого массажа сердца обеспечивается только в сочетании с искусственным дыханием. Их удобнее проводить двум лицам. При этом первый делает одно вдувание воздуха в легкие, затем второй производит пять надавливаний на грудную клетку. Если у пострадавшего сердечная деятельность восстановилась, определяется пульс, лицо порозовело, то массаж сердца прекращают, а искусственное дыхание продолжают в том же ритме до восстановления самостоятельного дыхания. Вопрос о прекращении мероприятий по оказанию помощи пострадавшему решает врач, вызванный к месту происшествия.
ОТРАВЛЕНИЕ АВАРИЙНЫМИ ХИМИЧЕСКИ ОПАСНЫМИ ВЕЩЕСТВАМИ
ОТРАВЛЕНИЕ ЛЮДЕЙ АВАРИЙНЫМИ ХИМИЧЕСКИ ОПАСНЫМИ ВЕЩЕСТВАМИ (АХОВ) при авариях и катастрофах происходит при попадании АХОВ в организм через органы дыхания и пищеварения, кожные покровы и слизистые оболочки. Характер и тяжесть поражений определяются следующими основными факторами: видом и характером токсического действия, степенью токсичности, концентрацией химических веществ на пострадавшем объекте (территории) и сроками воздействия на человека.
Вышеуказанные факторы будут определять и клинические проявления поражений, которыми в начальный период могут быть:
— явления раздражения – кашель, першение и боль в горле, слезотечение и резь в глазах, боли в груди, головная боль;
— нарастание и развитие явлений со стороны центральной нервной системы (ЦНС) – головная боль, головокружение, чувство опьянения и страха, тошнота, рвота, состояние эйфории, нарушение координации движений, сонливость, общая заторможенность, апатия и т.п.
ПЕРВАЯ ПОМОЩЬ должна быть оказана в возможно короткие сроки и заключаться в:
— надевании на пострадавшего противогаза, проведении частичной санитарной обработки открытых участков тела и одежды, прилегающей к открытым участкам тела;
— использовании для защиты органов дыхания, при отсутствии противогаза, подручных средств (куска материи, полотенца и других материалов), смоченных раствором пищевой соды;
— введении антипода (противоядия);
— выносе (вывозе) пострадавшего из зоны заражения;
— в проведении при необходимости искусственного дыхания и непрямого массажа сердца на незараженной территории;
— оказании первой медицинской помощи при наличии химического очага (см. раздел «Химический ожог»);
— доставке пострадавшего в ближайшее лечебное учреждение.
ХИМИЧЕСКИЕ ОЖОГИ являются результатом воздействия на ткани (кожные покровы, слизистые оболочки) веществ, обладающих выраженным прижигающим свойством (крепкие кислоты, щелочи, соли тяжелых металлов, фосфор). Большинство химических ожогов кожных покровов являются производственными, а химические ожоги слизистой оболочки полости рта, пищевода, желудка чаще бывают бытовыми.
Воздействие крепких кислот и солей тяжелых металлов на ткани приводит к свертыванию, коагуляции белков и их обезвоживанию, поэтому наступает коагуляционный некроз тканей с образованием плотной серой корки из омертвевших тканей, которая препятствует действию кислот на глубжележащие ткани. Щелочи не связывают белки, а растворяют их, омыляют жиры и вызывают более глубокое омертвение тканей, которые приобретают вид белого мягкого струпа.
Следует отметить, что определение степени химического ожога в первые дни затруднено вследствие недостаточных клинических проявлений.
ПЕРВАЯ ПОМОЩЬ заключается в:
— немедленном обмывании пораженной поверхности струей воды, чем достигается полное удаление кислоты или щелочи и прекращается их поражающее действие;
— нейтрализации остатков кислоты 2% раствором гидрокарбоната натрия (пищевой содой);
— нейтрализации остатков щелочи 2% раствором уксусной или лимонной кислоты;
— наложении асептической повязки на пораженную поверхность;
— приеме пострадавшим обезболивающего средства в случае необходимости.
ОЖОГИ ФОСФОРОМ обычно бывают глубокими, так как при попадании на кожу фосфор продолжает гореть.
ПЕРВАЯ ПОМОЩЬ при ожогах фосфором заключается в:
— немедленном погружении обожженной поверхности в воду или в обильном орошении ее водой;
— очистке поверхности ожога от кусочков фосфора с помощью пинцета;
— наложении на ожоговую поверхность примочки с 5% раствором сульфата меди;
— наложении асептической повязки;
— приеме пострадавшим обезболивающего средства.
Исключите наложение мазевых повязок, которые могут усилить фиксацию и всасывание фосфора.
ЛУЧЕВЫЕ ОЖОГИ возникают при воздействии ионизирующего излучения, дают своеобразную клиническую картину и нуждаются в специальных методах лечения.
При облучении живых тканей нарушаются межклеточные связи и образуются токсические вещества, что служит началом сложной цепной реакции, распространяющейся на все тканевые и внутриклеточные обменные процессы. Нарушение обменных процессов, воздействие токсических продуктов и самих лучей, прежде всего, сказывается на функции нервной системы.
ПРИЗНАКИ. В первое время после облучения отмечается резкое перевозбуждение нервных клеток, сменяющееся состоянием парабиоза. Через несколько минут в тканях, подвергшихся облучению, происходит расширение капилляров, а через несколько часов – гибель и распад окончаний и стволов нервов.
ПЕРВАЯ ПОМОЩЬ. Необходимо:
— удалить радиоактивные вещества с поверхности кожи путем смыва струей воды или специальными растворителями;
— дать радиозащитные средства (радиопротектор – цистамин);
— на пораженную поверхность наложить асептическую повязку;
— пострадавшего в кратчайшие сроки доставить в лечебное учреждение.
ТЕРМИЧЕСКИЙ ОЖОГ – это один из видов травмы, возникающей при воздействии на ткани организма высокой температуры. По характеру агента, вызвавшего ожог, последний может быть получен от воздействия светового излучения, пламени, кипятка, пара, горячего воздуха, электротока.
Ожоги могут быть самой разнообразной локализации (лицо, кисти рук, туловище, конечности) и занимать различную площадь. По глубине поражения ожоги подразделяют на 4 степени: I степень характеризуется гиперемией и отеком кожи, сопровождающемся жгучей болью; II степень – образование пузырей, заполненных прозрачной жидкостью желтоватого цвета; IIIа степень – распространением некроза на эпидермис; IIIб – некроз всех слоев кожи; IV степень – омертвение не только кожи, но и глубжележащих тканей.
ПЕРВАЯ ПОМОЩЬ заключается в:
— прекращении действия травмирующего агента. Для этого необходимо сбросить загоревшуюся одежду, сбить с ног бегущего в горящей одежде, облить его водой, засыпать снегом, накрыть горящий участок одежды шинелью, пальто, одеялом, брезентом и т.п.;
— тушении горящей одежды или зажигательной смеси. При тушении напалма применяют сырую землю, глину, песок; погасить напалм водой можно лишь при погружении пострадавшего в воду;
— профилактике шока: введении (даче) обезболивающих средств;
— снятии (срезании) с пострадавших участков тела пораженного одежды;
— накладывании на обожженные поверхности асептической повязки (при помощи бинта, индивидуального перевязочного пакета, чистого полотенца, простыни, носового платка и т.п.);
— немедленном направлении в лечебное учреждение.
Эффективность само- и взаимопомощи зависит от того, насколько быстро пострадавший или окружающие его люди смогут сориентироваться в обстановке, использовать навыки и средства первой медицинской помощи.
РЕАНИМАЦИОННЫЕ ПОСОБИЯ в очаге поражения сводятся к закрытому массажу сердца, обеспечению проходимости дыхательных путей, искусственному дыханию изо рта в рот или изо рта в нос. Если реанимация указанными методами неэффективна, ее прекращают.
Источник