Ацидоз: диагностика закисления организма
В ЛКК “Сенситив” пациентам предлагается пройти комплексное обследование и сдать анализы в Ейске на различные заболевания, а также получить консультацию врача по патологическим состояниям организма, таким как ацидоз.
Ацидоз — это не заболевание, а такое состояние, при котором нарушается кислотно-щелочной баланс. Происходит закисление и рН крови смещается с нормальных величин. При нормальном функционировании систем выделения кислые вещества выводятся из организма достаточно быстро и не наносят вреда тканям и органам, однако при некоторых нарушениях работы органов и систем процессы выведения кислот из организма замедляются.
Причины ацидоза
Возникновение ацидоза может быть вызвано различными причинами, такими как:
- Нарушение питания, преобладание продуктов, приводящих к повышению уровня кислотности в организме, диеты, голодания.
- Состояние беременности.
- Злоупотребление алкоголем, табаком.
- Нарушения метаболизма при различных патологических состояниях (диабет, сердечная, почечная недостаточность).
- Обезвоживание, отравления, гипогликемия, недостаток кислорода в крови.
- Онкологические заболевания.
- Приём некоторых препаратов без контроля врача.
Симптомы закисления организма
В зависимости от степени закисления крови и тканей симптомы могут усиливаться. При лёгкой степени установить точный диагноз без анализов в Ейске сложно, так как симптомов может и не быть.
Основными симптомами повышенной кислотности являются:
- Тошнота, периодическая рвота.
- Повышение или понижение артериального давления.
- Аритмии сердца, нарушение ритма, одышка.
- Нарушения со стороны ЦНС (головокружения, нарушения сознания, обмороки, сонливость, заторможенность, невозможность сконцентрироваться).
- Нарушения аппетита.
- Боли в мышцах, суставах.
- Ломкость костей, волос.
Разновидности ацидоза
Ацидоз имеет несколько разновидностей, возникающих в зависимости от воздействия на организм различных веществ или из-за неправильной работы внутренних органов. Так можно выделить три его разновидности по признаку рН:
1) Компенсированный. Когда показатели рН выходят за нижнюю границу нормы 7.35,
2) Субкомпенсированный. Показатели снижаются до 7.25
3) Декомпенсированный. Ниже 7.24 (угрожающее жизни состояние).
В зависимости от причин вызвавших закисление организма различают:
- Газовый ацидоз
- Негазовый
- Метаболический.
- Выделительный (экскреторный).
- Экзогенный.
- Смешанный вариант
Диагностика ацидоза
Ацидоз может создавать серьёзные проблемы со здоровьем и в исключительных случаях даже привести к летальному исходу. Для постановки точного диагноза необходимо провести ряд исследований, и сдать анализы в Ейске.
- Анализ газового состава крови. С помощью этого анализа выясняется концентрация кислорода и углекислого газа в крови и определение кислотно-щелочного баланса рН. Для точного анализа требуется артериальная кровь, разбавленная гепарином для уменьшения свёртываемости.
- Анализ на сывороточные электролиты артериальной крови. Проводится этот анализ для выявления нарушения электролитного баланса. Электролиты составляют всего около 1% от общего состава крови. Анионы имеют отрицательный заряд, к ним относятся бикарбонаты, фосфаты, хлориды, органические кислоты. Частицы с положительным зарядом магний, натрий, кальций, калий. Электролиты влияют на состав крови и при их дисбалансе могут возникнуть серьёзные проблемы со здоровьем.
- Анализ на уровень рН в моче. Это исследование позволяет определить патологию в работе почек и, если обнаружится повышенная кислотность среды, назначить верное лечение и коррекцию питания для пациента.
- Определение уровня глюкозы, холестерина и молочной кислоты в крови. Эти исследования позволяют определить вид ацидоза и назначить верную терапию.
Лечение ацидоза
Для коррекции состояния пациента врач должен выяснить все подробности питания, перенесенные заболевания, наличие стресса и получить результаты анализов пациента в Ейске. После получения всей необходимой информации назначается лечение препаратами.
Необходимо нормализовать питание, исключить продукты, обладающие закисляющими свойствами (сахар, жирные сорта мяса, мучные изделия, макароны, картофель, белый хлеб).
Увеличить поступление защелачивающих продуктов (овощи, фрукты, зелень).
Источник
Первая помощь при ацидозе
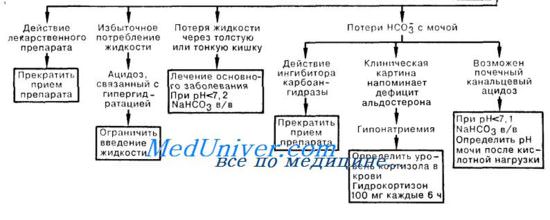
1. Метаболический ацидоз — это снижение содержания в крови бикарбоната, сопровождающееся дифицитом оснований. Сюда не входит незначительно выраженный немедленный компенсаторный физиологический ответ на острый дыхательный алкалоз (при этом изменение НСО3- = 0,2 х изменение РаС02), который не сопровождается дефицитом оснований. При этом следует помнить о возможной ошибке измерения; измеряемый уровень НС03
в крови должен соответствовать расчетному. Значение рН выше 7,43 свидетельствует о том, что метаболический ацидоз развился компенсаторно вследствие респираторного алкалоза (изменение НС03- = 0,5 х изменение РаС02). О метаболической ацидемии говорят, когда рН становится менее 7,39; при этом обычно определяется компенсаторный дыхательный алкалоз (изменение РаС02 = 1,1 х изменение HCO3). Если рН находится между этими значениями, следует думать о смешанных расстройствах; преобладающую причину выявляют другим образом, например, анализируя данные анамнеза и физикального обследования.
2. Анионная разница [АР = Na+ — (С1- + + НСО3)] обычно составляет 12 ммоль/л. Не рассматривая участие ионов хлора, можно сказать, что увеличение содержания кислых анионов, таких как лактат или ацетоацетат, приводит к повышению АР на такое же количество молей, на которое снижается содержание НСО3. Если снижение концентрации НСО3 превышает увеличение АР, это свидетельствует о наличии смешанного ацидоза, который возникает как в результате увеличения АР, так и по другим причинам. Ацидоз с возрастанием АР может быть вызван приемом/введением лекарственных препаратов и токсических веществ, например метанола (метаболитом которого является муравьиная кислота), салицилатов, этиленгликоля (превращающегося в щавелевую кислоту), паральдегида (уксусная кислота), а также парацетамола и бутанона (оба препарата приводят к лактоацидозу). Кроме приема лекарств, наиболее частой причиной ацидоза с увеличением АР является кетоацидоз, который можно распознать по клинической картине сахарного диабета, либо по обнаружению кетоновых кислот в крови. Преобладающей кетокислотой при алкогольном кетоацидозе является бета-гидроксимасляная кислота, которая не определяется в тесте на кетоновые тела, основанном на последовательном разведении.
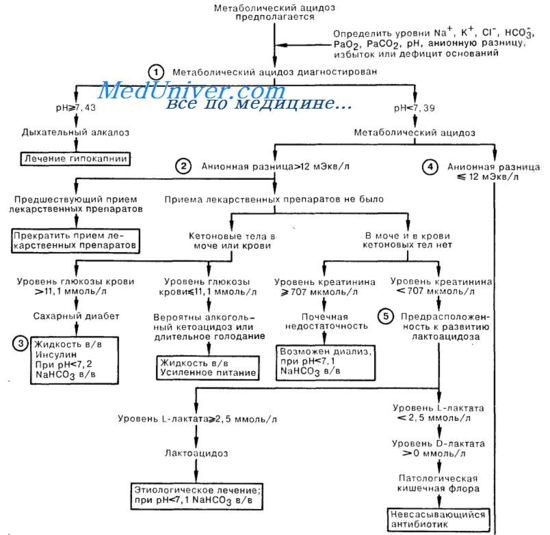
3. Мнения об эффективности коррекции метаболического ацидоза введением NaHC03 противоречивы, так как это может привести к транзиторному повышению РаС02, увеличению церебрального ацидоза, снижению уровня К+, повышению уровня Na+, сдвигу влево кривой диссоциации оксигемоглобина, а также к появлению метаболического алкалоза. В то же время коррекция ацидемии может улучшить сердечную функцию и способствовать действию вазоактивных препаратов. Можно рекомендовать осторожное введение NaHCO, [дефицит оснований х 0,1 х масса тела, (кг)] в ситуации, когда рН составляет менее 7,2, а предшествующее введение физиологического раствора не привело к желаемому результату. Не следует поднимать рН более 7,25 одним лишь введением NaHC03.
4. Ацидоз, не связанный с увеличением анионной разницы (гиперхлоремический метаболический ацидоз), может быть вызван введением кислот (NH4C1, СаС12, аргинин НС1), потерей НСО3 через ЖКТ (при диарее, фистуле тонкого кишечника, илеостоме) или же потерей оснований с мочой (почечный канальцевый ацидоз; состояния с пониженным содержанием минералокортикоидных гормонов, например, болезнь Аддисона; прием ингибиторов кар-боангидразы). Дефицит альдостерона можно заподозрить при наличии характерной клинической картины (снижение массы тела, гиперпигментация кожи, гипотензия) либо указаний на прием стероидных гормонов. Главным в лечебной тактике (где это возможно) должна быть терапия основного заболевания, однако значительная ацидемия (рН
Источник
Неотложные состояния при сахарном диабете на догоспитальном этапе
*Импакт фактор за 2018 г. по данным РИНЦ
Читайте в новом номере
Национальное научно-практическое общество скорой медицинской помощи, МГМСУ им. Н.А. Семашко
К омы являются острыми осложнениями сахарного диабета (СД) и часто приводят к летальным исходам. Это прямой результат изменений содержания глюкозы в крови в виде гипергликемии или гипогликемии и сопутствующими метаболическими нарушениями. Если не произвести коррекцию, то гипергликемия может привести к диабетическому кетоацидозу (ДКА) или некетоновой гиперосмолярной коме. Они характеризуются разными степенями инсулиновой недостаточности, избыточной продукцией контринсулиновых гормонов и обезвоживанием. В некоторых случаях признаки диабетического кетоацидоза и гиперосмолярной комы могут развиваться одновременно.
Гипогликемия связана с нарушением равновесия между лекарственным средством, применяемым в лечении диабета (инсулин или таблетированные сахороснижающие средства), и приемом пищи или физической нагрузкой. Резкое падение концентрации глюкозы приводит к потере сознания, так как нормальное функционирование головного мозга почти полностью зависит от глюкозы. У больных сахарным диабетом могут развиться следующие коматозные состояния, непосредственно связанные и специфически обусловленные основным заболеванием, – кетоацидотическая, гиперосмолярная и гипогликемическая.
Быстрота и своевременность оказания помощи больным в коматозном состоянии во многом определяют прогноз. Поэтому с этих позиций правильное ведение пациентов на догоспитальном этапе представляется наиболее важным.
Гипогликемическая кома занимает третье место (5,4%) в структуре ком на догоспитальном этапе, а диабетическая (3%) – пятое (данные ННПОСМП).
Диабетическая кетоацидотическая кома
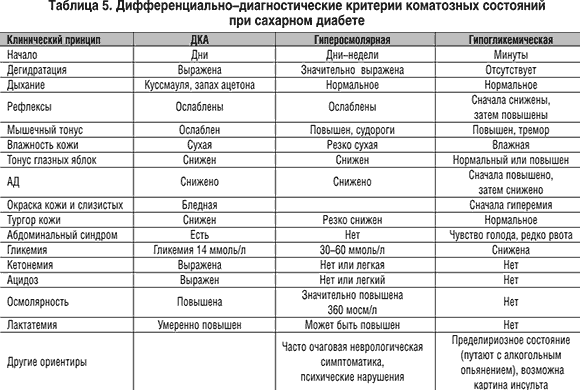
Диабетическая кетоацидотическая кома (ДКА) – грозное осложнение сахарного диабета, характеризующееся метаболическим ацидозом (рН меньше 7,35 или концентрация бикарбоната меньше 15 ммоль/л), увеличением анионной разницы, гипергликемией выше 14 ммоль/л, кетонемией. Чаще развивается при СД 1 типа. Частота от 5 до 20 случаев на 1000 больных в год (2/100). Смертность 5–15%, для больных старше 60 лет – 20%. От кетоацидотической комы погибает более 16% пациентов с СД 1 типа. Причина развития ДКА – абсолютный или резко выраженный относительный дефицит инсулина вследствие неадекватной инсулиновой терапии или повышения потребности в инсулине.
- Недостаточная доза инсулина или пропуск инъекции инсулина (или приема таблетированных сахароснижающих средств).
- Самовольная отмена сахароснижающей терапии.
- Нарушение техники введения инсулина.
- Присоединение других заболеваний (инфекции, травма, операции, беременность, инфаркт миокарда, инсульт, стресс и др.).
- Нарушения в диете (слишком большое количество углеводов).
- Физическая нагрузка при высокой гликемии.
- Злоупотребление алкоголем.
- Недостаточное проведение самоконтроля обмена веществ.
- Прием некоторых лекарственных препаратов (кортикостероиды, оральные контрацептивы, тиреоидные гормоны, кальцитонин, салуретики, этакриновая кислота, ацетазоламид, b -блокаторы, дилтиазем, адреналин, добутамин, диазоксид, никотиновая кислота, изониазид, аспарагиназа, циклофосфамид, дифенин, морфин, лития карбонат и др.).
Часто этиология ДКА остается неизвестной. Следует помнить, что до 25% случаев ДКА отмечается у пациентов с вновь выявленным сахарным диабетом.
Клиническая картина и классификация
Различают три стадии диабетического кетоацидоза (табл. 1):
1. Умеренный кетоацидоз.
2. Прекома, или декомпенсированный кетоацидоз.
Осложнения кетоацидотической комы – тромбозы глубоких вен, легочная эмболия, артериальные тромбозы (инфаркт миокарда, инфаркт мозга, некрозы), аспирационная пневмония, отек мозга, отек легких, инфекции, редко – ЖКК и ишемический колит, эрозивный гастрит, поздняя гипогликемия. Отмечается тяжелая дыхательная недостаточность, олигурия и почечная недостаточность. Осложнения терапии – отек мозга и легких, гипогликемия, гипокалиемия, гипонатриемия, гипофосфатемия.
1. Особенность ДКА – постепенное развитие, обычно на протяжении нескольких суток.
2. Наличие симптомов кетоацидоза (запах ацетона в выдыхаемом воздухе, дыхание Куссмауля, тошнота, рвота, анорексия, боли в животе).
3. Наличие симптомов дегидратации (снижение тургора тканей, тонуса глазных яблок, мышечного тонуса, сухожильных рефлексов, температуры тела и АД).
Следует помнить, что при СД 2 типа всегда надо искать интеркуррентное заболевание, как причину декомпенсации СД.
Перечень вопросов, обязательных при диагностике ДКА на догоспитальном этапе:
– страдает ли пациент сахарным диабетом?
– была ли ДКА в анамнезе?
– получает ли пациент сахароснижающую терапию, какую, последний прием препарата?
– когда был последний прием пищи или неадекватный прием пищи или ее пропуск?
– была ли слишком тяжелая физическая нагрузка или прием алкоголя?
– какие недавно перенесенные заболевания предшествовали коме (инфекционные заболевания)?
– Была ли полиурия, полидипсия и слабость?
Возможные ошибки терапии и диагностики на догоспитальном этапе:
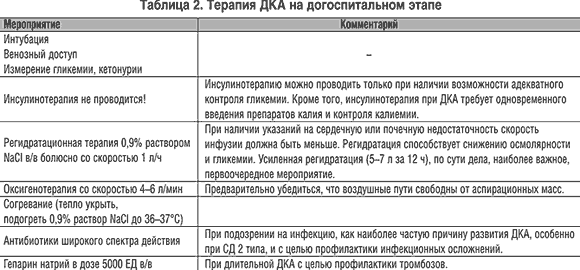
1. Инсулинотерапия на догоспитальном этапе без возможности определения уровня гликемии и ее контроля.
2. Акцент в лечении на интенсивную инсулинотерапию при отсутствии эффективной регидратации.
3. Введение недостаточного объема жидкостей.
4. Введение гипотонических растворов, особенно в начале лечения. Это может привести к отеку головного мозга и к внутрисосудистому гемолизу.
5. Применение форсированного диуреза вместо регидратации. Применение диуретиков одновременно с введением жидкостей только замедлит восстановление водного баланса, а при гиперосмолярной коме назначение мочегонных средств категорически противопаказано.
6. Начало терапии с введения бикарбоната натрия может привести к смерти больного. Доказано, что адекватная инсулинотерапия в большинстве случаев помогает устранить ацидоз. Коррекция ацидоза бикарбонатом натрия сопряжена с исключительно большим риском осложнений. Введение щелочей усиливает гипокалиемию, нарушает диссоциацию оксигемоглобина; углекислота, образующаяся при введении бикарбоната, усиливает внутриклеточный ацидоз (хотя рН крови при этом может повышаться); парадоксальный ацидоз наблюдается и в спинномозговой жидкости, что может способствовать отеку мозга; не исключено развитие «рикошетного» алкалоза. Быстрое введение бикарбоната натрия (струйное) может вызвать смерть в результате быстрого развития гипокалиемии.
7. Введение раствора бикарбоната натрия без дополнительного введения препаратов калия, что обусловливает резко выраженную гипокалиемию, которая и становится причиной смерти больных.
8. Отмена или неназначение инсулина при ДКА больному, который не в состоянии принимать пищу.
9. Подкожное введение инсулина больным в диабетической коме, у которых всасывание инсулина нарушено вследствие нарушения микроциркуляции.
10. Внутривенно струйное введение инсулина. Период полураспада инсулина при внутривенном введении составляет 3–5 мин, и лишь первые 15–20 мин концентрация его в крови поддерживается на достаточном уровне, и поэтому такой путь введения неэффективен.
11. 3–4–х–кратное назначение инсулина короткого действия (ИКД) подкожно (на начальных этапах ДКА, когда состояние средней тяжести и нет потери сознания, возможно назначение инсулина подкожно). Эффективная продолжительность действия ИКД составляет 4–5 ч, особенно в условиях кетоацидоза. Поэтому ИКД надо назначать не менее 5–6 раз в сутки без ночного перерыва.
12. Применение для борьбы с коллапсом симпатотонических препаратов. Они, во–первых, являются контринсулиновыми гормонами и, во–вторых, у больных диабетом их стимулирующее влияние на секрецию глюкагона выражено значительно сильнее, чем у здоровых лиц.
13. Неправильная диагностика ДКА. При ДКА нередко встречается так называемый «диабетический псевдоперитонит», который симулирует симптомы «острого живота» – напряжение и болезненность брюшной стенки, уменьшение или исчезновение перистальтических шумов, иногда повышение сывороточной амилазы. Одновременное обнаружение лейкоцитоза может навести на ошибочный диагноз и больной попадает в инфекционное («кишечная инфекция») или хирургическое («острый живот») отделения. Во всех случаях «острого живота» или диспепсических явлений у больного сахарным диабетом необходимо определение гликемии и ке тонурии.
14. Неизмерение гликемии любому больному, находящемуся в бессознательном состоянии, нередко приводит к постановке ошибочных диагнозов – «нарушение мозгового кровообращения», «кома неясной этиологии», в то время как у пациента имеется острая диабетическая декомпенсация обмена веществ.
Терапия на догоспитальном этапе представлена в таблице 2.
Гиперосмолярная кетоацидотическая кома
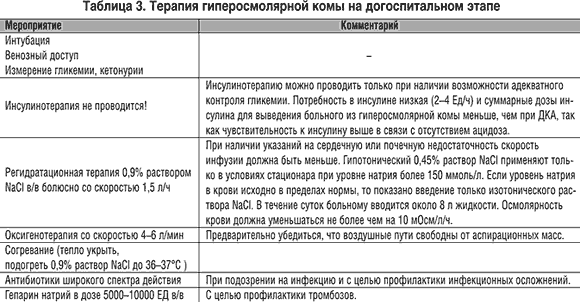
Гиперосмолярная кетоацидотическая кома характеризуется выраженной дегидратацией, значительной гипергликемией (часто выше 33 ммоль/л), гиперосмолярностью (более 340 мосм/л), гипернатриемией выше 150 ммоль/л, отличающееся отсутствием кетоацидоза (максимальная кетонурия (+)). Чаще развивается у пожилых больных СД 2 типа. Встречается в 10 раз реже, чем ДКА. Характеризуется более высокой летальностью (15–60%). Причина развития гиперосмолярной комы – относительный дефицит инсулина и факторы, сопровождающиеся дегидратацией.
Гиперосмолярная кетоацидотическая кома характеризуется выраженной дегидратацией, значительной гипергликемией (часто выше 33 ммоль/л), гиперосмолярностью (более 340 мосм/л), гипернатриемией выше 150 ммоль/л, отличающееся отсутствием кетоацидоза (максимальная кетонурия (+)). Чаще развивается у пожилых больных СД 2 типа. Встречается в 10 раз реже, чем ДКА. Характеризуется более высокой летальностью (15–60%). Причина развития гиперосмолярной комы – относительный дефицит инсулина и факторы, сопровождающиеся дегидратацией.
- недостаточная доза инсулина или пропуск иньекции инсулина (или приема таблетированных сахароснижающих средств);
- самовольная отмена сахароснижающей терапии;
- нарушение техники введения инсулина;
- присоединение других заболеваний (инфекции, острый панкреатит, травма, операции, беременность, инфаркт миокарда, инсульт, стресс и др.);
- нарушения в диете (слишком большое количество углеводов);
- прием некоторых лекарственных препаратов (диуретики, кортикостероиды, b -блокаторы и др.);
- охлаждение;
- невозможность утолить жажду;
- ожоги;
- рвота или диарея;
- гемодиализ или перитонеальный диализ.
Следует помнить, что одна треть пациентов с гиперосмолярной комой не имеет предшествующего диагноза сахарного диабета.
Нарастающая в течение нескольких дней или недель сильная жажда, полиурия, выраженная дегидратация, артериальная гипотония, тахикардия, фокальные или генерализованные судороги. Если при ДКА расстройства функции ЦНС и периферической нервной системы протекают по типу постепенного угасания сознания и угнетения сухожильных рефлексов, то гиперосмолярная кома сопровождается разнообразными психическими и неврологическими нарушениями. Кроме сопорозного состояния, также нередко отмечаемого при гиперосмолярной коме, психические нарушения часто протекают по типу делирия, острого галлюцинаторного психоза, катотонического синдрома. Неврологические нарушения проявляются очаговой неврологической симптоматикой (афазией, гемипарезом, тетрапарезом, полиморфными сенсорными нарушениями, патологическими сухожильными рефлексами и т. д.).
1. Развивается более медленно (в течение 5–14 дней), чем ДКА.
Более выраженная дегидратация (снижение тургора тканей, тонуса глазных яблок, мышечного тонуса, сухожильных рефлексов, температуры тела и АД).
2. Часто полиморфная неврологическая симптоматика, исчезающая при купировании гиперосмолярной комы.
3. Отсутствие кетоацидоза (запаха ацетона в выдыхаемом воздухе, отсутствие дыхания Куссмауля, тошноты, рвоты, анорексии, болей в животе).
4. Отсутствие или невыраженная кетонурия.
5. Раньше возникает анурия и азотемия.
6. Пожилой и старческий возраст.
Среди возможных ошибок в терапии и диагностике выделяются:
1. Введение гипотонических растворов на догоспитальном этапе.
2. Длительное введение гипотонических растворов.
3. Гиперосмолярный синдром нередко ошибочно расценивается, как реактивный психоз, цереброваскулярный пароксизм или другое острое психическое или неврологическое заболевание.
Терапия рассмотрена в таблице 3.
Гипогликемическая кома развивается вследствие резкого снижения уровня глюкозы в крови (ниже 3–3,5 ммоль/л) и выраженного энергетического дефицита в головном мозге.
Гипогликемическая кома развивается вследствие резкого снижения уровня глюкозы в крови (ниже 3–3,5 ммоль/л) и выраженного энергетического дефицита в головном мозге.
– пропуск или неадекватный прием пищи
– повышенная физическая нагрузка
– избыточный прием алкоголя
– прием лекарственных средств ( b -блокаторы, салицилаты, сульфаниламиды, фенилбутазон, анаболические стероиды, препараты кальция, тетрациклин, литий карбонат, пиридоксин, ингибиторы MAO, клофибрат).
Симптомы гипогликемии делятся на ранние (холодный пот, особенно на лбу, бледность кожи, сильный приступообразный голод, дрожь в руках, раздражительность, слабость, головная боль, головокружение, онемение губ), промежуточные (неадекватное поведение, агрессивность, сердцебиение, плохая координация движений, двоение в глазах, спутанность сознания) и поздние (потеря сознания, судороги).
1. Внезапное развитие, обычно на протяжении нескольких минут, реже часов.
2. Наличие характерных симптомов гипогликемии.
3. Гликемия ниже 3–3,5 ммоль/л.
Следует помнить, что отсутствие симптомов не исключает гипогликемии и у пациентов с сахарным диабетом симптомы гипогликемии могут быть при нормальной концентрации глюкозы в крови.
Стандартные вопросы врача на догоспитальном этапе:
– страдает ли пациент сахарным диабетом, его продолжительность;
– получает ли сахароснижающую терапию (какую, последний прием препарата);
– неадекватный прием пищи или ее пропуск, последний прием пищи;
– любые эпизоды гипогликемии в прошлом;
– слишком тяжелая физическая нагрузка;
– прием чрезмерного количества алкоголя.
Следует помнить – самой частой причиной потери сознания при сахарном диабете 1 типа является тяжелая гипогликемия.
После выведения больного из гипогликемической комы рекомендуется применять средства, улучшающие микроциркуляцию и метаболизм в клетках головного мозга в течение 3–6 недель. Повторные гипогликемии могут привести к поражению головного мозга.
Возможные ошибки диагностики и терапии:
1. Попытка ввести углевод–содержащие продукты (сахар и т.п.) в ротовую полость пациенту без сознания. Это часто приводит к аспирации и к асфиксии.
2. Применение для купирования гипогликемии непригодных для этого продуктов (хлеб, шоколад и т.п.). Эти продукты не обладают достаточным сахароповышающим действием или повышают сахар крови, но слишком медленно.
3. Неправильная диагностика гипогликемии. Часть симптомов гипогликемии может имитировать эпилептический припадок, инсульт, «вегетативный криз» и др. У больного, получающего сахароснижающую терапию, практически при любом неясном пароксизмальном состоянии целесообразно экстренно определить сахар крови. При отсутствии возможности определения уровня гликемии или относительно медленном выполнении этого анализа экспресс–лабораториями (30–40 мин), при обоснованном подозрении на гипогликемию ее купирование следует начинать сразу же, еще до получения ответа лаборатории.
4. Часто не учитывают опасность рецидива после выведения из тяжелой гипогликемии. При передозировке препаратов инсулина продленного действия и препаратов сульфонилмочевины гипогликемия может повториться и поэтому больной требует интенсивного наблюдения, контроля уровня гликемии и при необходимости ее коррекции в течение нескольких суток.
Терапия гипогликемической комы представлена в таблице 4. Дифференциально–диагностические критерии коматозных состояний при СД представлены в таблице 5.
У пациентов, находящихся в коматозном состоянии неизвестного генеза, всегда необходимо исследовать гликемию. Если достоверно известно, что у пациента сахарный диабет и в то же время трудно дифференцировать гипо– или гипергликемический генез коматозного состояния, рекомендуется внутривенно струйное введение глюкозы в дозе 20–40–60 мл 40% раствора в целях дифференциальной диагностики и оказания экстренной помощи при гипогликемической коме. В случае гипогликемии это значительно улучшит симптоматику и таким образом позволит дифференцировать эти два состояния. В случае гипергликемической комы такое количество глюкозы на состоянии пациента практически не скажется.
У пациентов, находящихся в коматозном состоянии неизвестного генеза, всегда необходимо исследовать гликемию. Если достоверно известно, что у пациента сахарный диабет и в то же время трудно дифференцировать гипо– или гипергликемический генез коматозного состояния, рекомендуется внутривенно струйное введение глюкозы в дозе 20–40–60 мл 40% раствора в целях дифференциальной диагностики и оказания экстренной помощи при гипогликемической коме. В случае гипогликемии это значительно улучшит симптоматику и таким образом позволит дифференцировать эти два состояния. В случае гипергликемической комы такое количество глюкозы на состоянии пациента практически не скажется.
Во всех случаях, когда невозможно измерение гликемии немедленно эмпирически надо ввести высококонцентрированную глюкозу. Эстренно некупированная гипогликемия может быть смертельна.
Базисными препаратами для пациентов в коме при отсутствии возможности уточнения диагноза и скорой госпитализации считаются тиамин 100 мг в/в, глюкоза 40% 60 мл и налоксон 0,4–2 мг в/в. Эта комбинация эффективна и безопасна во многих случаях.
Источник