Запоры во время беременности: чем они опасны и как с ними бороться
Для каждой женщины наступление беременности – это яркое и незабываемое событие, полное положительных моментов. Однако на протяжении счастливого периода ее жизни часто приходится сталкиваться и с некоторыми неприятностями. Одним из подобных «сюрпризов» является запор.
Симптомы и причины запоров
Организм каждого человека индивидуален, как и протекающие в нем процессы, поэтому для кого-то считается нормой опорожнение кишечника 2–3 раза в день, а другой ощущает себя комфортно, если дефекация происходит раз в 2 дня. Конечно, запоры встречаются у многих людей, но беременные женщины намного чаще страдают по этой причине. Главные признаки нарушения дефекации:
- Снижение частоты дефекаций.
- Уменьшение количества кала.
- Изменение состояния кала (появление сухости и твердости).
- После посещения туалета ощущение неполного опорожнения кишечника.
Совсем необязательно, что у будущей мамы должны проявляться все эти признаки, вполне достаточно и некоторых из них.
У женщины, вынашивающей ребенка, проблемы со стулом могут возникать по различным причинам:
- Повышение уровня прогестерона в организме. Этот гормон снижает тонус мускулатуру кишечника, в результате чего нарушается его перистальтика и возникает гипотония.
- Еще одним фактором, затрудняющим дефекацию на ранних сроках беременности, может быть дефицит таких полезных микроэлементов, как железо и кальций. Они необходимы женщинам в положении, поэтому врачи иногда специально выписывают препараты, содержащие эти вещества.
- Другим поводом для запоров служит недостаточно подвижный образ жизни. В частности, бывают ситуации, когда существует угроза выкидыша и приходится соблюдать постельный режим.
- Во время беременности важно соблюдать специальную диету и следить за достаточным количеством жидкости. При отсутствии противопоказаний ежедневная норма жидкости составляет 30 мл на 1 кг веса.
- Запоры во время беременности могут возникать из-за болезней анальной области (трещина заднего прохода или геморрой).
- Женский организм в период беременности не обходится без стрессов, которые возникают на почве физиологической перестройки, страхов (боязнь родов), различных перемен в образе жизни (грудное вскармливание, предстоящие бессонные ночи и др.). Подобные переживания могут отрицательно повлиять на частоту дефекаций.
Многим женщинам во время беременности приходится сталкиваться с замедленным и затрудненным опорожнением кишечника. Такое явление может случиться во время вынашивания ребенка, как на раннем сроке, так и в третьем триместре. Как показывает практика, подобная неприятность не проходит бесследно ни для будущей мамы, ни для еще не родившегося малыша.
- Из-за сложностей, связанных с нарушением работы кишечника, в организме будущей мамы начинают задерживаться вредные вещества, образующиеся в результате распада пищи. Не находя выхода вместе с калом, они всасываются в кровь через стенки кишечника. Токсичные вещества, накапливающиеся в организме матери, также отрицательным образом сказываются на развитии плода.
- Запоры нередко могут вызывать массу дискомфортных ощущений: тяжесть в животе, боль и, как следствие, нежелательные переживания и расстройства.
- Большинство женщин, находящихся в положении, задаются вопросом, можно ли тужиться при запорах. В период вынашивания ребенка потуги не желательны. Исключение составляют лишь те случаи, когда женщине приходится тужиться не сильно и редко, поскольку это не вызовет серьезных проблем. В то время как постоянные запоры сопровождаются напряжением мышц живота и грозят возникновением геморроя или выкидыша.
- Застойные процессы в кишечнике чреваты такими осложнениями, как проктосигмоидит (воспаление прямой и сигмовидной кишки), вторичный колит, парапроктит (воспаление околопрямокишечной клетчатки), трещина заднего прохода.
Как наладить работу кишечника с помощью питания
Не каждая женщина знает, что существуют определенные продукты от запора, которые необходимо включать в рацион во время беременности. Опорожнению кишечника способствуют:
- Сырые овощи и фрукты.
- Черный хлеб и хлеб, содержащий отруби.
- Сухофрукты (особенно чернослив).
- Гречневая, овсяная, ячневая крупы.
- Мясо с большим количеством соединительной ткани.
Кроме того, некоторые продукты, употребление которых является причиной запоров и вздутия живота, следует исключить или ограничить. Это еда, богатая пищевыми волокнами.
- Придется отказаться от блюд из шпината, щавеля, капусты, бобов, которые вызывают повышенное газообразование.
- Из своего рациона следует по возможности исключить некоторые протертые блюда, манную и рисовую каши, слизистые супы.
- На время беременности рекомендуется вычеркнуть из меню какао и крепкий черный чай, поскольку они препятствуют опорожнению кишечника.
- Необходимое количество жидкости составляет минимум 1,5–2 литра в день. Этот объем может включать в себя простую воду, соки, кисломолочные продукты. Однако в том случае, если есть противопоказания (болезни сердца, отеки), следует придерживаться рекомендаций врача.
Избавление от запоров
Неудивительно, что женщинам во время беременности нежелательно принимать какие-либо лекарственные препараты. То же самое касается и слабительных средств, предлагаемых аптеками, поскольку они могут отрицательно сказаться на развитии плода, здоровье будущей мамы и стать причиной выкидыша. Лекарство для лечения запоров может назначить только врач и то при наличии серьезных показаний. Самолечение в данном случае запрещено, потому что неизвестно, как отразится действие того или иного слабительного средства. Практически все без исключения медицинские лекарства от запора во время беременности противопоказаны. И это не случайно. Состав большинства препаратов раздражает рецепторы толстой кишки, что способствует усилению ее перистальтики и может стать причиной повышения тонуса матки и ее сокращения. А впоследствии это грозит нежелательным прерыванием беременности (выкидышем).
Одним из наиболее безопасных средств от запора являются глицериновые свечи, которые может назначить врач. Они мягко действуют на прямую кишку, не вызывая опасений за повышение тонуса матки.
Самыми безопасными в борьбе с запорами считаются народные методы. Их и можно использовать во время беременности.
- Отвар из чернослива, свеклы и геркулеса – один из самых действенных рецептов от проблем с задержкой стула. Чтобы его приготовить понадобится: 100 г промытых сухофруктов, 100 г геркулесовых хлопьев и 100 г свеклы. Ингредиенты кладут в кастрюлю и заливают 2 л воды, после чего кипятят на маленьком огне в течение часа. Получившийся отвар нужно процедить, остудить и поставить в холодильник. Принимать перед сном по 1 стакану.
- Еще одно вкусное «лекарство» от запоров, которое не представляет опасности для будущих мам, смесь из чернослива, кураги с изюмом и медом. Для приготовления этой смеси понадобятся прокрученные через мясорубку сухофрукты (по 100 г), которые смешивают с 2 ст. л. меда. Это средство лучше всего употреблять перед сном по 2 ч. л., запивая теплой водой.
- Однако не все народные средства безопасны. При беременности запрещены, например, следующие отвары и настои растений: листья сенны, ревеня, кора крушины, плоды жостера.
Образ жизни во время беременности
Подводя итоги, следует отметить, что во время беременности можно избежать запоров, если соблюдать ряд профилактических мер.
- Питание. В рацион должны входить продукты, богатые клетчаткой, которая улучшает процесс пищеварения. В ежедневном меню должны присутствовать жидкие блюда.
- Из рациона следует исключить продукты, способствующие возникновению запоров, а также соленые продукты, потому что они ведут к задержке жидкости в организме и образованию отеков.
- Питьевой режим. Его не нужно бояться, вода необходима для нормального опорожнения кишечника.
- Профилактикой запоров является физическая активность (прогулки на свежем воздухе, ходьба).
- Если проблемы с запорами все-таки не удалось избежать, не нужно откладывать визит к врачу. Специалист посоветует наиболее безопасное средство от запоров и объяснит, как его принимать.
Источник: Софья Милованова, журналист
Источник
Первая помощь при атонии кишечника у беременной
Проблема охраны здоровья матери и ребенка остается одной из самых важных для современного здравоохранения. Всем известно, что на сегодняшний день замечена тенденция к росту экстрагенитальной патологии у беременных, в том числе хирургической. Острая кишечная непроходимость (ОКН) относится одним из опаснейших экстрагенитальных заболеваний [1].
Цель: изучить зарубежную и отечественную литературу, отражающую взгляды современных учёных и практикующих врачей о проблеме острой кишечной непроходимости при беременности, в особенности патогенетические основы данного заболевания, факторы риска его развития, возможные осложнения, а также тактику лечения таких пациенток.
1. Литературный обзор отечественных и зарубежных источников, отражающих актуальную проблему ОКН при беременности;
2. Проанализировать тему патогенеза ОКН у беременных;
3. Изучить основные факторы риска развития данной патологии и возможные осложнения;
4. Собрать информацию о современных методах диагностики и лечения ОКН при беременности;
5. Обобщить полученные результаты и сделать выводы.
В представленной работе отражены результаты обзора отечественной и зарубежной литературы по теме ОКН при беременности.
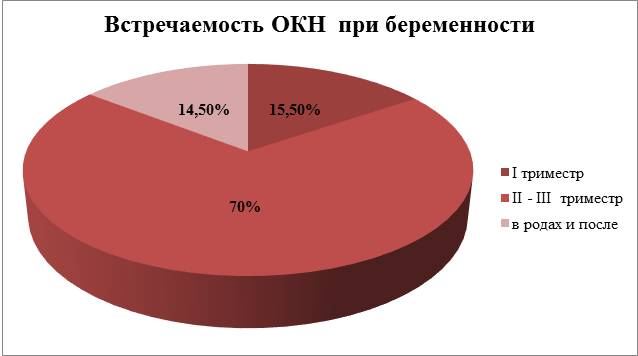
ОКН — это понятие, объединяющее ряд заболеваний, для которых характерно нарушение проходимости просвета кишечника. Частота заболевания в период беременности — 1:40 000 — 1:50 000 родов, при этом материнская смертность достигает 35–50 %, а мертворождаемость – 60–75 %. У 70% беременных данную патологию выявляют во II – III триместрах, реже – в I триместре (15,5 %); значительно реже – в родах и послеродовом
По морфофункциональному критерию ОКН различают динамическую и механическую. Динамическая ОКН встречается у 3 – 15% пациентов и подразделяется на спастическую (возникает в результате усиления моторной функции кишечника под воздействием лекарственных препаратов) и паралитическую (как следствие перитонита, после операции кесарева сечения, либо в результате понижения тонуса кишечника во время беременности из — за гиперпродукции гестагенов). Механическая ОКН встречается у 85 – 97% пациентов с кишечной непроходимостью и подразделяется на обтурационную (возникает в результате сдавления опухолью кишки, глистной инвазии, вследствие желчнокаменной болезни, при копростазе, обтурации кишки инородным телом) и странгуляционную (вызвана заворотами, перегибами кишечника, внутренним ущемлением или петлеобразованием), а также смешанные формы. У беременных пациенток наиболее распространенной формой ОКН является странгуляционная. Возникает она, в основном, из — за повышенной перистальтики кишечника и спаечной болезни брюшной полости.
По уровню обструкции классифицируют тонкокишечную непроходимость, которая может быть высокой и низкой, а также толстокишечную [1,3].
Развитию заболевания способствуют физиологические изменения, происходящие в организме беременной женщины. Начиная примерно с IV месяца, матка поднимается выше малого таза и со временем занимает почти всю брюшную полость. Увеличение размера матки обусловлено несколькими факторами: гипертрофия и гиперплазия ее волокон, возрастание количества околоплодных вод, собственно рост плода. Все это способствует повышению внутрибрюшного давления, смещению тонкого кишечника и поперечно — ободочной кишки кверху, в результате чего возникает риск сдавления кишечных петель, образования запоров, узлообразования [3].
Если посмотреть с другой стороны, в конце беременности происходит опускание головки плода в малый таз, излитие околоплодных вод, что приводит к уменьшению объема матки. После родов еще быстрее уменьшается объем матки, а также быстрое меняется внутрибрюшное давление. Такие интенсивные изменения приводят к спонтанному перемещению тонкого кишечника, повышению подвижности кишечных петель, провоцируя развивитие странгуляционной кишечной непроходимости [4].
Немало важную роль в формировании ОКН играет нарушение кинетики кишечника в ходе беременности. Значительно повышается выработка прогестерона, играющего важную роль поддержании нормального течения беременности [4]. Он оказывает расслабляющее действие на мускулатуру матки, мочевыводящие пути, а также желудочно – кишечного тракта, способствуя понижению двигательной активности кишечника [2].
Со II триместра беременности начинаются изменения топографо — анатомических свойств матки. Она постепенно увеличивается в размерах и сдавливает органы брюшной полости. В результате этого возможно нарушение кровообращения (венозный застой в сосудах малого таза), что ухудшает деятельность желудочно – кишечного тракта: перистальтика становится вялой, увеличиваются процессы брожения и метеоризма [1, 4].
Ухудшение автоматической ритмической деятельности кишечника у беременных объясняется повышением порога возбудимости его рецепторов к биологически активным веществам. Простагландины влияют на тонус гладкой мускулатуры, стимулируя деятельность кишечника. Но при беременности он становится толерантным к обычным физиологическим раздражителям [3]. Это логично, ведь у кишечника и матки общая иннервация, поэтому любое чрезмерное повышение перистальтики желудочно – кишечного такта могло бы активировать сократительную деятельность матки и тем самым вызвать угрозу прерывания беременности. Нарушение моторной функции кишечника нередко определяется психогенными факторами. По данным М.М. Шехтмана, почти у всех беременных, жалующихся на запоры, отмечаются явления невроза: тревога, эмоциональная лабильность, необоснованные страхи. Существуют и другие факторы риска возникновения ОКН: хронические воспалительные процессы, образование спаек, сращений, а также осложненное течение послеоперационного периода в прошлом [5].
Диагностика ОКН у беременных (особенно в конце беременности) представляет собой определенные сложности. Обследование затруднено из — за крупных размеров матки, которая заняла почти всю брюшную полость, поэтому симптомы ОКН появляются достаточно поздно. Болевой симптом (даже при странгуляционной форме ОНК) не всегда носит выраженный характер. Другие симптомы, как правило, также могут быть размыты. Характерными симптомами ОКН при беременности являются: ранняя многократная рвота, тахикардия, понижение АД, сухой и обложенный язык, возможно, незначительное повышение температуры тела [5]. Кроме того, у беременных нередко отмечается сниженный иммунный ответ организма на возникновение воспалительного процесса. Это обусловлено состоянием физиологической иммуносупрессии и недостаточностью полимодальной активности мононуклеарно — фагоцитарной системы клеток. Результаты лабораторных исследований не всегда помогают в постановке правильного диагноза [1].
Главная проблема заболеваний у беременных заключается в том, что существует огромный риск развития различных осложнений, а возможности диагностичеких мероприятий резко ограничены из — за значительной обременительности одних или наличия противопоказаний для других. Именно поэтому врачу необходимо качественно собрать анамнез, который чаще всего является ключом к правильному диагнозу. Необходимо всегда помнить, что от точности и своевременности постановки верного диагноза зависит не только жизнь женщины, но и ее будущего ребенка.
Важную роль в диагностике ОКН играют дополнительные методы исследования. Распространенные применение рентгенологических методов диагностики при беременности ограничено из — за его негативного влияния на плод. Допустимо использование обзорной рентгенографиии только при крайней необходимости, например, при подозрении на ОКН у беременных при сроке гестации более 13 недель [5]. Достаточно целесообразно было бы проведение диагностики у беременных начинать с комплексного УЗИ, позволяющего выявить косвенные признаки ОКН в 88,5% наблюдений. Преимущество этого метода неоспоримо, ведь УЗИ предоставляет возможность его многократного и безопасного применения с целью наблюдения за динамикой клинической картины ОКН и оценки состояния плода. В настоящее время уже созданы и активно используются следующие УЗ — критерии ОКН: наличие симптома внутрипросветного депонирования жидкости с анэхогенными включениями, визуализация складок и грубый рельеф слизистой кишечника, утолщение стенки тонкой кишки более 4 мм, увеличение диаметра кишки свыше 2–3 см, маятникообразный характер перистальтики или вовсе отсутствие перистальтики, наличие выпота в брюшной полости [4].
Также в изученной литературе были обнаружены работы по анализу значений внутрибрюшного давления у пациентов с острой хирургической патологией. Степень внутрибрюшная гипертензия отражает тяжесть заболевания, поэтому определение ее показателей способствует диагностике и выборе лечебной тактики при ОКН. Исследования, к сожалению, не проводились на беременных, поэтому пока данный метод исследования не нашел своего применения в случае ОКН при беременности.
ОКН у беременных необходимо дифференцировать с самопроизвольным абортом, преждевременными родами, перекрутом ножки кисты яичника, острым холециститом, перитонитом, разрывом матки, парезом кишечника, острым аппендицитом, а также с разрывом паренхиматозных органов с внутрибрюшным кровотечением. В случаях возникновения затруднений дифференциальной диагностики у беременных возможно использование мониторинговой лапароскопии при сроках гестации до 24 недель. При этом важно помнить, что проведение лапароскопии при беременности сопряжено с техническими сложностями из — за больших размеров матки, опасностью ее повреждения, неудобствами осмотра брюшной полости и риском осложнений после вмешательства [1].
Лечение беременных пациенток с ОКН следует проводить как хирургам, так акушерам — гинекологам, с выполнением определенного плана врачебной тактики на фоне пролонгирования беременности. Начинать стоит с консервативного лечения, проводимого вместе с диагностическими мероприятиями. Сначала выполняются назогастральная интубация, а затем устранение пареза кишечника (паранефральная блокада, эпидуральная анестезия) одновременно с дезинтоксикационной терапией в объеме до 3–4 л/сутки. При отсутствии результата консервативного лечения в течение 2-х часов необходимо оперативное вмешательство [5]. Главная задача цель хирургического лечения – устранение причины ОКН и восстановление нормального функционирования кишечника. Оперировать пациенток можно в условиях акушерского отделения, начиная с 28 недель беременности. На ранних сроках они могут находиться в хирургическом стационаре.
В результате ОКН возрастает степень интоксикации организма матери, что соответственно негативно влияет на состояние плода, поэтому необходимо срочно выбрать акушерскую тактику [3]. В соответствии с современными рекомендациями, прерывание беременности необходимо лишь при динамической непроходимости, возникшей в результате самой беременностью. В любых других ситуациях не рекомендуются операции на матке из — за высокой вероятности инфицирования. В случае обоснованной необходимости опорожнения матки или экстренного родоразрешения проводят операцию кесарева сечения. При осложнении ОКН перитонитом выполняется экстирпация матки [5].
После оперативного вмешательства немало важно выполнить некоторые манипуляции: непрерывную аспирацию содержимого кишечника, устранение дефицита белков, электролитов, крови, витаминов и жидкости, нормализацию кислотно – основного состояния. Также необходимо назначить пациентке антигистаминные и кардиотонические препараты, глюкозу с инсулином, панангин, антибиотики широкого спектра действия и осуществить профилактику агрегации форменных элементов крови при помощи реополиглюкина и гепарина [1].
Таким образом, проведенный анализ зарубежной и отечественной литературы показал, что в патогенезе ОКН у беременных главными факторами являются сама беременность, а также длительно игнорируемые воспалительные процессы, образование спаек, сращений, осложненное течение послеоперационного периода в прошлом. Для диагностики ОКН при беременности важно качественно собрать анамнез и провести, а потом уже использовать дополнительные методы исследования (рентгенография, УЗИ, мониторинговая лапароскопия и др.). Формирование группы риска беременных по развитию ОКН, наблюдение за ними и проведение профилактических мероприятий с ранних сроков, нацеленных на устранение нарушений моторики кишечника, смогут предотвратить заболевания в более поздние сроки беременности.
Источник