- Первая помощь при аллергии
- Как справиться с легкими симптомами аллергии?
- При каких симптомах нужно сразу вызывать «Скорую помощь»?
- 4. Первая медицинская помощь при аллергических реакциях.
- 5. Первая медицинская помощь при судорожных и истерических состояниях.
- Первая помощь при аллергических реакциях
- Оказание скорой медицинской помощи при острых аллергических заболеваниях
Первая помощь при аллергии
Аллергические реакции бывают разными. Одни сопровождаются легкими симптомами и довольно быстро проходят, как только прекращен контакт с аллергеном. В других случаях состояние человека ухудшается на глазах — тогда нужна немедленная помощь врача.
Из этой статьи вы узнаете, как можно справиться с симптомами аллергии самостоятельно, когда лучше сразу вызывать «неотложку».
Как справиться с легкими симптомами аллергии?
Распространенные формы аллергии — сенная лихорадка (поллиноз) и крапивница. Чаще всего они сопровождаются легкими симптомами, с которыми можно справиться самостоятельно.
Сенная лихорадка нередко напоминает простуду. Возникает насморк, покраснение глаз, чихание, кашель, реакции на коже, повышенная утомляемость, лихорадка. Крапивница получила свое название за то, что она сопровождается появлением на коже красных зудящих волдырей — как при ожоге крапивой.
Главное средство первой помощи при аллергии — антигистаминные препараты, такие как Супрастин, Диазолин, Кларитин, Телфаст и др. Многие аллергики хорошо знают об этих лекарствах и постоянно носят их с собой. При сильной заложенности носа применяют препараты, снимающие отек слизистой оболочки: Ксилометазолин, Оксиметазолин, Ксилен, Нафтизин и др. При возникновении покраснения и зуда в глазах, слезотечения можно использовать специальные противоаллергические капли для глаз. Снять раздражение на коже помогают холодные компрессы и мази с глюкокортикоидами (например, гидрокортизоновая мазь).
Состояние человека, у которого возникла аллергическая реакция, требует повышенного внимания. При нарастании симптомов нужно немедленно вызвать врача.
При каких симптомах нужно сразу вызывать «Скорую помощь»?
Аллергические реакции могут протекать и в тяжелой форме. Наиболее опасны такие состояния, как удушье, возникающее в результате отека дыхательных путей. А также анафилаксия — сильная аллергическая реакция, сопровождающаяся нарушением дыхания, падением артериального давления, развитием шока.
Поводом для вызова врача должны стать следующие симптомы:
- затрудненное, свистящее дыхание;
- охриплость голоса, проблемы с речью;
- отек губ, языка;
- тошнота, рвота, боли в животе;
- частый слабый пульс;
- головокружение, возбуждение, тревога;
- потеря сознания.
Если у человека прежде случались тяжелые аллергические реакции, «Скорую помощь» нужно вызвать в любом случае, даже если на этот раз симптомы выражены слабо. Есть риск, что в любой момент состояние резко ухудшится.
Источник
4. Первая медицинская помощь при аллергических реакциях.
Причины и признаки возникновения аллергических реакций. Термин аллергия введен в 1906 году и в переводе с греческого означает иное действие. Аллергическая реакция является извращенным ответом иммунной системы на контакт с безобидными на первый взгляд для организма веществами. Вещества, способные вызывать аллергию у человека называют аллергенами. Аллергенами могут быть самые различные вещества: пищевые продукты, пыльца растений, яд насекомых, лекарства и т.п. При первичном контакте с аллергеном у человека предрасположенного к аллергическим заболеваниям вырабатываются антитела. При повторном контакте с этим же аллергеном в организме образуются иммунные комплексы, оказывающие повреждающее воздействие на клетки, что приводит к выбросу в кровь биологически активных веществ, в первую очередь, гистамина. Гистамин вызывает расширение кровеносных капилляров, сокращение гладких мышц, увеличение секреции слизи слизистыми оболочкам, возбуждение нервных клеток.
Это приводит к возникновению следующих признаков аллергических реакций: высыпанию по типу крапивницы с зудом и жжением, насморку с обильным отделяемым и конъюнктивитом (сенная лихорадка). В более тяжелых случаях возникает отек лица и слизистых оболочек рта, губ и языка (отек Квинке), бронхоспазм (приступ бронхиальной астмы), анафилактический шок. При развитии приступа бронхиальной астмы появляется одышка, приступообразный кашель, сухие, свистящие хрипы, слышимые на расстоянии, удушье. Анафилактический шок – крайне тяжелое проявление аллергической реакции, возникающее в первые минуты после поступления в организм аллергена. Сопровождается острой сердечно-сосудистой и дыхательной недостаточностью. Смерть наступает от остановки сердца и дыхания.
Первая помощь при аллергической реакции
Если сознание сохранено.
1. Закапать капли от насморка (сосудосуживающие капли) в ранку от укуса насекомого или инъекции, можно в нос по 5–6 капель в каждую ноздрю.
2. Принять таблетку антигистаминного препарата (супрастин, тавегил, кларетин и т.п.).
3. Приложить холод к месту укуса насекомым или инъекции лекарственного препарата.
4. Обратиться к врачу.
При приступе бронхиальной астмы: полусидячее положение, горячие ручные и ножные ванны, горчичники на грудь, принять любой антиастматический препарат (выписанный ранее врачом) и таблетку супрастина.
При потере сознания.
1. Вызвать «скорую помощь».
2. Убедиться в наличии пульса на сонной артерии.
3. Повернуть пострадавшего на живот.
4. Закапать в нос капли от насморка.
5. Приложить холод к голове и к месту инъекции.
Если у пострадавшего нет признаков жизни, то необходимо срочно приступить к реанимации и вызвать «скорую помощь».
5. Первая медицинская помощь при судорожных и истерических состояниях.
Причины и признаки возникновения судорожных состояний.
Судороги – непроизвольные мышечные сокращения. Они могут возникать при неврологических и инфекционных заболеваниях, при некоторых отравлениях и нарушениях водно-солевого обмена.
Эпилепсия – в переводе с греческого – припадок, «падучая болезнь», заболевание, проявляющееся судорожными припадками.
Признаки эпилептического припадка:
1. Внезапная потеря сознания с характерным вскриком перед падением, без внешних провоцирующих причин. Иногда припадку предшествуют предвестники (аура) – неправильное восприятие предметов, слуховые и обонятельные галлюцинации. Аура длится несколько минут.
2. Судороги, которые охватывают мышцы конечностей, шеи, туловища. Голова сильно ударяется об пол, язык судорожно двигается взад и вперед.
3. Пенистые выделения изо рта, часто с примесью крови из-за прикушенного языка.
4. Широкие не реагирующие на свет зрачки при обязательном сохранении пульса на сонной артерии.
5. Непроизвольное мочеиспускание.
Припадок длится не более 5 минут, затем сознание постепенно проясняется и больной погружается в глубокий сон. После пробуждения он не помнит о случившемся. Во время припадка больной может скончаться от отека мозга, нарушения сердечной деятельности или паралича дыхания. Смерть может наступить также от травм несовместимых с жизнью – падение с высоты во время приступа, наезд автотранспорта, если приступ случился на проезжей части и т.д.
Первая медицинская помощь. Повернуть больного на бок и прижать его плечевой пояс к полу.
Подложить под голову сверток из одежды или подушку. Это предохранит от ушибов руки, ноги и голову больного, а также предотвратит западание языка, аспирацию (вдыхание) слюны и крови, если будет прикушен язык.
Внимание! Недопустимо прижимать к полу или поворачивать только голову больного.
Предохранение языка от прикуса. Если помощь оказывает один человек и у него нет помощника, то лучше этим не заниматься. Во-первых, от прикушенного языка еще никто не умирал. Во-вторых, об черенок металлической ложки может сломаться зуб, который станет инородным телом дыхательных путей. Если будет для этих целей использована деревянная палочка, то больной ее перегрызет и уже она станет инородным телом. Самое безопасное – воспользоваться носовым платком или любой тканью, сложенной в несколько слоев, и просунуть ее в угол рта между зубами, этого бывает достаточно.
После окончания припадка больного не будить и вызвать «скорую помощь».
Истерический припадок внешне очень похож на эпилептический, но существенно отличается от него. Самое главное отличие в том, что истерический припадок всегда возникает в присутствии зрителей и судороги рассчитаны на них. Во время припадка наблюдаются судорожные движения, смех, плач, выкрикивание отдельных слов, истерик выгибается дугой на полу (истерическая дуга), рвет на себе одежду, волосы, бьется об пол, но травм при этом не возникает. Сознание сохранено, зрачки реагируют на свет, пенистых выделений изо рта не бывает. Также не бывает прикуса языка и непроизвольного мочеиспускания. Припадок длится тем дольше, чем больше привлекает внимание окружающих. Для возникновения истерического припадка всегда существует какая-либо внешняя причина или желание добиться какого-то результата.
Истерический припадок развивается у лиц с ослабленной нервной системой под влиянием психической травмы и является защитной реакцией данного лица на ситуацию, которую он не в силах перенести. Поэтому рекомендации окружающих типа «возьми себя в руки» могут привести только к ухудшению состояния.
Симптомы: различные припадки, параличи, подергивания определенных групп мышц, нарушение чувствительности.
Первая медицинская помощь. 1. Удалить зрителей и не создавать вокруг него возбужденной обстановки. 2. Можно брызнуть в лицо холодной водой или неожиданно с грохотом уронить что-либо. 3. Не надо удерживать больного и пытаться его уговаривать. В таких условиях он быстрее успокаивается и приступ проходит. После прекращения судорог не наступает сна и состояния оглушенности. В спокойном состоянии проконсультировать больного у психиатра.
! Недопустимо уговаривать больного прекратить истерику; оскорблять больного, пытаться его связать; идти на поводу требований больного и выказывать сочувствие к его действиям.
Источник
Первая помощь при аллергических реакциях
Аллергические реакции возникают при попадании в организм человека аллергена: укусы насекомых, употребление в пищу продуктов, индивидуальная непереносимость лекарственных средств (вакцин) и т.п.
К аллергическим реакциям относятся такие заболевания как крапивница, ангионевротический отёк (отёк Квинке), анафилактический шок.
Крапивница – это аллергическая сыпь, которая проявляется высыпаниями на коже туловища, конечностей, иногда на ладонях и подошвах ног в виде волдырей и эритемы, сопровождающаяся характерным зудом.
Ангионевротический отёк (отёк Квинке) – это высыпания, подобные крапивнице, с более обширными участками отёка, захватывающие кожу и подкожные структуры на тыльной стороне кистей рук и ступней, слизистых оболочках языка, носоглотки, гортани, а также половых органов и желудочно-кишечного тракта. Если отёк развивается в области гортани, то может развиться жизнеугрожающая асфиксия.
При проявлении асфиксии отмечается беспокойство больного, одутловатость лица и шеи, нарастающая осиплость голоса, кашель, затруднённое дыхание, цианоз лица.
Анафилактический шок – это острое проявление аллергической реакции на попадание в организм аллергена. Сопровождается резкой слабостью, беспокойством, головокружением, тошнотой, шумом в ушах, чувством стеснения за грудиной, чувством удушья, чувством страха смерти. При появлении анафилактического шока у больного отмечается: бледность кожных покровов, холодный липкий пот, судороги, резкое падение артериального давления, нитевидный пульс, угнетение сознания, нарушение дыхания.
Прекратить введение аллергена.
Снижение дозы аллергена.
Придать больному горизонтальное положение и приподнять ноги вверх.
Улучшение притока крови к мозгу.
Положить холод на место укуса(укола).
Замедление всасывания аллергена.
Дать выпить антигистаминные препараты: «Фенкарол» («Супрастин», «Тавегил») — по одной таблетке каждые 6 часов.
Положить голову набок и выдвинуть нижнюю челюсть.
Предупреждение западания языка.
Обеспечить проходимость дыхательных путей (из полости рта достать вставные зубы и протезы).
В зависимости от состояния пострадавшего вызвать скорую помощь или обратиться к врачу (фельдшеру).
Оказание квалифицированной неотложной помощи
Валеолог Жеребицкая Л.П.
Телефоны экстренной психологической помощи 263-03-03 (для детей и подростков) 352-44-44, 304-43-70 (для взрослых) 245-61-74 (центр пограничных состояний)
Общенациональная горячая линия для пострадавших от домашнего насилия 8-801-100-8-801
Телефон «доверия» по информации о нарушениях антикоррупционного законодательства +375-44-5821050 (velcom) (круглосуточно)
Республиканская детская телефонная линия 8-801-100-1611 (круглосуточно)
Источник
Оказание скорой медицинской помощи при острых аллергических заболеваниях
*Импакт фактор за 2018 г. по данным РИНЦ
Читайте в новом номере
к.м.н. И.В. Сидоренко, профессор И.С. Элькис,
к.м.н. А.В. Тополянский, профессор А.Л. Верткин
Научный Центр здоровья детей РАМН, Москва
ММА имени И.М. Сеченова
МГМСУ им. Н.А. Семашко
Станция скорой и неотложной медицинской помощи, Москва
Национальное научно-практическое общество скорой медицинской помощи, Москва
П о данным Национального научно–практического общества скорой медицинской помощи, за последние 3 года число вызовов по поводу острых аллергических заболеваний в целом по РФ возросло на 18%. При этом их частота в разных регионах составляет от 1 до 5% всех случаев выездов бригад скорой медицинской помощи.
Основные причины возникновения и патогенез
Патогенез аллергических реакций изучен на сегодняшний день достаточно полно и подробно описан во многих отечественных и зарубежных монографиях по аллергологии и клинической иммунологии. В любом случае в ткани шокового органа или органа–«мишени», которым могут быть кожа, бронхи, желудочно–кишечный тракт и т.д., появляются признаки аллергического воспаления. Центральная роль в реализации этих иммунопатологических реакций принадлежит иммуноглобулинам класса Е (IgE), связывание которых с антигеном приводит к выбросу из тучных клеток медиаторов аллергии (гистамина, серотонина, цитокинов и др.).
Наиболее часто аллергические реакции развиваются при воздействии ингаляционных аллергенов жилищ, эпидермальных, пыльцевых, пищевых аллергенов, лекарственных средств, антигенов паразитов, а также при ужалении и укусах насекомых. Лекарственная аллергия наиболее часто развивается при применении анальгетиков, сульфаниламидов и антибиотиков из группы пенициллинов, реже цефалоспоринов. Кроме того, высока частота развития латексной аллергии.
Клиническая картина, классификация и диагностические критерии
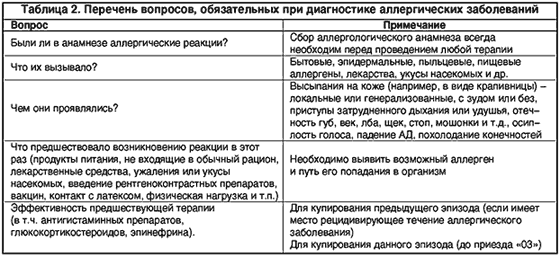
С точки зрения оказания помощи и оценки прогноза острые аллергические заболевания можно классифицировать следующим образом (табл. 1):
Легкие – аллергический ринит (круглогодичный или сезонный), аллергический конъюнктивит (круглогодичный или сезонный), крапивница.
Средней тяжести и тяжелые – генерализованная крапивница, отек Квинке, острый стеноз гортани, среднетяжелое обострение бронхиальной астмы, анафилактический шок.
Наибольшую настороженность при оказании медицинской помощи на догоспитальном этапе должны вызывать прогностически неблагоприятные случаи развития у пациентов жизнеугрожающих состояний: тяжелый приступ астмы (status asthmaticus), анафилактический шок, отек Квинке в области гортани, острый стеноз гортани.
При анализе клинической картины аллергической реакции врач скорой медицинской помощи должен получить ответы на вопросы, представленные в таблице 2.
При начальном осмотре следует оценить наличие: стридора, диспноэ, свистящего дыхания, одышки или апноэ; гипотензии или синкопе; изменений на коже (высыпаний по типу крапивницы, отеков Квинке, гиперемии, зуда); гастроинтестинальных проявлений (тошноты, болей в животе, диареи); изменений сознания. Если у больного стридор, выраженная одышка, гипотензия, аритмия, судороги, потеря сознания или шок, то данное состояние рассматривается как жизнеугрожающее.
Лечение острых аллергических заболеваний
При острых аллергических заболеваниях на догоспитальном этапе неотложная терапия строится по направлениям:
Прекращение дальнейшего поступления в организм предполагаемого аллергена. Например, в случае реакции на лекарственный препарат, введенный парентерально или при укусе/ужалении насекомых – наложение жгута выше места инъекции или укуса на 25 мин (каждые 10 минут необходимо ослаблять жгут на 1–2 минуты); к месту инъекции или укуса – лед или грелка с холодной водой на 15 мин; обкалывание в 5–6 точках и инфильтрация места инъекции или укуса 0,3 – 0,5 мл 0,1% раствором эпинефрина с 4,5 мл изотонического раствора хлорида натрия.
Противоаллергическая терапия (антигистаминные препараты или глюкортикостероиды). Введение антигистаминных препаратов показано при аллергическом рините, аллергическом конъюнктивите, крапивинице. Терапию глюкокортикоидами (ГКС) проводят при анафилактическом шоке и при отеке Квинке (в последнем случае – препарат выбора): внутривенно вводят преднизолон (взрослым – 60–150 мг, детям – из расчета 2 мг на 1 кг массы тела). При генерализованной крапивнице или при сочетании крапивницы с отеком Квинке высокоэффективен бетаметазон 1–2 мл внутримышечно. При отеке Квинке для предупреждения влияния на ткани гистамина необходимо комбинировать антигистаминные препараты нового поколения (лоратадин) с глюкокортикоидами.
Симптоматическая терапия. При развитии бронхоспазма – показано ингаляционное введение b 2–агонистов и других бронхолитических и противовоспалительных препаратов через небулайзер. Коррекцию артериальной гипотонии и восполнение объема циркулирующей крови проводят с помощью введения солевых и коллоидных растворов (изотонического раствора хлорида натрия 500–1000 мл, гидроксиэтилированного крахмала 500 мл, полиглюкина 400 мл). Применять вазопрессорные амины (допамин 400 мг на 500 мл 5% глюкозы, норадреналин 0,2 – 2 мл на 500 мл 5% раствора глюкозы; доза титруется до достижения уровня систолического давления 90 мм рт.ст.) можно только после восполнения объема циркулирующей крови. При брадикардии возможно введение атропина в дозе 0,3–0,5 мг подкожно (при необходимости введение повторяют каждые 10 минут). При наличии цианоза, диспноэ, сухих хрипов показана также кислородотерапия.
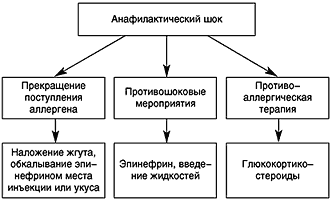
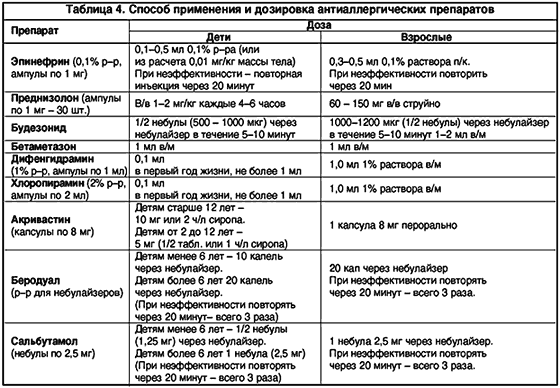
Противошоковые мероприятия (рис. 1). При анафилактическом шоке больного следует уложить (голова ниже ног), повернуть голову в сторону (во избежание аспирации рвотных масс), выдвинуть нижнюю челюсть, удалить съемные зубные протезы. Подкожно вводят эпинефрин в дозе 0,1 – 0,5 мл 0,1% раствора (препарат выбора), при необходимости инъекции повторяют каждые 20 минут в течение часа под контролем уровня АД. При нестабильной гемодинамике с развитием непосредственной угрозы для жизни возможно внутривенное введение эпинефрина. При этом 1 мл 0,1% раствора эпинефрина разводится в 100 мл изотонического раствора хлорида натрия и вводится с начальной скоростью 1 мкг/мин (1 мл в мин). При необходимости скорость может быть увеличена до 2–10 мкг/мин. Внутривенное введение эпинефрина проводится под контролем частоты сердечных сокращений, дыхания, уровня АД (систолическое артериальное давление необходимо поддерживать на уровне более 100 мм рт.ст. у взрослых и > 50 мм рт.ст. у детей). Лекарственные средства, применяемые при аллергических заболеваниях различной степени тяжести и их эффективность представлены в таблице 3.
Рис. 1. Алгоритм лечения анафилактического шока
Клиническая фармакология лекарственных средств, применяемых для лечения острых аллергических заболеваний
Способ применения и дозировка антиаллергических препаратов представлены в таблице 4.
Эпинефрин является прямым стимулятором a – и b –адренорецепторов, что обусловливает все его фармакодинамические эффекты. Механизм противоаллергического действия реализуется:
Способ применения и дозировка антиаллергических препаратов представлены в таблице 4.Эпинефрин является прямым стимулятором – и –адренорецепторов, что обусловливает все его фармакодинамические эффекты. Механизм противоаллергического действия реализуется:
• стимуляцией a –адренорецепторов, сужением сосудов органов брюшной полости, кожи, слизистых оболочек, повышением артериального давления;
• положительным инотропным действием (увеличивается сила сердечных сокращений за счет стимуляции b 1–адренорецепторов сердца);
• стимуляцией b 2–адренорецепторов бронхов (купирование бронхоспазма);
• подавлением дегрануляции тучных клеток и базофилов (за счет стимуляции внутриклеточной цАМФ).
При парентеральном введении препарат действует непродолжительно (при внутривенном – 5 мин, при подкожном – до 30 мин), так как быстро метаболизируется в окончаниях симпатических нервов, в печени и других тканях с участием моноаминооксидазы (МАО) и катехол–О–метилтрансферазы (КОМТ).
Побочные эффекты: головокружение, тремор, слабость; сильное сердцебиение, тахикардия, различные аритмии (в том числе желудочковые), появление болей в области сердца; затруднение дыхания; увеличение потливости; чрезмерное повышение артериального давления; задержка мочи у мужчин, страдающих аденомой предстательной железы; повышение уровня сахара в крови у больных сахарным диабетом. Описаны также некрозы тканей при повторном подкожном введении в одно и то же место вследствие местного сужения сосудов.
Противопоказания: артериальная гипертензия; выраженный церебральный атеросклероз либо органическое поражение головного мозга; ишемическая болезнь сердца; гипертиреоз; закрытоугольная глаукома; сахарный диабет; гипертрофия предстательной железы; беременность. Однако даже при этих заболеваниях возможно назначение эпинефрина при анафилактическом шоке по жизненным показаниям и под строгим врачебным контролем.
Механизм противоаллергического действия глюкокортикоидов основан на следующих эффектах:
• иммунодепрессивное свойство (подавление роста и дифференцировки иммунных клеток – лимфоцитов, плазмоцитов, уменьшение продукции антител);
• предупреждение дегрануляции тучных клеток и выделения из них медиаторов аллергии;
• уменьшение проницаемости сосудов, повышение артериального давления, улучшение бронхиальной проходимости.
Для парентерального введения при проведении неотложной терапии на догоспитальном этапе применяется преднизолон. Для лечения бронхиальной астмы, аллергического ринита, аллергического конъюнктивита разработаны топические формы глюкокортикостероидов (флутиказон, будезонид). Побочные эффекты системных ГКС: артериальная гипертензия, возбуждение, аритмия, язвенные кровотечения. Побочные эффекты топических ГКС: осиплость голоса, нарушение микрофлоры с дальнейшим развитием кандидоза слизистых, при применении высоких доз – атрофия кожи, гинекомастия, прибавка массы тела и др. Противопоказания: язвенная болезнь желудка и 12–перстной кишки, тяжелая форма артериальной гипертензии, почечная недостаточность, повышенная чувствительность к глюкокортикоидам в анамнезе.
Бетаметазон – глюкокортикостероидный препарат, состоит из 2 мг динатрия фосфата и 5 мг дипропионата бетаметазона. Бетаметазона динатрия фосфат обеспечивает быстроту наступления эффекта. Пролонгированное действие обеспечивается за счет бетаметазона дипропионата. Препарат оказывает иммунодепрессивное, противоаллергическое, десенсибилизирующее и противошоковое действие. Бетаметазон биотрансформируется в печени. Доза препарата зависит от степени тяжести заболевания и клинической картины течения. Применяется для лечения острых аллергических заболеваний в виде внутримышечных инъекций по 1–2 мл. При однократном введении существенных побочных действий не отмечено.
Антигистаминные средства (блокаторы Н1–гистаминовых рецепторов)
Существует несколько классификаций антигистаминных препаратов. Согласно одной их них, выделяют препараты первого, второго и третьего поколения (при этом до сих пор дискутируется вопрос о принадлежности разных препаратов ко 2–му или 3–му поколению). В другой, более популярной среди клиницистов классификации, выделяют классические антигистаминные препараты, например, хлоропирамин, и препараты нового поколения (акривастин, фексофенадин, лоратадин и др.)
Необходимо отметить, что для классических антигистаминных препаратов, в отличие от препаратов нового поколения, характерной является короткая продолжительность действия при относительно быстром наступлении клинического эффекта. Многие из них имеются в парентеральных формах. Все это определяет широкое использование классических антигистаминных средств и в настоящее время.
Хлоропирамин – один из широко применяемых классических антигистаминных препаратов. Обладает значительной антигистаминной активностью, периферическим антихолинергическим и умеренным спазмолитическим действием. При приеме внутрь быстро и полностью абсорбируется из ЖКТ. Максимальная концентрация в крови достигается в течение первых 2 часов, терапевтический уровень концентрации сохраняется 4–6 часов. Эффективен в большинстве случаев для лечения сезонного и круглогодичного аллергического ринита и конъюнктивита, крапивницы, атопического дерматита, экземы; в парентеральной форме – для лечения острых аллергических заболеваний, требующих неотложной помощи. Обладает широким диапазоном используемых терапевтических доз. Не накапливается в сыворотке крови, поэтому не вызывает передозировки при длительном применении. Для препарата характерно быстрое наступление эффекта и небольшая продолжительность (в том числе и побочного) действия. Может комбинироваться с другими Н1–блокаторами с целью увеличения продолжительности противоаллергического действия. Выпускается в таблетках и в ампулах для внутримышечного и внутривенного введения.
Антигистаминные препараты нового поколения лишены кардиотоксического действия, конкурентно влияют на гистамин, не метаболизируются печенью (например, фармакокинетика акривастина не меняется даже у больных с нарушенными функциями печени и почек) и не вызывают тахифилаксии.
Акривастин – препарат с высокой антигистаминной активностью при минимально выраженном седативном и антихолинергическом действии. Особенностью его фармакокинетики является низкий уровень метаболизма и отсутствие кумуляции и привыкания. Акривастин предпочтителен в случае, когда нет необходимости постоянного противоаллергического лечения. Желатиновая капсула быстро всасывается в желудке, обеспечивая быстрое наступление эффекта. Препарат обладает коротким периодом действия, что позволяет использовать гибкий режим дозирования. Нет кардиотоксического действия. Селективно влияя на Н1–рецепторы, не раздражает слизистую желудка. Нет воздействия на Н2–рецепторы.
Лоратадин – антигистаминный препарат нового поколения безрецептурного отпуска.
Показания к применению: аллергический ринит (сезонный и круглогодичный), аллергический конъюнктивит, крапивница, генерализованная крапивница, отек Квинке, аллергические реакции на укусы насекомых, зудящие дерматозы (контактные аллергодерматиты, хронические экземы).
У препарата отсутствуют такие побочные эффекты, как сонливость, сухость во рту, головная боль, головокружение.
Бронхоспазмолитики: b 2–агонисты короткого действия и холинолитики
Беродуал – комбинированный бронхоспазмолитический препарат, содержащий два бронхорасширяющих вещества: фенотерол ( b 2–агонист) и ипратропиум бромид (холинолитик). Одна доза беродуала содержит 0,05 мг фенотерола и 0,02 мг ипратропиума бромида.
Способ применения: с помощью небулайзера для купирования приступа удушья ингалируют 10–20 капель беродуала в 1–4 мл физиологического раствора 5–10 минут. Если улучшение не наступает — повторная ингаляция через 20 минут.
Сальбутамол – селективный агонист b 2– адренорецепторов. Бронхорасширяющий эффект сальбутамола наступает через 4–5 минут. Действие препарата постепенно возрастает до своего максимума к 40–60 минуте. Период полувыведения 3–4 часа, продолжительность действия – 4–5 часов.
Способ применения: с помощью небулайзера; небулы по 2,5 мл, содержащая 2,5 мг сальбутамола в физиологическом растворе. Назначаются 1–2 небулы (2,5–5,0 мг) на ингаляцию в неразбавленном виде. Если улучшения не наступает, проводят повторные ингаляции по 2,5 мг каждые 20 мин. в течение часа.
Типичные ошибки в применении лекарственных средств при лечении острых аллергических заболеваний на догоспитальном этапе
• Изолированное назначение Н1–гистаминовых блокаторов при тяжелых аллергических реакциях, равно как и при бронхообструктивном синдроме, не имеет самостоятельного значения и на догоспитальном этапе лишь приводит к неоправданной потере времени.
• Использование дипразина опасно еще и усугублением гипотонии.
• Позднее назначение ГКС; необоснованное применение малых доз ГКС.
• Использование отдельных препаратов, не показанных для лечения аллергических заболеваний (глюконата кальция, хлористого кальция и пр.).
• Наличие в табеле оснащения бригад скорой помощи препаратов однонаправленного действия экономически неоправданно.
• Неиспользование топических ГКС и b 2–агонистов при аллергическом стенозе гортани и бронхоспазме.
Больные с тяжелыми аллергическими заболеваниями должны быть обязательно госпитализированы. При легких аллергических заболеваниях вопрос о госпитализации решается в каждом случае индивидуально.
ПРИЛОЖЕНИЕ
Аллергический стеноз верхних дыхательных путей у детей
Основные причины возникновения и патогенез
Синдром обструкции верхних дыхательных путей (круп, острый стенозирующий ларинготрахеит) у детей – одна из частых причин обращения за неотложной помощью. Выделяют острый аллергический стеноз гортани и стеноз, развивающийся на фоне ОРВИ.
Основной причиной развития аллергического стеноза верхних дыхательных путей с преимущественной локализацией процесса в области гортани является сенсибилизация организма к пищевым и лекарственным аллергенам, а также к аллергенам микроклещей домашней пыли (Dermatophagoides pteronyssinus и Dermatophagoides farinae), животных и др.
Острый аллергический стеноз верхних дыхательных путей чаще наблюдается у детей с наследственным предрасположением к аллергии. Развитию крупа нередко предшествует появление симптомов кожной и респираторной аллергии. Благоприятствуют возникновению аллергического стеноза гортани и такие анатомические особенности этого органа у детей, как мягкость хрящевого скелета, короткое и узкое преддверье и высоко расположенная гортань, наличие нежной, богатой клеточными элементами слизистой оболочки и рыхлого, с обильной сосудистой сетью и большим количеством тучных клеток подслизистого слоя. Указанные особенности строения слизистой и подслизистой оболочек особенно характерны для окруженного плотным перстневидным хрящом участка гортани. Эта область проецируется на подсвязочное пространство, в ней и развивается у детей максимально выраженный отек. Чаще круп развивается у детей в возрасте от 6 месяцев до 3 лет, при этом мальчики страдают им в 3–4 раза чаще, чем девочки.
Патогенетическую основу аллергического стеноза верхних дыхательных путей составляют IgЕ–опосредуемые аллергические реакции, вызывающие развитие в слизистой оболочке гортани воспаления в виде отека, гиперсекреции слизи, спазма гладкой мускулатуры верхних дыхательных путей; у отдельных больных возникает также бронхоспазм. Развитие острого стенозирующего ларинготрахеита может быть связано и с воздействием вирусной инфекции, химических поллютантов, изменением метеоситуации.
Клиническая картина, классификация и диагностические критерии
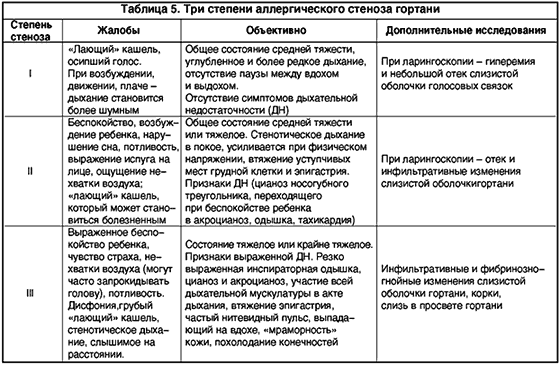
Острый стеноз гортани является причиной развития дыхательной недостаточности и нарушения общего состояния ребенка. Различают три степени стеноза в зависимости от выраженности сужения гортани:
I степень стеноза гортани – компенсированный стеноз;
II степень – субкомпенсированный стеноз;
III степень – декомпенсированный стеноз (табл. 5).
У детей с аллергическим стенозом гортани обычно выявляют отягощенную аллергическими реакциями и заболеваниями наследственность, нередко у них отмечаются также проявления атопического дерматита, пищевой и лекарственной аллергии. Для этого варианта крупа характерно внезапное развитие стеноза «на фоне полного здоровья», при отсутствии катаральных явлений, нормальной температуре тела, а также сравнительно быстрое купирование симптомов болезни при назначении адекватной терапии. У ряда детей одновременно с проявлениями аллергического стеноза гортани развивается бронхообструктивный синдром.
Острый стеноз гортани, развивающийся на фоне острой респираторной инфекции, характеризуется более постепенным началом болезни, возникновением стеноза на фоне катаральных явлений со стороны верхних дыхательных путей, повышением температуры, развитием симптомов интоксикации, воспалительных изменений в общем анализе крови.
Стеноз гортани необходимо дифференцировать с дифтерией гортани, инородным телом дыхательных путей, обструктивным бронхитом, заглоточным абсцессом, бронхиальной астмой, коклюшем, пневмонией с проявлениями дыхательной недостаточности.
Лечение острого стеноза гортани
Дети с острым стенозом гортани подлежат обязательной госпитализации. Проводимая при остром стенозе гортани терапия должны быть патогенетической и направленной на восстановление воздушной проходимости верхних дыхательных путей. Лечение проводится с учетом выраженности стеноза гортани, начинается бригадами СМП на вызове, продолжается по пути следования в стационар. Время оказания догоспитальной помощи больному не должно превышать 60 минут.
Для лечения острого стеноза гортани в компенсированной стадии (I степень) на догоспитальном этапе используются ингаляции глюкокортикостероидов (будезонида через небулайзер в дозе 0,25 мг, при неэффективности или отсутствии небулайзеров применяются антигистаминные препараты: в/м (хлоропирамин, 2%–ный раствор, 0,1 мл в первый год жизни) или перорально (для детей от 12 лет – акривастин (7 мг, капсула) или лоратадин 10 мг (1 табл. или 2 чайных ложки сиропа).
Терапия острого стеноза гортани в стадии неполной компенсации (II степень) начинается с ингаляций глюкокортикостероидов через небулайзер в дозе 0,5 мг. При неэффективности проводят повторные ингаляции будезонида в той же дозе через небулайзер с интервалом в 20 минут (максимально 3 раза).
При отсутствии небулайзеров применяются антигистаминные препараты (хлоропирамин в/м), системные глюкокортикостероиды (преднизолон из расчета 2 мг/кг). При недостаточном эффекте дополнительно назначается подкожное введение 0,1 % раствора эпинефрина из расчета 0,01 мг/кг массы тела.
Стеноз гортани III степени протекает с проявлениями дыхательной и сердечно–сосудистой недостаточности, нарушением метаболических процессов, признаками токсикоза, что обусловливает необходимость немедленной госпитализации. На догоспитальном этапе лечение стеноза гортани III степени также начинается с ингаляций глюкокортикостероидов через небулайзер в дозе 1 мг.
При возникновении бронхообструктивного синдрома лечение проводится растворами b 2–агонистов короткого действия (беродуала по 10–20 капель детям до 6 лет или сальбутамола – 1/2–1 небула детям старше 6 лет) через небулайзер.
Источник