- Острая боль в пояснице – люмбаго (поясничный прострел)
- Как возникает люмбаго или прострел в пояснице
- Симптомы люмбаго
- При люмбаго возникает выраженный спазм мышц поясницы
- Причины люмбаго
- Лечение люмбаго или прострела в пояснице
- Как вылечить люмбаго
- Важность лечебной физкультуры
- Как лечить люмбаго с ишиасом
- Защемление нерва в пояснице — что делать и как лечить?
- Защемление нервов – с чем мы имеем дело?
- Причины
- Виды
- Симптомы
- Диагностика
- Лечение
- Прогноз
Острая боль в пояснице – люмбаго (поясничный прострел)
Как возникает люмбаго или прострел в пояснице

Прострел в пояснице является первым клиническим признаком остеохондроза поясничного отдела позвоночника. Если кто-то говорит, что у него болезнь люмбаго, то это не так. Правильнее сказать – синдром люмбаго. А заболевание, которое вызвало этот синдром – остеохондроз позвоночника. В настоящее время в медицинской документации диагноз люмбаго врачи пишут не часто. Чаще используется формулировка:
«Острая люмбалгия.» Это по сути одно и то же.
Симптомы люмбаго
Главный симптом люмбаго – это сильная резкая боль в пояснице (прострел). Боль может быть ноющей, жгучей, сжимающей, или распирающей. Любые движения, в том числе чихание и кашель, смех, разговор усиливают болевые ощущения. Вначале боль трудно локализовать, она захватывает всю поясницу, может отдавать в грудную клетку, вниз живота, ягодицы. Нередко люмбаго сочетается с ишиасом. Ишиас проявляется болью в ноге, как правило ноющего, тянущего характера. Часто бывает так, что если боль появляется в вертикальном или согнутом положении, то больной даже не может самостоятельно сесть. Возникает ощущение «кола» в позвоночнике. Уменьшается боль в положении лёжа. Положение в постели при этом чаще всего вынужденное: лёжа на спине с согнутыми ногами или на животе, что приводит к небольшому расслаблению мышц спины. Так может продолжаться от 20-30 минут до нескольких часов, затем интенсивность боли постепенно уменьшается. Иногда боль нарастает постепенно и достигает максимума к концу первых или вторых суток. Люди, у которых случился поясничный прострел, очень щадят поясницу. Например, чтобы встать с постели больной проделывает целый комплекс этапных телодвижений для максимального предохранения поясницы от напряжения.
При люмбаго возникает выраженный спазм мышц поясницы
Кроме болей в пояснице при люмбаго постоянно наблюдается резко выраженное рефлекторное напряжение мышц поясницы. Мышцы нередко выступают как валики, расположенные с обеих сторон от остистых отростков позвоночника (середины спины). Вследствие выраженного напряжения мышц может отмечаться уплощение физиологического поясничного изгиба (лордоза) или наоборот его усиление (гиперлордоз). В некоторых случаях определяется искривление позвоночника в одну сторону – анталгический сколиоз.
Пальпация (ощупывание) поясничных мышц и позвонков в зоне поражения вызывает резкую болезненность.
Причины люмбаго
Патофизиологическим процессом, лежащим в основе люмбаго, является ущемление части студенистого ядра в трещинах фиброзного кольца межпозвонкового диска, особенно в его наружных отделах, которые обильно инервируются за счёт синувертебрального нерва. Люмбаго носит вертеброгенный характер.
Убедительно доказано значение мышечной патологии в формировании дистрофических процессах в межпозвонковом диске. Поэтому, правильнее говорить не о причинах возникновения только люмбаго, а о причинах возникновения и механизмах развития остеохондроза позвоночника вообще. Поясничный прострел (люмбаго), по сути – первый признак поражения пояснично-крестцового отдела позвоночника. Боль при люмбаго хоть и резкая, но обычно купируется сравнительно быстро, за несколько суток.
Лечение люмбаго или прострела в пояснице
Как вылечить люмбаго
- Для того, чтобы купировать выраженный болевой синдром, назначается медикаментозная терапия, физиотерапия.
Если есть необходимость, то используются медикаментозные лечебные блокады. Выполняются они врачом. Лекарство вводится паравертебрально, а также в тригерные точки на больной ноге. Как правило, назначается инфузионная внутривенная противоотечная и противовоспалительная терапия. - Рекомендуется фиксация поясничного отдела позвоночника с помощью ортопедического полужёсткого динамического корсета. Это тоже способствует уменьшению болей, потому как снижает нагрузку на позвоночник.
- Обязательно выявляются функциональные нарушения (блоки) в работе позвоночника мануальным терапевтом. Это просто необходимо, так как именно неправильная работа позвоночника ведёт к развитию остеохондроза, появлению протрузий и грыж межпозвонковых дисков. Для этого используется мануальная диагностика, а затем проводится сама мануальная терапия. Обычно на курс приходится в среднем от семи до десяти процедур.
- Стимуляция восстановительных процессов. Назначаются физиотерапевтические процедуры, рефлексотерапия, массаж.
- Лечебная физкультура.
Медикаментозное лечение, физиотерапевтические процедуры лучше назначать индивидуально. А исходить нужно из особенностей каждого конкретного случая и стадии процесса.
Важность лечебной физкультуры
Гимнастика при люмбоишиалгии вначале должна быть направлена на устранение мышечных спазмов. В равной мере — на снятие отека мышц и венозного застоя в них и корешках межпозвоночных отверстий. В конечном итоге, цель лечебных упражнений заключается в оптимизации двигательного стереотипа. Другими словами, необходимо заставить позвоночник работать более правильно, без перегрузки каких либо его сегментов. Это нужно для того, чтобы диски не разрушались преждевременно. А также не появлялись новые протрузии грыжи, и не увеличивались старые.
Вся лечебная физкультура должна строиться с учётом индивидуальных особенностей пациента. Это — осанка, особенности расположения грыж и протрузий межпозвонковых дисков. Упражнения ЛФК в комплексе с мануальной терапией являются не только профилактикой рецидивов при хронической вертеброгеной люмбалгии. Они являются профилактикой дегенеративно-дистрофического процесса (остеохондроза позвоночника), как такового.
Как лечить люмбаго с ишиасом
Лечение люмбаго с ишиасом в основном проводится практически также, как люмбаго без ишиаса.
Но ишиас требует дополнительных лечебных усилий и мероприятий.
Ишиас при люмбаго чаще всего вызывает рефлекторный спазм и отёк грушевидной мышцы. Спазмированая и отёчная грушевидная мышца в свою очередь сдавливает седалищный нерв, в результате чего появляется «тянущая боль в ноге.
Необходимо устранить спазм и отёк грушевидной мышцы. Для этого используются лечебные блокады грушевидной мышцы, мануальная терапия, рефлексотерапия, физиотерапия.
При развитии остеохондроза, формировании протрузий и грыж позвоночника большую роль играют сопутствующие заболевания. Это в первую очередь эндокринная патология: заболевания щитовидной и паращитовидной желёз, надпочечников и прогрессирующий сахарный диабет. При люмбаго, как частном проявлении остеохондроза необходимо проверить и состояние почек (провести УЗИ), сделать общий анализ крови и мочи.
Источник
Защемление нерва в пояснице — что делать и как лечить?
Защемление нервов – с чем мы имеем дело?
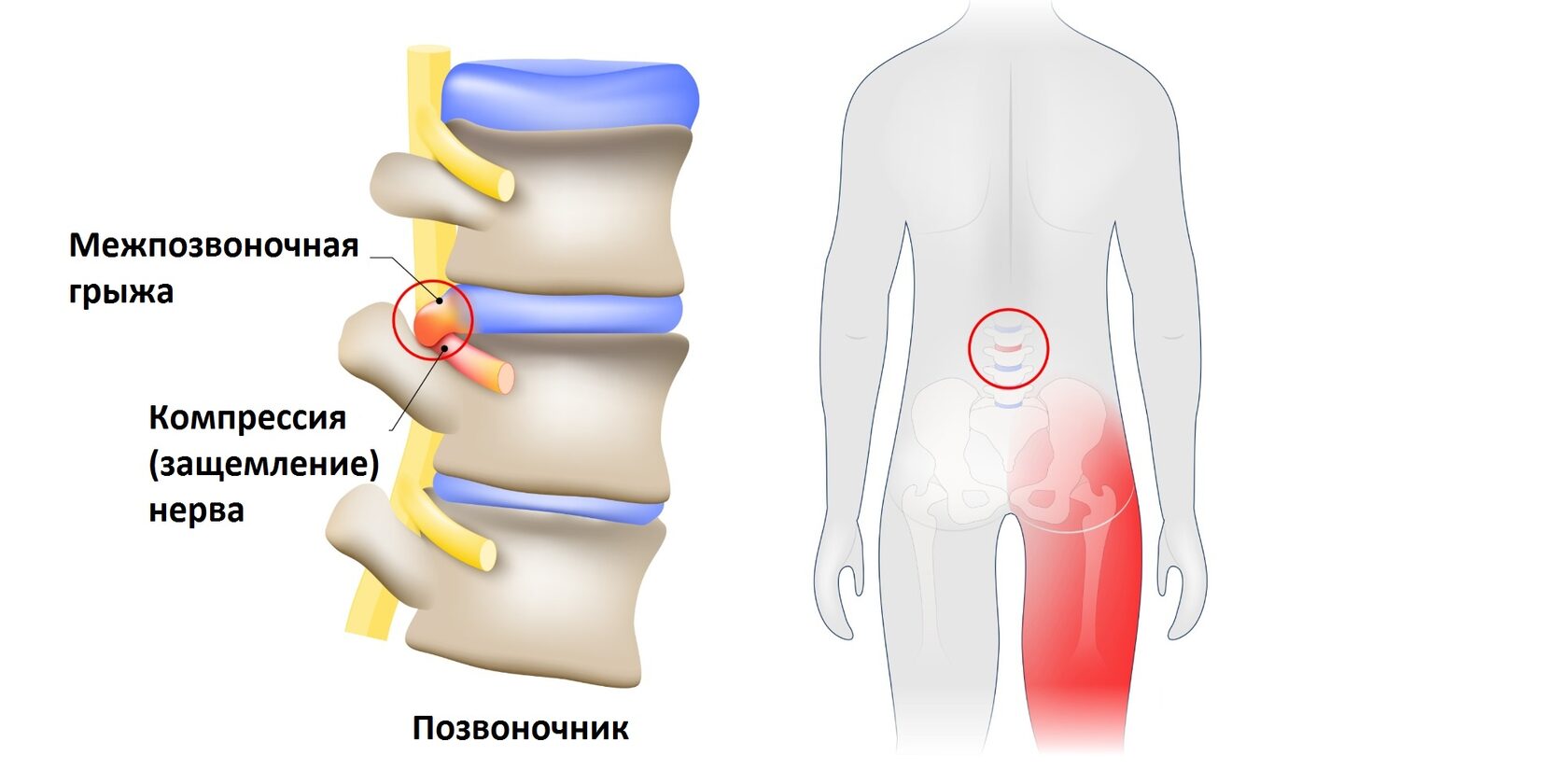
Вертеброгенная пояснично-крестцовая радикулопатия, дорсопатия, радикулит, ишиас или люмбаго – все это медицинские названия защемления нерва в пояснице, симптомы которого включают боль из-за сдавления и/или раздражения корешка спинномозгового нерва. Для этого состояния характерен особенно сильный и стойкий болевой синдром, обычно со значительным нарушением подвижности.
По статистике в течение календарного года вертеброгенный болевой синдром беспокоит до 10 % населения. Распространенность, заболеваемость защемлением в пояснице, симптомы у женщин и у мужчин примерно одинаковы, но среди представителей мужского пола пик приходится на возраст 40- 50, а женского – от 50 до 60 лет.
Рис. 1 Защемленный нерв
Причины
Факторы риска ущемления нервных корешков включают:
- систематические тяжелые физические нагрузки
- профессия, связанная с воздействием вибрации
- долгие периоды нахождения в вертикальном положении или с наклоном вперед
- избыточная масса тела
- травмы
- гиподинамия
- курение
- психоэмоциональные нарушения, такие как депрессия и повышенная тревожность
- случаи корешковых болей у близких родственников
- предшествующие жалобы на боль в спине
Основные причины сдавления нервных корешков, это:
1. Дегенеративно-дистрофические изменения позвоночника – грыжи, изнашивание суставов и связок позвоночника, сужение спинномозгового канала.
Грыжа межпозвоночного диска – самая частая причина всех радикулопатий. У людей молодого возраста из-за более высокого давления внутри межпозвоночного диска более мягкое его ядро легче продавливается между поврежденными волокнами наружной части – так называемого фиброзного кольца, что способствует частому развитию дискогенной дорсопатии в этой возрастной группе.
2. Изменения костей и суставов позвоночника, вызванные различными хроническими заболеваниями – ревматоидным, ревматическим, подагрическим артритом или остеоартритом, анкилозирующим спондилитом и другой патологией.
3. Возрастные изменения костного и мышечно-связочного аппарата. В пожилом возрасте радикулопатия чаще вызвана остеофитами, гипертрофированными суставными фасетками и связками, которые могут защемлять нервный корешок.
4. Инфекционные заболевания: остеомиелит, костная форма туберкулеза, эпидуральный абсцесс, опоясывающий герпес, клещевой боррелиоз и ВИЧ.
5. Заболевания, протекающие с нарушением обмена веществ, например, сахарный диабет.
6. Опухоли, такие как невринома спинномозговых корешков или метастазы.
В общей сложности на инфекции, новообразования и дисметаболические нарушения приходится не более 1% случаев дорсопатий.
Пусковым механизмом болевого синдрома служит механическое сдавление нерва, а вот поддержание стойкой сильной боли может быть связано с другими процессами:
- местным выделением токсинов при повреждении структур нервного корешка и позвоночника;
- нарушения иммунного ответа в месте воспаления;
- расстройство обмена веществ на уровне тканей позвонка и спинномозговых нервов.
Виды
В медицинской практике пояснично-крестцовую радикулопатию по времени возникновения и сохранения симптомов принято делить на:
- Острую – боль в пояснице беспокоит до 1 месяца.
- Подострую – симптомы сохраняются в период после 1 и до 3 месяцев.
- Хроническую – когда болевой синдром не проходит через 3 месяца.
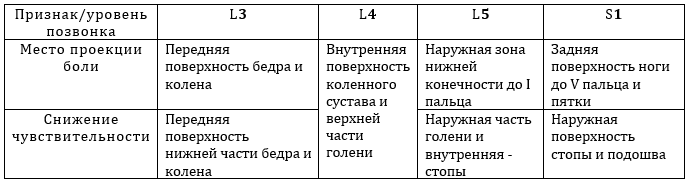
Из дорсопатий на фоне грыжи межпозвоночного диска чаще всего встречается поражение 5 поясничного и 1 крестцового спинномозгового нерва, реже — 4 поясничного, и крайне редко – верхних поясничных нервных корешков.
Симптомы
Защемление нерва в пояснично-крестцовой области проявляется следующими симптомами:
- острая или поэтапно нарастающая боль в виде прострелов и пронизывающих спазмов или
- постоянный болевой синдром высокой интенсивности
- эпизоды распространения боли в специальные кожные зоны, из которых все чувствительные нервы идут в один и тот же нервный корешок
- боль в пояснице часто сопутствует боли в ноге
- болевой приступ может быть спонтанным, например, после резкого движения, подъема тяжелого груза или падения.
Болевой синдром, который возник из-за ущемления корешка на фоне межпозвоночной грыжи имеет свои особенности:
- Боль усиливается во время двигательной активности, при натуживании или кашле, долгом нахождении в одной и той же позе, например, сидя в глубоком кресле.
- Интенсивность боли уменьшается в покое, в положении лежа на здоровом боку, с ногой, согнутой в 2 суставах – коленном и тазобедренном.
Если нервный корешок сдавливается в специальном анатомическом канале, в котором он проходит, боль нарастает более медленно, и постепенно начинает характерно распространяться по оси ягодичная мышца – бедро – голень – стопа.
Нередко состояние покоя не приносит облегчения, а боль усиливаться при ходьбе и в вертикальном положении, но, как правило, уменьшается в положении сидя.
Иногда при дорсопатиях встречается и слабость мышц, но в основном легкой степени. При резком усилении боли может появляться значительный парез стопы — это так называемый парализующий ишиас, который в большинстве случаев проходит за несколько недель.
Таблица 1. Признаки сдавления нервных корешков в пояснице и крестце
Нейрогенная хромота — один из вариантов болевого синдрома в пояснично-крестцовом отделе позвоночника, который возникает в 1 или 2 ногах при ходьбе, выше или ниже коленного сустава, иногда захватывает всю ногу. В покое боль менее выражена.
На фоне сдавления нервных корешков может возникать так называемый миофасциальный синдром — локальный мышечный спазм в ответ на боль, проявляющийся болезненными уплотнениями мышц, триггерными точками, зонами отраженных болей.
Диагностика
Обычно обследование включает:
1. Оценку жалоб и анамнеза.
2. Осмотр в статическом положении.
3. Оценка активных и пассивных движений, пальпация (ощупывание) кожи в зоне сдавления корешка, мышц и костных образований.
4. Неврологический осмотр.
Для уточнения диагноза при боли в спине могут использоваться дополнительные методы исследований, такие как:
- Рентгенография пояснично-крестцового отдела позвоночника в прямой и боковой проекциях.
- Компьютерная (КТ) и магнитно-резонансная томография (МРТ) и их модификации.
- Миелография – при подозрении на сдавление спинного мозга
- Электронейромиография важна для дифференциальной диагностики между радикулитом и повреждением периферического нерва или сплетения.
Лечение
Консервативные методы
1) Немедикаментозная терапия
В остром периоде болезни обычно показан постельный режим, однако его нужно минимизировать, как только появится такая возможность.
При улучшении состояния присоединяют дополнительные методы лечения, которые способствуют двигательной активности и расслаблению мышц, и таким образом, улучшению подвижности позвоночного столба:
- лечебную гимнастику
- методы физио- и мануальной терапии
- рефлексотерапию, включая фармакопунктуру и мезотерапию
- использование ортопедических устройств – например, ношение бандажей и корсетов
- различные виды психотерапии и аутотренинга
Тракцию позвоночника применяют с большой осторожностью, так как в ряде случаев она может вызвать ухудшение состояния.
Физическая нагрузка должна включать специальные упражнения для укрепления мышц пояснично-крестцового отдела позвоночника.
Лечебная физкультура при дискогенных включает:
- аэробные занятия
- упражнения на статическое и динамическое укрепление скелетных мышц
- техники мобилизации позвоночника
- общеукрепляющие упражнения
Правильно подобранная гимнастика имеет положительный эффект в отношении общего состояния организма, профилактирует повторные приступы боли, и не имеет значимых побочных эффектов, если выполняется под контролем грамотного специалиста.
Физиотерапевтические методы восстановительной медицины включают:
- Обезболивающие техники — диадинамотерапия, низкочастотная резонансная и ультразвуковая терапия, электрофорез и другие.
- Противовоспалительные методы – воздействие УВЧ, инфракрасная лазеротерапия, низкочастотная магнитотерапия.
Перспективным методом реабилитации является так называемая гравитационная терапия, основанная на применении искусственной силы тяжести посредством специализированного медицинского оборудования.
2) Медикаментозное лечение
- Нестероидные противовоспалительные препараты (НПВП) — основа консервативного лечения корешковых болей. НПВП назначаются с первых часов ущемления нервных корешков, желательно начать лечение с внутримышечного введения, а затем перейти на пероральный прием.
- Миорелаксанты – препараты, расслабляющие скелетные мышцы. Миореклаксанты снимают мышечные спазмы, уменьшают контрактуры и рефлекторную активность. Они являются обязательным компонентом лечения. Обычно применяются коротким курсом в 7-14 дней, а иногда даже комбинируются между собой.
- Глюкокортикостероидные гормоны (ГКС) — наиболее действенное средство борьбы с воспалением нервных корешков, при этом лучше вводить их непосредсвенно в позвоночный канал, что создает более высокую концентрацию вещества в месте повреждения. ГКС значительно уменьшают боль, но эффективность ГКС намного выше в острой и подострой фазе болезни и при длительности обострения до 3 месяцев. При хронизации радикулита эффекта эти препараты практически не имеют.
В большинстве случаев при вертеброгенном болевом синдроме удается достичь значительного ослабления и регресса симптомов с помощью консервативных вмешательств, однако в некоторых случаях защемление нервных корешков в пояснице, лечение которых консервативными методами оказалось неэффективным, подлежит хирургической коррекции.
Оперативное лечение
Показания к устранению сдавления корешков хирургическим путем являются:
- парезы стопы
- отсутствие чувствительности в зоне органов мочеполовой системы и промежности
- расстройства функционирования органов таза
- нарастание неврологических расстройств, например, мышечной слабости
В остальных случаях наличие показаний к операции, ее методика и оптимальное время выполнения решаются индивидуально.
Прогноз
В большей части случаев с течением времени симптомы сдавления нервного корешка спонтанно уменьшаются независимо от методики лечения и возраста человека.
По статистике от 60 до 80 % людей выздоравливают в течение 1,5–3 месяцев. Нередко жалобы перестают беспокоить после консервативного лечения, несмотря на сохранение межпозвоночной грыжи. Однако у части людей восстановление занимает больше времени — до 3–6 месяцев.
Если проявления люмбаго не проходят более полугода, что в среднем встречается в 20% случаев, можно прогнозировать сохранение симптомов как минимум в течение ближайших 2 лет.
Источник