Лихорадка у детей, первая неотложная помощь
Лихорадка – защитно-приспособительная реакция организма, возникающая в ответ на взаимодействие патогенных раздражителей и характеризующаяся перестройкой процессов терморегуляции, приводящей к повышению температуры тела; стимуляции естественной реактивности организма.
Лихорадка продолжает оставаться одной из частых причин обращения за помощью в педиатрической практике. Лихорадка ухудшает состояние ребенка, вызывает беспокойство родителей, остается основной причиной бесконтрольного применения лекарственных средств.
95% больных ОРИ получают жаропонижающие препараты при температуре тела 38 С, хотя у большинства больных умеренная лихорадка до 38,5° С не вызывает серьезного дискомфорта.
Лихорадка может развиться на фоне инфекционных, инфекционно-аллергических, и токсико-аллергических процессов, гипервитаминоза Д, обезвоживания организма, а также вследствие родовых травм, респираторного дистресс синдрома и т.д.
У взрослых лихорадка может возникать как следствие различных патологий головного мозга (травм, опухолей, кровоизлияния и др.), при наркозе.
Особо опасное состояние, критическое повышение температуры до 40°С, при котором развивается гипертермический синдром, который характеризуется нарушением процессов терморегуляции, гормонально-метаболическими нарушениями теплопродукции и нарушением теплоотдачи. В результате страдает терморегуляция: организм утрачивает способность компенсировать быстрое нарастание теплопродукции, обусловленное влиянием экзогенных (токсинов) или эндогенных (катехоламины, простагландины), пирогенных веществ, увеличением теплоотдачи, которая ухудшается за счет спазма периферических кровеносных сосудов.
В зависимости от степени повышения аксилярной (подмышечной) температуры тела выделяют:
- Субфебрильную 37,2° – 38,0° С;
- Низко фебрильную 38,1° – 39,0° С;
- Высокую фебрильную 39,1° – 40,0° С;
- Чрезмерное гипертермическую – более 40,1°С.
- Красная («возовая») лихорадка – сопровождается нормальным самочувствием и розовыми кожными покровами;
- Белая («бледная») лихорадка – отмечается нарушением самочувствия, ознобом, бледностью кожных покровов;
- Гипертермический синдром – крайне тяжелое состояние, характеризуется бледной лихорадкой с токсическим поражением ЦНС.
Снижение температуры необходимо:
- У детей до 6 мес. – при температуре тела более 38,0° С;
- У детей от 6 мес. до 6 лет – при внезапном повышении температуры до 39° С;
- У детей с заболеванием ССС и дыхательной систем, у детей с судорожным синдромом – при температуре тела 38,0° С и выше;
- Все случаи бледной лихорадки при температуре тела 38,0° С и более.
Тактика снижения температуры тела:
- Не следует принимать жаропонижающие средства при любой температурной реакции;
- Не нужно обязательно добиваться нормализации температуры, в большинстве случаев достаточно снизить температуру на 1 – 1,5° С, что сопровождается улучшением самочувствия ребенка. Снижение температуры не должно быть быстрым.
- Жаропонижающие средства не следует назначать для регулярного курсового приема;
- Аспирин запрещен в педиатрической практике детям до 15 лет, так как он вызывает синдром Рея – опасными для жизни ребенка осложнениями с поражением печени и почек. В педиатрической практике рекомендован парацетамол и ибупрофен.
С другой стороны парацетамол также опасен для взрослого организма в связи с тем, что зрелые ферменты системы печени выводя препарат, превращают его в токсические для организма соединения, а у детей данных ферментов еще нет.
- Также не рекомендуется длительное употребление антигистаминных препаратов.
Неотложная помощь при розовой лихорадке у детей:
- Парацетамол внутрь 10 мг/кг – разовая доза;
- Физические методы охлаждения:
Ребенка необходимо раздеть, обеспечить доступ свежего воздуха, обтереть влажным тампоном при температуре воды не менее 37° С, дать ребенку обсохнуть, повторить процедуру 2-3 рза с интервалом 10-15 минут; Обдуть вентилятором, использовать мокрую повязку на лоб, подмышечные области, холод на область крупных сосудов.
- Необходимо обильное питье сладким теплым чаем с лимоном, клюквенным морсом, соком, отварами трав цветков липы, малины;
- Кормить ребенка маленькими порциями в небольшом количестве, большой упор делать на обильное питье;
Спиртосодержащие растворы и укус нельзя использовать, так как это может вызвать спазм сосудов, стимуляцию мышечной дрожи, снижение температуры, сокращение теплоотдачи и нарастание теплопродукции.
- Внутримышечное введение жаропонижающих — если желаемого результата не удается достигнуть в течении часа. Антигистаминная терапия только по показаниям;
- Продолжить физические методы охлаждения при необходимости;
- Обратиться на прием к врачу.
Неотложная помощь при «белой» лихорадке:
- Парацетамол и ибуфен внутрь в разовых дозах – 10 мг/кг;
- Папаверин или ношпа в возрастной дозировке;
- Растирание кожи конечностей и туловища;
- Прикладывание грелки к стопам (температура грелки – 37° С);
- Если жаропонижающего эффекта в течение 30 минут нет-необходимо обратиться за медицинской помощью.
Неотложная помощь при гипертермическом синдроме:
- Вызов реанимационной бригады;
- Обеспечение венозного доступа, инфузионной терапии;
- Госпитализация.
Врач-педиатр УЗ «Крупская ЦРБ» Л.В.Малиновская
Источник
Помощь при лихорадке
Цель: оказание помощи пациенту в различные периоды лихорадки.
Лихорадка — общая приспособительная реакция организма на воздействие чаще инфекционного агента, представляет собой изменение тепловой регуляции с накоплением тепла и повышением температуры тела.
ПОВЫШЕНИЕ ТЕМПЕРАТУРЫ тела на 1°С ускоряет ритм сердца на 10 ударов
ДЫХАНИЕ при лихорадке учащается параллельно повышению ритма сердечных сокращений и температуры тела.
Поскольку температура отражает степень реактивности заболевшего организма, то она может быть ценным показателем его состояния в борьбе с инфекцией.
В течение большинства лихорадок различают три стадии, и объем ухода за пациентом зависит от той или иной стадии лихорадки.
1 стадия — нарастания температуры (кратковременная), характеризуется преобладанием теплопродукции над теплоотдачей.
— одно или два одеяла
— минеральную воду (морс, соки) без газов.
ОСНОВНАЯ ПРОБЛЕМА ПАЦИЕНТА — ОЗНОБ, боль во всем теле, головная боль, может быть цианоз (синюшность) губ.
1. Создать покой, уложить в постель, к ногам положить грелку, хорошо укрыть, напоить крепким свежезаваренным чаем.
2. Контролировать физиологические отправления в постели.
3. Не оставлять пациента одного!
4. Не допускать сквозняка!
5. Желательно установить индивидуальный пост. Если это невозможно, ОБЯЗАТЕЛЬНО часто подходить к пациенту и контролировать гемодинамические показатели (пульс, АД, ЧСС, ЧДД и при появлении изменений в сторону ухудшения НЕМЕДЛЕННО вызвать врача!
Чем выше температура и больше ее колебания, тем сильнее истощается пациент. Чтобы повысить сопротивляемость организма и восполнить энергетические потери, необходимо кормить пациента высококалорийной и легкоусвояемой пищей в жидком или полужидком виде, 5-6 раз в сутки, не больше, малыми порциями. Как дезинтоксикационное (снижение концентрации и выведение из организма токсических веществ) средство применяется большое количество жидкости в виде минеральной воды, соков, морса.
2 стадия – максимального подъема температуры (период РАЗГАРА).
— пузырь со льдом,
— тонометр с фонендоскопом,
1. По возможности организуйте индивидуальный пост.
2. Сообщите врачу об изменении состояния пациента.
3. Контролируйте гемодинамические показатели.
4. Уберите одеяла и укройте пациента простыней.
5. Используйте примочки (холодный компресс) к периферическим сосудам и пузырь со льдом к голове.
6. Проветривайте помещение, избегайте сквозняков.
7. Ухаживайте за полостью рта, носом и др. органами пациента..
8. Помогайте пациенту при физиологических отправлениях, проводите профилактику ПРОЛЕЖНЕЙ.
3 стадия — период снижения температуры.
Может протекать по-разному, так как температура может снижаться КРИТИЧЕСКИ, то есть, резко снижаться с ВЫСОКИХ цифр до НИЗКИХ (например, от 40 до 37 градусов), что часто сопровождается СТРЕМИТЕЛЬНЫМ падением сосудистого тонуса, которое проявляется в резком снижении АД до 80/20 мм рт. ст. и появлении нитевидного пульса, повышенной потливостью (гипергидроз), предельной слабостью, бледностью кожных покровов.
Это состояние пациента называется коллапсом и требует от медицинского персонала СРОЧНЫХ мер.
ПОСТЕПЕННОЕ СНИЖЕНИЕ температуры с высоких цифр до нормы (ниже нормы) называется ЛИТИЧЕСКИМ снижением температуры (лизис).
Источник
Порядок оказания первой помощи при повышенной температуре тела

1. Раздеть ребёнка.
2. Растереть влажной тканью (температура чуть выше комнатной).
3. Жаропонижающие не использовать.
Фебрильная температура (выше 38°C)
1. Обеспечить покой, уложить в постель.
2. Обильно поить сладким чаем, морсом.
3. При ознобе согреть ребёнка (тёплое одеяло, горячий чай, грелка к конечностям).
4. Дать жаропонижающее.
5. При температуре 39.5-40°C закутывать ребёнка не следует.
6. При температуре выше 40.4°C дать жаропонижающее и вызвать неотложную помощь.
Нормальная температура — не 36,6°C, как часто считают, а 36,0-37,0°C, к вечеру она немного выше, чем утром. Температура тела повышается при многих заболеваниях. Польза от повышенной температуры — это сигнал болезни, способ борьбы с возбудителями
(многие бактерии и вирусы перестают размножаться при температуре выше 37-38°C), это стимул для иммунного ответа, так как ряд защитных факторов (в т. ч. интерферон) выделяются лишь при температуре выше 38°C.
Понизив повышенную температуру, мы не влияем на причину болезни, однако можем улучшить самочувствие ребенка.
Субфебрильная температура (до 38°C) может появляться при перегревании, при вирусной или бактериальной инфекции. Принимать жаропонижающие средства в таких случаях не стоит, если самочувствие ребенка не страдает. При «фебрильной» температуре (выше 38°C) отмечается сужение сосудов, усиление мышечных сокращений (отсюда — озноб, дрожь), у маленьких детей — судороги (так называемые «фебрильные» судороги).
При повышении температуры до 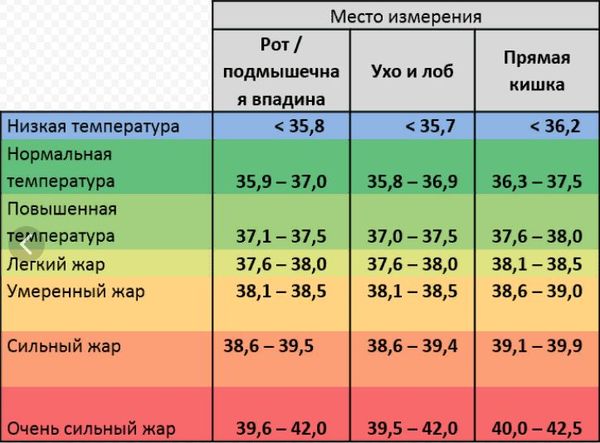
Ее признаки:
· температура выше 40,4°C;
· пестрая, «мраморная» окраска кожи;
· холодные на ощупь конечности;
Необходимо вызвать неотложную помощь и обязательно дать жаропонижающее средство, лучше в растворе внутрь.
Детям жаропонижающие средства надо давать при температуре выше 38,0°C, но если ребенок плохо переносит повышенную температуру, беспокоится, плачет, или у него отмечались судороги при повышенной температуре — жаропонижающие дают при температуре выше 37,5°C. Дав жаропонижающее, нельзя успокаиваться: обязательно обратиться к врачу (для выздоровления потребуется принимать и другие препараты).
Основным жаропонижающим средством, рекомендуемым для детей, является ПАРАЦЕТАМОЛ (ацетаминофен). Он не оказывает выраженного побочного влияния, обладает противовоспалительным и обезболивающим действием, снимает неприятные ощущения.
Доза парацетамола: 10-12 мг/кг массы тела на прием, 2-4 раза в день (суточная доза не должна превышать 40 мг/кг массы тела). Раствор парацетамола для приема внутрь действует быстро — через 20-30 минут. Для маленького ребенка лучше применять детские лекарственные формы, для младших школьников используют таблетки парацетамола по 0,2 г, для старших — по 0,5 г. Специально для детей разработаны свечи ЦЕФЕКОН Д, в их состав входит только парацетамол. Действие свечи начинается через 30-60 минут и продолжается 5-6 часов.
Некоторые жаропонижающие препараты обладают серьезными побочными эффектами, поэтому у детей не используются: ацетилсалициловая кислота, анальгин (под контролем педиатра).
Источник
Неотложная помощь при повышении температуры тела
Ежедневно в службу неотложной медицинской помощи Тюменского района поступает несколько десятков обращений, и 8-10% из них составляют вызовы по поводу высокой температуры.
Гипертермия (повышение температуры тела) является защитной реакцией организма, особенно на ранних стадиях острых респираторных заболеваний. В соответствии с рекомендациями Всемирной Организации Здравоохранения (ВОЗ), жаропонижающую терапию следует проводить при температуре тела выше 38.5° С.
«Повышение температуры тела — наиболее частая неотложная ситуация. Если вы вызвали врача на дом из своей поликлиники, то не нужно сидеть сложа руки и дожидаться медицинских работников — необходимо начать мероприятия по снижению температуры тела у больного. Особенно, если у пациента на фоне повышения температуры начали появляться такие жалобы как вялость, озноб, бледность, боль в нижних и верхних конечностях. В таких случаях к снижению температуры нужно приступать незамедлительно. Помните, что температура – это «неотложный» повод, в таких случаях медицинский работник приедет к вам в течение двух часов или более», — пояснил Дмитрий Бобровицкий, фельдшер неотложной помощи Новотарманской участковой больницы, филиала ГБУЗ ТО «Областная больница №19».
Выделяют два вида гипертермии: «красная» и «бледная». «Красная» встречается чаще. При ней кожные покровы умеренно покрасневшие, теплые и влажные на ощупь, конечности также теплые, поведение больного обычное и несмотря на повышение температуры до высоких цифр, отмечается положительный эффект от жаропонижающих препаратов.
При «бледной» гипертермии кожа бледная, «мраморная», конечности холодные на ощупь. У человека может наблюдаться нарушение поведения – безучастность, вялость, возможны возбуждение, бред и судороги. Больной ощущает холод, у него появляется озноб. Отмечается слабый эффект от жаропонижающих препаратов.
«В группу риска по развитию осложнений при лихорадочных реакциях входят дети: первых трех месяцев жизни; с фебрильными судорогами в анамнезе; с патологией ЦНС; с хроническими заболеваниями сердца и легких; с наследственными метаболическими заболеваниями. Таким детям необходимо назначать жаропонижающие средства при температуре выше 37,5°С», — отмечает Дмитрий Бобровицкий.
При «красной» лихорадке рекомендуется проведение следующих мероприятий:
уложить больного в постель и максимально раздеть,
обеспечить приток свежего воздуха, но не допускать сквозняков,
давать больному достаточное количество жидкости. Если больной самостоятельно не пьёт, необходимо давать ему жидкость часто и в малых объёмах,
не заставлять есть,
использовать физические методы охлаждения: прохладная мокрая повязка на лоб; при температуре тела выше 39°С производить обтирание губкой, смоченной в воде, с температурой 30-32°С в течение получаса.
«Ни в коем случае, не обтирать больного (тем более ребенка) водкой или уксусной кислотой. Водка, как спиртосодержащее вещество, очень быстро испаряется с поверхности тела и слишком резко снижает температуру кожи. Это приводит к спазму периферических сосудов, в то время как температура внутри тела сохраняется на прежнем уровне или может даже повышаться. В то же время из-за спазма уменьшается поверхностный кровоток, уменьшается количество пота и отдача тепла. Также при испарении спирта с поверхности тела, ребенок может вдыхать эти пары, плюс частично спирт всасывается через кожу и может попадать в кровоток. Все это может вызвать алкогольное отравление у ребенка. Уксус, будучи кислотой, помимо перечисленных выше явлений может привесьти к ожогу кожных покровов, особенно если неправильно сделать раствор», — предупреждает Дмитрий Бобровицкий.
При «бледной» гипертермии:
больного одеть, чтобы кожные покровы были теплыми,
ФИЗИЧЕСКИЕ МЕТОДЫ ОХЛАЖДЕНИЯ НЕ ИСПОЛЬЗОВАТЬ,
дать жаропонижающее средство в возрастной дозе, одновременно с жаропонижающими средствами дать сосудорасширяющий препарат (в возрастной дозе),
дать тёплое питьё — чай, компот, морс.
Температуру тела измерять каждые 30 минут. После понижения температуры тела до 37.5° лечебные гипертермические мероприятия прекращаются, так как в дальнейшем температура может понижаться без дополнительных вмешательств.
Если на фоне повышенной температуры тела отмечаются другие симптомы:
сыпь на теле, особенно, на ягодицах и ногах,
выраженный кашель с одышкой,
сильные боли в горле (невозможность открыть рот),
судороги, потеря сознания,
необходимо срочно вызвать бригаду СМП. Со 03, с 103.
Источник



