- Паравертебральная блокада
- Преимущества блокады
- Максимальная близость инъекции к участку боли
- Быстрый обезболивающий эффект
- Минимум побочных эффектов
- Многократность проведения
- Показания к проведению блокады
- Противопоказания
- Техника паравертебральной блокады
- 1 этап. Подготовка
- 2 этап. Процедура
- Используемые препараты
- Периневральное введение лекарственных препаратов
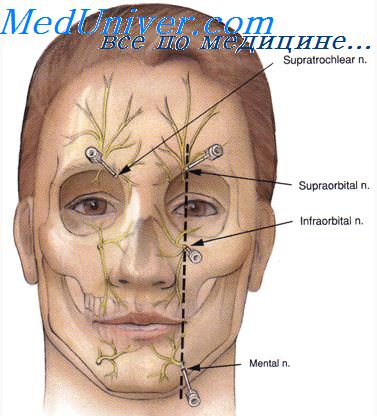
- Блокада ветвей тройничного нерва
- Блокада периневральная
- По профилю
- По заболеванию
- Описание услуги
Паравертебральная блокада
Паравертебральная блокада – это лечебная манипуляция, выполняемая с целью полного купирования или снижения интенсивности болевого синдрома, локализующегося в области позвоночника.
По любым вопросам вы можете позвонить помощнику врача по телефону +7 965 285-37-93 и получить интересующую вас информацию.
Технически паравертебральные или околопозвоночные блокады – это введение определенной смеси препаратов в пораженную область. Если говорить просто – это обычная инъекция (укол), выполненная у позвоночника, около места выхода нервных корешков, позволяющая временно «отключить» болевой рефлекс, уменьшить отек вокруг нервного корешка и улучшить его питание.
Блокады сегодня являются одним из самых эффективных и популярных методов лечения, позволяющих избавиться от боли самым коротким и действенным путем.
Кроме того, процедура совмещает в себе функции не только обезболивания, но и профилактики появления сопутствующих заболеваний. При хроническом болевом синдроме наблюдается спазмирование мышц, что приводит к нарушению их нормального функционирования, появлению отечности, постоянного напряжения.
Таким образом, можно говорить о том, что блокада – это не просто избавление от боли, но и весьма эффективная лечебная мера против развития возможных паталогических состояний.
Преимущества блокады
Существует много методов обезболивания (локального или глобального), но далеко не все имеют преимущества, выгодно отличающие этот метод от других.
Максимальная близость инъекции к участку боли
Если обезболивающие лекарства попадают в организм через обычные внутримышечные инъекции, степень эффективности препарата снижается по причине «дальности» укола и более затяжной длительностью поступления лекарства к участку боли.
Быстрый обезболивающий эффект
Лекарство быстро проникает в область поражения, уменьшая прохождение болевого импульса по проводникам нервной системы.
Минимум побочных эффектов
Если обезболивающие препараты принимать перорально или проводить стандартные внутримышечные инъекции, лекарства сначала попадают в общий кровоток и гораздо позже (и не в полном объеме) доходят до места поражения. Кроме того, что часть препаратов оседает там, где не нужно, эффект обезболивания будет гораздо слабее.
Многократность проведения
Так как блокада обладает минимальными побочными эффектами, а терапевтический эффект при этом весьма выражен, процедуру можно повторять столько раз, сколько это будет необходимо в каждом конкретном случае.
Показания к проведению блокады
Паравертебральные блокады проводятся исключительно по врачебным показаниям. Решение о том, что вам необходима эта процедура, может принимать только ваш лечащий врач, ориентирующийся на результаты анализов и ваше состояние.
Существуют определенные заболевания и патологические состояния, наличие которых является показанием к проведению блокады:
Заболевания позвоночника:
Другие заболевания
- хронические болевые синдромы;
- боли, связанные с отеком и воспалением нервного корешка;
- боли, возникающие при сдавлении нервного ствола (на фоне спазма мускулатуры).
Травмы позвоночника
Противопоказания
Главным противопоказанием к проведению процедуры является индивидуальная непереносимость препаратов, используемых в лекарственной смеси.
Кроме того, блокаду не проведут, если у пациента выявлены острые инфекционные заболевания, почечная, сердечно-сосудистая и печеночная недостаточность или заболевания центральной нервной системы.
Противопоказанием также является низкое кровяное давление, эпилепсия и беременность в любом триместре.
Проведение процедуры может быть отложено при выявлении повреждений кожного покрова и локальных инфекционных процессов до полного выздоровления.
Техника паравертебральной блокады
По сути, блокада представляет собой обычную инъекцию. Но, так как выполнение укола проводится в области позвоночника, процедуру должен выполнять только высококвалифицированный специалист.
В нашей клинике блокаду проводит врач-нейрохирург, доктор медицинских наук Фархат Файяд Ахмедович.
Паравертебральные блокады являются сегментарными блокадами, поскольку проводятся в определенный сегмент позвоночника (охватывающий «свой» участок кожи, соединительной ткани, мышцы и костной системы). В каждом таком сегменте «работают» свои нервные волокна, которые «переключаются» между собой и перекрестно влияют друг на друга. Именно это «перекрещивание» дает возможность при помощи вроде бы обыкновенного укола оказать яркий терапевтический эффект.
Проведение блокады основано на введении смеси препаратов в определенную точку – тот сегмент позвоночника, где боль проявляется наиболее остро.
1 этап. Подготовка
Кожа в области проведения укола обрабатывается антисептическими препаратами (как правило, это раствор этилового спирта и йода). Затем проводят анестезию – очень тонкой иглой делают несколько уколов справа и слева от определенных сегментов позвоночника, в месте локализации боли.
2 этап. Процедура
После того, как анестезия начнет действовать, осуществляется основная часть процедуры – при помощи достаточно толстой иглы (вы не почувствуете ее), вводится смесь лекарственных препаратов.
Препарат словно «обволакивает» нервный корешок, благодаря этому достигается нужный эффект – обезболивание, снятие отека и воспаления.
Основной целью процедуры является, конечно же, устранение болевого синдрома. Но блокада помогает добиться и других результатов — за счет расширения кровеносных сосудов улучшается кровоток и уменьшается отек нервного окончания.
При соблюдении всех правил и норм проведения процедуры, правил техники безопасности и асептики, блокада абсолютно безопасна и выполняет свою главную цель — купирование болевого синдрома.
Используемые препараты
При выполнении блокады используется анестетик (как правило, это раствор новокаина или лидокаина). Анестетик – это основной инструмент этого метода лечения, поскольку он обладает свойством временно подавлять возбудимость рецепторов, блокировать проведение импульса и, соответственно, снижать болевые ощущения.
Выбор и концентрация анестетика в каждом случае индивидуальны и зависят как от места, куда будет произведен укол, так и от степени болевого синдрома.
Кроме того, для повышения эффективности и увеличения лечебного эффекта к анестетикам добавляют специальные препараты — кортикостероиды, которые дают противовоспалительный и протиовоотечный эффект.
В качестве дополнительных лекарственных средств в смесь могут быть включены витамины группы «В», оказывающие нейротрофический (питательный) эффект, антигистаминные и сосудорасширяющие препараты.
Источник
Периневральное введение лекарственных препаратов
Название «периневральные блокады» несколько условно. Речь идет не о введении новокаина в периневрий, а о такой анестезии нерва, которая достигается путем инфильтрации раствором новокаина тканей, непосредственно окружающих нерв (название «параневральные блокады» было бы еще менее точным).
При проведении периневральной новокаиновой блокады необходимо учитывать возможность ранения нерва острием иглы, что может повлечь за собой возникновение экстравазатов по ходу нервных волокон с последующим рубцеванием. Вот почему следует избегать введения анестезирующего раствора интраневрально. Особенно нежелательно введение новокаина в толщу седалищного нерва, богатого симпатическими волокнами.
При периневральных блокадах, кроме новокаина, используют гидрокортизон, кеналог, сочетание раствора новокаина с витаминами группы В, а также ряд смесей, в частности, смесь Б.А.Афонина, состоящую из пахикарпина йодгидрата (0,3—0,4 г) и платифиллина битартрата (0,03—0,04 г), растворенных в 200 мл 0,25% раствора новокаина (или в 200 мл 0,9% раствора натрия хлорида).
Смесь готовят непосредственно перед введением. Раствор вводят по типу новокаиновых блокад периневрально или параганглионарно.
Однако наибольший эффект достигается при инфильтрации одновременно как проксимального участка (район ганглия, корешка), так и дистального отрезка нерва на протяжении.
Блокада ветвей тройничного нерва
Приступая к лечению невралгии тройничного нерва и используя для этого методы блокады, практическому врачу приходится считаться с тем обстоятельством, что тройничный нерв имеет множество функционально-анатомических связей с различными отделами ЦНС и периферической нервной системы, включая вегетативные образования. Это богатство связей определяет особую роль V пары черепных нервов с ее периферическими и центральными полисинаптическими контактами как целой системы тройничного нерва.
Эта система тесно связана с ретикулярной формацией ствола и таламуса, с гипоталамической областью и корой больших полушарий головного мозга. Физиологические исследования, таким образом, подтверждают исключительное значение экстероцептивной и проприоцептивной тригеминальной афферентации для нормальной нейродинамики головного мозга.
Можно предполагать, что богатство связей системы тройничного нерва во многом определяет ее высокую чувствительность к различным не только физиологическим раздражителям, но и патогенным факторам. Это объясняет, видимо, большую частоту возникновения симптоматической невралгии тройничного нерва и классической формы заболевания при общих инфекциях и интоксикациях, заболеваниях зубов и околоносовых пазух, а также при сосудистых расстройствах и демиелинизирующих процессах в стволе головного мозга, при заболеваниях внутренних органов (висцеросенсорные рефлексы) и при целом ряде других патологических состояний. Отсюда вытекают сложность патогенетических механизмов тригеминалгий, противоречия в их трактовке и трудности лечения.
Следует сказать, что блокады ветвей тройничного нерва часто бывают спасительным, хотя и не единственным путем облегчения страданий больного.
Источник
Блокада периневральная
По профилю
- Гинекология и акушерство (82)
- Дерматология (6)
- Инфекция (2)
- ЛОР (36)
- Маммология (4)
- Неврология (17)
- Офтальмология (10)
- Пребывание в стационаре (3)
- Пластическая хирургия (40)
- Проктология (13)
- Ревматология (8)
- Сосудистая хирургия (23)
- Травматология и ортопедия (6)
- Трихология (3)
- Урология (44)
- Физиотерапия (51)
- Хирургия (32)
- Эндокринология (1)
- Стоматология (151)
По заболеванию
Описание услуги
Периневральная блокада применяется в области нервных сплетений (плечевое) и крупных нервных стволов (бедренный нерв, седалищный).
Блокада плечевого сплетения надключичным способом в модификации В.С. Соколовского (1986).
Возможности метода: анестезия / анальгезия верхней конечности, начиная от уровня подмышечной впадины.
Техника выполнения: положение больного горизонтальное, на спине, верхние конечности приведены к туловищу, голова расположена прямо по средней линии без поворота. Место укола иглы (для внутримышечных инъекций) находится в точке пересечения биссектрисы (DB) угла, образованного осями проекции ключицы (СВ) и грудино-ключично-сосцевидной мышцы (АВ), и перпендикуляра, построенного от середины ключицы на биссектрису. В этой точке пересечения образуют внутрикожный желвак, и через него иглу вводят в ткани под углом 45° относительно горизонтальной плоскости и перпендикулярно оси шейного отдела позвоночника на глубину 2-3 см (в среднем). Основным критерием правильного введения иглы являются субъективные ощущения больного: парестезии, «удар током» в локоть или пальцы. Не смещая иглы, после аспирационной пробы, вводят 20-30 мл 1,5-2% раствора лидокаина с добавлением 0,1% раствора адреналина (2-3 капли на 10 мл раствора анестетика).
Возможные осложнения: пункции сосудов, пневмоторакс (редко).
Блокада плечевого сплетения подмышечным доступом.
Возможности метода: анестезия / анальгезия верхней конечности, начиная от уровня средней трети плеча.
Техника выполнения: положение больного горизонтальное, на спине, с отведенной в плечевом суставе под углом 90° и ротированной кнаружи верхней конечностью. На уровне дельтовидной бугристости плечевой кости накладывают венозный жгут. Точку укола иглы определяют в подмышечной впадине по месту пульсации подмышечной артерии, непосредственно над головкой плечевой кости. Образуют внутрикожный желвак и через него, обходя артерию, вводят перпендикулярно к оси плечевой кости иглу (для подкожных инъекций) на глубину 1,5-3 см, проникая в соединительнотканный футляр, окружающий сосудисто-нервный пучок. Необходимо получить парестезию. После аспирационной пробы вводят 30-40 мл 1-1,5% раствора лидокаина с адреналином. После экспозиции 5-8 мин снимают жгут.
Возможные осложнения: пункции сосудов.
Блокады нервов нижней конечности (бедренного и седалищного).
Возможности: анестезия / анальгезия нижней конечности, начиная от верхней трети голени.
Техника выполнения: для блокады бедренного нерва у лежащего на спине больного пальпируют бедренную артерию непосредственно под паховой связкой. Латерально от артерии и книзу от паховой связки на 1-1,5 см вводят иглу (для внутримышечных инъекций) перпендикулярно фронтальной плоскости на глубину 3-4 см. На правильность введения иглы указывают ее колебания синхронно пульсу. Желательно добиться парестезии. Раствор анестетика (лидокаин 1-1,5% — 20 мл) с адреналином после аспирационной пробы вводят веерообразно, латерально от артерии, преимущественно под подвздошно-гребешковую фасцию.
Для блокады седалищного нерва больного поворачивают на живот. Через вершину большого вертела бедренной кости проводят горизонтальную линию. Вертикальную проводят по наружному краю седалищного бугра. Место укола находится в точке пересечения этих линий. Через кожный желвак длинную иглу (10-14 см) продвигают перпендикулярно фронтальной плоскости вглубь до получения парестезии. После аспирационной пробы вводят 15-20 мл 1-2% раствора лидокаина с адреналином.
Возможные осложнения: пункции сосудов.
Блокады межреберных нервов.
Возможности: одно- или двухсторонняя анестезия / анальгезия грудной клетки.
Техника выполнения: положение больного сидя или лежа на здоровом боку. Блокаду межреберных нервов (передние ветви) осуществляют со стороны спины в области реберных углов по линии, расположенной на середине расстояния от остистых отростков грудных позвонков до внутреннего края лопатки. Пальпируют нижний край ребра, после чего кожу над ним смещают краниально. Иглу (для внутримышечных инъекций) вводят по направлению к ребру. После достижения контакта с костью иглу перемещают к нижнему краю ребра. Соскальзывая с края ребра, при незначительном продвижении вперед игла попадает в область сосудисто-нервного пучка. После аспирационной пробы вводят 3-5 мл 0,5% раствора лидокаина с добавлением адреналина.
Источник